- Парентеральный путь введения лекарств
- Содержание
- Парентеральное введение [ править | править код ]
- Внутривенное введение [ править | править код ]
- Подкожное введение [ править | править код ]
- Внутримышечное введение [ править | править код ]
- Внутриартериальное введение [ править | править код ]
- Интратекальное введение [ править | править код ]
- Парентеральный путь введения лекарственных препаратов (В/в, в/в капельное, в/в через катетер)». Учебное пособие для студентов ПМ 04 на тему: «
Парентеральный путь введения лекарств
Содержание
Парентеральное введение [ править | править код ]
Парентеральный дословно переводится как «минуя кишечник». Основные способы парентерального пути введения лекарственных средств — внутривенный, подкожный и внутримышечный. При п/к и в/м введении препараты всасываются путем простой диффузии по градиенту концентрации между местом введения и плазмой. Скорость диффузии зависит от площади диффузионной поверхности (эндотелий капилляров) и растворимости препарата в интерстициальной жидкости. Благодаря довольно крупным порам в мембране эндотелиальных клеток скорость диффузии не зависит от растворимости препарата в жирах. Более крупные молекулы (например, белки) поступают в системный кровоток медленнее, по лимфатическим сосудам.
При любом способе парентерального введения (за исключением внутриартериального) лекарственное средство, прежде чем достичь ткани-мишени, может элиминироваться легкими. Некоторые лекарственные средства (особенно слабые основания, которые в крови находятся преимущественно в неионизированной форме) накапливаются в легких благодаря своей высокой жирорастворимости. Кроме того, легкие задерживают введенные в/в твердые частицы и элиминируют летучие вещества.
Пути ведения лекарственных веществ и их распределение в организме
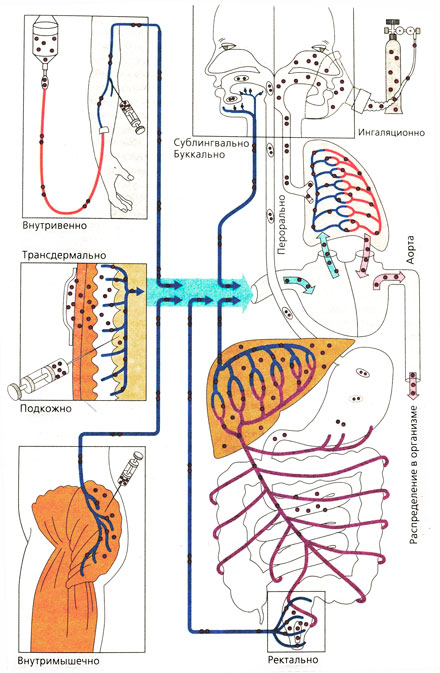
Внутривенное введение [ править | править код ]
При в/в введении препарат сразу и полностью поступает в системный кровоток. Это самый быстрый и точный способ введения лекарственных средств, позволяющий надежно регулировать их концентрацию. В некоторых случаях, например при вводной анестезии, дозу не определяют заранее, а подбирают в зависимости от реакции на препарат. Некоторые лекарственные средства, обладающие раздражающим действием, можно вводить только в/в, так как стенка сосудов менее чувствительна к ним. К тому же при медленном введении препарат успевает разбавиться кровью.
Наряду с достоинствами в/в введение имеет и свои недостатки. Быстрое повышение концентрации лекарственного средства в крови и ткани-мишени увеличивает риск побочных эффектов, поэтому препараты следует вводить медленно, тщательно наблюдая за больным. Если препарат введен по ошибке, исправить ее уже нельзя. Для многократного введения необходимо наладить надежный венозный доступ. В/в нельзя вводить масляные растворы и препараты, вызывающие осаждение растворенных в крови веществ или гемолиз.
Подкожное введение [ править | править код ]
Это распространенный способ введения лекарственных средств. Благодаря медленному, равномерному всасыванию обеспечивается длительный терапевтический эффект. Скорость всасывания можно регулировать, используя разные лекарственные формы (например, суспензия инсулина всасывается медленнее, чем раствор) или добавляя в раствор сосудосуживающие средства, замедляющие всасывание. Для введения некоторых гормональных средств успешно используют подкожные имплантаты, выделяющие препарат очень медленно, в течение нескольких недель или месяцев. П/к введение непригодно для лекарственных средств, которые обладают раздражающим действием и могут вызвать сильную боль и некроз тканей.
Внутримышечное введение [ править | править код ]
Водорастворимые лекарственные средства всасываются при в/м введении достаточно быстро. Скорость всасывания зависит от интенсивности кровотока в месте инъекции. Согревание и массаж в месте инъекции, а также физические упражнения усиливают всасывание. Так, если инсулин вводят в бедро, а не в плечо, бег может вызывать резкое падение уровня глюкозы плазмы за счет значительного увеличения кровотока в ногах. При инъекции в латеральную широкую мышцу бедра и дельтовидную мышцу водорастворимые препараты, как правило, всасываются быстрее, чем при инъекции в большую ягодичную мышцу. У женщин эта разница еще заметнее, так как у них более выражена подкожная клетчатка, которая довольно плохо кровоснабжается. При тяжелом ожирении и истощении скорость всасывания лекарственных средств после в/м и п/к введения меняется. Масляные растворы и другие препараты длительного действия для в/м введения (например, некоторые антибиотики) всасываются очень медленно и равномерно. Лекарственные средства, которые из-за раздражающего действия нельзя вводить п/к, зачастую пригодны для в/м введения.
Внутриартериальное введение [ править | править код ]
Этот способ используют в тех случаях, когда необходимо обеспечить высокую концентрацию лекарственного средства только в определенной ткани или органе (например, при лечении злокачественных новообразовании печени, головы и шеи). Иногда внутриартериально вводят рентгеноконтрастные средства. При внутриартериальном введении нужно соблюдать особую осторожность, а выполнять его должен опытный специалист. При внутриартериальном введении лекарственное средство попадает в системный кровоток, минуя легкие.
Интратекальное введение [ править | править код ]
Многие лекарственные средства медленно проникают через гематоэнцефалический барьер или вовсе не проходят через него. Поэтому в тех случаях, когда необходимо обеспечить быстрое воздействие на ЦНС (например, при спинномозговой анестезии, острых инфекциях ЦНС), препарат вводят непосредственно в субарахноидальное пространство спинного мозга. При опухолях головного мозга лекарственные вещества можно вводить в желудочки мозга.
Источник
Парентеральный путь введения лекарственных препаратов (В/в, в/в капельное, в/в через катетер)». Учебное пособие для студентов ПМ 04 на тему: «
Новые аудиокурсы повышения квалификации для педагогов
Слушайте учебный материал в удобное для Вас время в любом месте
откроется в новом окне
Выдаем Удостоверение установленного образца:
Государственное автономное учреждение амурской области
профессиональная образовательная организация
«Амурский медицинский колледж»
УЧЕБНОЕ ПОСОБИЕ ДЛЯ СТУДЕНТОВ
ПМ. 04 «Выполнение работ по профессии «Младшая медицинская сестра по уходу за пациентами».
МДК 04.03 «Технология оказания медицинских услуг».
31.02.01 «Лечебное дело» /базовый уровень/
31.02.02 «Акушерское дело» /базовый уровень/
34.02.01 «Сестринское дело» /базовый уровень/
на заседании ЦМК
«Основы сестринского дела»
«___» ________________ 2016 г
Председатель ЦМК __________
Зам. директора по НМР
М.А. Сидоренко ___________
«___» _______________ 2016 г
Учебное пособие составлено в соответствии с рабочей программой и требованиями ФГОС СПО к специальностям: «Сестринское дело», «Лечебное дело», «Акушерское дело» преподавателем ГАУ АО ПОО АМК Имановой Г.В.
С О Д Е Р Ж А Н И Е СТР.
1. Пояснительная записка. 4-5
2. Литература для студентов. 6
4. Правила техники безопасности. 8-9
5. Информационно — теоретический блок 10-19
6. Алгоритмы выполнения практических манипуляций. 20-31
7. Задания для самоконтроля знаний. 32-34
8. Задания для проверки знаний. 35-40
Данное учебное пособие составлено в помощь студентам, обучающихся по специальностям: «Сестринское дело», «Лечебное дело», «Акушерское дело», Пособие может быть использовано в качестве учебного и дополнительного материала при подготовке к практическому занятию.
Пособие включает: теоретический материал, алгоритмы выполнения манипуляций, которые осваивают студенты по дисциплине «Общие аспекты сестринского ухода», контролирующий блок, задания для закрепления изученного материала. Содержание учебного пособия соответствует требованиям ФГОС и рабочей программе по ПМ. 04; 07; «Выполнение работ по профессии младшая медицинская сестра по уходу за больными».
В ходе изучения данной темы у студента формируются общие и профессиональные компетенции:
ПК1.1,1.2,1.4. Соблюдать принципы профессиональной этики: эффективно общаться с пациентом и его окружением в процессе профессиональной деятельности, консультировать пациента и его окружение по вопросам ухода и самоухода.
ПК 1.3. Осуществлять уход за тяжелобольными пациентами в условиях учреждения здравоохранения и на дому.
ПК 1.5. Оформлять медицинскую документацию.
ПК 1.6. Оказывать медицинские услуги в пределах своих полномочий.
ПК 2.1, 2.2, 2.5. Обеспечивать безопасную больничную среду для пациентов и персонала, в том числе инфекционную безопасность, производственную санитарию и личную гигиену на рабочем месте.
ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес.
ОК 2. Организовывать собственную деятельность, исходя из цели и способов её достижения, определённых руководителем.
ОК 3. Анализировать рабочую ситуацию, осуществлять текущий и итоговый контроль, оценку и коррекцию собственной деятельности, нести ответственность за результаты своей работы.
ОК 5. Использовать информационно-коммуникационные технологии в профессиональной деятельности.
ОК 6. Работать в команде, эффективно общаться с коллегами, руководством, потребителями.
ОК 8. Соблюдать правила охраны труда, противопожарной безопасности и техники безопасности.
Вашему вниманию предлагается учебное пособие по теме:
«Парентеральный путь введения лекарственных препаратов (В/в, в/в капельное, в/в через катетер)». Ничто не бывает столь важным для пациента в критическом состоянии, как надёжный венозный доступ, особенно если он утерян. Выполнение инъекций пациентам, является очень ответственной манипуляцией, требует внимания и ответственного отношения к работе. Необходимо заметить, что парентеральное введение лекарственных средств одно самых быстрых и эффективных способов действий препаратов.
Оказывая экстренную и неотложную помощь, выполняя врачебные назначения, требует от медицинских работников квалифицированных действий. Зачастую пациенты испытывают опасения из-за того, что не обладают достаточной информацией о лекарственном средстве, которое им вводят, а также из-за боязни возможной ошибки со стороны медицинского работника. Многие страхи пациентов часто связаны с возможностью инфицирования во время инъекции такими опасными инфекциями, передающимися через кровь, как ВИЧ-инфекция, парентеральные гепатиты, и др. Следовательно, медицинский работник должен в совершенстве владеть техникой выполнения инъекций, соблюдать правила асептики для предупреждения развития осложнений у пациентов. Строжайшее соблюдение правил асептики, знание и выполнение приказов и инструкций санитарно-эпидемиологической службы являются основными критериями профессиональной квалификации медицинского работника.
Для того чтобы получить максимальную пользу от практического занятия:
внимательно прочитайте теоретический материал, уделите особое внимание правилам техники безопасности, изучению алгоритмов действий медицинской сестры при постановке внутривенной инъекции, заполнении системы для капельного вливания, постановке периферического венозного катетера , введении лекарственных препаратов, через периферический внутривенный катетер и ухода за ним.
Для самоконтроля знаний ответьте на предлагаемые контрольные вопросы, решите ситуационные задачи, выполните задание «Да — Нет». Для проверки ваших знаний предлагаю тест-контроль и проблемно – ситуационную задачу, с эталонами ответов.
Желаю удачи в изучении материала!
ЛИТЕРАТУРА ДЛЯ СТУДЕНТОВ
С.А Мухина. Практическое руководство к предмету «Основы сестринского дела»: учебник для студентов мед. училищ и колледжей / С. А. Мухина, И. И. Тарновская. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2014.
С.А. Мухина, Теоретические основы сестринского дела: учебник / С. А. Мухина, И. И. Тарновская. — 2-е изд., испр. и доп. — М.:ГЭОТАР-Медиа, 2013.
С.А. Мухина, И.И. Тарновская. «Атлас по манипуляционной технике» Издательство «Феникс», 1999г.
Т.П. Обуховец,. Основы сестринского дела: учебное пособие / Т. П. Обуховец, О. В. Чернова; под ред. Б.В. Кабарухина. — Изд. 19-е, стер. — Ростов н/Д: Феникс, 2013
Г.И. Морозова «Основы сестринского дела». Учебное пособие для медицинских колледжей». Москва «ГЭОТАР – Медиа», 2015.
СанПин 2.1.3.2630 – 10 «Санитарно–эпидемиологические требования к организациям, осуществляющим медицинскую деятельность», утвержден Постановлением № 58 Главного Государственного санитарного врача РФ Г.Г. Онищенко 18 мая 2010 г.
Приказ Минздрава СССР от 12 07. 89 г. № 408 « О мерах по снижению заболеваемости вирусными гепатитами в стране».
ОСТ 42-21-2-85 «Дезинфекция и стерилизация изделий медицинского назначения. Методы, средства и режимы».
СанПин 3.1.5.2826-11 «Профилактика ВИЧ-инфекции», утвержден Постановлением №1 Главного Государственного санитарного врача РФ Г.Г. Онищенко 11 января мая 2011 г.
МУ 3.1.2313-08 «Требования к обеззараживанию, уничтожению и утилизации шприцев инъекционных однократного применения», утверждены Постановлением Главного Государственного санитарного врача РФ Г.Г. Онищенко 15 января 2008 г.
СанПин 2.1.2790 – 10 «Санитарно – эпидемиологические требования к обращению с медицинскими отходами», утвержден Постановлением №163 Главного Государственного санитарного врача РФ Г.Г. Онищенко 09 декабря 2010 г.
МУ-287-113 от 30.12.1998 «Методические указания по дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения»
Тема: «Парентеральный путь введения лекарственных препаратов
(В/в, в/в капельное, в/в через катетер)».
от латинского слова inectio – впрыскивание.
Парентеральный путь введения
введение лекарственного раствора непосредственно под кожу в мышцу, в вену. Введение лекарственных средств, минуя желудочно-кишечный тракт (в виде инъекций).
Цена деления шприца
количество раствора в миллилитрах или единицах действия между двумя ближайшими делениями цилиндра шприца.
патологическая реакция организма на определённые продукты, лекарственные вещества, запахи, проявляющиеся в виде крапивницы, отёка Квинке,
резко выраженная аллергическая реакция немедленного типа на введение лекарственных веществ, проявляющаяся резким понижением артериального давления и местными проявлениями аллергической реакции
кровоизлияние под кожу
закупорка кровеносного сосуда попавшим туда масляным лекарственным препаратом
попадание воздуха в сосуд при в/в инъекциях и вливаниях.
воспаление вены с образованием в ней тромба
комплекс профилактических мероприятий, направленный на предупреждение попадания микроорганизмов в рану.
общее инфекционное заболевание. Может возникнуть при грубейших нарушениях правил асептики, /например, введение нестерильных растворов/
Инфузия — ( от лат . infusio — вливание) — парентеральное введение
в организм большого объема жидкости.
ПРАВИЛА ТЕХНИКИ БЕЗОПАСНОСТИ.
Надламывай ампулы с лекарствами только при помощи ватного шарика, предварительно сделав надпил, используя специальные пилочки.
Избегай попадания стекла от использования ампулы на рабочий стол и на пол
Если ампула упала и разбилась, собери осколки влажной салфеткой. Использованные ампулы выбрасывай только в предназначенные для этого емкости
Избегай попадания лекарства на рабочий стол, на руки и лицо при вскрытии ампулы и при наборе лекарства в шприц
При обработке пробок на флаконах, изготовленных под обкатку, применяй только промокательные движения во избежание травматизации пальцев рук.
Держи шприц с иглой только в вертикальном положении
Всегда придерживай канюлю иглы указательным пальцем или мизинцем
При пользовании режущими инструментами не берись ладонью за лезвие инструмента
Не передвигайтесь по кабинету с открытыми иглами, острыми предметами, используйте лоток
Не надевай на использованную иглу колпачок
Не снимай использованную иглу руками, используй иглоотсекатель или пинцет
Избегай попадания дезинфицирующих средств: в глаза, на руки, одежду.
Используй барьерную одежду
Готовь растворы с соблюдением всех правил по их приготовлению.
Не оставляй после работы емкость с приготовленным хлор содержащим средством без крышки.
Во избежание травмы — не ходи по мокрому полу!
Будьте предельно вежливы друг к другу
Данные правила помни и выполняй не только во время занятия в кабинете, но и в лечебно-профилактическом отделении стационара, а в будущем на своем рабочем месте.
При выполнении манипуляций медицинский работник должен быть одет в халат, шапочку, сменную обувь, выходить в которой за пределы лабораторий и отделений запрещается.
Все манипуляции следует проводить в резиновых (латексных) перчатках.
В процессе работы перчатки обрабатываются 70% спиртом или спиртовым раствором хлоргекседина, снятые единожды — повторно не применяются.
Каждого пациента необходимо считать потенциально инфицированным гемоконтактными инфекциями.
Что нужно делать?
При повреждении кожных покровов:
Немедленно снять перчатки, сбросить в ёмкость с дезинфектантом.
Не останавливая кровотечения, выдавить кровь из раны, тщательно вымыть руки с мылом под проточной водой, обработать их 70% спиртом;
Смазать края раны 5% раствором йода.
При попадании крови:
на руки — немедленно обработать их тампоном, смоченным 70% спиртом, вымыть теплой проточной водой с мылом, насухо вытереть индивидуальным полотенцем, обработать кожным антисептиком;
на слизистые глаз — сразу же обильно промыть водой (не тереть);
на слизистую носа — сразу же обильно промыть водой;
на слизистую рта – промыть большим количеством воды и прополоскать 70% спиртом.
При использовании режущих и колющих инструментов следует избегать проколов и порезов перчаток.
При угрозе разбрызгивания крови и сывороток, следует применять средства защиты глаз и лица; защитную маску, очки, защитный щиток.
Обработку медицинского инструментария, посуды, приборов, аппаратов, которые соприкасались с кровью или сывороткой, надо проводить после предварительной дезинфекции и обязательно в перчатках.
Медработники, имеющие травмы и болезненные поражения кожи, во
время своего заболевания должны исключить контакты с пациентами и
предметами ухода за ними.
Бланки направлений в лабораторию категорически запрещается помещать
в пробирки с кровью.
Поверхность рабочих столов в конце рабочего дня обрабатывается 3% р-ом хлорамина или используемым в ЛПУ дезинфектантом, а в случае загрязнения кровью — дважды: немедленно с интервалом в 15 минут.
Заполнение учетной и отчетной документации должно вестись на
чистом столе.
Нельзя принимать пищу, курить и пользоваться косметикой на рабочих
местах.
Информационно – теоретический блок.
Сестринские вмешательства на периферической вене.
Венепункция (лат. punctio укол, прокол) — прокол стенки периферической вены с целью введения лекарственных средств, взятия крови для исследования, забора донорской крови, измерения венозного давления.
Венепункция проводится с обязательным выполнением асептики и регламентирующих документов обеспечивающих обработку изделий медицинского назначения одноразового и многоразового использования!
Места для инъекции : вены — локтевого сгиба, предплечья, кисти, стопы, у детей и младенцев вены височной области.
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти , предплечья , реже вены нижних конечностей. ( Рис.1)
Рис.1 Топография вен плеча и предплечья.
В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
Толстостенная вена — вена толстая, плотная.
Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Положение пациента — сидя, лежа. Выбор положения зависит от состояния пациента, вводимого препарата (если у пациента приступ бронхиальной астмы, то удобное для него положение – «сидя», гипотензивные препараты следует вводить в положении «лежа», т. к. при резком снижении давления может возникнуть головокружение или потеря сознания).
При проведении венепункции под локоть вытянутой руки больного помещают небольшую клеенчатую подушку, чтобы рука больного находилась в положении максимального разгибания.
Рис.2 Наложение жгута.
Выше места предполагаемой пункции накладывают жгут. При выполнении венепункции в области локтевой ямки жгут наложить в средней трети плеча на салфетку или рубашку так, чтобы его свободные концы были направлены вверх, а петля вниз, пульс проверяется на лучевой артерии, пульс не должен изменяться. (Рис.2)
Для увеличения наполнения вены больному предлагают несколько раз сжать и разжать кисть. Кожные покровы в месте инъекции тщательно обрабатывают дважды ватными шариками, смоченными 70град. этиловым спиртом в одном направлении. При слабо контурированной вене, для её кровенаполнения, желательно, снизу вверх. Пальцами левой руки целесообразно несколько натянуть кожу локтевого сгиба, что дает возможность фиксировать вену и уменьшить ее подвижность, особенно при пункции скользящей вены.
Венепункцию обычно проводят в два приема: сначала прокалывают кожу, а затем – вену. При хорошо развитых венах прокол кожных покровов и стенки вены можно производить одномоментно. Правильность попадания иглы в вену определяют по появлению из иглы капель крови. Если игла уже соединена со шприцем, то для контроля ее положения необходимо несколько потянуть на себя поршень: появление крови в шприце подтвердит правильное положение иглы. После этого наложенный ранее жгут распускают, затем необходимо потянуть на себя поршень и при поступлении крови в цилиндр, медленно вводят в вену лекарственное вещество, оставляя в шприце 1- 2 мл. Извлекать иглу без давления, место пункции прижимать стерильным ватным шариком, смоченным 70 град. этиловым спиртом не менее 1 минуты и только затем сгибать руку в локте. Немедленное сгибание руки ведет к развитию гематомы вследствие «ухода» отверстия в стенку вены вглубь ткани.
Введение раствора в вену может быть струйным и капельным.
Струйное введение проводят обычно при небольшом объеме вводимого раствора-10-20мл. При наборе лекарств, применяемых в малых дозах, например: сердечные гликозиды — в дозах от 0,1 до 0,5 мл, используется в качестве разбавителя 0,9% раствор натрия хлорида, вода для инъекций, 20-40% раствор глюкозы. Вначале набирают сердечный гликозид, а затем раствор для разбавления.
Капельное введение позволяет вводить медленно большие количества жидкости — от100 мл до нескольких литров в сутки.
Капельное вливание лучше переносится пациентами, чем струйное. Вводимая жидкость медленнее всасывается и дольше задерживается в организме, не вызывая больших колебаний артериального давления и не усложняет работу сердца.
Внутривенное капельное вливание лекарственных препаратов осуществляется с помощью специальных систем. (Рис.3)
Системы одноразового использования изготавливают из нетоксичной и апирогенной пластмассы. Стерилизацию проводят в промышленных условиях радиационным или газовым методами.
Одноразовая стерильная система для внутривенных капельных вливаний состоит из следующих элементов: капельница с двумя отходящими от неё трубками — длинная трубка с капельницей и зажимом для регулирования скорости введения жидкости (в капельнице имеется сетка-фильтр для предупреждения попадания в кровоток крупных частиц) и более короткая трубка. Иглы по обеим сторонам трубки: одна (на более коротком конце системы) для прокалывания пробки флакона с раствором, вторая — пункционная. Воздуховод (короткая игла с короткой трубочкой, закрытой фильтром).
В современных системах для внутривенного капельного вливания отверстие для воздуховода находится непосредственно над капельницей.
Рис.3 Одноразовая система для внутривенного капельного вливания (воздуховод находится над капельницей).
При внутривенных инфузиях ёмкость с раствором должна располагаться на высоте 90 см от пациента.
При необходимости проведения частых и длительных внутривенных капельных вливаний применяют метод катетеризации вен.
Катетеризация вен сегодня – стандартная медицинская процедура . Периферический внутривенный (венозный) катетер – это устройство, введенное в периферическую вену и обеспечивающее доступ в кровяное русло.
Использование в повседневной практике медсестры периферических венозных катетеров для проведения внутривенных инфузий позволяет иметь гарантированный венозный доступ, делает более комфортным проведение инфузионной терапии (безболезненное подключение к шприцу или системе, свободное положение во время инфузии);
Внешне это индивидуально упакованное изделие, которое имеет прозрачный верх из тонкого пластика, через который виден катетер и находяща я ся внутри него игла. ( Рис. №5 )
Материалы для изготовления ПВВК термопластичные и крепкие, имеют высокую степень биосовместимости и низкий коэффициент трения. Они способствуют тому, что катетеры при правильном уходе могут использоваться в течение 48-120 часов. В зависимости от материала изготовления бывают полиуретановые (виалоновые) и фторопластовые (тефлоновые) ПВВК. При этом используют два вида фторопласта: политетрафторэтилен (PTFE-тефлон) и аналог тефлона — фторированный этиленпропилен (FEP-тефлон).
По своему строению ПВВК бывают портованные и непортованные. В их строении всегда присутствуют такие основные элементы, как катетер, игла-проводник, заглушка и защитный колпачок. С помощью иглы проводится венесекция, одновременно вводится катетер. Заглушка служит для закрывания отверстия катетера, когда не проводится инфузионная терапия (с целью избежания контаминации), защитный колпачок защищает иглу и катетер и снимается непосредственно перед манипуляцией. Для легкого введения катетера (канюли) в вену кончик катетера имеет вид конуса. Соотношение кончика катетера к началу среза иглы или величина трима является характерным для каждого размера катетера.
Размер катетера определяется в G (гейчах). В соответствии с размерами производится цветовая маркировка катетеров, единая для всех производителей, которые соблюдают стандарты. Данная величина обратно пропорциональна диаметру, т.е. чем больше G тем тоньше катетер.
Портованные ПВВК имеют дополнительный инъекционный порт для введения препаратов без дополнительной пункции. С его помощью возможно безигольное болюсное (прерывистое) введение препаратов без прерывания внутривенной инфузии.
Кроме того, катетеры могут сопровождаться дополнительным элементом конструкции — «крылышками». С их помощью ПВВК не только надежно фиксируются на коже, но и обеспечивается снижение риска бактериального загрязнения, так как они не допускают прямого контакта задней части заглушки катетера и кожи.
В отличие от игл “бабочек” в сосуде остается катетер, а не игла. Больной или медицинский персонал может перемещать руку с катетером, не беспокоясь о повреждении вены.
Устройство «Игла-бабочка» предназначено для введения в периферические малые вены при внутривенных инфузиях.
Иглы-бабочки особенно актуальны в педиатрии, в отделениях реанимации. короткие атравматичные иглы со специальной заточкой обеспечивают легкое безопасное проникновение под кожу гибкие «крылышки» обеспечивают легкую и эффективную фиксацию. Крылышки имеют цветную маркировку в зависимости от размера инъекционной иглы. Размеры игл-бабочек соответствуют размерам игл.
Вливание происходит через тонкие гибкие соединительные трубки, благодаря которым игла не двигается внутри вены при манипуляции с трубкой и, следовательно, сводится к минимуму риск механического повреждения стенки сосудов.
Защитный колпачок-заглушка обеспечивает дополнительное удобство при неоднократном вливании.
Показания к применению ПВВК
(периферического внутривенного катетера).
1.Поддержка или коррекция водного баланса в случаях, когда пациент не в состоянии принимать жидкость пероральным путем;
2.Длительное внутривенное введение лекарственных средств;
3.Переливание крови и ее компонентов;
Противопоказания к применению ПВВК
1.Переливание больших объемов крови и ее компонентов;
2.Необходимость обеспечения высокой скорости инфузии (свыше 300 мл/мин.).
Преимуществами выбора первоочередной катетеризации вен обладают дистальные сосуды, мягкие и эластичные на ощупь, крупного диаметра вены, соответствующие длине катетера. Устанавливают катетер в вену не на «рабочей» руке, чтобы при возникновении осложнений не затруднить самообслуживание пациента.
Опасны для катетеризации (и их следует использовать в последнюю очередь) следующие:
периферические вены: жесткие на ощупь и склерозированные вены (возможно повреждение их внутренней оболочки);
вены сгибательных поверхностей суставов (высок риск механического повреждения);
вены, расположенные близко к артериям или их проекциям (велик риск прокола);
вены нижних конечностей;
ранее катетеризированные вены (возможно повреждение внутренней стенки сосуда);
вены конечностей с переломами (возможно повреждение вен);
небольшие видимые, но непальпируемые вены (неизвестно их состояние); вены ладонной поверхности рук (есть опасность их повреждения);
срединные локтевые вены (обычно они используются для взятия крови на исследование);
вены конечности, которые подверглись хирургическому вмешательству или химиотерапии.
Особенности введения сердечных гликозидов .
Сердечные гликозиды: строфантин в ампулах по 1мл 0,025% или 0,05% раствор;
коргликон в ампулах по 1мл 0,06% раствор применяют строго по назначению врача по 0,5-1мл в/в медленно в 10-20мл физиологического раствора хлорида натрия или раствора глюкозы 5% со скоростью 1мл в мин. или капельно 40кап. в мин в 5% растворе глюкозы или в изотоническом растворе хлорида натрия.
При быстром введении высока вероятность шока. Введение сердечных гликозидов осуществляется под строгим контролем общего состояния и сердечно-сосудистой деятельности пациента.
Особенности введения хлористого кальция .
Кальция хлорид нельзя вводить под кожу или в мышцы, ввиду его сильного раздражающего и некротизирующего действия. При внутривенном введении препарата появляется естественная реакция на него — ощущение жара в полости рта, а затем во всем теле.
Кальция хлорид назначают внутривенно струйно (очень медленно) и внутривенно капельно (медленно). Внутривенное введение капельное: 5 — 10 мл 10 % раствора препарата разбавляют в 100 — 200 мл изотонического раствора натрия хлорида или 5 % раствора глюкозы, вводят со скоростью 60 капель в минуту. Внутривенное введение струйное 5 мл 10 % раствора, лучше на физиологическом растворе хлорида натрия 5-10 мл, вводят на протяжении 3-5 минут.
Осложнения при пункции периферических вен наблюдаются редко но, тем не менее возможны: прокол стенок вен с образованием гематомы; повреждение артерии и нервных стволов; введение лекарств мимо вены, в подкожную клетчатку; местные воспалительные процессы; тромбофлебит.
При возникновении осложнений медицинская сестра проводит зависимые сестринские вмешательства (по назначению врача).
1.Некроз – омертвление тканей . Может развиться при неудачной венепункции раздражающего средства, чаще случается при неумелом внутривенном введении 10% раствора кальция хлорида. Нередко это сопровождается появлением в месте пункции жжения и боли, отёк, покраснение. Необходимо оставить иглу на месте, отсоединить от неё шприц, а другим шприцем ввести через иглу в клетчатку 5-10 мл физиологического раствора хлорида натрия, для понижения концентрации попавшего и неё хлористого кальция. Затем обколоть место пункции 0,5% раствора новокаина в количестве 10 мл.
2. Гематома – ограниченное скопление крови в тканях , под кожей появляется багровое пятно, обусловленное неумелой венепункцией так, как игла проколола обе стенки вены. На место венепункции накладывается полуспиртовый компресс или повязка с гепариновой мазью.
3. Воздушная эмболия возникает при технических погрешностях, когда в вену попадает воздух, попадание 100 мл воздуха является смертельным, но серьезные осложнения вызывают и меньшие количества воздуха. Для профилактики эмболии надо правильно и герметично монтировать систему (лучше всего использовать одноразовые системы).
4. Повреждение нервных стволов может произойти при в/м и в/в инъекциях либо механически (при неправильном выборе места инъекции), либо химически, когда депо лекарственного средства оказывается рядом с нервом. Тяжесть осложнения может быть различна — от неврита (воспаление нерва) до паралича (выпадение функции).
5. Тромбофлебит — воспаление вены с образованием в ней тромба — наблюдается при частых венепункциях одной и той же вены Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной. Лечение — повязка с гепариновой мазью,
6. Сепсис — может возникнуть при грубейших нарушениях правил асептики во время внутривенной инъекции или вливания, а также при использовании нестерильных растворов.
7. Аллергические реакции на введение того или иного лекарственного средства путем инъекции могут протекать в виде крапивницы, отека Квинке. Самая грозная форма — анафилактический шок, проявляющаяся резким понижением АД и местными проявлениями аллергической реакции.
Профилактика: данные о непереносимости препарата (аллергена) отметить на титульном листе медицинской карты.
Введение лекарственного препарата прекратить.
Уложить пациента, приподнять ножной конец, голову повернуть набок;
Приготовить систему для капельного вливания
Приготовить препараты противошоковой аптечки
Вводить препараты по назначению врача.
8.Пирогенные реакции, сопровождающиеся сотрясающим ознобом и резким повышением температуры . Это происходит при введении некачественно приготовленных растворов или препаратов с истекшим сроком годности;
Помощь: Сообщить врачу. Пациента согреть — укрыть одеялом, к ногам положить грелку, дать сладкий горячий чай. В дальнейшем осуществлять сестринские вмешательства в зависимости от периода лихорадки.
9 .Жировая эмболия легочных сосудов возникает при ошибочном введении в вену препаратов, предназначенных для внутримышечного или подкожного введения. Жировая эмболия проявляется внезапными болями в области сердца, удушьем, кашлем, посинением лица, верхней половины грудной клетки. Срочно сообщить врачу.
10.К отдаленным осложнениям, которые возникают через 2-3 месяца после инъекции, можно отнести вирусный гепатит В, С (сывороточный гепатит) — инфекционное заболевание, инкубационный период которого длится 2-6 месяцев, а также ВИЧ-инфекцию, при которой инкубационный период составляет от 6-12 недель до нескольких месяцев.
Алгоритмы выполнения практических манипуляций. Внутривенная инъекция-венепункция
Цели : Введение лекарственного средства струйное
Показания : Назначение врача.
1- шприц однократного применения емкостью 10 или 20 мл;
2- иглы длиной 40 мл, сечение 0,8 мл . Их размеры, как правило, 14-18 G;
3-лотки — стерильный и для отработанного материала;
5- лекарственные средства;
6-стерильные салфетки, ватные шарики, бинт;
7- стерильные перчатки, маска;
8- журнал назначений процедурного кабинета;
9- жгут венозный, клеенчатый валик или подушечка, салфетка;
10- ёмкости-контейнеры для обеззараживания одноразовых шприцев; игл (иглосъёмник, иглоотсекатель), ёмкости для дезинфекции используемых ватных шариков, перчаток,
11- пакеты класса — А, Б.
вены локтевого сгиба, предплечья, тыла кисти, стопы.
Подготовка к процедуре
Объясните пациенту цель процедуры. Уточните информированность о лекарственном средстве, индивидуальную переносимость препарата, получите его согласие на инъекцию.
Обработайте руки на гигиеническом уровне по алгоритму.
Обработайте руки кожным антисептиком.
Наденьте перчатки, маску.
Возьмите шприц (10-20 мл), наденьте иглу с широким просветом.
Проверьте название препарата, дозу, дату выпуска, качество раствора, цвет, наличие осадка.
Наберите в шприц лекарство.
Смените иглу. Выпустите воздух. Положите шприц в стерильный лоток.
Помогите занять удобное положение (лёжа на спине или сидя).
Выбрать и осмотреть/пропальпировать/ область предполагаемой венепункции для избежания возможных осложнений.
Выполнение внутривенной инъекции в области локтевого сгиба.
Под локоть пациента положите клеёнчатую подушечку (для максимального разгибания конечности в локтевом суставе).
Наложите через одноразовую пеленку или салфетку (или на одежду) на среднюю треть плеча венозный жгут. Проверьте пульс на лучевой артерии.
Обработайте перчатки ватным шариком, смоченным в 70 0 этиловом спирте.
Попросите больного поработать кулаком и выберите наиболее наполненную вену.
Место инъекции обработайте двумя шариками, смоченными в 70° спирте, в одном направлении снизу вверх, сначала большую поверхность, затем место инъекции.
Попросите больного сжать пальцы в кулак. Левой рукой натяните кожу над веной (зафиксируйте ее).
Возьмите шприц так, чтобы игла располагалась срезом вверх и проколите кожу параллельно вене.
Введите иглу в вену (ощущается «провал»).
Потяните поршень на себя. Если есть кровь в шприце, попросите больного разжать кулак.
Снимите жгут. Потяните поршень на себя (для проверки, не вышли ли вы из вены).
Медленно вводите лекарство. Следите за состоянием больного. Во время введения необходимо, чтобы место пункции не вздувалось, кончик иглы пальпировался в вене, больной не ощущал чувство жжения в месте введения и не двигал рукой, так как игла может выйти из вены. Оставьте 1-2 мл лекарства в шприце
Приложите ватный шарик, смоченный 70° спиртом. Иглу извлеките. Поверх шарика наложите давящую повязку и попросите больного на 5-10 мин согнуть руку в локтевом суставе, по истечении времени, ватный шарик сбросить в ёмкость отходы – класса Б.
Если инъекция выполнялась в процедурном кабинете, шприц поместите в дезинфицирующий раствор, предварительно заполните иглу и цилиндр шприца дезинфицирующим раствором, иглу поместите в иглосъёмник, а шприц в ёмкость — контейнер для обеззараживания шприцев. Снимите перчатки и вымойте руки.
Внутривенное капельное вливание.
Цели : Введение лекарственного средства внутривенно капельно
Показания : Назначение врача.
одноразовая система для внутривенного капельного вливания;
лотки-стерильный и для отработанного материала;
пинцеты-стерильный и не стерильный анатомический;
лекарственные средства во флаконах емкостью 200 мл и 400 мл;
стерильные салфетки, ватные шарики, бинт;
стерильные перчатки; маска
спирт этиловый 70град.;
жгут венозный, клеенчатый валик или подушечка, салфетка.
ёмкости-контейнеры для обеззараживания одноразовых шприцев ; игл ( иглосъёмник или иглоотсекатель), ёмкости для дезинфекции используемых ватных шариков, перчаток ,
стойка — штатив для системы внутривенного капельного вливания;
лейкопластырь 2 ленты, длиной 3-4 см, или самоклеющаяся повязка.
Вены — локтевого сгиба, предплечья, тыла кисти, стопы.
Заполнение системы для капельного вливания.
I . Подготовка к процедуре
1 .Объясните пациенту цель процедуры, уточните информированность о лекарственном средстве, индивидуальную переносимость препарата, получите его согласие на инъекцию.
2. Попросите пациента опорожнить мочевой пузырь.
3 .Обработайте руки на гигиеническом уровне по алгоритму.
4. Проверьте упаковку системы:
5 .Проверьте температуру инфузионного раствора.
6. Проверьте срок годности и внешний вид флакона.
7. Снимите ножницами или пинцетом металлический диск на флаконе.
8. Обработайте пробку флакона ватным шариком с антисептиком, подпишите флакон.
9. Вскройте пакет с системой на рабочем столе, возьмите систему в руки.
II. Выполнение процедуры
10 . Закройте зажим на системе, снимите колпачок с иглы на коротком конце и введите иглу до упора во флакон.
11 . Переверните флакон вверх дном и закрепить на штативе.
12. Ослабьте зажим и медленно заполните капельницу до половины объема, закройте зажим.
13. Откройте воздуховод, снимите иглу с колпачком (или только колпачок), положите в стерильный лоток или в упаковку от системы.
14. Откройте зажим на системе и медленно заполните длинную трубку до полного вытеснения воздуха и появления раствора, закройте зажим.
15. Наденьте иглу с колпачком или колпачок на канюлю иглы.
16. Заполните иглу для венепункции.
17. Фиксируйте систему на штативе.
Капельная система готова для проведения инфузии пациенту.
Подсоединение капельной системы к вене.
1. Наденьте перчатки, маску.
2. Усадите или уложить пациента, рука в разогнутом состоянии ладонью вверх, под локоть подложите валик.
3. Наложите жгут на среднюю треть плеча.
4. Попросите пациента поработать кулаком и зажать его.
5. Обработайте перчатки антисептиком.
6. Возьмите два ватных шарика, с антисептиком, в левую руку
7. Контурирруйте вену
8. Последовательно обработайте кожу двумя ватными шариками:
первым — большую зону и сбросьте в лоток для использованного материала,
вторым — непосредственно место пункции и сбросьте в лоток для использованного материала.
9. Возьмите иглу капельной системы в правую руку, снимите колпачок, фиксируйте канюлю иглы указательным пальцем.
10. Фиксируйте большим или указательным пальцем левой руки пунктируемую вену, смещая её к периферии
11. Пунктировать вену параллельно коже, на 1/3 длины иглы, срезом иглы вверх.
В систему поступает кровь — игла в просвете вены!
12 .Ослабьте жгут левой рукой, попросить пациента разжать кулак.
13. Подложите под канюлю стерильную салфетку,
фиксируйте иглу лейкопластырем.
14. Отрегулируйте зажимом скорость поступления раствора в капельницу.
Примечание . Регулировать скорость поступления инфузионной жидкости по назначению врача — 40-60 капель в минуту; при введении белковых препаратов — 10-20 капель в минуту первые полчаса, при хорошей переносимости — увеличивают до 40 капель в минуту.
Смену флакона сестра проводит, не извлекая иглу из вены:
обработать пробку флакона, установить на штативе, перекрыть зажим на системе, перенести иглу из пустого флакона во флакон с препаратом;
отрегулировать скорость инфузии.
Для дополнительного струйного введения препарата, назначенного врачом, использовать дополнительную «трубку — узел» между пункционной иглой и системой, в целях щажения вен пациента.
15. Снимите перчатки, вымойте руки.
16. Наблюдайте за состоянием и самочувствием пациента на протяжении всей процедуры капельного вливания.
Вливания прекращают после того как жидкость перестанет поступать из флакона в капельницу.
1. Наденьте перчатки.
2. Закройте зажим, снимите лейкопластырь, извлеките иглу из вены, прижав место инъекции ватным шариком со спиртом на 1-2 минуты, затем попросите пациента согнуть руку в локте на 5- 7 минут.
3. Извлеките капельницу из флакона, отсоедините иглу, сбросьте в ёмкость для использованного материала, доставьте в процедурный кабинет все использованные материалы. Использованную иглу поместите в иглосъёмник, систему для капельного вливания, использованные ватные шарики, лейкопластырь, салфетки утилизируйте в отходы класса Б.
4. Снимите перчатки, погрузите в дезинфектант, вымойте и осушите руки.
5 . Зафиксируйте выполнение манипуляции.
Постановка периферического венозного катетера.
Показания : Назначение врача.
периферические внутривенные катетеры нескольких размеров, переходник или соединительная трубка или обтуратор, шприц с 10мл гепаринизированного раствора (1:100);
лотки (стерильный и для отработанного материала);
пинцеты стерильные анатомические;
стерильные салфетки, ватные шарики, бинт;
жгут венозный, клеенчатый валик или подушечка, салфетка;
лейкопластырь 2 ленты, длиной 3-4 см, или самоклеющаяся повязка.
вены — локтевого сгиба, предплечья, тыла кисти, стопы.
I .Подготовка к процедуре
Убедитесь, что перед вами больной, которому назначена катетеризация вены.
Обеспечьте хорошее освещение, помогите пациенту принять удобное положение.
Разъясните пациенту суть предстоящей процедуры, создайте атмосферу доверия, предоставьте ему возможность задать вопросы, определите предпочтения пациента в отношения места постановки катетера.
Приготовьте контейнер для утилизации острых предметов .
Выберите место предполагаемой катетеризации вены:
наложите жгут на 10-15 см выше предполагаемой зоны катетеризации;
попросите пациента сжимать и разжимать пальцы кисти руки для улучшения наполнения вен кровью;
выберите вену путем пальпации, принимая во внимание характеристики инфузата, снимите жгут.
Подберите наименьший катетер, учитывая размер вены, необходимую скорость введения, график проведения внутривенной терапии, вязкость инфузата.
Обработайте руки антисептиком и наденьте перчатки.
Повторно наложите жгут на 10-15 см выше выбранной зоны.
Обработайте место катетеризации кожным антисептиком, дайте ему высохнуть.
НЕ КАСАЙТЕСЬ ОБРАБОТАННОЙ ЗОН Ы!
II . Выполнение процедуры
Зафиксируйте вену, прижав ее пальцем ниже предполагаемого места введения катетера.
Возьмите катетер выбранного диаметра и снимите защитный чехол. Если на чехле расположена дополнительная заглушка, чехол не выбрасывайте, а держите его между пальцами свободной руки.
Введите катетер на игле под углом 15° к коже, наблюдая за появлением крови в индикаторной камере .
При появлении крови в индикаторной камере уменьшите угол наклона иглы стилета и на несколько миллиметров введите иглу в вену.
Зафиксируйте иглу-стилет, а канюлю медленно до конца сдвигайте с иглы в вену (игла-стилет полностью из катетера пока не удаляется).
Снимите жгут. Не допускайте введения иглы-стилета в катетер после смещения его в вену!
Пережмите вену для снижения кровотечения и окончательно удалите иглу из катетера, утилизируйте иглу с учетом правил безопасности.
Снимите заглушку с защитного чехла и закройте катетер или присоедините инфузионную систему.
III .Окончание процедуры
Зафиксируйте катетер с помощью фиксирующей повязки.
Зарегистрируйте процедуру катетеризации вены согласно требованиям лечебного учреждения.
введение лекарственных препаратов,
через в периферический внутривенный катетер
Цели : Введение лекарственного средства.
Показания : Назначение врача.
1- шприц однократного применения емкостью 10 или 20 мл;
2- иглы длиной 40 мл, сечение 0,8 мл ( их размеры, как правило, 14-18 G);
3-лотки — стерильный и для отработанного материала;
5- лекарственные средства;
6-стерильные салфетки, ватные шарики, бинт;
7- стерильные перчатки, маска;
— журнал назначений процедурного кабинета;
9- жгут венозный, клеенчатый валик или подушечка, салфетка;
10- емкости-контейнеры для обеззараживания одноразовых шприцев; игл (иглосъёмник, иглоотсекатель), ёмкости для дезинфекции используемых ватных шариков, перчаток;
11- пакеты класса — А, Б.
Места введения: вены — локтевого сгиба, предплечья, тыла кисти, стопы.
Подготовка к выполнению процедуры .
1. Представьтесь пациенту, объясните ход и цель процедуры. Убедитесь в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и отсутствие аллергии на данное лекарственное средство.
2. Предложите помочь занять пациенту удобное положение (сидя или лежа).
3. Обработайте руки гигиеническим способом, осушите.
4. Соберите шприц и наберите в него лекарственный препарат, или заполните устройство для вливаний инфузионных растворов однократного применения и поместите его на штативе для инфузионных вливаний.
5. Доставьте в палату необходимое оснащение
6. Наденьте перчатки.
7. Снимите пробку и положите ее на стерильную салфетку, наружный вход катетера обработайте ватным шариком, смоченным антисептиком.
8. Подключите шприц (без иглы) или систему для переливания инфузионных растворов.
9. Нажмите на поршень и медленно (в соответствие с рекомендациями врача) введите лекарственный препарат, оставив в шприце несколько мл лекарственного препарата. При капельном способе внутривенного введения лекарственных препаратов проверьте проходимость катетера, подсоединив к нему шприц с физиологическим раствором –2 мл, Скорость введения за-висит от назначения врача. Количество миллилитров, оставляемых в шприце должно быть достаточным для обеспечения безопасного введения (препятствие попадания в вену пузырьков воздуха).
Если, при нажатии на поршень, лекарственный препарат не удается ввести с обычным усилием, то следует прекратить процедуру и сообщить врачу, т.к. катетер подлежит замене.
10. При капельном способе введения лекарственного препарата, после подсоединения системы, закрепить ее, убедиться, что пациенту удобно, Наблюдать за пациентом до окончания процедуры.
11.Вымойте руки, наденьте перчатки
12. При струйном способе введения – отсоедините шприц от катетера и, закройте катетер стерильной пробкой.
13. При капельном способе введения лекарственного препарата – перекройте зажим на системе, Отсоедините систему для переливания инфузионных растворов от катетера — закройте катетер стерильной пробкой.
14. Закройте катетер стерильной салфеткой и закрепите ее.
Если процедура проводилась в процедурном кабинете, то поместите использованную систему для капельных вливаний или использованный шприц и салфетки/ватные шарики в емкость с дезинфицирующим раствором.
Если процедура проводилась в палате, то поместите использованное систему капельных вливаний или использованный шприц и салфетки/ватные шарики в не прокалываемую ёмкость и транспортируйте в процедурный кабинет.
15. Снимите перчатки и поместите их в емкость для дезинфекции.
16. Вымойте руки, осушите.
17. Сделайте соответствующую запись о результатах выполнения в медицинскую документацию.
Уход за катетером.
Каждое соединение катетера — это ворота для проникновения инфекции. Прикасайтесь к катетеру как можно реже, строго соблюдайте правила асептики, работайте только в стерильных перчатках.
Чаще меняйте стерильные заглушки, никогда не пользуйтесь заглушками, внутренняя поверхность которых могла быть инфицирована.
Сразу после введения антибиотиков, концентрированных растворов глюкозы, препаратов крови промывайте катетер небольшим количеством физиологического раствора хлорида натрия.
Для профилактики тромбоза и продления функционирования катетера в вене дополнительно промывайте его физиологическим раствором днем между инфузиями.
Сейчас, согласно «Методическим указаниям по обеспечению и поддержанию периферического венозного доступа», изданного Ассоциацией м/с, гепарин применяется для промывания катетера только по назначению врача — если не назначено, то промывать ПВК следует физ. раствором хлорида натрия; если катетер ставился в экстренных условиях, то его надо заменить в течение 48 часов; более 72 часов разрешено нахождение катетера, если затруднен венозный доступ и крайне необходимо, продолжить инфузионную терапию.
Медицинская сестра заполняет лист наблюдения за периферическим венозным катетером, оценивает место венепункции по шкале флебитов (стр.30, 31)
Следите за состоянием фиксирующей повязки, при необходимости меняйте ее.
Регулярно осматривайте место пункции с целью раннего выявления осложнений. При появлении отека, покраснении, местном повышении температуры, непроходимости катетера, болезненных ощущениях во время введения препаратов и их подтекании, катетер необходимо удалить, вызвать врача.
При смене лейкопластырной повязки запрещается пользоваться ножницами, так как при этом можно отрезать катетер, и он попадет в кровеносную систему.
Для профилактики тромбофлебита на вену выше места пункции по назначению врача накладывать тонким слоем тромболитические мази (лиотон-1000, гепариновую мазь, троксевазин).
Информацию об объеме введенных за сутки препаратов, скорости их введения регулярно фиксируйте в карте наблюдения за пациентом, чтобы контролировать эффективность инфузионной терапии.
Удаление венозного катетера.
Соберите стандартный набор для удаления катетера из вены:
стерильные перчатки; стерильные марлевые шарики; лейкопластырь; ножницы; тромболитическая мазь; кожный антисептик; лоток для мусора; стерильная пробирка, ножницы и лоток (используются, если катетер затромбирован или при подозрении на его инфицирование).
Прекратите инфузию, снимите защитную бинтовую повязку.
Обработайте руки антисептиком, наденьте перчатки.
Двигаясь от периферии к центру, удалите без ножниц фиксирующую повязку.
Медленно и осторожно выведите катетер из вены.
Осторожно, на 2-3 мин, прижмите место катетеризации стерильным марлевым тампоном.
Обработайте место катетеризации кожным антисептиком.
Наложите на место катетеризации стерильную давящую повязку и зафиксируйте ее лейкопластырем.
Проверьте целостность канюли катетера. При наличии тромба или подозрении на инфицирование катетера кончик канюли отрежьте стерильными ножницами, поместите в стерильную пробирку и направьте в бактериологическую лабораторию на исследование (по назначению врача).
Отметьте в документации время, дату и причину удаления катетера.
Источник
















