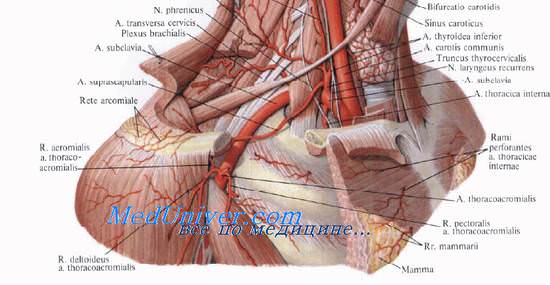
ТОПКА / ОТВЕТЫ / Перев общ, наруж, внутр сонн арт
Перевязка общей, наружной, внутренней сонных артерий. Пути окольного кровотока.
Перевязка общей сонной артерии (a. carotis communis), особенно правой, сопровождается в большинстве случаев расстройством кровообращения, обусловленным недостаточно быстрым развитием коллатералей в системе артериального круга головного мозга.
Техника. Голова откинута кзади и повёрнута в противоположную от места операции сторону. Обнажение сосудов производят в пределах сонного треугольника (trigonum caroticum). Разрез длиной 6—8 см ведут от верхнего края щитовидного хряща по переднему краю грудино-ключично-сосцевидной мышцы (т. sternocleidomastoideus). Рассекают кожу, подкожную клетчатку, поверхностную фасцию (fascia superficialis) с подкожной мышцей шеи (platysma). Вскрывают передний листок влагалища собственной фасции шеи (fascia colli propria) и сдвигают мышцу кнаружи. В ране становится виден задний листок влагалища данной мышцы, связанный с передней стенкой влагалища сосудисто-нервного пучка медиального треугольника шеи.
По желобоватому зонду вскрывают влагалище сосудисто-нервного пучка медиального треугольника шеи и со стороны внутренней яремной вены под общей сонной артерией на игле Дешана подводят двойную шёлковую лигатуру, после чего последнюю перевязывают. Периферическую лигатуру накладывают на расстоянии 1 — 1,5 см книзу от бифуркации, но выше перекреста с лопаточно-подъязычной мышцей (т. omohyoideus).
Перевязка внутренней яремной вены проводится при её ранении; сначала осуществляют предварительную остановку кровотечения путём тампонады, затем отыскивают и перевязывают центральный конец сосуда, учитывая, что через него может засасываться воздух.
ОБНАЖЕНИЕ И ПЕРЕВЯЗКА НАРУЖНОЙ СОННОЙ АРТЕРИИ
Перевязка наружной сонной артерии (a. carotis externa) обычно переносится без серьёзных осложнений и может быть использована как предварительный этап при резекции верхней челюсти. Ошибочная перевязка внутренней сонной артерии вместо наружной в 50% случаев может привести к гибели пациента или глубокой инвалидизации. Причиной смертельных осложнений чаще всего может служить тромбоз внутренней сонной артерии.
Техника. Голова повёрнута в противоположную сторону. Разрез длиной 6—8 см ведут от угла нижней челюсти книзу по переднему краю грудино-ключично-сосцевидной мышцы до верхнего края щитовидного хряща.
Рассекают кожу, подкожную клетчатку, поверхностную фасцию шеи (fascia colli superflcialis) с подкожной мышцей шеи. Вскрывают передний листок влагалища грудино-ключично-сосцевидной мышцы и сдвигают мышцу кнаружи. В ране происходит обнажение заднего листка влагалища грудино-ключично-сосцевидной мышцы, связанного с передней стенкой влагалища сосудисто-нервного пучка медиального треугольника шеи. Последнюю рассекают, и в ране становится видна внутренняя яремная вена (v. jugularis interna) с впадающими в неё венами, из них самая крупная — лицевая вена (v. facialis). Наружную сонную артерию отыскивают между лицевой веной и подъязычным нервом. Перевязку наружной сонной артерии необходимо производить в промежутке между отходящими от неё верхней щитовидной артерией и язычной артерией (реже возникают тромбозы внутренней сонной артерии).
Экстренную перевязку внутренней сонной артерии производят при аналогичных показаниях по методике изложенной выше.
Необходимо отметить, что перевязка этого сосуда может иметь такие же последствия как и при перевязке общей сонной артерии.
Источник
Перевязка сонной артерии первая помощь
Методы окончательного гемостаза, восстановления целости сосудов, гортани и трахеи, глотки и пищевода, щитовидной и слюнной желез имеют свои особенности.
Если после снятия давящей повязки кровотечение из крупной артерии возобновилось, следует добиться временного гемостаза путем прижатия артерии пальцем, выполнить переднюю продольную коллотомию и, выделив из окружающих тканей на 2-3 см центральный и периферический по отношению к ране участки сосудов, перекрыть кровоток наложением турникетов или сосудистых зажимов.
Только после этого можно приступить к ревизии зоны повреждения, удалению тромботических масс, оценке величины, формы раны и ее направления по отношению к продольной оси сосуда. Хирургическая обработка раны шеи при повреждении сосудов должна быть очень тщательной с удалением всех нежизнеспособных тканей, инородных тел всех субстратов, которые могут явиться причиной нагноения.
Небольшие колотые раны сосудов ушивают под пальцем хирурга, накладывая несколько узловых швов проленом 2/0 или 4/0 на атравматической игле. Следует помнить, что при чрезмерном затягивании узловые швы могут прорезаться. При наложении швов необходимо следить, чтобы интима сосуда по краям раны соприкасалась и чтобы шовный материал не находился в просвете сосуда.
В этом отношении более приемлемы матрацные швы, однако их методика более сложна и требует большего времени, что небезопасно при множественных и сочетанных ранениях. При стабильном состоянии пациента в подавляющем большинстве наблюдений на раны сосуда накладывают боковой сосудистый отвивной шов нерассасывающейся монофиламентной нитью на круглой атравматической игле.
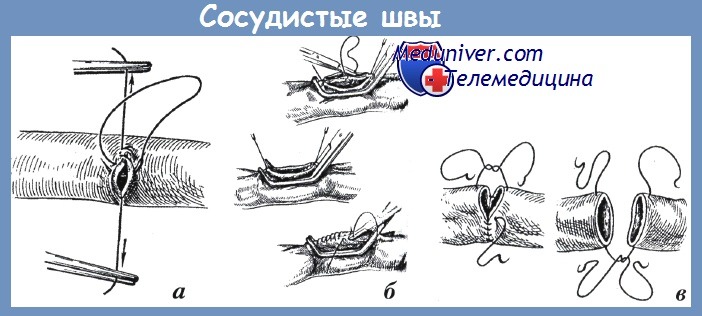
а — непрерывный шов в поперечном направлении; б — непрерывный шов в продольном направлении; в — анастомоз конец-в-конец
Если после наложения швов наблюдается просачивание крови из мест вколов и выколов иглы, спешить с наложением дополнительных швов не стоит — через несколько минут это просачивание должно прекратиться. Длительное просачивание по линии ушитой раны свидетельствует либо о слишком большом расстоянии между швами (узловые швы), либо о недостаточном затягивании нити (непрерывный шов).
Следует подчеркнуть, что в обстоятельном научном исследовании А. Г. Страчука показано, что результаты наложения шва на рану магистрального сосуда общими хирургами не хуже результатов сосудистых хирургов. Большой диаметр сосуда, высокая скорость кровотока, а также отсутствие феномена травматического спазма артерии (присущего мелким артериям) уменьшают риск тромботических осложнений и позволяют достичь хороших результатов даже при нарушениях техники сосудистого шва. В любом случае лучше прикрыть линию швов рядом расположенной мышцей.
При пересечении артерии приходится накладывать анастомоз конец-в-конец. Если стенка сосуда была разрушена на некотором протяжении (при огнестрельном ранении), размозженный участок иссекают с последующим протезированием сосуда аутовеной или синтетическим протезом. Такие операции должны выполнятся сосудистым хирургом, да и использование синтетического протеза при первичном инфицировании раневого канала чревато развитием гнойных осложнений и несостоятельности швов. Единственное утешение — такая ситуация встречается крайне редко.
У пострадавших с массивной кровопотерей, при нестабильной гемодинамике приходится идти на перевязку обеих концов артерии. При ранениях наружной сонной артерии допускается ее лигирование, так как это не приводит к каким-либо серьезным последствиям. Лигирование крупных сосудов производится по обе стороны от локализации раны сосуда, причем приводящий участок должен быть сначала перевязан, а ближе к ране — перевязан еще раз с прошиванием.
При этом накладывать лигатуру на центральный участок артерии следует так, чтобы не создавать в культе турбулентный кровоток, способствующий образованию в культе продолженного тромба с распространением на внутреннюю сонную артерию. Для этого лигатуру накладывают либо сразу за бифуркацией общей сонной артерии, либо дальше к периферии, дистальнее места отхождения верхней щитовидной артерии.
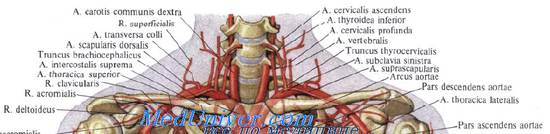
На раны подключичной артерии следует накладывать боковой шов. Однако при критическом состоянии пациента при ранениях подключичной артерии между местом отхождения поперечной артерии лопатки и торакоакромиальной артерией, отходящей от подмышечной артерии, ее можно безболезненно перевязать, так как кровоснабжение верхней конечности при этом мало страдает из-за хорошо выраженной коллатеральной сети между этими двумя артериальными ветвями.
В безвыходной ситуации, когда при безуспешных попытках наложения сосудистого шва кровотечение продолжается, а состояние пострадавшего критическое, подключичную артерию приходится перевязывать в ее первой порции, еще до отхождения крупных ветвей. В таких случаях есть надежда на сохранение кровоснабжения верхней конечности за счет ряда коллатералей.
Во-первых, это переток из противоположной подключичной артерии по позвоночным артериям, базилярной артерии и виллизиеву кругу. Во-вторых, переток по сонным артериям между верхней и нижней щитовидными артериями, а также между ветвями реберно-шейного ствола и затылочной артерией. Если такие пострадавшие выживают, у них развивается выраженный синдром «обкрадывания», который обусловлен затратой части кровотока, предназначенного для кровоснабжения головного мозга, на обеспечение жизнедеятельности верхней конечности. Он выражается в слабодушии, плаксивости, потере памяти, снижении интеллекта. В нашей практике было всего несколько таких пациентов.
В редких случаях приходится идти на перевязку наружной сонной артерии на протяжении, например при ранениях третьей зоны шеи, сопровождающихся профузным кровотечением из полости рта. Однако этот прием может уменьшить интенсивность кровотечения, но не прекратить его, так как оно будет продолжаться из периферического отдела поврежденной артерии за счет выраженной сети коллатералей.
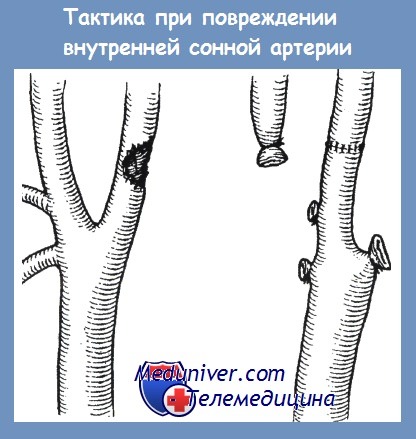
Еще более трудная ситуация складывается при ранении общей сонной или внутренней сонной артерий. Примерно в половине наблюдений при наличии замкнутого виллизиевого круга перевязка этих артерий не приводит к нарушению мозгового кровообращения. В то же время предугадать, какой вариант ангиоархитектоники имеется у пострадавшего, невозможно. Поэтому в любом случае надо стараться восстановить кровоток по внутренней сонной артерии путем наложения сосудистого шва.
Однако в процессе восстановления кровотока по внутренней сонной артерии встает проблема перекрытия просвета сосуда на время наложения швов или протезирования. Турникеты не должны быть затянуты, а сосудистые зажимы закрыты более чем на 10 мин. По истечении этого времени необходима защита головного мозга от ишемии, которая достигается применением гипотермии, управляемой гипертензии с помощью введения глюкокортикоидов и препаратов дофамина, а также гепаринизацией. Ясно, что при сочетанных ранениях, при наличии источников кровотечения в других областях применение гепарина противопоказано. Что касается других методов защиты, то и они не всегда достигают своей цели.
Поэтому рану общей сонной или внутренней сонной артерии следует пытаться ушить без полного пережатия ее просвета, прижимая вторым пальцем левой кисти рану и накладывая под пальцем отвивной сосудистый шов. Другой метод — использование внутреннего сосудистого шунта — требует участия сосудистого хирурга. При дефекте артерии более 2 см применяют заплату из аутовены. Использование синтетических материалов в условиях первичного инфицирования рапы создает реальную опасность несостоятельности швов и аррозионного кровотечения. При наличии большого дефекта общей сонной или сонной артерии положение таково, что хирург вынужден идти па ее перевязку с летальностью 58,3% [Завражнов А. А.].
Выход из положения, правда, достаточно сложный, предложен D. P. Flanigan и соавт. при обширном дефекте внутренней сонной артерии и при сохраненой общей сонной артерии. Он заключается в том, что разрушенный участок внутренней сонной артерии резецируют с ушиванием центрального конца наглухо и наложением сосудистого зажима на периферический конец сосуда. Затем мобилизуют наружную сонную артерию и пересекают ее с ушиванием наглухо периферического конца и наложением сосудистого зажима на центральный конец. Операция заканчивается анастомозом конец-в-конец, между центральным отделом наружной сонной артерии и периферическим отрезком внутренней сонной артерии, обеспечивая тем самым кровоснабжение бассейна внутренней сонной артерии за счет наружной.
Высокое ранение внутренней сонной артерии перед входом ее в канал височной кости не оставляет других вариантов, кроме ее перевязки. Однако, как и при высоком ранении наружной сонной артерии, при этом возникает проблема продолжения кровотечения из периферического отдела артерии. По мнению А. А. Завражнова, тампонирование в таких случаях костного канала мышцей или марлей не эффективно. Выходом из положения, по опыту D. Gilroy и соавт., может быть заведение в дистальный отдел артерии сосудистого катетера Фогарти с раздуванием баллона и оставлением этого катетера в просвете сосуда на 5-7 сут, до формирования фиксированного тромба.
При одновременном ранении внутренней сонной артерии и внутренней яремной вены в первую очередь следует пытаться восстановить кровоток по артерии. Внутреннюю яремную вену в таких случаях приходится перевязывать, впрочем без особых гемодинамических последствий.
Особая ситуация складывается при ранениях позвоночной артерии. С учетом ее анатомического положения, при наиболее частой локализации ранений этой артерии не только наложение сосудистого шва, но и лигирова-ние обеих концов вблизи входа в костно-фиброзный канал трудно выполнимо (рис. 5.14). В связи с этим хирурги вынуждены использовать несколько способов гемостаза. Наиболее простым и сравнительно эффективным является тугая пломбировка костного канала мышечным лоскутом на ножке, воском или кусочком кости, взятой из рядом расположенной ключицы или ребра (а иногда — из крыла подвздошной кости). Используют также различные гемостатические материалы типа пленок Surgicel.
При неэффективности этих способов приходится идти на лигирование концов позвоночной артерии после осторожного разрушения на протяжении 1-2 см передней стенки костно-фиброзного канала костными кусачками. При этом из-за высокого давления крови в бассейне позвоночных артерий с хорошо развитым коллатеральным кровообращением выделение обеих концов сопровождается интенсивным кровотечением.
Отчаянное предложение некоторых авторов прошивать вслепую боковую поверхность тел позвонков между поперечными отростками ни в коем случае нельзя применять из-за реальной опасности повреждений шейных корешков спинного мозга со всеми вытекающими из этого последствиями.
Поэтому в настоящее время, по данным F. С. Albuquerque и соавт., методом выбора является эндоваскулярная эмболизация или стентирование поврежденной позвоночной артерии (при наличии такой возможности). Однако манипуляция такого рода чрезвычайно сложна даже для специалистов высочайшей квалификации.
Приводим соответствующее наблюдение.
Пациент Я., 34 лет, доставлен бригадой СМП через 1 ч 30 мин после получения колото-резаной раны шеи слева. Рана 1×2 см, с обильным наружным кровотечением, расположена во второй зоне.
Левосторонняя коллотомия — повреждений сонных артерий и яремных вен нет. При дальнейшей ревизии выявлено, что раневой канал идет кнаружи между поперечными отростками С и С с пересечением позвоночной артерии. Произведена тампонада раневого канала мышечным лоскутом, интенсивность кровотечения снизилась.
Пациент переведен в ангиографическую операционную. При селективной ангиографии левой позвоночной артерии выявлена травматическая артериовенозная фистула между позвоночной артерией и венозным шейным сплетением. После введения в центральный участок артерии спиралей Гиантур-ко венозный сброс несколько уменьшился, но не прекратился. Выполнена селективная ангиография правой позвоночной артерии, при которой выявлено ретроградное заполнение периферического участка левой позвоночной артерии. Из правой позвоночной артерии артериальный катетер через основную артерию проведен в левую и произведена клеевая эмболизация композитом гистокрил + липоидол. Артериовенозный сброс ликвидирован, достигнут гемостаз. Раны на шее послойно ушиты. Пострадавший через 10 дней выписан в удовлетворительном состоянии.
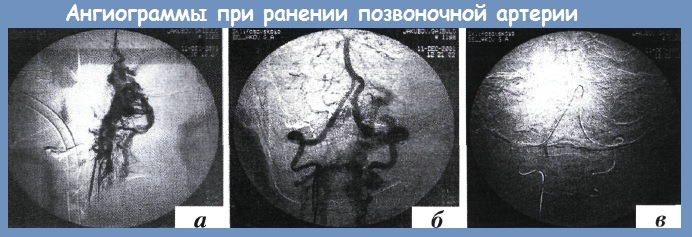
а — артериовенозиое соустье левой позвоночной артерии с венозным сплетением;
б — дисталъные отделы левой позвоночной артерии ретроградно заполняются через правую позвоночную и основную артерии;
в — микрокатетер проведен в левую позвоночную артерию через правую позвоночную и основную артерии. В результате эмболизации достигнут гемостаз
Ранения позвоночной артерии сопровождаются, как правило, повреждением обильной венозной сети (позвоночного венозного сплетения), кровотечение из этих вен обычно останавливают электрокоагуляцией.
При ранениях крупных вен шеи обнаружение дефектов их стенок в некоторых случаях является более трудным, нежели обнаружение ран артерий. Объясняется это тем, что кровь из артерии бьет струей, оставляя чистым операционное поле вблизи артерии, в то время как при профузном венозном кровотечении кровь ровным потоком заливает всю рану, затрудняя визуальную ориентировку. Стенки вен, даже крупных, тонкие и легко рвутся, поэтому при наложении на них зажимов и при лигировании следует соблюдать осторожность.
Наружные яремные вены обычно лигируют без каких-либо последствий для организма, однако при этом следует соблюдать определенную последовательность. В первую очередь перекрывают участок вены, идущий к сердцу, так как через него может произойти подсасывание воздуха.
Из клинических признаков воздушной эмболии характерным является свистящий звук, появляющийся при дыхательных движениях и выделение пенистой крови из трахеи вследствие блокады малого круга кровообращения. В этом отношении особенно опасно ранение внутренней яремной вены ниже уровня т. omohioidei, так как проходящая в этой зоне шейная фасция при пересечении вены растягивает ее центральный конец и легко возникает воздушная эмболия. При подозрении на воздушную эмболию необходимо быстро снизить положительное давление в режиме ИВЛ и увеличить инфузию растворов с целью нормализации центрального венозного давления. Существует несколько способов ликвидации этого осложнения.
Способ Мажанди заключается в том, что центральный конец пересеченной вены зажимается пальцами и между ними в просвет вены на несколько сантиметров вводится мягкий катетер диаметром 5-6 мм, который на этом уровне хирург фиксирует пальцами. Ассистент присоединяет к катетеру шприц емкостью 20 мл и во время выдоха и повышения венозного давления производит аспирацию пенистой крови. Если к моменту возникновения воздушной эмболии пострадавшему была выполнена торакотомия, можно воспользоваться методом Делорма (пункция толстой иглой правого предсердия через ушко предсердия) или методом Клермона (пункция правого желудочка сердца). К сожалению, эти методы часто не дают желаемого результата, поэтому лучше предупредить воздушную эмболию, чем пытаться потом исправлять ситуацию.
Как уже упоминалось выше, при критическом состоянии пострадавшего перевязка внутренней яремной вены с одной стороны не вызывает серьезных последствий, однако, если состояние пострадавшего позволяет, лучше все-таки наложить сосудистый шов. Краевые раны внутренней яремной вены ушивают, так же как и артерии, непрерывным обвивным швом. Циркулярный шов и аутовенозная пластика внутренней яремной вены, по данным некоторых авторов, в 90% наблюдений заканчиваются тромбозом просвета вены.
По данным НИИ скорой помощи им. И. В. Склифосовского, при ранениях сосудов шеи их лигирование применяется в 50%, краевой сосудистый шов — в 44,5%, циркулярный шов конец-в-конец — в 4% и протезирование общей сонной артерии — в 1,5% наблюдений. Гемостаз при ранениях позвоночной артерии в первой зоне шеи осуществляется путем ее лигирования, при повреждениях второй зоны — тампонадой костно-фиброзного канала мышцей (4 наблюдения) и аутокостью (1 наблюдение). В заключение следует добавить, что источником кровотечения из раны шеи могут быть многочисленные мелкие сосуды, которые при низком артериальном давлении не кровоточили. Поэтому, завершая операцию, следует еще раз проконтролировать полноту гемостаза при нормальном давлении крови.
Видео урок сосудистые швы и хирургия сосудов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник