- Парабульбарные инъекции
- Выполнение
- Когда назначается
- Особенности
- Возможные осложнения
- Наши преимущества
- Субконъюнктивальная, парабульбарная, ретробульбарная инъекции
- Ретиналамин — внутримышечные и парабульбарные инъекции в Москве
- Терапия препаратом Ретиналамин
- Парабульбарные инъекции
- Побочные эффекты, осложнения и противопоказания
- Ретробульбарная инъекция
- Техника выполнения
- Применяемые препараты
- Наши преимущества
- Безопасная техника инъекций
- Safe injection techniques
- Цели и предполагаемые результаты обучения
- Введение
- Внутрикожный путь введения
- Подкожный путь введения
- Внутримышечный путь введения
- Методика
- Z—методика
- Методика воздушного пузырька
- Методика аспирации
- Обработка кожи
- Оборудование
- Перчатки и вспомогательные материалы
- Таблица 1. Двенадцать шагов к тому, чтобы сделать инъекции менее болезненными
- Уменьшение боли
- Осложнения
- Профессиональная ответственность
- Выводы
- Список литературы
Парабульбарные инъекции
Автор:
Миронова Ирина Сергеевна
Выполнение
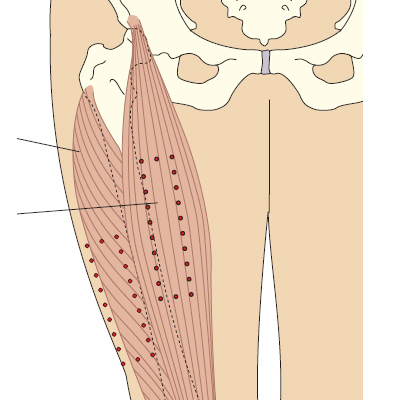
Парабульбарные инъекции – это достаточно болезненная инъекция, при которой иглу вводят на глубину до 1 сантиметр в направлении экватора глаза, в клетчатку, окружающую глазное яблоко. Такой метод введения лекарства применяется лишь в случае острой необходимости. Стоит также отметить, что данную процедуру проводит только квалифицированный врач-офтальмолог.
Когда назначается
Парабульбарное введение – способ введения лекарственных веществ, который, как правило, выполняют для анестезии при операциях на глазах. Это метод обезболивания необходимого участка путем снижения чувствительности нервных рецепторов, что достигается введением 0,5% раствор лидокаина и гиалуронидазы.
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Стоимость выполнения парабульбарной инъекции в Клинике составляет 700 рублей (без стоимости препарата).
Окончательная стоимость лечения определяется индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Узнать стоимость той или иной процедуры можно, обратившись по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн на сайте, также в разделе «Цены».
Особенности
Стоит указать, что парабульбарное введение применяют не только для обезболивания, но и в лечебных целях. Подобные инъекции назначают при воспалениях переднего либо заднего отрезков глаза, при нейроретинитах, кератитах, иридоциклитах, склеритах.
Особенностями выполняемой процедуры считается:
- Боль в процессе ее выполнения.
- Ограниченность дозы вводимого лекарства.
- Некоторую токсичность.
- Возможность развитие некроза и рубцевания зоны инъекции.
Проводимые исследования выявили, что при парабульбарных инъекциях в сравнении с подкожными, внутримышечными и внутривенными способами введения антибактериальных препаратов и стероидов, содержание лекарственных веществ в стекловидном теле особенно велико.
Возможные осложнения
Процедура парабульбарной инъекции достаточно сложна и может угрожать развитием следующих патологических состояний:
- Выпадением стекловидного тела;
- Хемозом конъюнктивы;
- Разрывом задней капсулы;
- Отрывом цинновых связок;
- Пролапсом радужки;
- Субконъюнктивальным либо ретробульбарным кровоизлиянием.
Наши преимущества
«Московская Глазная Клиника» — современное медицинское учреждение, предоставляющее полный спектр профессиональных услуг в области офтальмологии. Клиника имеет в своем распоряжении лучшие образцы современной аппаратуры ведущих производителей.
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно широкий практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря профессионализму врачей и применению современных технологий МГК гарантирует лучший результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», вы получите быструю и точную диагностику и эффективное лечение.
Специалисты нашей офтальмологической клиники выполняют любые виды парабульбарных инъекций. А техническое оснащение позволяет осуществлять качественную диагностику и последующий мониторинг проведенного лечения.
Источник
Субконъюнктивальная, парабульбарная, ретробульбарная инъекции
 | Как известно, офтальмолог в своей практике проводит лечение распространенных заболеваний при помощи глазных капель. |
Но глазные капли обладают весьма ограниченным действием, концентрация лекарственного препарата невелика, а вероятность проникновения препарата к глубинным структурам глаза (сетчатке, зрительному нерву) сводится к нулю.
В острых ситуациях, угрожающих полной потерей зрительной функции, для достижения эффекта применяются более действенные меры, требующие определенных навыков и опыта врача офтальмолога.
- воспалительные процессы (склерит, кератит, увеит, иридоциклит, нейроретинит)
- аутоиммунные заболевания, протекающие с поражением глаз (эндокринная офтальмопатия, ревматоидный артрит, анкилозирующий спондилит, и др.)
- состояния после оперативных вмешательств (при глаукоме, отслойке сетчатки и др.)
- после травмы глаза
Субконъюнктивальная инъекция
При простом закапывании капель в глаза, лекарство довольно быстро вымывается слёзной жидкостью. А при лечении интраокулярных заболеваний требуется более длительный контакт препарата с тканями глаза. Кроме того некоторые препараты могут оказывать негативное влияние на роговицу глаза. Поэтому при заболеваниях воспалительного и дистрофического характера необходимо вводить лекарство при помощи субконъюнктивальной инъекции (под конъюнктиву глаза).
В качестве препаратов, вводимых субконъюктивально могут выступать антибиотики, обезболивающие или гормональные средства, антиоксиданты, стимуляторы метаболизма и др. Введение осуществляют при помощи обычного инсулинового шприца. Проводить такие манипуляции имеет право только врач.
Перед проведением процедуры производится обезболивание при помощи троекратного закапывания в глаз растворов инокаина. После этого препараты вводят под коньюктиву глазного яблока.
Подконъюнктивально вводятся стероиды (гормональные препараты, антибиотики, сосудистые средства).
Так как инъекция болезненна, предварительно в глаза закапывают капли для анестезии, либо вводят некоторое количество анестетика.
При ряде заболеваний органов зрения возникает необходимость введения лекарственных препаратов под глазное яблоко. Для осуществления такого доступа существует два варианта инъекций: субконъюнктивальная и парабульбарная инъекция. Выбор метода введения лекарства остаётся за лечащим врачом.
При парабульбарной инъекции игла шприца вводится сквозь кожу нижнего века, непосредственно под глазное яблоко. Одноразовым шприцем в наружный край нижнего века проводится тонкая игла и продвигается на глубину примерно 1 см к задней стенке глазного яблока, куда и вводится лекарственное средство.
Мы работаем 7 дней в неделю с 8:00 до 20:00.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Источник
Ретиналамин — внутримышечные и парабульбарные инъекции в Москве
Препарат группы регенерантов и репарантов Ретиналамин – эффективное офтальмологическое средство для улучшения состояния и функции сетчатки при ее дегенерации, тапеторетинальной абиотрофии, первичной открытоугольной глаукоме, диабетической ретинопатии, миопии и пр.
Препарат назначается в виде внутримышечных и парабульбарных инъекций. Курс таких инъекций целесообразно пройти как для лечения патологии, так и с целью профилактики прогрессирования заболеваний глаз.
Терапия препаратом Ретиналамин
Ретиналамин выпускается в виде белого порошка (лиофилизата), при разведении которого получают раствор для инъекций.
Основное действующее вещество препарата – полипептидные фракции, выделенные из биоматериала глаз крупного рогатого скота и свиней. Благодаря их комплексному воздействию, на клеточном уровне происходит стимуляция фоторецепторов и пигментного эпителия сетчатки, активируются процессы белкового синтеза. Реакции взаимодействия нормализуют проницаемость стенок сосудов, ускоряют процессы восстановления и репарации, помогают вернуть светочувствительность сетчатой оболочки глаза и повысить остроту зрения.
Препарат назначается в виде инъекций, которые выполняют внутримышечно или парабульбарно – сквозь кожу нижнего века под глазное яблоко. По показаниям, инъекции выполняются ежедневно в дозировке 5-10 мг вещества однократно. Курс лечения составляет от пяти до десяти дней и может быть назначен повторно по прошествии трех месяцев.
В детской офтальмологии, раствор Ретиналамин, применяется преимущественно в виде инъекций, выполняемых внутримышечно.
Парабульбарные инъекции
При назначении курса парабульбарных инъекций препаратом Ретиноламин, их выполняет специалист с достаточным опытом подобных процедур в специально оборудованном кабинете клиники или в стерильной операционной. Специальных приготовлений инъекции препарата не требуют.
Для получения инъекционного раствора, леофилизат препарата разводят используя раствор изотонический или прокаин (0,5%) и воду для инъекций. Введение осуществляется одноразовым шприцем со слегка притупленной иглой. В ходе процедуры, игла чрезкожно входит в нижнее веко (наружный край) и продвигается примерно на 1 см в глубину. Необходимая доза лекарственного вещества водится в пространство у задней стенки глазного яблока.
Раствор Ретиноламина не подлежит хранению, поэтому после выполнения инъекции, остатки его утилизируются.
Побочные эффекты, осложнения и противопоказания
Парабульбарные инъекции Ретиналамина считаются одним из самых эффективных способов доставки медикаментозного средства к месту поражения, однако они весьма болезненны и могут сопровождаться синяками и зудящими отеками под глазами, а также возникновением аллергических реакций.
Среди возможных негативных эффектов процедуры, специалисты также упоминают:
- Возникновение пелены перед глазами, которая снижает остроту зрения.
- Кровоизлияния под конъюнктиву.
- Отрыв цинновых связок (редко).
- Пролапс радужки (очень редко).
Инъекции Ретиналамина не назначаются при индивидуальной непереносимости компонентов средства. Ограничением также служит возраст до 18 лет (исключение дети с центральной дистрофией сетчатки) и состояние беременности. Женщинам, кормящим грудью, при назначении инъекций Ретиналамина рекомендуется от грудного вскармливания временно отказаться.
Шилова Татьяна Юрьевна
Врач-офтальмолог высшей категории
микрохирург
Источник
Ретробульбарная инъекция
Техника выполнения
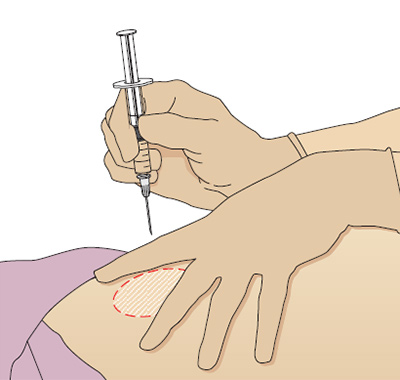
Ретробульбарную инъекцию выполняют шприцем с иглой, длина которой составляет 4,5 см. Особенность техники выполнения инъекции заключается в том, что после прокола и продвижения кзади, игла слегка заводится за край глазного яблока. Правила проведения ретробульбарных инъекций во многом схожи с парабульбарными инъекциями.
Перед выполнением введения необходимо вымыть руки. Затем удобно усадить пациента и внести в его глаз дозу капельного анестетика. Подождать начала действия анестетика 3—5 минут.
Непосредственно перед введением, нужно оттянуть нижнее веко, а потом попросить пациента смотреть вверх и кнутри. Кожу у наружного угла глаза обработать ваткой, смоченной раствором 70% этилового спирта. Затем провести пальпацию нижне-наружного края орбиты.
Выполнив прокол, обязательно оттянуть поршень шприца на себя, контролируя, чтобы игла не попала в сосуд. При появлении сопротивления продвижению иглы ее нужно немедленно потянуть назад. Перед выполнением инъекции, кончик иглы нужно немного притупить. Доза вводимого вещества не должна превышать 2,0 мл. После вывода иглы, место укола следует прижать спиртовой ваткой на 1—2 минуты.
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Стоимость выполнения ретробульбарной инъекции в Клинике составляет 1 000 рублей (без учета стоимости препарата).
Окончательная стоимость лечения определяется индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Уточнить расценки на ту или иную процедуры можно, обратившись по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или воспользоваться соответствующей онлайн-формой на сайте, а также можете ознакомиться с разделом «Цены».
Применяемые препараты
Ретробульбарно можно вводить лекарственные средства, следующих групп:
- Анестетики.
- Гормоны.
- Ферменты.
- Антибиотики.
- Сосудисто-метаболические препараты.
Специалисты нашей офтальмологической клиники выполняют любые виды ретробульбарных инъекций. А техническое оснащение позволяет осуществлять качественную диагностику и последующий мониторинг проведенного лечения.
Наши преимущества
«Московская Глазная Клиника» — современное медицинское учреждение, предоставляющее полный спектр профессиональных услуг в области офтальмологии. Клиника имеет в своем распоряжении лучшие образцы современной аппаратуры ведущих производителей.
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно широкий практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря профессионализму врачей и применению современных технологий МГК гарантирует лучший результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», вы получите быструю и точную диагностику и эффективное лечение.
Источник
Безопасная техника инъекций
Safe injection techniques
Article 498. Workman B (1999) Safe injection techniques. Nursing Standard. 13, 39,
В данной статье Barbara Workman описывает правильную методику внутрикожных, подкожных и внутримышечных инъекций.
Цели и предполагаемые результаты обучения
Поскольку знания о процедурах ежедневной сестринской практики медсестер растут, разумно пересмотреть некоторые рутинные процедуры.
В данной публикации приведен обзор принципов проведения внутрикожных, подкожных и внутримышечных инъекций. Показано, как правильно выбрать анатомическую область инъекции, предусмотреть возможность непереносимости лекарственных препаратов, а также особые потребности пациента, которые могут повлиять на выбор места выполнения инъекции. Освещены аспекты подготовки пациента и кожи, а также особенности оснащения, и способы уменьшения дискомфорта у пациента во время выполнения процедуры.
Основная цель статьи — побудить медицинскую сестру критически пересмотреть собственную технику выполнения инъекций, исходя из принципов медицины, основанной на доказательствах, и обеспечить пациенту эффективную и безопасную помощь.
После прочтения данной статьи медсестра должна знать и уметь следующее:
- Определять безопасные анатомические области для проведения внутрикожных, подкожных и внутримышечных инъекций;
- Определять мышцы — анатомические ориентиры для выполнения внутримышечных инъекций, и объяснять, почему их для этого используют;
- Объяснять, на чем основан тот или иной метод обработки кожи пациента;
- Обсудить способы уменьшения дискомфорта у пациента во время инъекции;
- Описать действия медсестры, направленные на профилактику осложнений инъекций.
Введение
Проведение инъекций — это рутинная, и пожалуй, самая частая работа медсестры, и хорошая техника инъекций может сделать эту манипуляцию относительно безболезненной для пациента. Однако, техническое мастерство без понимания манипуляции подвергает пациента ненужному риску осложнений. Изначально выполнение инъекций было врачебной манипуляцией, но, с изобретением пенициллина в сороковые годы, обязанности медсестры значительно расширились (Beyea and Nicholl 1995). В настоящее время большинство медсестер выполняют эту манипуляцию автоматически. Поскольку сейчас сестринская практика становится основанной на доказательствах, то вполне логично пересмотреть эту фундаментальную процедуру с позиций доказательной медицины.
Лекарственные препараты вводят парентерально потому, что обычно они так всасываются быстрее, чем из желудочно-кишечного тракта, или же, как инсулин, разрушаются под действием пищеварительных ферментов. Некоторые препараты, как например, медокси-прогестерона ацетат или флуфеназин, высвобождаются в течение длительного времени, и требуется такой путь введения, который бы обеспечил постоянное всасывание препарата.
Существуют четыре главных характеристики инъекции: место введения, путь введения, техника инъекции и оснащение.
Внутрикожный путь введения
Внутрикожный путь введения предназначен для обеспечения скорее местного, а не системного действия препаратов, и, как правило, применяется в основном для диагностических целей, например аллерготестов и туберкулиновых проб, или для введения местных анестетиков.
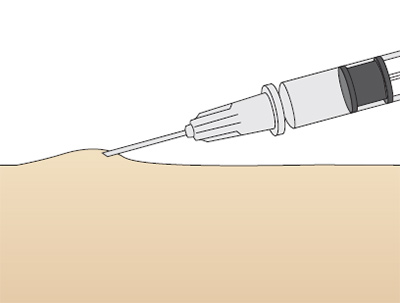
Для выполнения внутрикожной инъекции иглу калибра 25G срезом кверху вводят в кожу под углом исключительно под эпидермис и вводят до 0.5 мл раствора, до появления на поверхности кожи так называемой «лимонной корочки» (Рис. 1). Такой путь введения применяется для выполнения аллерготестов, и место инъекции должно быть обязательно отмечено, чтобы отследить аллергическую реакцию через определенный промежуток времени.
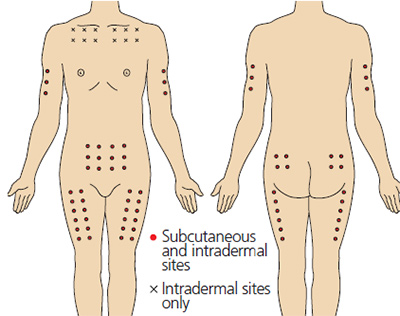
Места для выполнения внутрикожных инъекций аналогичны таковым для выполнения подкожных инъекций (Рис. 2), но также их можно выполнять на внутренней стороне предплечья и под ключицами (Springhouse Corporation 1993).
При проведении аллергопроб очень важно обеспечить наличие противошокового набора в ближайшем доступе, если у пациента будет реакция гиперчувствительности или анафилактический шок (Campbell 1995).
Рис. 1. «Лимонная корочка», которая образуется при внутрикожной инъекции.
ВАЖНО (1):
Вспомните симптомы и признаки анафилактических реакций.
Что вы будете делать при анафилактическом шоке?
Какие препараты, которые вы применяете, могут спровоцировать аллергическую реакцию?
Подкожный путь введения
Подкожный путь введения препаратов используется, когда необходимо медленное равномерное всасывание медикамента в кровь, при этом препарата вводят под кожу. Этот путь введения идеален для таких лекарственных препаратов, как инсулин, который требует медленного равномерного высвобождения, он относительно безболезненный и подходит для частых инъекций (Springhouse Corporation 1993).
На Рис. 2 представлены места, пригодные для выполнения подкожных инъекций.
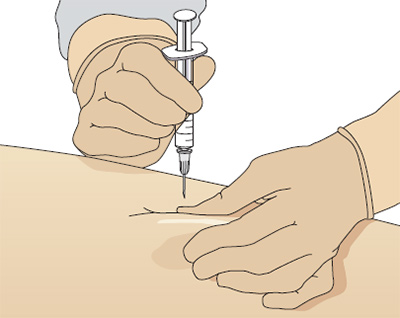
Традиционно, подкожные инъекции проводятся путем вкола иглы под углом 45 градусов в складку кожи (Thow и Home 1990). Однако с введением в практику более коротких инсулиновых игл (длиной 5, 6 или 8 мм), инъекции инсулина сейчас рекомендуется выполнять со вколом иглы под углом 90 градусов (Burden 1994). Следует обязательно брать кожу в складку, для того, чтобы отделить жировую ткань от подлежащих мышц, особенно у худых пациентов (Рис. 3). Некоторые исследования с применением компьютерной томографии для отслеживания направления движения инъекционной иглы, показали, что иногда при подкожном введении препарат непреднамеренно оказывается в мышце, особенно при инъекциях в переднюю брюшную стенку у худых пациентов (Peragallo-Dittko 1997).
Инсулин, введенный внутримышечно, всасывается намного быстрее, и это может привести к нестабильной гликемии, и возможно, даже к гипогликемии. Гипогликемические эпизоды могут отмечаться и в том случае, если меняется анатомическая область проведения инъекции, так как инсулин из разных участков всасывается с разной скоростью (Peragallo-Dittko 1997).
По этой причине должна проводиться постоянная смена мест введения инсулина, например, в течение нескольких месяцев используется область плеча или живота, затем место введения меняется (Burden 1994). Когда госпитализируется пациент с диабетом, надо посмотреть, нет ли в местах введения инсулина признаков воспаления, отека, покраснения или липоатрофий, и обязательно отметить это в медицинской документации.
Проводить аспирацию содержимого иглы при подкожном введении в настоящее время признано нецелесообразным. Peragallo-Dittko (1997) сообщает о том, что прокол кровеносных сосудов перед подкожной инъекцией встречается очень редко.
Информацию о необходимости аспирации не содержат и обучающие материалы для пациентов с диабетом. Также было отмечено, что аспирация перед введением гепарина повышает риск образования гематомы (Springhouse Corporation 1993).
Внутримышечный путь введения
При внутримышечном введении лекарственный препарат оказывается в хорошо перфузируемой мышце, что обеспечивает его быстрое системное воздействие, и всасывание достаточно больших доз, от 1 мл из дельтовидной мышцы до 5 мл в других мышцах у взрослых (для детей эти значения следует делить пополам). Выбор места для инъекции должен быть основан на общем состоянии пациента, его возрасте и объеме раствора лекарственного препарата, который нужно ввести.
Предполагаемое место инъекции следует осмотреть на предмет признаков воспаления, отека и инфекции, следует избегать введения препарата в участки повреждений кожи. Аналогичным образом через часа после манипуляции место проведения инъекции следует осмотреть, чтобы убедиться, что нет никаких нежелательных явлений. Если инъекции часто повторяются, то надо отмечать места введения, чтобы менять их.
Это снижает дискомфорт у пациента и уменьшает вероятность развития осложнений, например, атрофии мышц или стерильных абсцессов вследствие плохого всасывания препаратов (Springhouse Corporation 1993).
ВАЖНО (2):
При госпитализации пациентов с диабетом должна вестись специальная медицинская документация.
Как вы отмечаете места ротации инъекций?
Как вы мониторируете пригодность места инъекции?
Обсудите это со своими коллегами.
Рис. 2. Анатомические области для внутрикожных и подкожных инъекций. Красные точки — места подкожных и внутрикожных инъекций, черные крестики — места выполнения только внутрикожных инъекций.
Рис. 3. Захват складки кожи при выполнении подкожной инъекции.
У пожилых и истощенных людей мышечная масса меньше, чем у молодых, более активных людей, поэтому перед выполнением внутримышечной инъекции надо оценить, достаточна ли для этого мышечная масса. Если у пациента мало мышц, то можно взять мышцу в складку до того, как проводить инъекцию (Рис. 4).
Рис. 4. Как взять мышцу в складку у истощенных или пожилых пациентов.
Существует пять анатомических областей, пригодных для выполнения внутримышечных инъекций.
На Рис. 5(a-d) подробно показано, как определить анатомические ориентиры всех этих областей. Вот эти анатомические области:
- Дельтовидная мышца на плече, эта область используется в основном для введения вакцин, в частности вакцины от гепатита В и АДС-анатоксина.
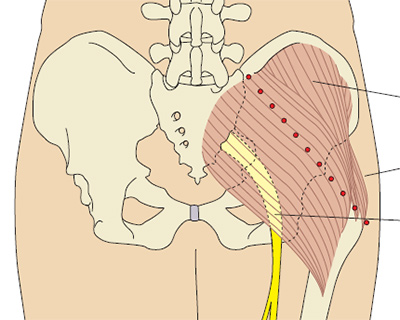
- Ягодичная область, большая ягодичная мышца (верхний наружный квадрант ягодицы) — это традиционная область для проведения внутримышечных инъекций (Campbell 1995). К сожалению, существуют осложнения, при использовании данной анатомической области возможно повреждение седалищного нерва или верхней ягодичной артерии при неправильном определении точки введения иглы. Beyea и Nicholl (1995) в своей публикации приводят данные нескольких исследователей, которые использовали компьютерную томографию и подтвердили тот факт, что даже у пациентов с умеренным ожирением, инъекции в ягодичную область чаще приводят к тому, что препарат оказывается в жировой ткани, а не в мышечной, что безусловно замедляет всасывание лекарственного препарата.
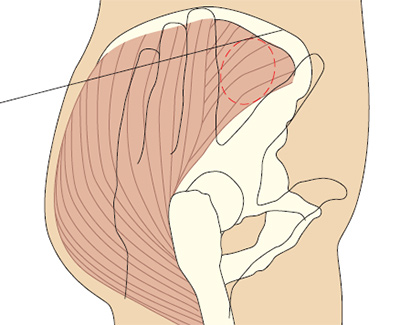
- Передне-ягодичная область, средняя ягодичная мышца — это более безопасный способ выполнения внутримышечных инъекций. Он рекомендуется потому, что здесь нет крупных нервов и сосудов, и нет сообщений об осложнениях вследствие их повреждения (Beyea и Nicholl 1995). Вдобавок, толщина жировой ткани здесь более или менее постоянна, и составляет 3.75 см по сравнению с в области большой ягодичной мышцы, что позволяет утверждать, что стандартная внутримышечная игла калибра 21 G (зеленая) окажется в средней ягодичной мышце.
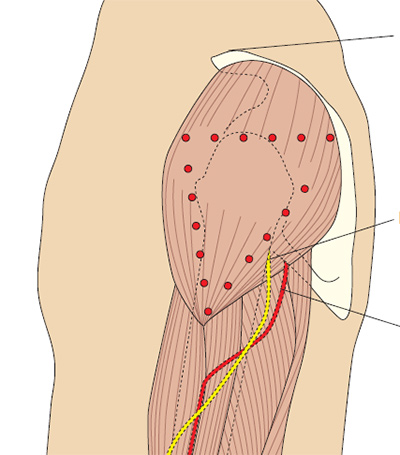
- Латеральная головка четырехглавой мышцы бедра. Эта анатомическая область чаще всего используется для инъекций у детей, при ней есть риск непреднамеренного повреждения бедренного нерва с дальнейшим развитием атрофии мышц (Springhouse Corporation 1993). Beyea и Nicholl (1995) предположили, что эта область безопасна у детей до семимесячного возраста, затем лучше всего пользоваться верхним наружным квадрантом ягодицы.
Рис. 5a. Определение положения дельтовидной мышцы.
Самая плотная часть мышцы определяется так: от акромиального отростка проводится линия до точки на плече на уровне подмышки. Игла вводится примерно на 2.5 см ниже акромиального отростка на глубину 90º.
Следует избегать лучевого нерва и плечевой артерии (Springhouse Corporation 1993).
Можно попросить пациента положить кисть на бедро (как это делают модели во время показов), что облегчает поиск мышцы.
Для определения большой ягодичной мышцы: пациент может лежать на боку со слегка согнутыми коленями, или направив большие пальцы ног вовнутрь. Если ноги слегка согнуты, то мышцы более расслаблены и инъекция менее болезненная (Covington и Trattler 1997).
Рис. 5b. Определение наружного верхнего квадранта ягодицы.
Проведите воображаемую горизонтальную линию от места начала межъягодичной щели до большого вертела бедра. Затем нарисуйте другую воображаемую линию вертикально в середине предыдущей, и вверху латерально будет верхний наружный квадрант ягодицы (Campbell 1995). Мышца, которая в нем лежит — это большая ягодичная мышца. При ошибке во время выполнения инъекции можно повредить верхнюю ягодичную артерию и седалищный нерв. Типичный объем жидкости для введения в этой области составляет
Рис. 5c. Определение переднее-ягодичной области.
Положите ладонь правой руки на большой вертел левого бедра пациента (и наоборот). Указательным пальцем нащупайте верхний передний гребень подвздошной кости и отодвиньте средний палец, чтобы образовалась буква V (Beyea и Nicholl 1995). Если у вас маленькие руки, то это получается сделать не всегда, поэтому просто сдвиньте руку в сторону гребня (Covington и Trattler 1997).
Иглу вводят в среднюю ягодичную мышцу в середине буквы V под углом 90º. Типичный объем раствора препарата для введения в этой области составляет
Рис. 5d. Определение латеральной головки четырехглавой мышцы бедра и прямой мышцы бедра.
У взрослых латеральную головку четырехглавой мышцы бедра можно определить на ладонь ниже и латеральнее большого вертела, и на ладонь выше колена, в средней трети четырехглавой мышцы бедра. Прямая мышца бедра находится в средней трети передней поверхности бедра. У детей и пожилых, или у истощенных взрослых, иногда эту мышцу приходится брать в складку, чтобы обеспечить достаточную глубину введения препарата (Springhouse Corporation 1993). Ого раствора препарата составляет для младенцев —
Прямая мышца бедра — это часть передней четырехглавой мышцы бедра, это место редко используется для инъекций медсестрами, но нередко используется при самостоятельном введении лекарственных препаратов, или у младенцев (Springhouse Corporation 1993).
ВАЖНО (3):
Научитесь определять анатомические ориентиры для каждой из этих пяти областей для внутримышечных инъекций.
Если вы привыкли вводить препараты только в верхне-наружный квадрант ягодицы, то научитесь использовать новые области и регулярно совершенствует свою практику.
Методика
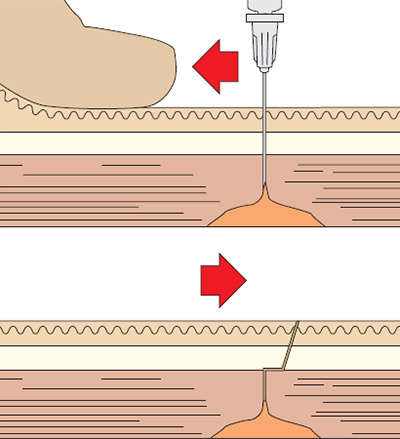
От угла введения иглы зависит боль от инъекции. Иглу при внутримышечной инъекции следует вводить под углом 90° и убедиться, что игла достигла мышцы — это позволяет уменьшить боль от инъекции. Исследование Katsma и Smith (1997) выявило, что не все медсестры вводят иглу под углом 90°, считая, что именно такая методика делает инъекцию более болезненной, так как игла быстро проходит сквозь ткани. Растягивание кожи уменьшает вероятность повреждений от иглы и улучшает точность введения препарата.
Чтобы правильно ввести иглу, положите кисть нерабочей руки и натяните кожу над местом вкола указательным и средним пальцем, а запястье рабочей руки положите на большой палец нерабочей. Держите шприц между подушечками большого и указательного пальцев, именно так удается ввести иглу точно и под нужным углом (Рис. 6).
Рис. 6. Методика выполнения внутримышечной инъекции, угол вкола иглы 90º, переднее-ягодичная область.
В Великобритании проводилось мало исследований на эту тему, поэтому у медсестер могут быть совершенно разные навыки и технологии выполнения инъекций (MacGabhann 1998). Традиционная методика выполнения внутримышечных инъекций заключалась в растяжении кожи над местом ее прокола, чтобы снизить чувствительность нервных окончаний (Stilwell 1992) и быстрый укол иглой под углом в 90° к коже.
Однако в обзоре литературы, подготовленном Beyea и Nicholls’ (1995) указано, что использование Z-методики дает меньший дискофморт и сниженное количество осложнений по сравнению с традиционной методикой.
Z—методика
Эта методика изначальна была предложена для введения лекарственных препаратов, которые окрашивают кожу или являются сильными раздражителями. Сейчас она рекомендуется для внутримышечного введения любых медикаментов (Beyea и Nicholl 1995), так как считается, что ее применение уменьшает болезненность, и вероятность вытекания препарата (Keen 1986).
В этом случае кожу на месте инъекции оттягивают вниз или в сторону (Рис. 7). Это сдвигает кожу и подкожную клетчатку примерно на Очень важно помнить, что при этом направление иглы меняется и можно не попасть в нужное место.
Поэтому, после определения места инъекции, нужно выяснить, какая мышца находится под поверхностными тканями, а не какие кожные ориентиры вы видите. После введения препарата подождите 10 секунд до удаления иглы, чтобы препарат всосался в мышцу. После удаления иглы, отпустите кожу. Ткани над местом инъекции закроют депозит раствора лекарственного средства и предотвратят его утечку. Считается, что если конечность после инъекции будет двигаться, то всасывание препарата ускорится, так как в месте инъекции увеличится кровоток (Beyea и Nicholl 1995).
Рис. 7. Z-методика.
Методика воздушного пузырька
Эта методика была очень популярна в США. Исторически она была разработана во времена использования стеклянных шприцев, в которых требовалось использовать пузырек воздуха для того, чтобы убедиться, что доза препарата правильная. Сейчас «мертвое пространство» в шприце не считается необходимым, так как пластиковые шприцы откалиброваны более точно, чем стеклянные и эта методика больше не рекомендуется производителями (Beyea and Nicholl 1995).
Недавно в Великобритании были проведены два исследования на муляжах (масляный раствор с медленным высвобождением препарата) (MacGabhann 1998, Quartermaine и Taylor 1995), в которых сравнивалась Z-методика и методика воздушного пузырька, предназначеная для предупреждения утечки раствора после инъекции.
Quartermaine и Taylor (1995) предположили, что методика воздушного пузырька более эффективна для предупреждения утечки по сравнению с Z-методикой, но результаты MacGabhann (1998) не позволили сделать каких-то определенных выводов.
Существуют вопросы, связанные с точностью дозировки при использовании данной методики, так как доза препарата в данном случае может существенно повышаться (Chaplin et al 1985). Требуются дальнейшие исследования данной методики, так как для Великобритании она считается относительно новой. Однако, если она используется, медицинская сестра должна убедиться, что она вводит пациенту правильную дозу препарата, и что методика используется строго в соответствии с рекомендациями.
Методика аспирации
Хотя в настоящее время методика аспирации не рекомендована для контроля при проведении подкожных инъекций, ее следует использовать при внутримышечных инъекциях. Если игла по ошибке попала в кровеносный сосуд, то препарат можно непреднамеренно ввести внутривенно, что иногда приводит к эмболии вследствие специфических химических свойств лекарств. При внутримышечном введении препарата, в течение нескольких секунд следует проводить аспирацию содержимого иглы, особенно если используются тонкие длинные иглы (Torrance 1989a). Если в шприце видно кровь, то его вынимают, и готовят свежий препарат для инъекции в другом месте. Если крови нет, то препарат можно вводить, со скоростью примерно 1 мл за 10 секунд, это кажется немного медленным, но позволяет мышечным волокнам раздвинуться для правильного распределения раствора. Перед тем, как удалять шприц, надо подождать еще 10 секунд, а потом убрать шприц и прижать место введения салфеткой со спиртом.
Массировать место инъекции не нужно, так как в этом случае может возникнуть утечка препарата из места введения и раздражение кожи (Beyea и Nicholl 1995).
Обработка кожи
Хотя известно, что очистка кожи салфеткой со спиртом до проведения парентеральных манипуляций снижает число бактерий, на практике имеются противоречия. Протирание кожи для подкожного введения инсулина предрасполагает к уплотнению кожи под действием алкоголя.
Ранее проведенные исследования позволяют предположить, что такое протирание не является необходимым, и что отсутствие подготовки кожи не приводит к инфекционным осложнениям (Dann 1969, Koivisto и Felig 1978).
Некоторые специалисты сейчас считают, что если пациент соблюдает чистоту, а медсестра четко выполняет все стандарты гигиены и асептику во время выполнения процедуры, то дезинфекция кожи при выполнении внутримышечной инъекции не является необходимой. Если практикуется дезинфекция кожи, то кожу нужно протирать не менее 30 секунд, потом давать ей высохнуть в течение еще 30 секунд, в противном случае вся процедура неэффективна (Simmonds 1983). Вдобавок, выполнение инъекции до высыхания кожи, не только увеличивается ее болезненность, но и в толщу тканей могут попасть еще живые бактерии с кожи (Springhouse Corporation 1993).
ВАЖНО (4):
Какие рекомендации по обработке кожи перед инъекциями существуют в вашем учреждении?
Уточните, какие рекомендации есть по проведению инъекций инсулина.
Соответствуют ли эти рекомендации данным исследований, приведенным в статье?
Как вы будете поступать?
ВАЖНО (5):
Представьте себе, что вы наблюдаете за студентом, который собирается выполнить свою первую инъекцию. Какие подсказки или советы вы будете использовать в этом случае, чтобы обучающийся правильно развивал навыки выполнения инъекций?
Оборудование
Иглы для внутримышечных инъекций должны быть такой длины, чтобы они достигли мышцы, и при этом не менее четверти иглы должны оставаться над кожей. Чаще всего для внутримышечных инъекций используются иглы калибра 21G (зеленые) или 23 (синие), длиной от 3 до 5 см. Если у пациента много жировой ткани, то для выполнения внутримышечных инъекций требуются более длинные иглы, чтобы они достигли мышцы. Cockshott et al (1982) обнаружили, что толщина подкожно-жировой клетчатки у женщин в ягодичной области может быть на 2.5 см больше, чем у мужчин, поэтому стандартная инъекционная игла 21 G длиной 5 см достигает большой ягодичной мышцы только у 5% женщин и 15% мужчин!
Beyea и Nicholl (1995) рекомендовали смену иглы при выполнении внутримышечной инъекции после набора препарата из ампулы или флакона, чтобы быть уверенными в том, что игла чистая, сухая и острая.
Если иглой уже прокалывали резиновую крышку флакона, то она тупится, и в этом случае инъекция будет более болезненной, так как кожу приходится прокалывать с большим усилием.
Размер шприца определяется объемом вводимого раствора. Для внутримышечного введения растворов в объеме менее 1 мл, применяются только шприцы малого объема, чтобы точно отмерить нужную дозу препарата (Beyea и Nicholl 1995). Для введения растворов объемом 5 мл и более, лучше разделить раствор на 2 шприца и вводить в разные участки (Springhouse Corporation 1993). Обратите внимание на наконечники шприцов — они имеют разное предназначение.
Перчатки и вспомогательные материалы
В некоторых учреждениях правила требуют использования перчаток и фартуков во время выполнения инъекций. Следует помнить, что перчатки защищают медицинскую сестру от выделений пациента, от развития лекарственной аллергии, но они не обеспечивают защиты от повреждений от игл.
Некоторые медицинские сестры жалуются, что в перчатках им работать неудобно, особенно если изначально они учились выполнять ту или иную манипуляцию без них. Если медицинская сестра работает без перчаток, то нужно проявлять осторожность, и следить за тем, чтобы на руки ничего не попало — ни лекарств, ни крови пациентов. Даже чистые иглы надо сразу же утилизировать, их ни в коем случае нельзя повторно закрывать колпачками, иглы сбрасывают только в специальные контейнеры. Помните, что иглы могут упасть из лотков для инъекций на кровать пациенту, что может привести к травмам как у пациентов, так и у персонала.
Для защиты спецодежды от брызгов крови или растворов для инъекций можно использовать чистые одноразовые фартуки, также это полезно в тех случаях, когда необходим особый санэпидрежим (для профилактики переноса микроорганизмов от одного больного к другому). Нужно аккуратно снимать фартук после процедуры, чтобы попавшие на него загрязнения не вступали в контакт с кожей.
ВАЖНО (6):
Составьте список из всех способов, которые помогают уменьшить болезненность инъекций. Сравните с Таблицей 1.
Как вы сможете использовать больше способов уменьшения болезненности инъекций в вашей практике?
Таблица 1. Двенадцать шагов к тому, чтобы сделать инъекции менее болезненными
| 1 | Подготовьте пациента, объясните ему сущность процедуры, так, чтобы он понял, что будет происходить, и четко выполнял все ваши инструкции |
| 2 | Поменяйте иглу после того, как вы набрали препарат из флакона или ампулы, и убедитесь, что она острая, чистая и достаточной длины |
| 3 | У взрослых и детей старше семи месяцев местом выбора для инъекций является передне-ягодичная область |
| 4 | Расположите пациента так, чтобы одна нога была слегка согнута — это уменьшает болезненность при инъекции |
| 5 | Если вы используете салфетки со спиртом, убедитесь, что до выполнения инъекции кожа полностью высохла. |
| 6 | Можно использовать лед или замораживающий спрей, чтобы обезболить кожу, особенно это важно для маленьких детей и пациентов, которые страдают фобией уколов. |
| 7 | Используйте Z-методику (Beyea и Nicholl 1995) |
| 8 | Меняйте стороны выполнения инъекций и отмечайте это в медицинской документации |
| 9 | Прокалывайте кожу аккуратно, под углом, близким к 90 градусам, чтобы предотвратить болезненность и смещение тканей |
| 10 | Аккуратно и медленно введите раствор, со скоростью 1 мл за 10 секунд, чтобы она распределилась в мышце |
| 11 | Перед тем, как убирать иглу, подождите 10 секунд, и вытаскивайте иглу под тем же углом, что и вводили |
| 12 | Не массируйте место инъекции после ее завершения, просто прижмите участок укола марлевой салфеткой |
Уменьшение боли
Пациенты очень часто боятся выполнения инъекций, поскольку предполагают, что это больно. Боль обычно возникает вследствие раздражения болевых рецепторов кожи, или рецепторов давления в мышце.
Torrance (1989b) привел список факторов, которые могут вызывать боль:
- Игла
- Химический состав раствора лекарственного препарата
- Методика выполнения инъекции
- Скорость введения препарата
- Объем раствора лекарственного препарата
В Таблице 1 перечислены способы уменьшения болезненности от введения препарата.
У пациентов может быть сильная боязнь уколов и игл, страх, беспокойство — все это значительно усиливает болезненность при инъекциях (Pollilio и Kiley 1997). Хорошая техника выполнения процедуры, адекватное информирование пациента и спокойная, уверенная медсестра — лучший путь к уменьшению болезненности манипуляции и уменьшению реакции больного. Можно также использовать методики модификации поведения, особенно в случае, когда пациенту предстоят длительные курсы лечения, а иногда приходится применять безыгольные системы (Pollilio и Kiley 1997).
Предполагается, что обезболивание кожи льдом или охлаждающими спреями до укола позволяет уменьшить боль (Springhouse Corporation 1993), хотя в настоящее время нет доказательств эффективности этой методики, полученных в исследованиях.
Медицинские сестры должны понимать, что пациенты могут даже переживать синкопальные состояния или обмороки после обычных инъекций, даже если в остальном они вполне здоровы. Нужно выяснить, было ли такое ранее, и желательно, чтобы рядом была кушетка, на которую больной может прилечь — это уменьшает риск травм. Чаще всего такие обмороки случаются у подростков и молодых мужчин.
ВАЖНО (7):
Оцените возможность возникновения осложнений, которые мы обсуждали.
Запишите, что вы можете сделать, чтобы их предотвратить.
Осложнения
Осложнения, которые развиваются в результате инфицирования, могут быть предупреждены строгим соблюдением мер асептики и тщательным мытьем рук. Стерильные абсцессы могут возникать в результате частых инъекций или плохого местного кровотока. Если место инъекции отечное или эта область тела парализована, то препарат будет плохо всасываться, и такие участки не стоит использовать для инъекций (Springhouse Corporation 1993).
Тщательный выбор места инъекции позволит избежать повреждения нерва, случайно внутривенной инъекции и последующей эмболии компонентами препарата (Beyea и Nicholl 1995). Систематическая смена места инъекции предупреждает такие осложнения, как инъекционная миопатия и липогипертрофия (Burden 1994). Подходящая длина иглы и использование для инъекций передне-ягодичной области позволяет ввести лекарственный препарат точно в мышцу, а не в подкожно-жировую клетчатку. Применение Z-методики уменьшает боль и окрашивание кожи, характерное для применения некоторых лекарственных препаратов (Beyea и Nicholl 1995).
Профессиональная ответственность
Если препарат введен парентерально, то «вернуть» его уже никак нельзя. Поэтому всегда надо проверять дозу, правильность назначения, и уточнять у пациента его фамилию, чтобы не перепутать назначения. Итак: нужное лекарство нужному пациенту, в нужной дозе, в нужное время, и нужным способом — это позволит избежать медицинских ошибок. Все препараты надо готовить исключительно по инструкции производителя, все медсестры должны знать, как действуют эти препараты, противопоказания к их применению и побочные действия. Медицинская сестра должна оценить, а можно ли вообще применять препарат у данного пациента в данное время (UKCC 1992).
Выводы
Безопасное выполнение инъекций — одна из основных функций медицинской сестры, оно требует знания анатомии и физиологии, фармакологии, психологии, навыков общения, и практического опыта.
Существуют исследования, которые доказывают эффективность методик выполнения инъекций для предупреждения осложнений, но до сих пор есть «белые пятна», которые нуждаются в дополнительных исследованиях. В данной статье акцент сделан на доказанных в исследованиях методиках, чтобы медицинские сестры могли включать данные процедуры в свою ежедневную практику.
Список литературы
Beyea SC, Nicholl LH (1995) Administration of medications via the intramuscular route: an integrative review of the literature and research-based protocol for the procedure. Applied Nursing Research. 5, 1, (1994) A practical guide to insulin injections. Nursing Standard. 8, 29, (1995) Injections. Professional Nurse. 10, 7, G et al (1985) How safe is the air bubble technique for IM injections? Not very say these experts. Nursing. 15, 9, 59.
Cockshott WP et al (1982) Intramuscular or intralipomatous injections. New England Journal of Medicine. 307, 6, TP, Trattler MR (1997) Learn how to zero in on the safest site for an intramuscular injection. Nursing. January, (1969) Routine skin preparation before injection. An unnecessary procedure. Lancet. ii, D, Smith G (1997) Analysis of needle path during intramuscular injection. Nursing Research. 46, 5, (1986) Comparison of Intramuscular injection techniques to reduce site Koivisto VA, Felig P (1978) Is skin preparation necessary before insulin injection? Lancet. i, (1998) A comparison of two injection techniques. Nursing Standard. 12, 37, V (1997) Rethinking subcutaneous injection technique. American Journal of Nursing. 97, 5, AM, Kiley J (1997) Does a needless injection system reduce anxiety in children receiving intramuscular injections? Pediatric Nursing. 23, 1, S, Taylor R (1995) A Comparative study of depot injection techniques. Nursing Times. 91, 30, (1983) CDC guidelines for the prevention and control of nosocomial infections: guidelines for prevention of intravascular infections. American Journal of Infection Control. 11, 5, Corporation (1993) Medication Administration and IV Therapy Manual. Second edition. Pennsylvania, Springhouse Corporation.
Stilwell B (1992) Skills Update. London, MacMillan Magazines.
Thow J, Home P (1990) Insulin injectiontechnique. British Medical Journal. 301, 7, July (1989a) Intramuscular injection Part 2. Surgical Nurse. 2, 6, (1989b) Intramuscular injection Part 1. Surgical Nurse. 2, 5, Kingdom Central Council for Nursing, Midwifery and Health Visiting (1992) Standards for Administration of Medicine. London, UKCC.
Источник