- Папилломатоз шейки матки
- Что такое папиллома?
- Чем опасен вирус папилломы человека
- Чем опасен вирус папилломы человека
- Когда возникает онкология?
- Причины развития папиллом шейки матки
- Симптомы папилломатоза
- Диагностика папилломатоза
- Лечение папилломатоза
- Возможно ли удаление папиллом влагалища и шейки матки лазером?
- Полип цервикального канала (полип шейки матки) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы полипа цервикального канала
- Патогенез полипа цервикального канала
- Классификация и стадии развития полипа цервикального канала
- Осложнения полипа цервикального канала
- Диагностика полипа цервикального канала
- Инструментальные методы обследования
- Лечение полипа цервикального канала
- Прогноз. Профилактика
Папилломатоз шейки матки
На сегодняшний день ВПЧ является наиболее распространенным из всех заболеваний, передающихся половым путем. Вирусом папилломы человека заражены около 50% всего населения земли. В настоящее время насчитывается около 180 типов ВПЧ, из них 29 типов обладают онкогенным потенциалом. По степени онкогенного риска выделяют следующие группы ВПЧ:
- ВПЧ «низкой степени» риска;
- ВПЧ «средней степени» риска;
- ВПЧ «высокой степени» риска.
Инкубационный период заболевания составляет от 1-го до 12-ти месяцев.
Что такое папиллома?
Папиллома выглядит как небольшой нарост (бородавка) телесного, розоватого или коричневатого цвета, на тонкой ножке. Она может достигать в размере 1-2 см. При обильном разрастании папилломы внешне напоминают структуру цветной капусты и, чаще всего, располагаются на половых органах, но могут появиться и в любом другом месте. У женщин они располагаются в области больших и малых половых губ, реже возникают папилломы шейки матки и влагалища.
Остроконечные кондиломы, вагинальные папилломы локализуются, в основном, в местах трения и травматизации при половом контакте. У женщин поражаются уздечка половых губ, большие и малые половые губы, клитор, уретра, лобок, промежность, перианальная область, преддверие и вход во влагалище, а также девственная плева, непосредственно влагалище и шейка матки. В уретре кондиломы располагаются кольцеобразно, главным образом в области наружного отверстия.
Чем опасен вирус папилломы человека
Знакомые многим папилломы, или бородавки, возникают в результате активности вируса, которым инфицирована значительная часть мирового населения. Вирус папилломы человека (ВПЧ) становится причиной появления специфических выростов не только на поверхности кожи, но также на слизистых оболочках (например, папиллома шейки матки) и в так называемых «пограничных» областях между слизистыми и эпителием кожи (например, кондиломы в области ануса и входа во влагалище).
Чем опасен вирус папилломы человека
Выросты на коже и слизистых оболочках, в зависимости от размера и расположения, часто бывают причиной ощутимого дискомфорта:
- неэстетичный вид образований;
- раздражение, воспаление и зуд в пораженной области;
- кровотечение из поврежденных папиллом.
Но они представляют собой не только эстетическую проблему, но и потенциальную угрозу жизни и здоровью. Папиллома шейки матки основная причина рака шейки матки.
Когда возникает онкология?
Количество разных типов вируса папилломы человека достигает 180, и только 29 из них имеют доказанную способность провоцировать появление злокачественно изменённых клеток. Такие типы вируса называют «онкогенными». Наличие папилломы шейки матки, бородавок в области ануса и гениталий в любом случае должно стать поводом для начала лечения у хорошего специалиста, обязательных диагностических и лечебных процедур (лабораторное выявление типа вируса, удаление папиллом, коррекция иммунитета и др.).
Причины развития папиллом шейки матки
Заражение вирусом, которое впоследствии приводит к развитию папилломы шейки матки, как правило, происходит половым путем. Инфицирование может происходить также в бассейнах, банях, спортзалах и других общественных местах и в результате самозаражения при бритье, эпиляции, обкусывании ногтей, расчесах кожи.
Наблюдается также перенос вируса при папилломе шейки матке от родителей к детям. Новорожденные могут быть инфицированы в родах при прохождении через родовые пути матери, которая не прошла лечение папиллом влагалища, половых губ или шейки матки.
К группе риска заражения папилломой шейки матки относятся все женщины, живущие половой жизнью. Факторами риска развития инфекции являются:
- раннее начало половой жизни;
- большое количество половых партнеров;
- местные раздражители (выделения из влагалища, уретры, прямой кишки при различных патологических состояниях, мацерация, скопление смегмы и т. д);
- дисбиотические состояния;
- курение, алкоголь;
- авитаминоз и атопический дерматит;
- беременность;
- лечение цитостатиками;
- контакт с женщиной, больной раком шейки матки или имеющей папилломы в матке;
- лечение папиллом в шейке матка (2 раза)
- сочетание требующей лечения папилломы шейки матки с другими ИППП (хламидиоз, урогенитальный микоплазмоз, гонорея, трихомониаз, бактериальный вагиноз, HSV-инфекция, ВИЧ, цитомегаловирусная инфекция, сифилис и т.д.).
Симптомы папилломатоза
Сложность диагностики и лечения папиллом шейки матки заключается в том, что данное заболевание может протекать практически бессимптомно! Тем не менее, некоторые пациенты отмечают косвенные признаки ВПЧ, к которым относятся:
- болезненность при половом акте;
- кровянистые выделения после полового акта;
- резкий, неприятный запах из половых органов.
Диагностика папилломатоза
Диагноз «папилломатоз шейки матки» ставится на основании клинического осмотра, расширенной кольпоскопии, цитологического и гистологического исследования. Обязательным является обследование пациентов на наличие сопутствующих ИППП.
Обнаруженные при осмотре шейки матки в зеркалах и при расширенной кольпоскопии эктопия и лейкоплакия, являются обязательным показанием для обследования на ВПЧ. Наибольшее диагностическое значение в настоящее время придается методу полимеразной цепной реакции (ПЦР), позволяющий идентифицировать отдельные типы ВПЧ. Этот метод имеет большую прогностическую значимость, особенно если на фоне папилломавирусной инфекции уже имеется картина дисплазии эпителия шейки матки. Новым способом диагностики ВПЧ-инфекции является определение онкобелка Е7 в цервикальном материале методом иммунофлюоресцентного анализа.
Лечение папилломатоза
Лечение заболеваний, вызванных ВПЧ, включает в себя не только уничтожение образований, но и коррекцию общего и местного иммунодефицита, а также устранение факторов, способствующих развитию болезни. Адекватное лечение сопутствующих ИППП следует проводить перед деструкцией кондилом и обязательно на фоне приема иммунокорригирующих препаратов.
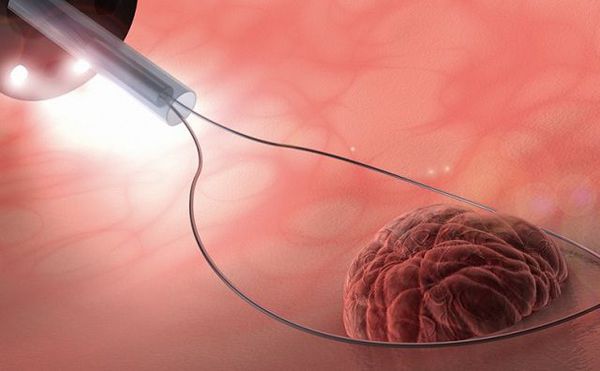
В клинике Гинеко для удаления папиллом применяется высокоэффективный и безболезненный метод высокочастотной радиоволновой деструкции.
Возможно ли удаление папиллом влагалища и шейки матки лазером?
В мировой медицинской практике папилломы в гинекологии удаляются хирургическим путем, химическим прижиганием, лазером, однако лучшим и наиболее эффективным методом считается малоинвазивная техника удаления папиллом радиоволновым аппаратом Сургитрон: цена на такую услугу невысока, а сама процедура практически безболезненна и не требует долгого восстановительного периода.
Разумеется, чтобы избежать рецидива, за подобной услугой стоит обращаться только в проверенные клиники, опытный специалист в обязательном порядке проводит диагностику, собирает анализы, чтобы точно установить причины папилломы шейки матки и назначить адекватную схему лечения.
Применение такого оперативного вмешательства в сочетании с индивидуально подобранной иммуномодулирующей и противовирусной терапией позволяет добиться полного выздоровления в короткие сроки.
Мы индивидуально подходим к решению проблем каждой пациентки, учитывая при выборе метода лечения ее возраст, иммунный статус, характер и локализацию заболевания, сопутствующие урогенитальные инфекции. Именно такой подход гарантирует нашим пациенткам высокую эффективность лечения и низкий риск возникновения рецидивов болезни.
В настоящее время, самым многообещающим и перспективным направлением борьбы с ВПЧ является, бесспорно, применение профилактической вакцинации против ВПЧ тех типов, которые являются самыми частыми виновниками рака шейки матки, рака вульвы, рака влагалища.
Источник
Полип цервикального канала (полип шейки матки) — симптомы и лечение
Что такое полип цервикального канала (полип шейки матки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сазоновой Юлии Михайловны, гинеколога со стажем в 18 лет.
Определение болезни. Причины заболевания
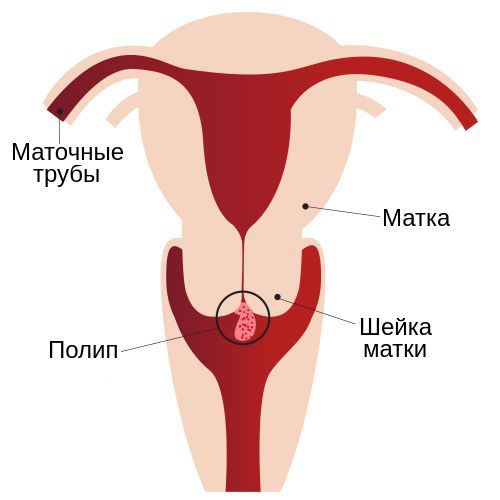
Полип шейки матки представляет собой новообразование с широким основанием или ножкой, которое растёт из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемостью исхода.
На ранних стадиях полипы редко беспокоят женщину: она может годами не догадываться о проблеме. Со временем симптоматика становится явной, повышается риск кровотечений и бесплодия. Крайне редко (в 0,1-1,63 % случаев) полип способствует развитию рака шейки матки [12] . Избежать осложнений можно только при ранней диагностике и своевременном лечении, поэтому не стоит пренебрежительно относиться к безобидному на первый взгляд полипу.
Среди всех гинекологических заболеваний патология шейки матки встречается достаточно часто: по данным разных авторов, на её долю приходится от 10 до 19 % случаев. При этом доброкачественные изменения составляют более 90 % [1] [2] [3] [5] [6] [7] [8] [9] . Частота встречаемости полипов шейки матки — 2-5 % в общей популяции [13] .
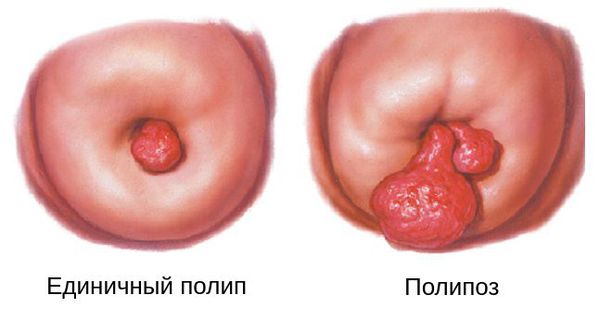
Полипы цервикального канала бывают как единичными, так и множественными (полипоз). После проведённого лечения они могут появляться снова , тем самым причиняя женщине массу неудобств.
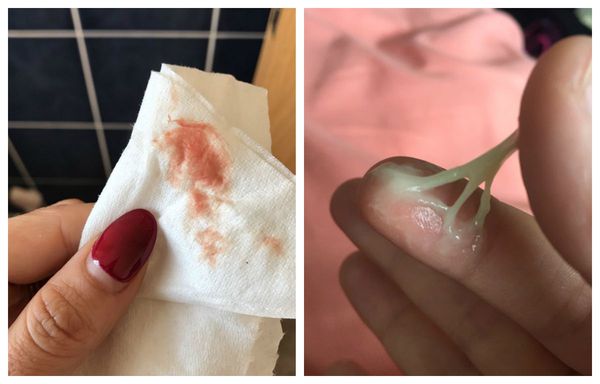
Чаще полипы развиваются у женщин 40-50 лет. Проявляются в виде кровянистых выделений, которые возникают в период между менструациями или при половом акте. Именно выделения являются самой частой причиной обращений к гинекологу [2] [8] [10] . Однако в 2-х случаях из 3-х клинические проявления не наблюдаются.
Точная причина образования полипов пока не ясна. При этом существует множество факторов, влияющих на их развитие. Среди этих факторов стоит отметить:
- хроническое воспаление женских половых органов ( эндометрит , кольпит , вульвовагинит , цервицит и др.);
- нарушения гормонального фона (повышение уровня эстрогена) ;
- оперативные вмешательства (выскабливания, акушерские манипуляции, операции на шейке матки );
- разрыв шейки матки во время родов;
- наличие внутриматочных спиралей;
- сопутствующие заболевания эндокринной системы ( ожирение , сахарный диабет);
- хронические стрессы;
- наследственность [2][6] .
Риск развития полипа также увеличивает большое число половых партнёров (более четырёх), отсутствие барьерных методов контрацепции, раннее начало половой жизни (до 15 лет) и множественные роды (2 и более) .
Симптомы полипа цервикального канала
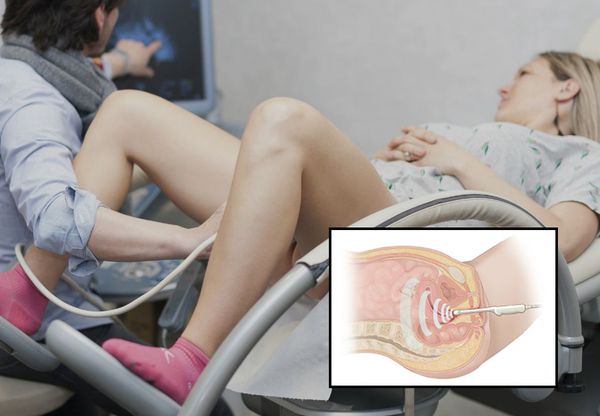
В большинстве случаев патологический процесс протекает бессимптомно: полип, который растёт в цервикальном канале, никак себя не проявляет. Данная патология обычно обнаруживается при осмотре у гинеколога или кольпоскопии во врем я планового обследования или при обращении в связи с другой проблемой. Иногда заподозрить наличие полиповидного образования можно при проведении УЗИ органов малого таза.
Признаки полипа шейки матки :
- кровянистые выделения, возникающие при повреждении полипа во время полового акта;
- нарушения менструального цикла: увеличение интенсивности кровянистых выделений (гиперполименорея) и появление мажущих выделений в период между менструациями (метроррагия);
- серозные или серозно-гнойные выделения из половых путей при сопутствующем воспалительном процессе;
- бесплодие при перекрытии цервикального канала полипом;
- тянущие боли внизу живота, особенно при больших размерах образования или полипозе (редкий симптом полипа цервикального канала, чаще встречается при других гинекологических заболеваниях) [1][2][3][6][7][8][9][10] .
Все вышеописанные симптомы неспецифические: они могут наблюдаться и при других заболеваниях (об этом подробнее в разделе «Диагностика»). Поэтому при наличии любого из этих признаков необходимо обратиться к врачу акушеру-гинекологу, который проведёт комплексное обследование и выявит причину жалоб.
Патогенез полипа цервикального канала
Несмотря на большое количество проведённых исследований, точные причины возникновения полипов цервикального канала пока не установлены. Чаще его развитие связывают с нарушениями гормонального фона, особенно в период перименопаузы. В это время происходит гормональная перестройка женского организма, которая сопровождается избытком одних гормонов и недостатком других.
Наиболее значимым в развитии гиперпластических процессов является повышенный выброс эстрогенов (гиперэстрогения). Избыточное количество этого гормона стимулирует деление эпителиальных клеток слизистой оболочки шейки матки, что может приводить к росту полипов.
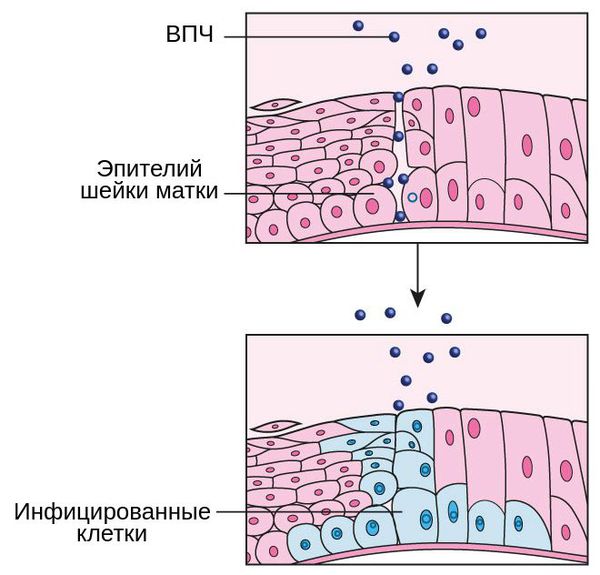
Состояние гиперэстрогении также способствует внедрению папилломавирусной инфекции в шейку матки и развитию дисплазии — появлению атипичных клеток. Это обусловлено прежде всего тем, что эстрогены обладают антиапоптотическим действием по отношению к эпителиальным клеткам шейки матки, т. е. они нарушают процесс запрограммированной гибели клеток [11] .
Другой лидирующей причиной развития полипов цервикального канала является хроническое воспаление органов малого таза, а также постоянное воздействие внешних повреждающих агентов, в частности вируса папилломы человека (ВПЧ). Об этом свидетельствуют многочисленные исследования, в ходе которых было установлено, что воспалительные заболевания матки и придатков часто сопутствуют развитию полипов и негативно воздействуют на слизистую цервикального канала [3] .
Травмы шейки матки, предшествующие гинекологические заболевания, стрессы, сахарный диабет, наследственность и другие факторы риска, перечисленные в первом разделе, также неблагоприятно влияют на развитие различных патологических процессов в слизистой цервикального канала. Они способствуют активному росту образований [2] [6] .
Классификация и стадии развития полипа цервикального канала
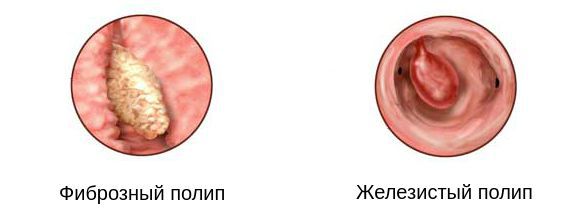
Полипы цервикального канала классифицируются по строению.Так, различают шесть групп полипов:
- Фиброзный полип — плотное образование из фиброзной ткани, прикрепляется к цервикальному каналу ножкой. Чаще встречается у женщин в период менопаузы.
- Железистый полип — состоит в основном из цилиндрического эпителия, относится к доброкачественным образованиям, способным становиться злокачественными. Имеет мягкую структуру, поэтому сопровождается высоким риском травматизации.
- Железисто-фиброзный полип — образование с широким основанием, по строению склонное к воспалению и кровотечению. Сопровождается высоким риском малигнизации, т. е. перерождения в рак.
- Децидуальный полип — отдельная группа полипов, которую обнаруживают только в период беременности. Развиваются из децидуальной ткани — слизистой оболочки матки, которая отпадает после родов. Такие полипы чаще небольшого размера, могут стать причиной кровянистых выделений и, как правило, не представляют угрозу для вынашивания ребёнка.
- Аденоматозный полип — предраковое образование, в строении которого присутствуют атипичные клетки, т. е. клетки с изменёнными размерами, формами и строением ядер. Риск перехода таких полипов в рак достаточно высокий.
- Грануляционный полип — возникает в результате повреждения шейки матки. Часто сопровождается воспалением и даже при небольших травмах может приводить к кровотечению.
Также полипы различаются по форме и размерам. Они могут быть овальными или круглыми, на тонком или широком основании. В диаметре такие образования могут достигать от 0,2 мм до 3-4 см.
Почти всегда встречаются единичные полипы, но бывают случаи, когда образуется сразу несколько полипов — важно это вовремя диагностировать и полностью удалить образования [1] [2] [3] [6] [7] [8] [9] [10] . Такое состояние называется полипозом.
Осложнения полипа цервикального канала
Осложнения болезни связаны с симптомами, которые могут сопровождать развитие полипов. Например, при длительном наблюдении за полипом, который часто травмируется и проявляет себя в виде обильных кровотечений, можно заметить признаки анемии . Иногда именно снижение гемоглобина или железа по результатам анализам крови, слабость, бледность кожи, снижение внимания и трудоспособности становятся первоначальными причинами обращения к врачу.
Большой полип и его некроз (отмирание) могут осложниться воспалением органов малого таза . В данном случае стоит обратить внимание на характер и запах выделений из половых путей, боли внизу живота и общее самочувствие женщины. Осмотр и обследование на урогенитальные инфекции помогут диагностировать причину вышеописанных симптомов.
Полип, закрывающий просвет цервикального канала, нередко становится причиной отсутствия желанной беременности. Длительного лабораторного обследования, которое впоследствии не выявляет каких-либо причин для наступления беременности, недостаточно для диагностики всех причин бесплодия [1] [2] [3] [6] [7] [8] [9] [10] . Осмотр на гинекологическом кресле и УЗИ органов малого таза дополнят диагностическую картину и помогут установить истинную причину бесплодия .
В редких случаях полип цервикального канала перерождается в рак . Риск этих изменений требует тщательного и регулярного обследования всех женщин.
Децидуальные полипы изменяют консистенцию и ферментный состав шеечной слизи. Это сказывается на состоянии местного иммунитета, способствует развитию цервицита, восходящей инфекции и хориоамнионита (инфицирование оболочек плода и околоплодных вод).
Тактика ведения беременных с такой патологией зависит от размеров полипа, его локализации и осложнений, которые могут повлиять на течение беременности. Наибольшую опасность, связанную с угрозой прерывания беременности, представляет рефлекторное раздражение шейки матки децидуальным полипом. Оно способствует развитию истмико-цервикальной недостаточности — состоянию, когда перешеек и шейка матки не справляются с внутриматочным давлением и не могут удержать растущий плод внутри утробы до начала родов, в итоге роды начинаются преждевременно. Также полип шейки матки может затруднять диагностику причин кровотечения во время беременности.
Диагностика полипа цервикального канала
Диагностика патологии шейки матки состоит из нескольких этапов. Основная задача заключается в том, чтобы подтвердить наличие полипа эндометрия и исключить другую гинекологическую патологию с похожими симптомами (например, маточные кровотечения , рак шейки матки и др.).
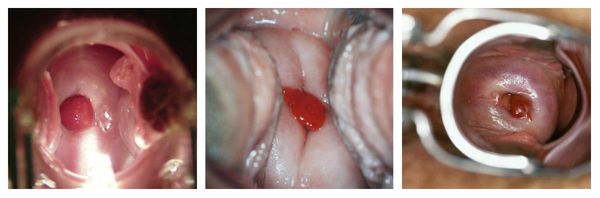
На первом этапе обследования проводится гинекологический осмотр, при котором врач визуально осматривает внутренние половые органы. В большинстве случаев обнаружить полипы не составляет труда, особенно когда они достигают больших размеров и располагаются близко к наружному зеву. Но иногда, если они исходят из средней и верхней трети цервикального канала, при гинекологическом осмотре можно ничего не заметить. Именно поэтому применяются дополнительные методы исследования — они помогают окончательно подтвердить наличие полипа в цервикальном канале [1] [2] [3] [6] [7] [8] [9] .
Инструментальные методы обследования
В отличие от полипов эндометрия, которые в большинстве случаев без особого труда диагностируются с помощью трансвагинальной эхографии , выявление полипов цервикального канала представляет некоторые сложности [1] . Это связано с особенностями расположения образований и их структурой. Например, железистый полип очень схож по своему строению с миометрием шейки матки, что затрудняет его диагностику, особенно при небольших размерах [3] [5] . Данный метод исследования применяется для дифференциальной диагностики с полипами эндометрия, располагающимися в полости матки, и помогает максимально точно установить локализацию данной патологии.
При подозрении на воспалительный процесс необходимо дополнительно исследовать микрофлору влагалища на наличие инфекций, передающихся половым путём. Для этого проводится микроскопическое исследование мазка и бактериологический посев из цервикального канала, а также диагностика методом ПЦР (полимеразной цепной реакции). Своевременное выявление и лечение нарушений микрофлоры позволит вовремя избежать осложнений, таких как острый или хронический цервицит [10] .
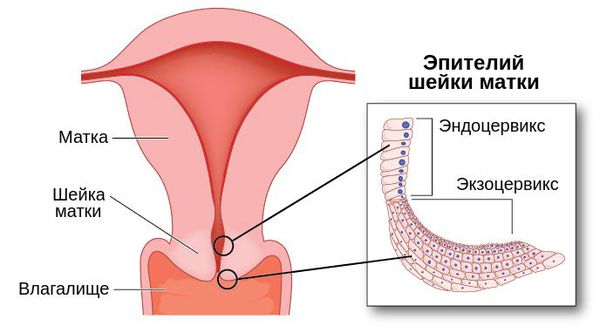
Кольпоскопия также помогает установить наличие воспалительного процесса и произвести визуальный осмотр внешней части шейки матки. С помощью этого метода можно подтвердить или заподозрить наличие даже самых маленьких полипов, которые сложно заметить невооружённым глазом при гинекологическом осмотре. Также во время кольпоскопии можно провести дифференциальную диагностику между патологией наружной части шейки матки и полипом цервикального канала [2] [4] [9] .
Выделяют простую и расширенную кольпоскопию. При проведении расширенной кольпоскопии визуально оценивают реакцию тканей экзоцервикса (клеток внешней части шейки матки) на обработку 3 % раствором уксусной кислоты и 3 % раствором Люголя. Это позволяет выявить и уточнить изменения эпителия шейки матки, трактовка которых при обычном осмотре крайне затруднительна [4] [9] .
Цервикоскопия также является дополнительным методом исследования. Она проводится под внутривенным обезболиванием с помощью специального прибора — гистероскопа, который вводится в шейку матки. Но иногда необходимо провести дифференциальную диагностику с полипами эндометрия, исходящими из полости матки. С этой целью следует осматривать не только цервикальный канал, но и полость матки, т. е. проводить гистероскопию . Процедура практически безболезненная, проводится под общим наркозом (обычная гистероскопия) или под местной анестезией (офисная гистероскопия).
Показания для гистероскопии и осмотра полости матки:
- рецидивирующий полип (такие полипы цервикального канала в 25 % случаев сочетаются с полипом эндометрия [14] );
- полип цервикального канала в постменопаузе.
Цервикоскопия и гистероскопия обычно служат последней инстанцией в постановке диагноза, и в большинстве случаев применяются перед оперативными методами лечения.
В редких случаях, при недостаточных данных других методов диагностики, применяется МРТ органов малого таза.
Лечение полипа цервикального канала
Выявленный полип цервикального канала требует однозначного удаления (полипэктомии) независимо от размера, даже если он никак себя не проявляет и не доставляет беспокойства пациентке. И хотя в большинстве случаев полипы являются доброкачественными, всегда есть риск перерождения образования в злокачественное, хоть и минимальный.
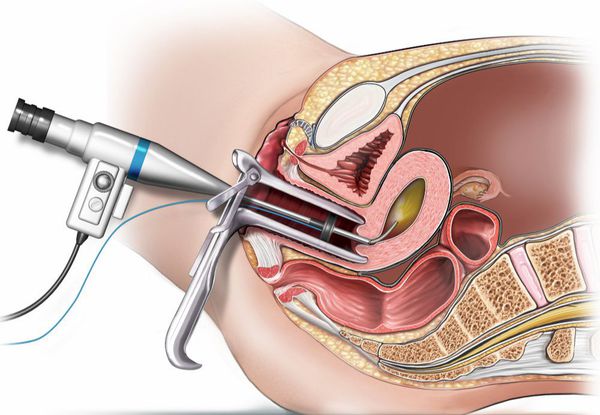
Полипэктомия представляет собой удаление полипа. Операцию проводят различными способами: удаление специальным зажимом, электрической петлёй или выскабливание канала шейки матки. Для контро ля манипуляций и снижения риска развития осложнений и рецидивов её проводят под контролем гистероскопии [1] [5] [10] .
При расположении полипа в области внешней части шейки матки и полной визуализации его ножки образование удаляется с помощью радиоволнового аппарата «Сургитрон». В отличие от гистероскопии данную манипуляцию можно провести амбулаторно под местным обезболиванием в кабинете гинеколога. Длительная реабилитация после такого лечения не требуется: пациентка может вернуться к обычному образу жизни в ближайшие дни [2] [3] [4] [6] [7] .
В редких случаях, при полной визуализации зоны роста, можно выполнить прицельную биопсию радиоволновой петлёй под контролем кольпоскопа.
После удаления полипа проводится гистологическое исследование . Во время операции данная процедура занимает от 20 минут, плановая гистология — от 10 дней. Она позволяет окончательно подтвердить диагноз и исключить предраковые изменения. Только по результатам этого обследования можно с уверенностью определить вид полипа, разработать дальнейшую тактику лечения или профилактики рецидивов [1] [3] [5] .
Если атипичные изменения в клетках не обнаружены, то лечение на этом заканчивается. При выявлении клеток с признаками атипии или подозрении на них проводят соответствующую дополнительную терапию [1] [3] [6] [7] [8] [9] [10] .
Прогноз. Профилактика
Учитывая доброкачественный характер патологии, прогноз благоприятный. Как правило, полипы легко диагностируются врачом-гинекологом на плановом приёме. Рецидив после удаления чаще связывают с неполным удалением ножки, но не исключено образование новых полипов.
Профилактика развития полипа шейки матки в первую очередь заключается в соблюдении правил интимной гигиены и регулярном посещении гинеколога.
Риск образования полипов выше у пациенток, инфицированных вирусом папилломы человека, особенно высокоонкогенными типами. Поэтому важно уделять внимание барьерным методам контрацепции. Это позволит предотвратить возможные пути заражения ВПЧ, снизит риск возникновения полипов и других, более грозных патологий (например, рака шейки матки).
Против ВПЧ с большим успехом применяются вакцины. Доказана их эффективность против некоторых высокоонкогенных типов — 16-го и 18-го. Они могут провоцировать развитие онкозаболеваний.
Оптимальным возрастом для вакцинирования считается период от 9 до 45 лет, а идеальным — до начала половой жизни, так как это обеспечивает почти 100 % защиту от ВПЧ высокоонкогенных типов [2] [6] [7] [10] [15] .
Важно также своевременно выявлять и лечить инфекции, передающиеся половым путём. Учитывая, что воспалительный процесс является одной из причин образования полипа шейки матки, необходимо регулярно проходить плановые обследования у врача-гинеколога или сразу обращаться к врачу при первом появлении кровянистых или серозных, неприятно пахнущих выделений из половых путей. Своевременная диагностика существенно снижает риски и предотвращает развитие инфекционных процессов, приводящих к появлению полипов [1] [2] [3] [6] [7] [8] [9] [10] .
Источник