Первая врачебная помощь
Первая врачебная помощь — комплекс врачебно-профилактических мероприятий, выполняемых врачами и направленный на устранение последствий поражения, непосредственно угрожающих жизни пораженного, на предупреждение развития осложнений и подготовку пораженного в случае необходимости к дальнейшей эвакуации.
Первая врачебная помощь оказывается врачом на МПП, а иногда и в ОМЕДБ в целях устранения последствий поражения (заболевания), угрожающего жизни раненого или больного, предупреждения развития опасных для жизни осложнений (шок, раневая инфекция) и подготовки раненых и больных к дальнейшей эвакуации.
Полный объем первой врачебной помощи состоит из неотложных и отсроченных мероприятий.
Неотложные мероприятия показаны при состояниях, угрожающих жизни раненых и больных:
К отсроченным мероприятиям первой врачебной помощи относятся:
ПЕРВАЯ ВРАЧЕБНАЯ ПОМОЩЬ — комплекс лечебно-профилактических мероприятий, выполняемых врачами на первом (догоспитальном) этапе медицинской эвакуации с целью устранения последствий поражения, непосредственно угрожающих жизнипораженного, предупреждения развития в дальнейшем инфекционных осложнений в ране и подготовке пострадавших к эвакуации. Должна быть оказана в первые 4-6 часов с момента поражения. Первая врачебная помощь по неотложным жизненным показаниям потребуется в среднем 25% от всех санитарных потерь. Ведущими причинами летальности в 1 и 2 сутки являются тяжелая механическая травма, шок, кровотечение и нарушение функции органов дыхания, причем 30%из этих пораженных погибает в течение 1-го часа,60% — через 3 часа и, если помощь задерживается на 6 часов, то погибает уже 90% тяжелопораженных. Среди умерших около 10% получали травмы, несовместимые с жизнью, и смерть была неизбежной, независимо от того как скоро была оказана им медицинская помощь. Учитывая характер патологии и степень тяжести травмы при катастрофах, первая врачебная помощь должна быть оказана как можно раньше. Установлено, что шок через час после травмы может быть необратим. При проведении противошоковых мероприятий в первые 6 часов на 25-30% снижается смертность. Объем первой врачебной помощи:
• окончательная остановка наружного кровотечения;
• борьба с шоком(введение обезболивающих и сердечно-сосудистых средств, новокаиновые блокады, транспортная иммобилизация, переливания противошоковых и кровезаменяющих жидкостей и др.); o восстановление проходимости дыхательных путей(трахеотомия, интубация трахеи, фиксация языка и т.п.);
• наложение окклюзионной повязки при открытом пневмотораксе и др.; o искусственное дыхание(ручным и аппаратным способами);
• закрытый массаж сердца;
• подбинтовка повязок, исправление иммобилизации, проведение транспортной ампутации(отсечение конечности, висящей на кожном лоскуте); o катетеризация или пункция мочевого пузыря при задержке мочи;
• введение антибиотиков, столбнячного анатоксина, противостолбнячной и противогангренозной сывороток и др. средств, задерживающих и предупреждающих развитие инфекции в ране;
• акушерско-гинекологическая помощь (гемостаз, туалет раны, прием преждевременных родов, проведение мероприятий по сохранению беременности и др.) o неотложная терапевтическая помощь(купирование первичной реакции на внешнее облучение, введение антидотов и др.).
• подготовка пораженных к медицинской эвакуации. Объем первой врачебной помощи может изменяться(расширяться или суживаться)в зависимости от условий обстановки, количества поступивших пораженных, срока их доставки, расстояния до ближайших лечебных учреждений, обеспеченности транспортом для эвакуации пораженных. Оказание первой врачебной помощи является задачей бригад скорой медицинской помощи, врачебно-сестринских бригад, непрекративших свою работу ЛПУ, оказавшихся в местах сосредоточения пораженных. Кроме того, планируется развертывание медицинских пунктов в местах сосредоточения пораженных, а также пунктов медицинской эвакуации. Следует помнить, что транспортировка тяжелопораженных на расстояние более чем 45-60 км (1,5-2 часа) возможна только после стабилизации витальных функций, в сопровождении медработников с проведением при этом необходимых мероприятий интенсивной терапии. Следует помнить, что при прочих равных условиях приоритет в очередности оказания экстренной медпомощи на догоспитальном этапе и эвакуации принадлежит беременным женщинам и детям. При катастрофах 20% поступает на 2-й этап медицинской эвакуации в состоянии шока. Для 65-70% пострадавших с механической травмой и ожогами и до 80%терапевтического профиля квалифицированная медицинская помощь является завершающим видом. В квалифицированной и специализированной медицинской помощи на втором этапе эвакуации 25-30% пораженных будет нуждаться в неотложных по жизненным показаниям лечебно-профилактических мероприятиях. Потребность в госпитализации пораженных с механической травмой составит до35%,а с ожоговой — до 97%. После оказания пораженным первой медицинской и первой врачебной помощи надогоспитальном этапе они направляются в больницы, дислоцирующиеся вне районов катастроф, где им должна быть оказана квалифицированная и специализированная медицинская помощь и где они будут находиться на лечении до окончательного исхода. Эти виды медицинской помощи предусматривают наиболее полное использование последних достижений медицины. Их выполнением завершается оказание полного объема медицинской помощи, они носят исчерпывающий характер.
Источник
Универсальный алгоритм оказания первой помощи
Правила поведения
Общая последовательность действий на месте происшествия с наличием пострадавших
Оказывать первую помощь необходимо в соответствии с Универсальным алгоритмом оказания первой помощи . Схематично алгоритм выглядит следующим образом.
Согласно Универсальному алгоритму первой помощи в случае, если человек стал участником или очевидцем происшествия, он должен выполнить следующие действия:
1. Провести оценку обстановки и обеспечить безопасные условия для оказания первой помощи:
1) определить угрожающие факторы для собственной жизни и здоровья;
2) определить угрожающие факторы для жизни и здоровья пострадавшего;
3) устранить угрожающие факторы для жизни и здоровья;
4) прекратить действие повреждающих факторов на пострадавшего;
5) при необходимости, оценить количество пострадавших;
6) извлечь пострадавшего из транспортного средства или других труднодоступных мест (при необходимости);
7) переместить пострадавшего (при необходимости).
2. Определить наличие сознания у пострадавшего.
При наличии сознания перейти к п. 7 Алгоритма; при отсутствии сознания перейти к п. 3 Алгоритма.
3. Восстановить проходимость дыхательных путей и определить признаки жизни:
1) запрокинуть голову с подъемом подбородка;
2) выдвинуть нижнюю челюсть (при необходимости);
3) определить наличие нормального дыхания с помощью слуха, зрения и осязания;
4) определить наличие кровообращения путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки).
При наличии дыхания перейти к п. 6 Алгоритма; при отсутствии дыхания перейти к п. 4 Алгоритма.
4. Вызвать скорую медицинскую помощь, другие специальные службы, сотрудники которых обязаны оказывать первую помощь в соответствии с федеральным законом или со специальным правилом (по тел. 03, 103 или 112, привлекая помощника или с использованием громкой связи на телефоне).
5. Начать проведение сердечно-легочной реанимации путем чередования:
1) давления руками на грудину пострадавшего;
2) искусственного дыхания «Рот ко рту», «Рот к носу», с использованием устройств для искусственного дыхания.
При появлении признаков жизни перейти к п. 6 Алгоритма.
6. При появлении (или наличии) признаков жизни выполнить мероприятия по поддержанию проходимости дыхательных путей одним или несколькими способами:
1) придать устойчивое боковое положение;
2) запрокинуть голову с подъемом подбородка;
3) выдвинуть нижнюю челюсть.
7. Провести обзорный осмотр пострадавшего и осуществить мероприятия по временной остановке наружного кровотечения одним или несколькими способами:
1) наложением давящей повязки;
2) пальцевым прижатием артерии;
3) прямым давлением на рану;
4) максимальным сгибанием конечности в суставе;
5) наложением жгута.
8. Провести подробный осмотр пострадавшего в целях выявления признаков травм, отравлений и других состояний, угрожающих его жизни и здоровью, осуществить вызов скорой медицинской помощи (если она не была вызвана ранее) и выполнить мероприятия по оказанию первой помощи:
1) провести осмотр головы;
2) провести осмотр шеи;
3) провести осмотр груди;
4) провести осмотр спины;
5) провести осмотр живота и таза;
6) осмотр конечностей;
7) наложить повязки при травмах различных областей тела, в том числе окклюзионную (герметизирующую) при ранении грудной клетки;
8) провести иммобилизацию (с помощью подручных средств, аутоиммобилизацию, с использованием медицинских изделий);
9) зафиксировать шейный отдел позвоночника (вручную, подручными средствами, с использованием медицинских изделий);
10) прекратить воздействие опасных химических веществ на пострадавшего (промыть желудок путем приема воды и вызывания рвоты, удалить с поврежденной поверхности и промыть поврежденные поверхности проточной водой);
11) провести местное охлаждение при травмах, термических ожогах и иных воздействиях высоких температур или теплового излучения;
12) провести термоизоляцию при отморожениях и других эффектах воздействия низких температур.
9. Придать пострадавшему оптимальное положение тела (для обеспечения ему комфорта и уменьшения степени его страданий).
10. Постоянно контролировать состояние пострадавшего (наличие сознания, дыхания и кровообращения) и оказывать психологическую поддержку.
11. Передать пострадавшего бригаде скорой медицинской помощи, другим специальным службам, сотрудники которых обязаны оказывать первую помощь в соответствии с федеральным законом или со специальным правилом при их прибытии и распоряжении о передаче им пострадавшего, сообщив необходимую информацию.
Источник
Отсроченные мероприятия первой врачебной помощи это
Социально-политические конфликты нередко в истории цивилизации разрешались путем применения такого жесткого средства противоборства, как терроризм [1].
Современный его характер отличается от более ранних своих проявлений техногенными методами и средствами ведения борьбы. По данным ООН и Всемирной организации здравоохранения (ВОЗ), химический терроризм входит в число наиболее опасных для человека и окружающей среды [3]. При совершении данных терактов могут быть использованы отравляющие вещества как промышленного, так и непромышленного производства. Примером этому может служить недавнее применение кустарно изготовленного зарина боевиками против мирного населения в Сирии (Алеппо) [7]. При этом компоненты химического оружия на сегодняшний день доступны террористам как никогда ранее. Это объясняется либерализацией торговли, слабостью экспортного контроля и открытостью данных о новейших разработках в области химических вооружений.
Таким образом, получение высоко токсичных химических веществ для использования в террористических целях в настоящее время не является неразрешимой задачей. Необходимо учитывать, что последствия отравлений зависят от ряда факторов: вида, количества токсикантов, а также длительности контакта и путей их поступления в организм [9].
Целью данного исследования явилось проанализировать за последние 5 лет медико-тактическую характеристику очагов химического загрязнения, вызванных терактами, а также оценить этапы медицинской помощи при острых отравлениях.
Материалы и методы исследования
Для реализации данной цели на первом этапе исследования был проведён анализ источников средств массовой информации (интернет-ресурсов, обзоров статей, газет, телерадиопрограмм и др.). С их помощью были сгруппированы все виды химических терактов и обработаны данные частоты их встречаемости и числа пострадавших методом вариационной статистики. На втором этапе изучены все нормативные акты и клинические рекомендации по оказанию всех видов медико-санитарной помощи населению, пострадавшему в условиях ЧС, с помощью них предложены современные алгоритмы действий при острых отравлениях различными токсическими веществами при химических терактах для улучшения способов защиты пострадавших в ЧС.
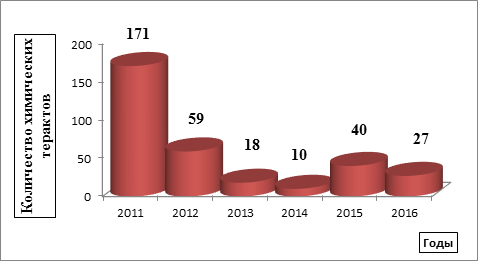
Результаты исследования и их обсуждение. Анализ данных средств массовой информации по химическим терактам за 2011–2016 годы показал, что наиболее часто встречается пять групп отравляющих высокотоксичных веществ: боевых, аварийно-химически опасных, пестицидов и инсектицидов, растительных и животных токсинов, средств самообороны (см. таблицу 1).
К боевым отравляющим веществам при данных терактах относят: зарин, зоман, фосген, синильная кислота и другие. Из них наиболее часто встречается зарин. Основным сценарием хемотеррора данным токсикантом является использование начиненных зарином снарядов для миномета [7]. Физико-химические свойства фосфоорганических соединений показывают их стойкость и быстрое действие. Методики получения зарина, табуна, аналогов зомана, VX газы и других веществ опубликованы в различной учебно-методической литературе для специализированных учебных заведений в десятках стран на различных языках. Любой химик-лаборант может собрать небольшую пилотную установку и синтезировать данные отравляющие вещества. Использование в местах массового скопления людей нескольких десятков грамм таких токсичных веществ кустарного производства приведет к самым трагическим последствиям. При этом быстрое течение острых отравлений и развитие наиболее тяжелых поражений, а также недостаточность уровня знаний специалистов местных органах здравоохранения по оказанию медицинской помощи при химической травме неясной этиологии приводит к большому количеству безвозвратных потерь [5].
К аварийно-химически опасным веществам относят хлор, аммиак, фтористый водород, хлорокись фосфора, сероуглерод, фтор и другие. Наиболее чаще из них при химических терактах используются хлор и аммиак, которые применяются в промышленности и сельском хозяйстве. Основными способами террористических актов с применением данных веществ являются подрыв емкостей различного объема (в этом случае произойдёт загрязнение приземного слоя атмосферы, горизонтальных поверхностей объектов и сооружений) [6,7]. Токсическая концентрация хлора составляет свыше 0,002 г/м3, а у аммиака 0,012 г/м3. При авариях террористического характера токсический агент не всегда известен, что затрудняет возможности оказания медицинской помощи, ограничивает её до объёма посиндромной терапии (при коматозном состоянии, шоке, острой дыхательной недостаточности и прочих) [5].
Используется ряд высокотоксичных пестицидов, выпускаемых химической промышленностью во всех регионах мира. Среди них наиболее токсичными являются фосфорсодержащие пестициды. Токсическое действие многих из них аналогично нервно-паралитическому эффекту боевых отравляющих веществ. Среди них выделяют несколько групп: акарициды (средства борьбы с клещами), афициды (средства борьбы с тлей), бактерициды (средства борьбы с бактериями), фунгициды (средства борьбы с грибами) и т.д. Наиболее токсичными являются форат и паратион. Данные инсектициды производятся во многих странах мира (Австралия, Англия, Бельгия, США, Франция, и др.). Подрыв больших ёмкостей, содержащих твёрдые и жидкие пестициды, в густонаселённых районах, где мирное население не имеет средств индивидуальной защиты, приводит к острым отравлениям различной степени тяжести [6,8].
Среди животных терактоагентов наиболее доступным является ботулотоксин. Известны семь его типов штаммов (А, В, С, D, E, F, G), продуцируемых Clostridiumbotulinum, зафиксированных в тех или иных регионах планеты. Максимальной токсичностью характеризуется ботулотоксин типа А, жизнеспособные споры которого можно встретить в продуктах питания. Для их искусственного получения достаточно культивировать бактерии соответствующего штамма без доступа воздуха при температуре 30–38 ° С на различных питательных средах. Попадая в организм человека, ботулинический токсин типа А вызывает ботулизм – тяжёлое заболевание, приводящее к поражению периферической нервной системы с характерной клинической картиной паралитического синдрома. Смертельная доза ботулинического токсина типа А для человека составляет 0,000006 мг/кг при алиментарном попадании его в организм [2].
Ещё одной группой ОВТВ являются вещества раздражающего действия, которые используются в мирное время как средства самообороны. Чаще всего из этой группы применяются ирританты: хлорацетофенон, 2-хлорбензальмалонодинитрил, капсаицин, морфолид пеларгоновой кислоты. Смертельное действие для которых нехарактерно и возможно только при поступлении в организм в очень высоких концентрациях. Эти вещества могут быть использованы террористами для создания паники, дезорганизации населения [5].
Рис. 1. Частота встречаемости химических терактов за 2011–2016 годы
Таким образом, после проведенного анализа за 2011 по 2016 год наибольшее их количество отмечается в 2011 году. Причем, среди всех данных вариантов были использованы различные группы отравляющих веществ, которые можно разделить на пять классов согласно механизму их действия: вещества раздражающего, пульмонотоксического, общеядовитого, цитотоксического и нейротоксического действия (см. таблицу 1).
Основным клиническим проявлением поражений веществами раздражающего и пульмонотоксического действия является раздражение слизистых оболочек глаз и органов дыхания. Поражение кожи парами (аэрозолями) данных токсичных веществ может вызвать химические ожоги I–II степени. Для тяжелой формы поражения характерными являются: диспноэтический, астенический, болевой, диспепсический и синдром уплотнения легочной ткани. Кроме этого отмечается повышение вязкости и свертываемости крови.
Характеристика химических терактов за 2011–2016 годы
Источник