- Метод восстановления посттравматических перфораций барабанной перепонки различных локализаций
- Средний отит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы среднего отита
- Патогенез среднего отита
- Тубарный путь попадания инфекции
- Транстимпанальный путь попадания инфекции
- Гематогенный путь попадания инфекции
- Классификация и стадии развития среднего отита
- Осложнения среднего отита
- Диагностика среднего отита
- Лечение среднего отита
- Консервативное лечение
- Хирургическое лечение
- Прогноз. Профилактика
Метод восстановления посттравматических перфораций барабанной перепонки различных локализаций
Сибирский государственный медицинский университет, г. Томск
Введение. Барабанная перепонка представляет собой живую, функционирующую мембрану, в которой не только меняется напряжение в зависимости от действия мышечного аппарата уха, но изменяется также крово — и лимфонаполнение при воздействии таких раздражителей внешней среды, как интенсивный звук, изменение давления, температуры, влажности и др. [6].
Посттравматические перфорации барабанной перепонки возникают от удара по уху (например: ладонью, мячом, снежком и т.д. — когда в момент удара пространство в наружном слуховом проходе становится замкнутым, и столбик воздуха травмирует перепонку). При удалении ушной серы с помощью спички, скрепки, гвоздиком и пр., при неловких попытках извлечь из уха инородное тело, когда это инородное тело заталкивается еще глубже в наружный слуховой проход и разрывает барабанную перепонку. Также барабанная перепонка может быть травмирована при переломах височной кости, при резких перепадах давления (например, у ныряльщиков).
Строение барабанной перепонки не имеет аналогов в организме и обусловлено ее исключительными свойствами. Своеобразное гистологическое строение, распределение сосудов в различных участках барабанной перепонки, характер сосудистой сети и локализация главных сосудистых анастомозов обязательно должны быть учтены при патологических процессах и в хирургической практике [1, 2, 5].
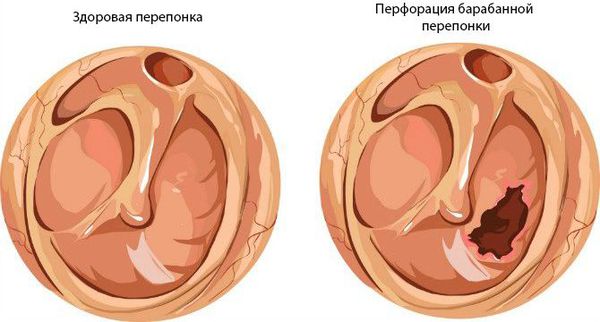
Перфорация в барабанной перепонке меняет физиологические условия в барабанной полости. Постоянное соприкосновение с внешней средой через открытую барабанную перепонку раздражает слизистую оболочку среднего уха, вызывая перманентное катаральное состояние ее покровного эпителия. Перфорационное отверстие барабанной перепонки является анатомической предпосылкой для развития хронических форм средних отитов и снижения слуховой функции. Расширение представлений о функциональных способностях и тонкой направленности работы отдельных структур среднего уха обязывает, с одной стороны, бережно относиться к ним, максимально щадя при операциях, с другой – как можно раньше проводить лечение заболеваний среднего уха и предупреждать их проявления [3].
Поэтому основной задачей оториноларингологов является закрытие перфораций барабанной перепонки вне зависимости от причины её возникновения [7]. Учитывая проведенное исследование, проблема восстановления целостности барабанной перепонки остается актуальной и требует поиска еще более эффективных методов лечения.
Цель исследования: сравнить эффективность закрытия травматических перфораций барабанной перепонки в зависимости от локализации дефекта.
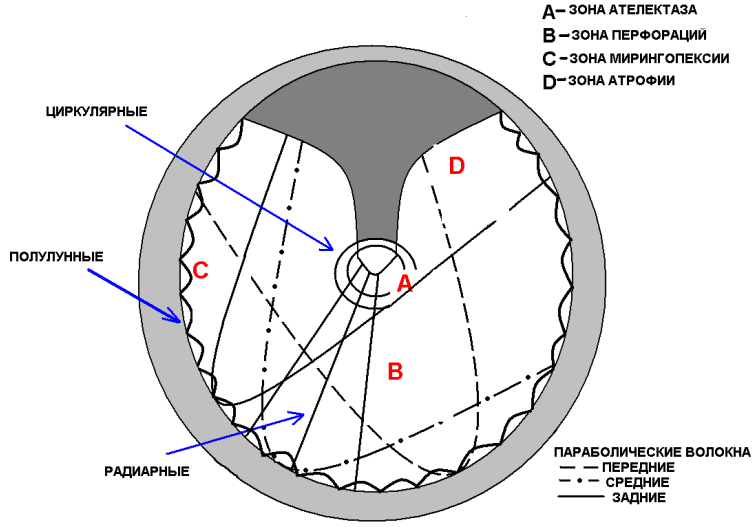
Материал и методы. Особенностью исследования явилось разделение пациентов на группы, учитывая гистологическое строение и особенности кровоснабжения. Барабанная перепонка (membrana tympani, myrinx) представляет собой анатомическое образование неправильной формы (овал высотой 10 мм и шириной 9 мм), очень упругое, малоэластичное и очень тонкое, до 0,1 мм. Она состоит из слоев: наружного — кожного (эпидермального), являющегося продолжением кожи наружного слухового прохода, внутреннего — слизистого, являющегося продолжением слизистой оболочки барабанной полости. Сама толща перепонки между этими двумя слоями состоит из фиброзной соединительной ткани, небольшая часть перепонки, расположенная в области ривиниевой вырезки (выше короткого отростка и складок), не имеет среднего (фиброзного) слоя. Слой фиброзной соединительной ткани представлен наружным и внутренним слоем фиброзных волокон. Наружный слой образован радиарными волокнами, они проходят от рукоятки молоточка к нижней части костного кольца. Внутренний слой состоит из трех видов волокон – циркулярных, параболических и полулунных. F. Fumagalli (1947) указывал, что между волокнами образуются незащищенные участки. Такие зоны характерны в точке перекреста двух одинаковых волокон. Передние квадранты натянутой части перепонки наиболее подвержены образованию перфораций, а задние квадранты – атрофии, адгезии и фиксации со слуховыми косточками (рис. 1) 4.
Рис. 1. Схематическое изображение слоя фиброзной соединительной ткани (объяснение в тексте).
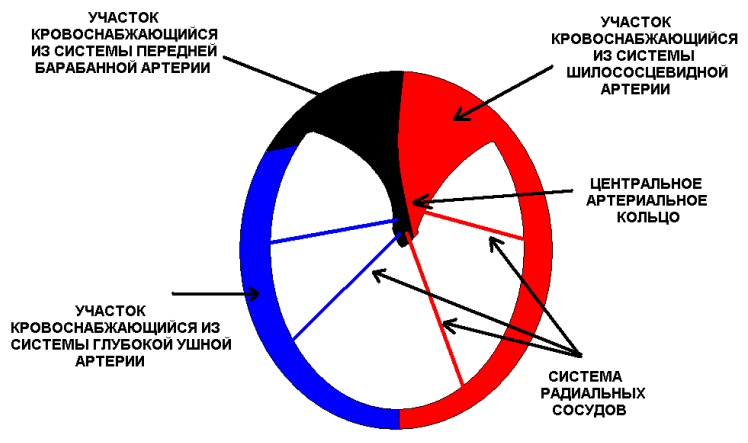
Сосудистая сеть барабанной перепонки имеет обильное кровоснабжение. Все основные сосуды и порядковые ветви барабанной перепонки извилисты, что объясняется колебаниями барабанной перепонки при воздействии на нее звуком [1, 2]. Как в наружном слое БП, так и в слое со стороны барабанной полости выделяют две зоны сосудистой сети – периферическая и центральная. Между ними распределяется система радиальных сосудов [1, 2]. Периферические участки барабанной перепонки получают кровоснабжение из задних верхних ветвей a.Stylomastoidea — ветка a.auricularis posterior. Передние и верхние отделы – из задней ветви а.tympanica anterior. Является мелкой ветвью a.maxillaris internae. Передние нижние отделы — из внутрикостных ветвей a.auricularis profunda. Центральную зону перепонки питает нисходящая артерия мукозного слоя барабанной перепонки, которая расположена по внутренней поверхности рукоятки молоточка, образуется путем слияния задней ветви а. tympanica anterior и мелких веточек a.stylomastoidea [1, 2, 4]. Учитывая большую подвижность задних отделов барабанной перепонки в отличии от передних, диаметр кровеносных сосудов в задних отделах значительно больше, и кровоснабжение намного лучше (рис. 2).
Рис. 2. Кровоснабжение барабанной перепонки.
Клинический раздел работы. 26 пациентов в возрасте от 18 до 59 лет с травматическими перфорациями барабанной перепонки разной локализации наблюдались в Томском филиале ФГУ «Научно-клинический центр оториноларингологии ФМБА России» и ЛОР — отделении МБЛПУ «Городская больница №3» г. Томска.
Больные были разделены на три группы: в первой группе, состоящей, из девяти человек дефект БП располагался в задних квадрантах. Во второй группе, восемь человек дефект БП находился в передних квадрантах. Третья группа — контрольная, состояла из девяти человек, которым лечение не проводилось, выполнялось лишь наблюдение.
Обязательными условиями включения в исследование являлись: 1) наличие свежей травматической перфорации барабанной перепонки давностью от 1 до 5 дней; 2) хорошая проходимость слуховой трубы, которая контролировалась на тимпанометре Zodiac 901 (GN Otometrics, Дания). Проходимость трубы у всех больных была сохранена в течение всего срока наблюдения. Таким образом, заранее исключался фактор тубарной дисфункции, который мог в значительной степени повлиять на заживление барабанной перепонки. Третьим условием было сохранение подвижности тимпанооссикулярной системы, функционирование которой проверяли путем накладывания на перфорацию кружка из силиконовой пластины. Выраженное улучшение слуха после подобного экранирования указывало на достаточную сохранность функции рычажного аппарата среднего уха. Четвертое условие: дефект барабанной перепонки должен был составлять более одного квадранта.
Всем пациентам проводилась тональная пороговая аудиометрия на аудиометре Orbiter 922-2 (GN Otometrics, Дания). Исследовались пороги воздушного и костного звукопроведения, а также величина костно-воздушного интервала, в день обращения и после восстановления целостности барабанной перепонки.
Выполнялось микрофотографирование барабанной перепонки с дефектом через каждые три дня с применением ригидной оптики Karl Storz (Германия) диаметром 2,7 мм и углом обзора 0°.
Все пациенты наблюдались под операционным микроскопом Sensera (CarlZeiss, Германия) в течение всего периода лечения, через каждые два — три дня. Площади перфораций барабанных перепонок измерялись с помощью устройства для измерения размеров объекта при видеоассистированном оптико-эндоскопическом обследовании, на устройство имеется патент [8].
Каждому пациенту из первой и второй групп производили инфильтрационную анестезию слухового прохода и барабанной перепонки раствором 2% лидокаина. После очистки слухового прохода и барабанной перепонки от сгустков крови и ушной серы, используя микроинструменты, подвернутые в сторону барабанной полости фрагменты барабанной перепонки приподнимают, пытаясь максимально их сопоставить. Благодаря такой манипуляции площадь перфорации барабанной перепонки становится меньше, на оставшийся дефект устанавливают силиконовый диск, и проводят эндауральную лазеротерапию гелий-неоновым лазером (МИЦ ФОТОН-03).
Биологическая доза лазерного облучения составляла 50 Дж/см 2 однократно, суммарная доза 300 Дж/см 2 . Время одной процедуры продолжалось 3 минуты. Каждому пациенту проводилось 6 сеансов [7, 9]. Воздействие лазера в различных органах и тканях животных и человека обладает стимулирующим действием на процессы регенерации. Под влиянием лучей лазера не только ускорялось заживление дефектов кожи и слизистой оболочки, но и восстанавливалось органоспецифическое строение разрушенного участка этих тканей [7, 9].
Результаты и обсуждение. В первой и второй группах улучшение слуха пациенты отмечали сразу после устанановки диска, на протяжении всего срока наблюдения понижения слуха никто не отмечал. В контрольной группе улучшение слуха пациенты отмечали ближе к выздоровлению.
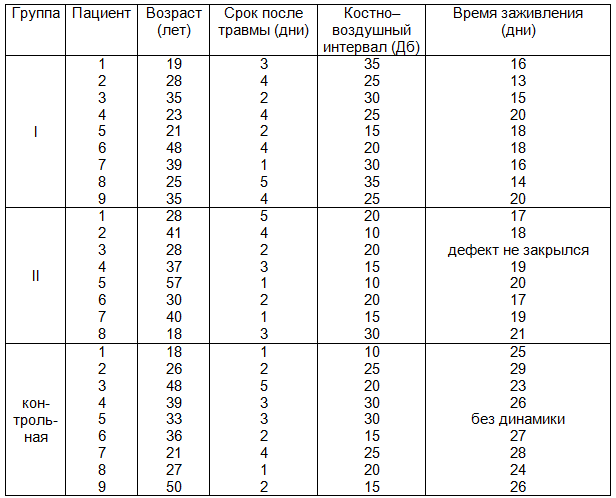
В первой группе костно-воздушный интервал в среднем составлял 26,7 ± 6,6 Дб, во второй группе — 17,5 ± 6,5 Дб, в контрольной группе — 21,1 ± 6,9 Дб. При статистическом анализе значимых различий не выявлено (p > 0,05). При контрольной аудиометрии в день выписки у всех пациентов признаки кондуктивной тугоухости отсутствовали (табл. 1).
Таблица 1. Основные показатели пациентов с посттравматическими перфорациями
Средний возраст больных в I группе составил 30 лет, во второй — 34 года, в третьей 33 года. От момента травмы до первичного осмотра в первой группе прошло 3,2 дня, во второй – 2,6 дня, в третьей – 2,5 дня. Таким образом, по вышеперечисленным показателям группы были практически однородными.
В первой группе визуально дефект перепонки под пленкой, как правило, быстро подсыхал, активно протекал процесс эпидермизации. После полной эпидермизации, силиконовый диск удаляли микроинструментами. Каких-либо побочных явлений, связанных с применением силикона, не наблюдалось. Барабанная перепонка ничем не отличалась по внешнему виду от здоровой.
Во второй группе репаративные процессы по сравнению с первой группой протекали значительно медленнее. Как и в первой группе у пациентов второй группы побочных действий, связанных с применением силикона, не отмечалось. После заживления, с помощью микроинструментов пленки удалялись. На момент выписки анатомически и физиологически барабанная перепонка представляла собой полноценную мембрану. У одного из всех наблюдавшихся пациентов второй группы на фоне проводимого лечения перфорация уменьшилась в размерах, но полностью не закрылась.
В контрольной группе заживление происходило еще медленнее, чем во второй группе. У одного пациента, несмотря на длительное наблюдение в течение 6 месяцев, перфорация сохранилась, и положительной динамики в сторону заживления не отмечалось. Интересно то, что локализация дефекта у данного пациента была в передних квадрантах. У остальных пациентов на момент выписки дефект закрылся полностью, но в месте перфорации барабанная перепонка была истончена.
В целом длительность лечения больных в первой группе в среднем составила 16,7±2,5 дня. Во второй группе закрытие дефекта барабанной перепонки происходило в среднем через 18,7±1,5 дня. В контрольной группе срок заживления составил 26±2 дней (рис. 3). При статистическом анализе различия между группами статистически значимые (p
Источник
Средний отит — симптомы и лечение
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, ЛОРа со стажем в 4 года.
Определение болезни. Причины заболевания
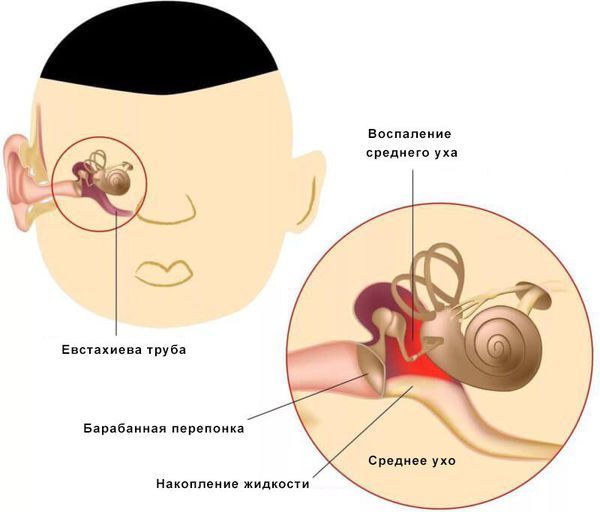
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1] .
Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8] .
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1] .
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1] .
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- менингит;
- сепсис;
- скарлатина;
- корь;
- туберкулёз;
- брюшной тиф;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2] .
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4] .
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.
Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9] .
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11] .
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1] [9] [11] .
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9] [11] .
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9] .
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
Вторая стадия включает две формы. На стадии 2а перфорация барабанной перепонки отсутствует, она выбухает и приобретает синюшный оттенок. В процесс вовлекается пещера и ячейки сосцевидного отростка среднего уха. В слизистой оболочке появляются эрозии и изъязвления, поражается надкостница. Боль в ухе усиливается, значительно снижается слух, гнойный экссудат сильно давит на барабанную перепонку, появляется слабость, недомогание, температура тела повышается до 38-39 ° С.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6] .
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
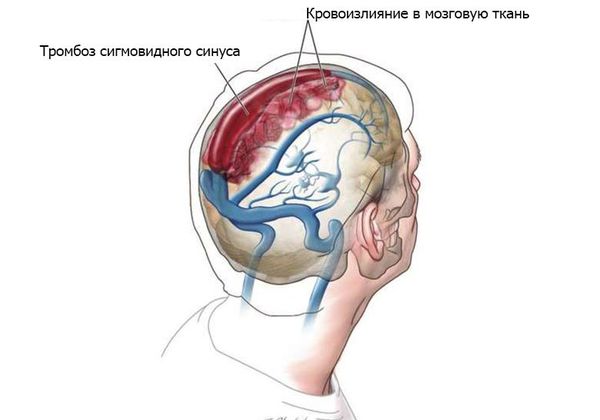
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8] .
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.
Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.
Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.
Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например «Синупрет».
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
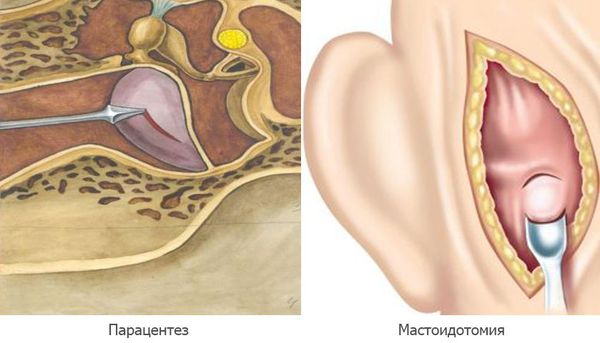
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11] .
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в «лечебных целях».
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
- клинически стёртые формы хронического воспаления среднего уха, даже при целой барабанной перепонке;
- присоединение грибковой инфекции;
- устойчивость микрофлоры к антибактериальным препаратам первого ряда.
Источник