Цитокиновый шторм при различных вариантах течения COVID-19
В декабре 2019 года в городе Ухань, Китай, был обнаружен новый штамм коронавируса, вызывающий тяжелый острый респираторный синдром — коронавирус 2 (SARS-CoV-2). Наряду с SARS-CoV и коронавирусом, ассоциированным с ближневосточным респираторным синдромом — (MERS-CoV), SARS-CoV-2 является третьим коронавирусом, вызывающим тяжелые респираторные заболевания у людей, объединенных под названием «коронавирусная болезнь 2019 года» (COVID-19). Эта вспышка была признана Всемирной организацией здравоохранения (ВОЗ) в марте 2020 года пандемией и оказала значительное влияние на экономику и здравоохранение во всем в мире.
Хотя ситуация развивается стремительно, тяжелое течение заболевания, проявляющееся лихорадкой и пневмонией, приводящее к острому респираторному дистресс-синдрому (ОРДС), было описано в 20 % случаев COVID-19. Это напоминает течение ОРДС, вызванного синдромом выброса цитокинов (цитокиновый шторм), и вторичный гемофагоцитарный лимфогистиоцитоз, наблюдаемый у пациентов с SARS-CoV и MERS-CoV, а также у пациентов с лейкемией, получающих Т-клеточную терапию. Учитывая этот опыт, необходимо создание терапевтических средств, основанных на подавлении синдрома выброса цитокинов, таких как тоцилизумаб, которые прошли клинические испытания для лечения COVID-19.
SARS-CoV-2 — это бета-коронавирус, который наиболее тесно связан с SARS-CoV. Оба вируса используют рецептор ангиотензинпревращающего фермента, связанный с карбоксипептидазой (ACE2), чтобы проникнуть в клетки. Этот рецептор повсеместно экспрессируется в сердечной и легочной ткани, а также в некоторых кроветворных клетках, включая моноциты и макрофаги. Ключевой особенностью инфекции COVID-19 является лимфопения (низкий уровень лимфоцитов в крови), которая коррелирует с клинической тяжестью процесса. При SARS-CoV инфицируются моноциты и дендритные клетки, тогда как при MERS-CoV инфицируются моноциты и Т-клетки через дипептидилпептидазу 4 (DPP4). Возможно, что SARS-CoV-2 также поражает дендритные клетки. Апоптоз и истощение пула Т-клеток в результате нарушения процессов активации из-за дисфункции дендритных клеток может способствовать патологии иммунной системы при COVID-19. Однако лимфопения не является специфическим биомаркером неблагоприятного прогноза при COVID-19, поскольку она также является биомаркером, который коррелирует с летальным исходом в пандемии гриппа A (H1N1) 2009 года.
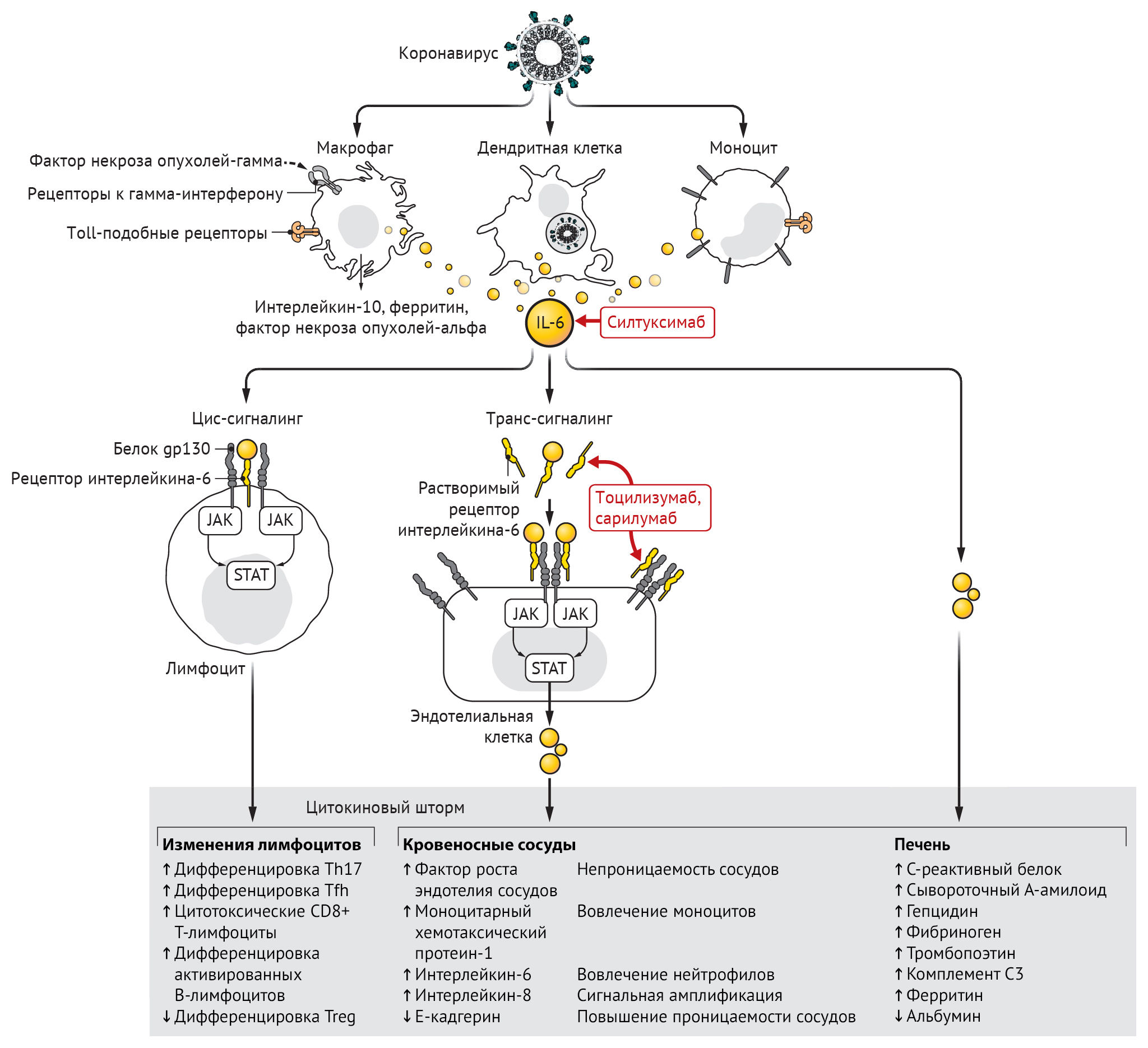
Было установлено, что цитокиновый шторм является основным фактором тяжелого течения SARS-CoV и MERS-CoV у пациентов. Повышенные сывороточные концентрации интерлейкина-6 (IL-6) и других провоспалительных цитокинов являются признаками тяжелого течения инфекции MERS-CoV. Синдром высвобождения цитокинов часто встречается у пациентов с COVID-19, а повышенный уровень IL-6 в сыворотке коррелирует с дыхательной недостаточностью, ОРДС и неблагоприятными клиническими исходами. Повышенный уровень C-реактивного белка (CРБ),экспрессия которого стимулируется IL-6, также является биомаркером тяжелой бета-коронавирусной инфекции.
Инфицирование бета-коронавирусом моноцитов, макрофагов и дендритных клеток приводит к их активации и секреции IL-6 и других провоспалительных цитокинов. IL-6 обладает выраженными провоспалительными свойствами (см. рис. 1). IL-6 может передавать сигналы по двум основным путям, которые называются классической цис-передачей или транс-передачей. При передаче цис-сигналов IL-6 связывается с мембраносвязанным рецептором IL-6 (mIL-6R) в комплексе с gp130; нисходящая сигнальная трансдукция опосредуется, в свою очередь, JAKs (Janus kinases) и STAT3 (сигнальный преобразователь и активатор транскрипции-3). Связанный с мембраной комплекс gp130 экспрессируется повсеместно, в отличие от mIL-6R, экспрессия которого ограничена в основном иммунными клетками. Активация передачи сигналов в рамках цис-передачи приводит к плейотропным эффектам на приобретенный иммунитет (В- и Т-клетки), а также врожденную иммунную систему [нейтрофилы, макрофаги и естественные клетки-киллеры (NK)], которые могут вносить вклад в возникновение цитокинового шторма.
При передаче сигналов высокие концентрации циркулирующих IL-6 связываются с растворимой формой IL-6R (sIL-6R), образуя комплекс с димером gp130 на всех клеточных поверхностях. В результате сигнальный каскад IL-6-sIL-6R-JAK-STAT-3 активируется в клетках, которые не экспрессируют mIL-6R, таких как эндотелиальные клетки. Это приводит к системному «цитокиновому шторму», включающему секрецию сосудистого эндотелиального фактора роста (VEGF), хемоаттрактантного белка моноцитов–1 (МСР-1), IL-8 и дополнительного IL-6, а также снижение экспрессии E-кадгерина на эндотелиальные клетки. VEGF и пониженная экспрессия E-кадгерина способствуют проницаемости сосудов, которые участвуют в патофизиологии гипотонии и легочной дисфункции при ОРДС.
Вторичный гемофагоцитарный лимфогистиоцитоз — это гипервоспалительный синдром, характеризующийся высвобождением цитокинов, цитопенией (низкое количество клеток крови) и полиорганной недостаточностью (включая печеночную). У взрослых вторичный гемофагоцитарный лимфогистиоцитоз чаще всего связан с тяжелыми вирусными инфекциями, но также встречается у пациентов с лейкемией, получающих специальную Т-клеточную терапию. В дополнение к повышенным уровням цитокинов для вторичного гемофагоцитарного лимфогистиоцитоза характерны высокие уровни ферритина в сыворотке крови. Экспрессирующие CD163 макрофаги выступают в качестве источника ферритина. Учитывая их роль в передаче сигналов ретикулоэндотелиального железа, вторичный гемофагоцитарный лимфогистиоцитоз известен также как синдром активации макрофагов. Ретроспективное исследование пациентов с COVID-19 показало, что повышение сывороточного ферритина и IL-6 коррелировало с уровнем выживаемости и наблюдалось у погибших.
У пациентов, получающих CART-терапию (лечение Т-клетками химерного рецептора антигена (chimeric antigen receptor — CAR)), также могут развиться как цитокиновый шторм, так и вторичный гемофагоцитарный лимфогистиоцитоз. CART-терапия включает перепрограммирование Т-лимфоцитов пациента с целью повышения экспрессии на них молекул CAR, которые распознают антигены на опухолевых клетках. При переливании этих перепрограммированных клеток обратно пациенту они нацеливаются на опухолевые клетки, тем самым активируя противоопухолевый иммунный ответ. Эмили Уайтхед, первый пациент, получивший CD19-нацеленные Т-клетки CAR-19 с целью лечения острого лимфобластного лейкоза в 2012 году, побочным эффектом получила тяжелую форму цитокинового шторма и вторичного гемофагоцитарного лимфогистиоцитоза, что привело к развитию ОРДС, полиорганной недостаточности и гипотонии, которая была невосприимчива к стандартному лечению стероидами. Из-за значительного повышения сывороточного IL-6 у этой пациентки эмпирически было принято решение о начале терапии тоцилизумабом, антагонистом IL-6R, одобренным в то время для лечения ревматических состояний, таких как ювенильный идиопатический артрит. Она получала однократную дозу тоцилизумаба на 7-й день после введения CARТ-лимфоцитов. Спустя несколько часов у пациентки снизилась температура, после чего было принято решение об отмене лечения гипотонии и отказ от поддержки ИВЛ после разрешения ОРДС. В настоящее время тоцилизумаб с подтвержденной эффективностью и минимальными побочными эффектами у сотен пациентов одобрен Управлением по контролю за продуктами и лекарствами США (FDA) для лечения заболеваний, протекающих с синдромом цитокинового шторма, вызванного CARТ-терапией.
Эффективность антагонистов IL-6-IL-6R для лечения цитокинового шторма и вторичного гемофагоцитарного лимфогистиоцитоза подчеркивает центральную роль передачи сигналов IL-6 в патофизиологии цитокин-управляемых гипервоспалительных синдромов. Тяжелые случаи COVID-19 можно лечить как раз путем ингибирования пути IL-6, учитывая связанные с цитокиновым штормом и подобным вторичному гемофагоцитарному лимфогистиоцитозу повышения цитокинов в сыворотке крови. Действительно, предварительные результаты исследования 21 пациента с COVID-19, получавшего тоцилизумаб в Китае, обнадеживают: лихорадка спадала у всех пациентов в течение первого же дня приема тоцилизумаба. Потребность в кислороде была снижена у 75 % пациентов.
Во всем мире проводятся контролируемые клинические испытания с целью тестирования эффективности антагонистов IL-6 и IL-6R для лечения пациентов с COVID-19 с тяжелыми респираторными осложнениями. Один вопрос, который необходимо решить, заключается в том, будет ли иметь место дифференциальная эффективность между антагонистами IL-6 и антагонистами IL-6R. Относительно этого поднимается вопрос, что ингибиторы IL-6R могут подавлять как цис-, так и транс-передачу сигналов, а также транс-презентацию, недавно описанный третий способ передачи сигналов. Транс-презентация включает связывание IL-6 с mIL-6R, экспрессируемым на иммунной клетке, которая образует комплекс с gp130 на клетках T-хелпера-17 (TH17), что приводит к передаче сигналов Т-клеток вниз по каскаду, который может приводить к ОРДС. Однако ингибиторы IL-6 могут подавлять только цис- и транс-передачу сигналов. Непосредственная цель применения антагонистов IL-6 состоит в том, чтобы облегчить течение тяжелых случаев COVID-19 и свести к минимуму потребности в интенсивной терапии данных пациентов. Долгосрочная цель должна заключаться в разработке противовирусных препаратов и вакцин, которые предотвращают инфекцию или облегчают ее течение.
Есть ряд предостережений, которые необходимо брать во внимание, учитывая глобальную потребность в терапии COVID-19. При сепсис-ассоциированном ОРДС часто назначают кортикостероиды. Однако применение кортикостероидов у пациентов с SARS и MERS не улучшило показатели выживаемости и не привело к каким-либо изменениям вирусного клиренса. В результате консенсус экспертов-инфекционистов из профильных институтов и ВОЗ рекомендует клиницистам избегать системных кортикостероидов у пациентов с COVID-19 в настоящее время. Теоретическая возможность состоит в том, что подавление воспаления антагонистами IL-6 может задержать выведение вируса из организма. Однако блокада IL-6 также приводит к быстрому снижению сывороточного IL-10, иммуносупрессивного цитокина, секретируемого макрофагами, что может смягчить опасения по поводу продления клиренса вируса. Более того, одна или две дозы антагониста IL-6 вряд ли приведут к таким осложнениям, как грибковые инфекции или остеонекроз челюсти, возникающие у пациентов, которым ежемесячно вводят эти препараты для лечения хронических состояний, например, ревматоидного артрита. Примечательно, что тоцилизумаб был впервые одобрен для лечения ревматических заболеваний, а затем — цитокинового шторма у пациентов, получающих CARТ-терапию, и в настоящее время подвергается «перепрофилированию» для борьбы с пандемией COVID-19. Вполне возможно, что направленная на IL-6 терапия будет использоваться в лечении пациентов на случай будущих пандемий, вызванных другими вирусами, таких как грипп и лихорадка Эбола.
Источник
Самоубийство организма. Что такое цитокиновый шторм и как от него не умереть
По словам медиков, больных коронавирусной пневмонией убивает именно этот синдром.
Кто такие цитокины и почему нам нужно это знать
С цитокинами стоит познакомиться, потому что из-за них можно умереть. В целом это такие «сигнальные» молекулы, которые в случае опасности для организма начинают бить тревогу и таким образом мобилизуют войска нашего иммунитета на борьбу с угрозой. Начинается то, что мы наблюдаем как воспаление. Но иногда цитокины объявляют чрезвычайное положение настолько громко, что всеобщая мобилизация превращается в хаос. Защитные клетки при этом атакуют не врагов, а своих же соотечественников, то есть разрушают здоровые ткани важнейших для нашей жизни органов. Возникает риск умереть от отёка лёгких, от сердечной недостаточности, могут отказать почки или печень. Это называется «полиорганным» поражением.
В первую очередь опасная для жизни ситуация складывается в дыхательной системе. Поэтому такую ситуацию в медицине именуют острым респираторным дистресс-синдромом. ОРДС. По милости неконтролируемого наплыва цитокинов происходит примерно следующее. Кислород из наших лёгких в кровь попадает через специальные пузырьки — альвеолы. Так вот, чрезмерное воспаление приводит к тому, что эти пузырьки наполняются отёчной жидкостью и разными клетками, которые там совершенно не нужны. В итоге — сами понимаете. Человек может погибнуть от нехватки кислорода.
На видеоролике внизу главный пульмонолог Забайкальского края Сергей Лукьянов показывает лёгкие умершей пациентки. Белые пятна на чёрном фоне — поражённые участки.
Такое лёгкое не может принимать участие в газообмене, человек задыхается. Так называемый синдром булыжной мостовой — двусторонняя субтотальная пневмония, и мы видим, что в задних отделах лёгкие поражены тотально. Человек с такими лёгкими не может жить, не может дышать
Главный пульмонолог Забайкальского края
По данным медиков, цитокиновый шторм бывает в среднем у 75 человек на каждые 100 тысяч населения. И это считается довольно высоким показателем для такого опасного синдрома. При этом летальный исход по статистике — в 40–60%, то есть в половине случаев.
Когда бывает цитокиновый шторм
Список того, что может спровоцировать такую неконтролируемую реакцию иммунитета, довольно обширен. На первом месте в нём, конечно же, инфекции. И вирусные, и бактериальные. Кстати, известно, что вирусные часто сопровождаются бактериальными. Кроме того, цитокины могут сойти с ума в результате черепно-мозговой или какой-то другой серьёзной травмы, шокового состояния.
На сегодняшний день самый первый важный вопрос — как выявить этот дистресс-синдром до того, как он достигнет угрожающих масштабов. То есть на ранних стадиях. К примеру, на рентгеновских снимках не всегда видны его первые «значки». Симптомы ОРДС такие: одышка, частота дыхания от 20 дыхательных движений в минуту, пульс от 90 ударов в минуту, повышенная или, наоборот, пониженная температура. Считается, что если есть хотя бы два из этих признаков, можно уже подозревать надвигающийся цитокиновый шторм. Только это уже не ранняя стадия.
То, что мы знаем о цитокиновом шторме, хорошо согласуется с тем, что пишут о своём опыте врачи, работающие с ковидными больными: очень важно вовремя его «поймать», потому что, если в ответ на гиперпродукцию интерлейкина-6 (разновидность цитокинов. — Прим. Лайфа) начали выделяться другие цитокины, его блокировка уже не помогает
Главный научный сотрудник Института молекулярной биологии им. Энгельгардта РАН
Как рассказал в своей лекции профессор МГМСУ им. А.И. Евдокимова Андрей Малявин, лучший способ вовремя заметить неадекватное поведение цитокинов — регулярно измерять уровень насыщения крови кислородом. Для этого есть специальный прибор — пульсоксиметр. По словам учёного, если аппарат показывает меньше 95% — это основание для госпитализации.
Чем лечат цитокиновый шторм
Профессор Малявин считает самой правильной следующую тактику. Первое — метилпреднизолон. Это гормональный препарат с противовоспалительным, противошоковым, антиаллергическим и иммунодепрессивным действием, то есть он подавляет иммунитет.
Я плохо представляю себе терапию ОРДС без гормональных препаратов
Профессор кафедры пульмонологии МГМСУ им. А.И. Евдокимова
Далее — вентиляция лёгких. При этом учёный подчеркнул, что выступает за неинвазивную вентиляцию, то есть за мобильные аппараты для поддержки дыхания. Он считает, что прибегать к помощи аппаратов ИВЛ нужно только в самом крайнем случае.
Надо сказать, что метилпреднизолон часто назначают при артритах. И всё больше медиков склоняются к тому, что именно такие лекарства могут оказаться полезными для борьбы с CoViD-19. Глава Минздрава Михаил Мурашко в эфире Первого канала упомянул, что в России зарегистрировали и начали применять новый отечественный препарат для профилактики цитокинового шторма. Правда, какой именно — не уточняется.
Один из препаратов, который профилактирует цитокиновый шторм, поражение лёгких, зарегистрирован на прошлой неделе и уже вошёл в клиническую практику, причём это отечественный препарат. Ещё один препарат противовирусный, я воздержусь просто пока называть, на этой неделе завершат исследование
Министр здравоохранения РФ
Однако ранее российская биотехнологическая компания «Биокад» сообщила, что министерство дало разрешение на клинические испытания «Левилимаба» — препарата, изначально разработанного для лечения ревматоидного артрита.
Механизм действия активного вещества («Левилимаба» . — Прим. Лайфа) связан с цитокиновым штормом, опасной для жизни реакцией иммунной системы, встречающейся у пациентов с CoViD-19
Из публикации на сайте компании
Между тем в Институте молекулярной биологии им. Энгельгардта РАН рассказали о работе над комплексной терапией цитокинового шторма. Учёные намерены испытать её на генно-модифицированных («гуманизированных») лабораторных мышах — некоторые их гены заменены на человеческие. По словам учёных, с помощью грызунов они пытаются найти эффективный способ блокировать действие интерлейкина-6 — это один из главных цитокинов.
На них коллеги видят совместный эффект антиинтерлейкина-6 (тоцилизумаба) и анти-ФНО (аналог инфликсимаба, лекарства от ревматоидного артрита) при лечении экспериментального воспаления лёгких при астме. Но там не доходит дело до цитокинового шторма, эту модель надо ещё доработать. В частности, если думать о коронавирусе, то нужно «гуманизировать» также рецептор ACE2 — таких мышей коллеги и за границей планируют купить, и своих сделать, но это всё займёт ещё довольно много времени
Главный научный сотрудник Института молекулярной биологии им. Энгельгардта РАН
Вышеупомянутый тоцилизумаб — это иммунодепрессант, который тоже назначают при артритах. Сейчас его по всему миру исследуют как лекарство от цитокинового шторма на фоне коронавируса.
Тоцилизумаб и другие блокаторы интерлейкина-6 при правильном применении дают очень хорошие результаты
Главный научный сотрудник Института молекулярной биологии им. Энгельгардта РАН
У микробиологов есть и другие предложения. К примеру, в Университете Джонса Хопкинса заинтересовались празозином — это препарат для лечения сердечной недостаточности, он расширяет кровеносные сосуды. Учёные заявили, что в эксперименте на мышах средство показало эффективность в предотвращении чрезмерного воспаления и, как следствие, цитокинового шторма.
По поводу празозина, по-моему, пока очень мало данных. Сами авторы статьи говорят (совершенно справедливо), что сначала нужно посмотреть на пациентов, которые уже принимали этот препарат по другим показаниям и потом подхватили коронавирус. Вот если у них вероятность тяжёлого течения будет снижена, тогда можно начинать клинические испытания. Причём делать это осторожно, потому что коронавирус активно взаимодействует с сердечно-сосудистой системой, с лекарством от давления можно напороться на самые разные неприятные побочные явления
Главный научный сотрудник Института молекулярной биологии им. Энгельгардта РАН
Тем временем команда учёных из Франции и Бразилии попыталась остановить цитокины с помощью сочетания наночастиц природного антиоксиданта альфа-токоферола, иммуномодулятора и ещё одного натурального соединения — сквалена. А их китайские коллеги обратили внимание, что у большинства больных CoViD-19 снижено количество Т-лимфоцитов — это иммунные клетки. Причём чем хуже состояние пациента, тем их меньше. Исследователи надеются найти способ наладить их выработку. То есть, с одной стороны, мы имеем дело с избыточной защитной реакцией организма, а с другой — должны позаботиться о клетках, которые отвечают за иммунитет.
Японские исследователи в свою очередь заявили, что поняли механизм цитокиновой стихии при коронавирусе: по их словам, проникновение SARS-CoV-2 в клетку организма заражённого вызывает повышенную выработку особого гормона, который и вызывает воспаление в кровеносных сосудах и других тканях. Так что они призывают создать лекарство против этого гормона. Однако все эти варианты, к сожалению, пока существуют лишь гипотетически.
Больше интересного из мира науки и технологий — в телеграм-канале автора.
Источник