О сердце
Тахикардия может быть симптомом серьезной патологии сердца, поэтому своевременное оказание первой помощи необходимо для спасения жизни. Как действовать при увеличении ЧСС, когда вызвать врача и как предотвратить приступы учащения сердцебиения, рассказываем в статье.
Первая помощь при тахикардии
Норма частоты сердечных сокращений (ЧСС) у взрослого здорового человека составляет 60–80 ударов в минуту. Чтобы посчитать частоту сердцебиения, нужно приложить указательный и средний пальцы одной руки к запястью другой и подсчитать частоту пульса в течение 15 секунд, а затем умножить получившееся число на 4.
Если сердцебиение превышает отметку в 90 ударов, начинается тахикардия. Однако не каждый ее приступ требует вызова врача. Например, физиологические (естественные) причины учащения сердцебиения проходят самостоятельно, если устранить провоцирующий фактор — снизить физическую нагрузку, стабилизировать эмоциональное состояние, отказаться от курения и т. д.
Патологические варианты тахикардии начинаются без видимой причины и сопровождаются симптомами кислородного голодания, снижением артериального давления и чувством страха. Это состояние может прекратиться самостоятельно, однако в некоторых случаях приступ тахикардии возникает из-за серьезной патологии (сердечной или дыхательной недостаточности, гипертонического криза). И тогда наладить ритм работы сердца смогут только в больнице.
Нарушение нормальной частоты сердечных сокращений (ЧСС) может привести к таким серьезным осложнениям, как:
острая сердечная недостаточность;
травмы, полученные вследствие обморока.
Приступ тахикардии без видимой причины требует визита к врачу даже в том случае, когда эпизод учащения сердцебиения прошел самостоятельно
Что делать во время приступа тахикардии
При тахикардии в молодом возрасте допустим массаж шеи и затылка. Пожилым такой метод противопоказан из-за высокого риска развития инфаркта и инсульта
Когда звонить врачу
Если тахикардия вызвана серьезной патологией сердца, описанных выше мер по оказанию первой помощи может быть недостаточно. Если тахикардия не проходит в течение 15–20 минут, особенно на фоне приема антиаритмических препаратов, нужно немедленно вызвать скорую помощь.
Другие причины вызвать врача
ЧСС составляет 120 ударов в минуту и выше.
Интенсивная боль за грудиной, которая сопровождается бледностью, потливостью, страхом смерти и распространением жжения в левую руку, нижнюю челюсть или живот.
Тахикардия сопровождается сильной головной болью и ощущением онемения конечностей или половины лица.
Приступ случился при беременности.
Профилактика тахикардии
Поскольку сама по себе тахикардия не является заболеванием, специфической профилактики этого состояния не существует. Первичные превентивные меры заключаются в соблюдении здорового образа жизни, режима дня и полноценном отдыхе — то есть такие же, как и при профилактике любой сердечной недостаточности.
Вторичные превентивные меры, которых следует придерживаться при уже установленной патологии сердца, подразумевают более серьезную коррекцию образа жизни, назначенную врачом медикаментозную терапию (при необходимости и хирургические вмешательства), а также регулярное медицинское обследование.
Источник
неотложная помощь при пароксизмальной тахикардии
Неотложная помощь при пароксизмальной тахикардии
Суправентрикулярная тахикардия.
Продолжительность QRS норма или менее 0.08 сек. Приемы раздражения вагуса или ваготонические рефлекторные пробы, используют только при над желудочковой пароксизмальной тахикардии с нормальными QRS –комплексами. У детей раннего возраста не используются и максимально действенны в первые 20 минут после приступа. Предпочтительно назначать детям старше 3-х лет.
При неэффективности рефлекторных методов (если состояние ребенка не требует проведения экстремальных мероприятий) детям старше 3-х лет: в размельченном виде и в достаточном количестве жидкости седуксен 1\3-1 таб., изоптин 1\3-1 таб. (1 мг\кг) и 1-2 таб. панагина, через час можно повторить в тех же дозах. Ребенка можно уложить в пастель, создать спокойную обстановку (охранительный режим).
Возможен вариант сочетания верапамила (1-2 мг\кг) и b—адреноблолкатор пиндолол (0.25 мг\кг) в виде растертых таблеток. Эффект наблюдается в среднем через 10 мин у 75% больных, при этом препараты хорошо переносятся.
Перорально можно назначать пропранолол в разовой дозе 1 мг\кг в 3 приема с интервалом в 2 часа. Но более целесообразно применять пропранолол (1-2 мг\кг) и дилтиазем (блокатор потенциалзависимых кальциевых каналов) (1-2 мг\кг), которые сначала снижают выраженность тахикардии, а затем в среднем через 30-40 минут купируют приступ.
Пиндолол — показания как у пропраналола, если в\в 0.1-0.2 мг\кг\сутки медленно.
Если нет положительной динамики или клиническое состояние ребенка ухудшается, а так же у детей раннего возраста необходимо начинать с в\в введения.
1.Изоптин (верапамил) 2.5%- 0.1-0.2 мг\кг в\в в 20 мл 10% раствора глюкозы в сочетании с седуксеном и 2-5 мл панангина. Так как эффект кратковременный (40-60 мин), то при отсутствии эффекта повторить через 30 мин. Можно сочетать с сибазоном и 2-5 мл панагина.
2.Аденозин монофосфат (АМФ) или фосфаден 2% р-р 0.1 мг\кг для очень быстрого болюса (2-3 сек), разведенный физиологическим раствором, чтобы избежать секвестрации аденозина в эритроцитах. Дозу можно удвоить и повторить еще раз до купирования приступа или появления побочных эффектов(покраснение, одышка, боль в грудной клетке, брадикардия, раздражительность, но обычно проходят в течение 1-2 минут). Максимальная единичная доза не должна превышать 12 мг или 0.3 мг\кг. Может использоваться при всех видах тахиаритмий. Обладает прямым подавляющим действием на АВ-узел.
3.АТФ (фосфобион) до 6 мес 0.5 мл, 6-1 год-0.7 мл, 1-3 года -0.8, 4-7 лет -1.0, 8-10 лет 1.5 мл, 11-14-2.0 мл. вводить без разведения быстро (2-3 секунды). Аналогичное действие с аденозином.
4.Прокаиномид (новокаиномид) – применяется при отсутствии СН, артериальной гипотензии, блокад, одновременного приема дигоксина. 10%-5.0 -0.15-0,2 мл\кг в\в вместе с 1% раствором мезатона- 0.1мл\год жизни (для предупреждения резкого падения АД, особенно на фоне сердечной недостаточности. Так же тормозит антеградную проводимость в АВ-узле).
5.0.1% раствор анаприлина (обзидан), пропранолол- 0.01-0.02 мг\кг, очень медленно струйно.
6.Аймалин (гилуритмал) в\в медленно 2.5% разовая доза 1 мг\кг в 20 мл физ.раствора.
7. При неэффективности других препаратов 5% раствор кардарона (амиодарона) 5мг\кг или 0.1 мл\кг в 150 мл 5% раствора глюкозы- блокирует К-е каналы, в меньшей степени Са-е каналы, тормозит a и b рецепторы.
Желудочковая тахикардия.
Желудочковая QRS широкая для возраста более 0.08 сек.
1.Лидокаин 1%- 1 мг \кг в\в в течение 2-х минут, при отсутствии эффекта можно повторить через 5-10 минут. Затем в\в капельно 2мг\мин в первые 12 часов, затем 12 часов 1 мг\мин. Второй препарат прокаиномид, который вводят в\в болюсно по 100 мг каждые 5 минут до устранения ЖПТ или достижения общей дозы в 10-20 мг\кг. Контроль за АД и ЭКГ. Затем вводить 2 мг\мин в\в капельно в течение нескольких часов.
2. При отсутствии эффекта: в\в струйно медленно новокаиномид (прокаиномид) 10%-5.0 -0.15-0,2 мл\кг в\в вместе с 1% раствором мезатона- 0.1мл\год жизни (для предупреждения резкого падения АД, особенно на фоне сердечной недостаточности. Так же тормозит антеградную проводимость в АВ-узле).
3.При неэффективности первых двух — Орнид (бретилий тозилат) – симпатолитик -5%-1.0 — 5-10 мг\кг. в 50 мл 5% глюкозы в течение 20 мин.
4. При резистентности злокачественной ЖПТ к другим препаратам показан 5% раствор кардарона (амиодарона) 5мг\кг или 0.1 мл\кг в 150 мл 5% раствора глюкозы- блокирует К-е каналы, в меньшей степени Са-е каналы, тормозит a и b рецепторы.
5.0.1% раствор анаприлина (обзидан), пропранолол- 0.01-0.02 мг\кг, очень медленно струйно. Если приступ длительно (более 24 часа) не купируется, нарастают признаки недостаточности кровообращения, набухают шейные вены, усиливается бледность и цианоз, то показана дефибрилляция. Проведение кардиоверсии (способ лечение тахиаритмий с помощью дефибриллятора). При сочетании пароксизмальной тахикардии с сердечной недостаточностью в\в дигоксин 0.025%-0.03-0.05 мг\кг\сутки на 3 введения- быстрое насыщение. Половина суточной дозы в первом введении. Дигоксин сочетают с введением пропроналола и верапамила, но нельзя давать вместе пропроналол и верапамил из-за резкого падения АД и опасности развития остановки сердца.
Источник
неотложная помощи при пароксизмальной тахикардии
Неотложная помощь при пароксизмальной тахикардии
Суправентрикулярная тахикардия.
Продолжительность QRS норма или менее 0.08 сек. Приемы раздражения вагуса или ваготонические рефлекторные пробы, используют только при над желудочковой пароксизмальной тахикардии с нормальными QRS –комплексами. У детей раннего возраста не используются и максимально действенны в первые 20 минут после приступа. Предпочтительно назначать детям старше 3-х лет.
При неэффективности рефлекторных методов (если состояние ребенка не требует проведения экстремальных мероприятий) детям старше 3-х лет: в размельченном виде и в достаточном количестве жидкости седуксен 1\3-1 таб., изоптин 1\3-1 таб. (1 мг\кг) и 1-2 таб. панагина, через час можно повторить в тех же дозах. Ребенка можно уложить в пастель, создать спокойную обстановку (охранительный режим).
Возможен вариант сочетания верапамила (1-2 мг\кг) и b—адреноблолкатор пиндолол (0.25 мг\кг) в виде растертых таблеток. Эффект наблюдается в среднем через 10 мин у 75% больных, при этом препараты хорошо переносятся.
Перорально можно назначать пропранолол в разовой дозе 1 мг\кг в 3 приема с интервалом в 2 часа. Но более целесообразно применять пропранолол (1-2 мг\кг) и дилтиазем (блокатор потенциалзависимых кальциевых каналов) (1-2 мг\кг), которые сначала снижают выраженность тахикардии, а затем в среднем через 30-40 минут купируют приступ.
Пиндолол — показания как у пропраналола, если в\в 0.1-0.2 мг\кг\сутки медленно.
Если нет положительной динамики или клиническое состояние ребенка ухудшается, а так же у детей раннего возраста необходимо начинать с в\в введения.
1.Изоптин (верапамил) 2.5%- 0.1-0.2 мг\кг в\в в 20 мл 10% раствора глюкозы в сочетании с седуксеном и 2-5 мл панангина. Так как эффект кратковременный (40-60 мин), то при отсутствии эффекта повторить через 30 мин. Можно сочетать с сибазоном и 2-5 мл панагина.
2.Аденозин монофосфат (АМФ) или фосфаден 2% р-р 0.1 мг\кг для очень быстрого болюса (2-3 сек), разведенный физиологическим раствором, чтобы избежать секвестрации аденозина в эритроцитах. Дозу можно удвоить и повторить еще раз до купирования приступа или появления побочных эффектов(покраснение, одышка, боль в грудной клетке, брадикардия, раздражительность, но обычно проходят в течение 1-2 минут). Максимальная единичная доза не должна превышать 12 мг или 0.3 мг\кг. Может использоваться при всех видах тахиаритмий. Обладает прямым подавляющим действием на АВ-узел.
3.АТФ (фосфобион) до 6 мес 0.5 мл, 6-1 год-0.7 мл, 1-3 года -0.8, 4-7 лет -1.0, 8-10 лет 1.5 мл, 11-14-2.0 мл. вводить без разведения быстро (2-3 секунды). Аналогичное действие с аденозином.
4.Прокаиномид (новокаиномид) – применяется при отсутствии СН, артериальной гипотензии, блокад, одновременного приема дигоксина. 10%-5.0 -0.15-0,2 мл\кг в\в вместе с 1% раствором мезатона- 0.1мл\год жизни (для предупреждения резкого падения АД, особенно на фоне сердечной недостаточности. Так же тормозит антеградную проводимость в АВ-узле).
5.0.1% раствор анаприлина (обзидан), пропранолол- 0.01-0.02 мг\кг, очень медленно струйно.
6.Аймалин (гилуритмал) в\в медленно 2.5% разовая доза 1 мг\кг в 20 мл физ.раствора.
7. При неэффективности других препаратов 5% раствор кардарона (амиодарона) 5мг\кг или 0.1 мл\кг в 150 мл 5% раствора глюкозы- блокирует К-е каналы, в меньшей степени Са-е каналы, тормозит a и b рецепторы.
Желудочковая тахикардия.
Желудочковая QRS широкая для возраста более 0.08 сек.
1.Лидокаин 1%- 1 мг \кг в\в в течение 2-х минут, при отсутствии эффекта можно повторить через 5-10 минут. Затем в\в капельно 2мг\мин в первые 12 часов, затем 12 часов 1 мг\мин. Второй препарат прокаиномид, который вводят в\в болюсно по 100 мг каждые 5 минут до устранения ЖПТ или достижения общей дозы в 10-20 мг\кг. Контроль за АД и ЭКГ. Затем вводить 2 мг\мин в\в капельно в течение нескольких часов.
2. При отсутствии эффекта: в\в струйно медленно новокаиномид (прокаиномид) 10%-5.0 -0.15-0,2 мл\кг в\в вместе с 1% раствором мезатона- 0.1мл\год жизни (для предупреждения резкого падения АД, особенно на фоне сердечной недостаточности. Так же тормозит антеградную проводимость в АВ-узле).
3.При неэффективности первых двух — Орнид (бретилий тозилат) – симпатолитик -5%-1.0 — 5-10 мг\кг. в 50 мл 5% глюкозы в течение 20 мин.
4. При резистентности злокачественной ЖПТ к другим препаратам показан 5% раствор кардарона (амиодарона) 5мг\кг или 0.1 мл\кг в 150 мл 5% раствора глюкозы- блокирует К-е каналы, в меньшей степени Са-е каналы, тормозит a и b рецепторы.
5.0.1% раствор анаприлина (обзидан), пропранолол- 0.01-0.02 мг\кг, очень медленно струйно. Если приступ длительно (более 24 часа) не купируется, нарастают признаки недостаточности кровообращения, набухают шейные вены, усиливается бледность и цианоз, то показана дефибрилляция.Проведение кардиоверсии (способ лечение тахиаритмий с помощью дефибриллятора). При сочетании пароксизмальной тахикардии с сердечной недостаточностью в\в дигоксин 0.025%-0.03-0.05 мг\кг\сутки на 3 введения- быстрое насыщение. Половина суточной дозы в первом введении. Дигоксин сочетают с введением пропроналола и верапамила, но нельзя давать вместе пропроналол и верапамил из-за резкого падения АД и опасности развития остановки сердца.
Источник
Неотложное лечение пароксизмальных тахикардий
Опубликовано в журнале:
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Олишевко С.В., Быкова Е.К., Мишуровский Э.Э., Масляк Л.И., Шевченко Н.М.
Отделение скорой помощи МСЧ №170, г. Королев
Среди всех случаев пароксизмальных наджелудочковых тахикардий (НЖТ) примерно 90% составляют реципрокные атриовентрикулярные тахикардии (РАВТ). Реципрокная — значит, обусловленная механизмом повторного входа (reentry). Существует два варианта РАВТ:
1. Реципрокная АВ — узловая тахикардия, при которой циркуляция импульса («повторный вход») происходит в пределах АВ узла, и
2. РАВТ с участием дополнительного пути проведения, при которой антероградное проведение осуществляется через АВ-узел, а ретроградное — через дополнительный путь. Намного реже, не более, чем в 10% случаев в клинической практике встречаются пароксизмальные предсердные тахикардии, при которых источник находится в миокарде предсердий.
Основным способом диагностики пароксизмальных тахикардий является регистрация ЭКГ. Если комплексы QRS во время тахикардии не изменены /не уширены/ — тахикардия наджелудочковая (рис. 1). Если же комплексы QRS во время тахикардии уширены — тахикардия может быть как наджелудочковой (с блокадой ветвей пучка Гиса), так и желудочковой (рис. З). Признаками желудочковой тахикардии (ЖТ) в этих случаях являются наличие АВ диссоциации и/или проведенных (или «сливных») комплексов. Если на ЭКГ не заметно АВ-диссоциации и проведенных или сливных комплексов, используют термин «тахикардия с уширенными желудочковыми комплексами» (точно определить локализацию источника тахикардии невозможно). Для уточнения предполагаемой локализации источника тахикардии с уширенными комплексами разработаны дополнительные критерии, основанные на оценке ширины и формы комплексов QRS, однако в неотложных ситуациях, если не ясна локализация источника аритмии, следует считать тахикардию желудочковой. Дополнительные признаки при оказании неотложной помощи не используют.
| A | 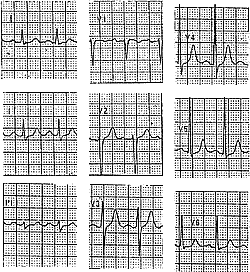 | Б | 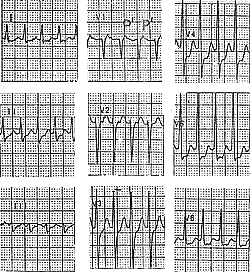 |
| В | 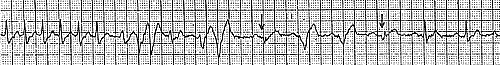 | ||
Рис. 1. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
А — ЭКГ во время синусового ритма;
Б — ЭКГ во время пароксизма НЖТ (р 1 — ретроградные зубцы Р). Выраженная депрессия сегмента ST в отведениях V3-V6;
В — Купирование НЖТ после в/в введения АТФ (отмечаются частые желудочковые зкстрасистолы и появление признаков преждевременного возбуждения желудочков — ограничено стрелками).
Лечение пароксизмальных тахикардий
В случаях возникновения выраженных нарушений гемодинамики, сопровождающихся клиническими симптомами: резкое падение АД, сердечная астма и отек легких, потеря сознания — необходимо проведение неотложной электрической кардиоверсии. При пароксизмальных НЖТ, как правило, достаточно разряда мощностью 26-50 Дж (2-2,5 кВ), при ЖТ — около 75 Дж. Для обезболивания используют в/в введение реланиума. При более стабильном состоянии основой лечения является применение антиаритмических препаратов. Промежуток между введением препаратов определяется клинической ситуацией и реакцией на предшествующие лечебные мероприятия.
Купирование пароксизмальных РАВТ с применением вагусных воздействий. Наиболее часто используют пробу Вальсальвы (натуживание после вдоха) и массаж сонной артерии. Кроме этих приемов можно использовать так называемый рефлекс ныряния — погружение лица в холодную воду. Эффективность вагусных воздействий при купировании РАВТ достигает 50% (есть сообщения о более высокой эффективности рефлекса ныряния — до 90%).
При отсутствии эффекта от вагусных приемов назначают антиаритмические препараты. Наиболее эффективными являются в/в введение АТФ или верапамила (финоптина). Восстановление синусового ритма отмечается более, чем в 90% случаев, особенно после введения АТФ. Единственным недостатком АТФ является возникновение довольно неприятных субъективных ощущений: нехватки воздуха, покраснения лица, головной боли или ощущения «дурноты». Но эти явления быстро исчезают — не позже чем через 30 секунд. Эффективность в/в введения кордарона или гилуритмала (аймалина) составляет около 80%, обзидана или новокаинамида — около 50%, дигоксина — менее 50%.
С учетом вышеизложенного, примерную последовательность введения препаратов для купирования пароксизмальных РАВТ можно представить в следующем виде:
1) верапамил (финоптин) — в/в 5-10 мг или АТФ — в/в 10 мг (очень быстро за 1-5 с);
2) новокаинамид — в/в 1 г (или гилуритмал, ритмилен);
3) амиодарон (кордарон) — в/в 300- 460 мг.
Для купирования пароксизмальных РАВТ очень эффективно использование электрокардиостимуляции (в т.ч. с помощью зонда-электрода, введенного в пищевод).
Последовательность введения антиаритмических препаратов для купирования желудочковой тахикардии:
1. лидокаин — в/в 100 мг;
2. новокаинамид — в/в 1 г;
3. амиодарон (кордарон) — в/в 300 — 460 мг.
В случаях регистрации на ЭКГ тахикардии с уширенными желудочковыми комплексами, если определение локализации источника аритмии невозможно, специалисты Американской кардиологической ассоциации предлагают следующую последовательность введения антиаритмических препаратов: лидокаин — аденозин (АТФ) — новокаинамид — амиодарон (кордарон).
Клинические примеры неотложного лечения пароксизмальных тахикардий
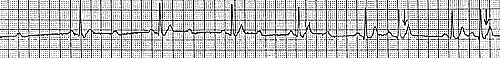
1. Больная Н., 40 лет, приступы сердцебиения возникают в течение 8 лет с частотой примерно один раз в 1-2 месяца. Во время приступов на ЭКГ регистрируются НЖТ с частотой 215 в мин. (рис. 1Б), предсердные комплексы (р 1 ) расположены позади желудочковых и хорошо заметны в отведении V1, (сравните с ЭКГ во время синусового ритма). Диагноз: пароксизмальная НЖТ, наиболее вероятно РАВТ с участием дополнительного пути проведения. В отведениях V3-V6 отмечается выраженная горизонтальная депрессия сегмента ST, достигающая 4 мм. Следует подчеркнуть, что во время приступов РАВТ часто регистрируются горизонтальная или косонисходящая депрессия сегмента ST (иногда достигающая 5 мм и более), даже при отсутствии ишемии миокарда.
Приступ НЖТ купирован в/в введением 10 мг АТФ (рис. 1В). В момент купирования отмечается возникновение групповых желудочковых экстрасистол, а перед восстановлением синусового ритма с исходной ЭКГ наблюдается появление признаков преждевременного возбуждения желудочков в четырех комплексах (отмечены стрелками). Уточненный диагноз у больной Н.: Синдром Вольфа-Паркинсона-Уайта (латентное преждевременное возбуждение желудочков), пароксизмальная ортодромная реципрокная АВ тахикардия.
Введение АТФ (также как и введение верапамила) нередко сопровождается возникновением желудочковых экстрасистол. Кроме того, на фоне действия этих двух препаратов у больных с латентным синдромом преждевременного возбуждения желудочков на ЭКГ появляются признаки преждевременной деполяризации: дельта-волна, уширение комплекса QRS и укорочение интервала PR («Р-дельта»).
2. Больной Л., 34 года. Приступы сердцебиения беспокоят в течение 5 лет с частотой примерно один раз в 2-3 месяца. На рисунке 2 представлен момент купирования приступа после в/в введения 10 мг АТФ. Отмечаются преходящая выраженная синусовая брадикардия (интервал РР достигает 3 с), выскальзывающие комплексы и АВ-блокада с проведением 3:1 и 2:1. Перед восстановлением cинусового ритма регистрируются два предсердных эхо-сокращения (указаны стрелками).
 |
 |
 |
Рис. 2. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
В момент купирования регистрируется выраженная синусовая брадикардия, выскальзывающие комплексы, АВ-блокада II степени с проведением 3:1 и 2:1. Перед восстановлением синусового ритма-реципрокные предсердные эхо-сокращения (указаны стрелками, перед эхо-сокращениями отмечается удлинение интервала PR).
Выраженная синусовая брадикардия и АВ-блокада II-III степени довольно часто наблюдаются при купировании НЖТ с помощью АТФ, но, как правило, не вызывают заметных нарушений гемодинамики и быстро исчезают.
3. Больная К., 39 лет, приступы сердцебиения беспокоят около года, возникают примерно один раз в месяц, иногда прекращаются самостоятельно, в остальных случаях купировались в/в введением новокаинамида или верапамила. На ЭКГ во время приступов регистрируется тахикардия с уширенными желудочковыми комплексами с частотой 210-250 в мин. Комплексы QRS изменены по типу блокады левой ножки пучка Гиса, ширина комплексов 0,13 с (рис. 3 и 4). Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р, т.е. имеется АВ-диссоциация. Значит, тахикардия — желудочковая. Однако, врач, оказывающий неотложную помощь, предположил, что это наджелудочковая тахикардия с тахизависимой блокадой левой ножки пучка Гиса и лечебные мероприятия провел по схеме купирования НЖТ.
При проведении пробы Вальсальвы отмечено кратковременное прерывание тахикардии (рис. 3Б). После в/в введения верапамила наблюдался точно такой же эффект, как и при пробе Вальсальвы (рис. 4А). После в/в введения 10 мг АТФ отмечено прерывание тахикардии с возникновением синусовой брадикардии и далеко зашедшей АВ-блокады II степени с последующим быстрым рецидивированием тахикардии (рис. 4Б). Внутривенное введение 1 г новокаинамида не оказало эффекта. Приступ был купирован в/в введением кордарона (450 мг).
В этом случае тахикардия напоминает редкий вариант пароксизмальной желудочковой тахикардии, описанный Lerman с соавт. в 1986 г, который прерывается или купируется вагусными приемами, верапамилом, аденозином и бета-блокаторами.
Источник


