Профилактика аспирации у детей

Но каждая мама должна помнить, что жизнь и здоровье её крохи может зависеть от множества факторов.
Предотвратить опасность возникновения, которых её главная обязанность.
Аспирация у детей — это попадание в дыхательные пути инородного тела (молоко, молочная смесь, кусочки пищи, содержимое желудка).
В случае аспирации, из-за возникающего механического препятствия в дыхательных путях, ребенок не может дышать.
Причины развития аспирации
- при кормлении у новорожденных детей во время сосания воздух поступает через носовые ходы. Если носовые ходы во время кормления, перекрываются молочной железой, ребенок пытается вдохнуть ртом и молоко попадает в дыхательные пути;
- при неправильном положении во время кормления, когда голова ребенка запрокинута назад, затрудняется процесс глотания, что может привести к аспирации;
- у новорожденных детей для нормального дыхания во время кормления осуществляется синхронизация процессов сосания и глотания. Эта синхронизация может нарушаться у недоношенных младенцев, у детей с различными заболеваниями периода новорожденности (пороки развития, перинатальные поражения центральной нервной системы, инфекционные заболевания, и др.);
- недостаточно внимательный уход за ребенком.
Профилактика аспирации у детей
- носовые ходы не должны, закрываться грудью матери во время кормления;
- удерживать малыша у груди не более 20 минут. Большую часть необходимого объема кормления ребенок высасывает за 5-10 минут, в остальное время он в основном удовлетворяет рефлекс сосания;
- при кормлении из бутылочки следить за тем, чтобы во время кормления горлышко бутылочки и соска постоянно были заполнены смесью и не содержали воздух;
- питательная смесь должна быть теплой. Холодная или горячая смесь может вызывать рефлекторный спазм мускулатуры пищевода и желудка;
- после кормления необходимо 2-3 минуты подержать ребенка в вертикальном положении, что будет способствовать отхождению воздуха, попавшего при кормлении в желудок;
- во время приема пищи на глотательный акт могут повлиять различные психоэмоциональные состояния. Внезапный смех, крик, испуг или плач способны привести к запрокидыванию пищевого комка из глотки в верхние дыхательные пути;
- внимательнее относитесь к маленькому ребенку. Не оставляйте его одного! Не позволяйте играть с мелкими предметами (монетами, шариками, пуговицами и другими мелкими предметами). Обращайте внимание на мелкие фрагменты игрушек, даже если ребенок у Вас на глазах, ведь вдохнуть их — дело нескольких секунд! Не нужно кормить малыша орешками, семечками, горохом, плотными целыми ягодами, маленькими конфетами, потому что часто малыши вдыхают именно эти продукты питания.
Первая помощь при аспирации
- сделать срочный вызов скорой помощи;
- до приезда скорой помощи освободить дыхательные пути;
- удалить остатки молока\смеси резиновой грушей, шприцем из ротовой полости, носовых ходов;
- при отсутствии груши повернуть голову ребенка на бок и пальцем, обернутым в салфетку или платок удалить остатки, пищи из ротовой полости, очистить носовые ходы;
- при отсутствии эффекта, поместить ребенка, в положении со слегка опущенной головой и не сильными движениями похлопать между лопатками для удаления остатков пищи из ротоглотки;
- если ребенок не начинает дышать самостоятельно, необходимо провести искусственное дыхание;
- ребенок укладывается в положение на спине со слегка запрокинутой головой. Для этого под плечи ребенка надо положить валик из пеленки высотой 1 — 2 см.;
- искусственное дыхание ребенку проводят, одновременно закрывая губами рот и нос новорожденного. При правильном проведении вы увидите подъем грудной клетки ребенка. Частота дыхания должна быть 40-60 в минуту;
- проводить искусственное дыхание следует до восстановления дыхания у ребенка и приезда медицинских сотрудников.
Районный педиатр,
Лубочникова Аксинья Григорьевна
Новости
21.09.2021 В соответствии с утверждённым планом-графиком, 21.09.2021 г. в ГБУЗ «Башмаковская РБ» осуществлялся выезд областных специалистов: Принято: 50 пациентов. ГБУЗ «ПОКБ им.Н.Н.Бурденко» врач-эндокринолог — 23 человека. ГБУЗ «ПОКБ им.Н.Н.Бурденко» врач-кардиолог — 16 человек. ГБУЗ «ПОКБ им.Н.Н.Бурден .
20.09.2021 С прискорбием сообщаем, что 20 сентября, на 83 году жизни, не стало нашего бывшего коллеги – Тусеевой Лидии Георгиевны. Родилась Лидия Георгиевна 23 ноября 1938 года в посёлке Жигалово Жигаловского района Иркутской области. В 1962 году окончила Рязанский медицинский институт имени академика И.П.Павл .
20.09.2021 С прискорбием сообщаем, что 19 сентября, на 58 году жизни, не стало нашего коллеги – Шишканова Юрия Анатольевича, начальника хозяйственного отдела ГБУЗ «Башмаковская РБ». Родился Юрий Анатольевич 22 марта 1964 года. Сразу после окончания в 1986 году Пензенского инженерно-строительного института, ра .
Источник
Оказание первой помощи при аспирации
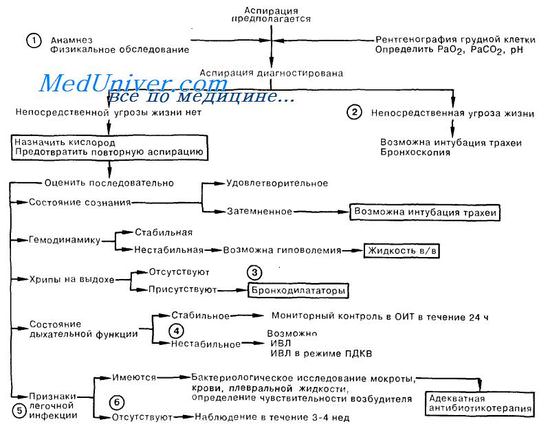
1. К первой группе факторов, предрасполагающих к аспирации желудочного содержимого, относятся: увеличение объема желудочного содержимого или повышение внутрижелудочного давления, наблюдаемые при обструкции привратника или асците. Факторы, которые позволяют осуществиться забросу содержимого желудка в глотку или провоцирующие этот заброс, составляют вторую группу. К ним относят грыжу пищеводного отверстия диафрагмы, а также введение гастроскопа. К третьей группе предрасполагающих факторов относят нарушения функции глотки, наступающие, например, при коме или местной анестезии и допускающие движение жидкого желудочного содержимого в трахею. Профилактика имеет решающее значение; среди больных с подтвержденной аспирацией смертность достигает 50%. Важное значение имеет тщательный уход за больными из группы риска по этому осложнению. Например, введение назогастрального зонда не всегда позволяет эффективно эвакуировать желудочное содержимое, но может привести к функциональной несостоятельности желудочно-пищеводного соединения, а также спровоцировать рвоту во время его введения. При уходе за больным, находящимся в полукоматозном состоянии, ему следует придать положение «лежа на боку» со слегка опущенной головой, а при кормлении через назогастральный зонд голову больного следует приподнять. При нарушении глотания или затемненном сознании иногда приходится вводить больному эндотрахеальную трубку с манжеткой.
2. Нередко диагноз аспирации ставится лишь методом исключения, но иногда медицинский персонал может быть свидетелем рвоты и аспирации у больного; или желчь обнаруживают в виде примеси в трахеальном секрете либо в виде пятен на подушке. Аспирация может представлять немедленную угрозу жизни больного; в зависимости от характера и количества может вызвать частичную или полную обструкцию дыхательных путей; признаками асфиксии в этом случае являются судорожные дыхательные движения либо апноэ. Решающую роль играет немедленное удаление аспирата всеми доступными методами; следует прочистить пальцем глотку, опустить голову больного, отсосать аспират или провести прямую ларингоскопию.
3. Другим вариантом клинической картины является прогрессирующее угнетение дыхания и гемодинамическая нестабильность в течение первых 24 ч. Химическое раздражение кислым желудочным содержимым, особенно если его рН менее 2,5, приводит к воспалению и отеку. Часто встречающаяся гиповолемия требует коррекции в/в введением жидкости. Хрипы на выдохе указывают на обструкцию бронхов малого калибра. Лечение заключается во введении эуфиллина в/в и орципреналина ингаляционно. Противоречивые данные об эффективности кортикостероидов при аспирации не позволяют рекомендовать их широкое применение; однако показанием к введению стероидов может быть резистентное к другим препаратам повышение сопротивления дыхательных путей.
4. Признаками продолжающегося нарушения дыхательной функции являются тахипноэ, тахикардия, гипоксия при вдыхании воздуха с высоким содержанием кислорода, а также часто встречающееся после аспирации чередование гиперкапнии с гипокапнией. В ходе лечения может возникнуть необходимость эндотра-хеальной интубации и проведения ИВЛ.
5. Непосредственной реакцией на аспирацию, даже в отсутствие инфекции, может быть лихорадка, лейкоцитоз и увеличение вязкости мокроты. Легочная инфекция развивается чаще всего в течение 2—14 сут после аспирации. Распознать инфекционное осложнение позволяют ухудшение состояния больного, обнаружение возбудителя в мазке или при бактериологическом исследовании мокроты и/или крови, плевральной жидкости, а также появление или увеличение ранее имевшихся инфильтратов на рентгенограмме грудной клетки. Выбор антибиотика зависит от возбудителя, обнаруженного при бактериологическом исследовании, и определения его чувствительности. При необходимости антибиотикотерапию начинают до получения результатов таким образом, чтобы назначаемые препараты были эффективны в отношении внебольничных анаэробных возбудителей, а также действовали на возбудителей больничных аэробных и анаэробных инфекций. Профилактически антибиотики назначают лишь в случае аспирации желудочных масс, заведомо содержащих большое количество патогенных микроорганизмов.
6. Даже в отсутствие признаков инфекции при аспирации желудочного содержимого наблюдение за больным должно продолжаться 3—4 нед, так как иногда легочная инфекция может развиться более чем через 2 нед после эпизода аспирации.
Источник
Человек подавился. Что делать?
Правила поведения
Порядок оказания первой помощи при частичном и полном нарушении проходимости верхних дыхательных путей, вызванном инородным телом у пострадавших в сознании, без сознания. Особенности оказания первой помощи тучному пострадавшему, беременной женщине, ребёнку
Типичным признаком нарушения проходимости дыхательных путей является поза, при которой человек держится рукой за горло и одновременно пытается кашлять, чтобы удалить инородное тело.
В соответствии с рекомендациями Российского Национального Совета по реанимации и Европейского Совета по реанимации выделяют частичное или полное нарушение проходимости верхних дыхательных путей, вызванное инородным телом. Для того, чтобы определить степень нарушения, можно спросить пострадавшего, подавился ли он.
При частичном нарушении проходимости верхних дыхательных путей пострадавший отвечает на вопрос, может кашлять.
При полном нарушении проходимости верхних дыхательных путей пострадавший не может говорить, не может дышать или дыхание явно затруднено (шумное, хриплое), может хватать себя за горло, может кивать.
При частичном нарушении проходимости следует предложить пострадавшему покашлять.
При полном нарушении проходимости верхних дыхательных путей необходимо предпринять меры по удалению инородного тела:
1. Встать сбоку и немного сзади пострадавшего.
2. Придерживая пострадавшего одной рукой, другой наклонить его вперёд, чтобы в случае смещения инородного тела оно попало в рот пострадавшего, а не опустилось ниже в дыхательные пути.
3. Нанести 5 резких ударов основанием своей ладони между лопатками пострадавшего.
4. Проверять после каждого удара, не удалось ли устранить нарушение проходимости.
5. Если после 5 ударов инородное тело не удалено, то следует:
— встать позади пострадавшего и обхватить его обеими руками на уровне верхней части живота;
— сжать кулак одной из рук и поместить его над пупком большим пальцем к себе;
— обхватить кулак другой рукой и, слегка наклонив пострадавшего вперед, резко надавить на его живот в направлении внутрь и кверху;
— при необходимости надавливания повторить до 5 раз.
Если удалить инородное тело не удалось, необходимо продолжать попытки его удаления, перемежая пять ударов по спине с пятью надавливаниями на живот.
Если пострадавший потерял сознание – необходимо начать сердечно-лёгочную реанимацию в объеме давления руками на грудину и искусственного дыхания. При этом следует следить за возможным появлением инородного тела во рту для того, чтобы своевременно удалить его.
В случае, если инородное тело нарушило проходимость дыхательных путей у тучного человека или беременной женщины, оказание первой помощи начинается также, как описано выше, с 5 ударов между лопатками.
У тучных людей или беременных женщин не осуществляется давление на живот. Вместо него проводятся надавливания на нижнюю часть груди.
Если инородное тело перекрыло дыхательные пути ребенку, то помощь оказывается похожим образом. Однако следует помнить о необходимости дозирования усилий (удары и надавливания наносятся с меньшей силой). Кроме того, детям до 1 года нельзя выполнять надавливания на живот. Вместо них производятся толчки в нижнюю часть грудной клетки двумя пальцами. При выполнении ударов и толчков грудным детям следует располагать их на предплечье человека, оказывающего помощь, головой вниз; при этом необходимо придерживать голову ребенка.
Детям старше 1 года можно выполнять надавливания на живот над пупком, дозируя усилие соответственно возрасту.
При отсутствии эффекта от этих действий необходимо приступить к сердечно-легочной реанимации.
Источник
Оглавление
Глава 1. Первая помощь при аспирации инородного тела 5
Глава 2. Первая помощь при кровотечениях 15
Глава 3. Первая помощь при травмах: наложение шин,
Глава 4. Сердечно-легочная реанимация 61
Глава 5.Первая помощь при синдромедлительного
Глава 6. Первая помощь при тепловом и солнечном ударе 87
Глава 7. Первая помощь при утоплении 93
Глава 8. Первая помощь при электротравмах. 100
Глава 9. Первая помощь при укусах змей и клещей. 111
Список литературы 124
Первая помощь — это совокупность простых, рациональных мер по охране здоровья и жизни пострадавшего от травмы или внезапно заболевшего человека. Первая помощь должна оказываться сразу же на месте происшествия, до прихода врача или до госпитализации пострадавшего в лечебно-профилактическое учреждение.
Правильно оказанная первая помощь часто является решающим моментом при спасении жизни пострадавшего.
В настоящем учебном пособии мы рассматриваем наиболее часто встречаемые в практике неотложные состояния, требующие оказания первой помощи пострадавшим.
Представленные подходы по проведению мероприятий первой помощи соответствуют Приказу №169н от 05.03.2011 «Об утверждении требований к комплектации изделиями медицинского назначения аптечек для оказания первой помощи работникам (зарегистрировано в Минюсте РФ 11 апреля 2011 г. Регистрационный номер 20452), ГОСТу 12.0.004 – 90 «ССБТ. Организация обучения безопасности труда. Общие положения», закону «О санитарно-эпидемиологическом благополучии населения», № 52-ФЗ от 30.03.99, рекомендациям Европейского Реанимационного Совета, 2010 г.
Глава 1. Первая помощь при аспирации инородного тела
Аспирация — проникновение инородного материала за голосовые складки в дыхательные пути.
В качестве инородных тел могут выступать мясные и рыбные кости, иголки, булавки, кнопки, яичная скорлупа, зубные протезы, монеты, мелкие части игрушек. Значительно реже встречаются такие инородные тела, как части сломанных хирургических инструментов, удаленная во время операции ткань, а также живые инородные тела (пиявки, аскариды, пчелы, осы).
Факторы риска аспирации инородного тела
1. Нарушение сознания: употребление алкоголя или лекарственных препаратов, поражения сосудов мозга, инфекции или опухоли центральной нервной системы.
2. Желудочно-кишечные заболевания: асцит, заболевания пищевода, желудочно-кишечное кровотечение, злокачественные новообразования и непроходимость кишечника.
3. Механические факторы: эндотрахеальная интубация, трахеостомия, опухоли верхних дыхательных путей и назоэнтеральные трубки.
4. Нейромышечные заболевания: ботулизм, синдром Гийена—Барре, рассеянный склероз, myastheniagravis, болезнь Паркинсона, полиомиелит, полимиозит и паралич голосовых связок.
5. Прочие факторы: ожирение, беременность, диабет, лежачее положение больного, вредные привычки держать во рту мелкие предметы, разговаривать во время торопливой еды, неожиданный глубокий вдох при испуге, плаче, падении
Клиническая картина при аспирации инородного тела
Наиболее частым симптомом является резко выраженные приступы кашля, которые могут продолжаться длительное время с паузами разной продолжительности, охриплость вплоть до афонии. Характерным признаком инородного тела гортани является шумное дыхание с затрудненным вдохом (стридор).
В зависимости от степени закупорки голосовой щели инородным телом и выраженности реактивного отека окружающих тканей развивается та или иная степень затруднения дыхания, вплоть до асфиксии. Объективно выявляется учащенное дыхание, раздувание крыльев, носа, втягивание межреберных промежутков, над- и подключичных ямок при вдохе, цианоз кожи и видимых слизистых оболочек.
При полной обтурации дыхательных путей появляется характерный кашель с всасывающими движениями, пострадавший теряет способность говорить, дышать, кашлять, теряет сознание, наступает клиническая смерть.
Первая помощь при аспирации инородного тела
При подозрении на аспирацию инородного тела необходимо срочно вызвать скорую медицинскую помощь и госпитализировать больного!
До приезда бригады скорой медицинской помощи пострадавшему оказывается первая помощь в рамках само- и взаимопомощи.
В первые 1—2 мин после попадания инородного тела сознание у человека сохранено и он может имитировать кашлевые толчки двумя последовательными приемами. Необходимо перестать разговаривать, звать на помощь, задержать дыхание и произвести 3—5 резких кашлевых движений за счет остаточного воздуха, который всегда имеется в легких после обычного нефорсированного выдоха. Если выполнение этого приема не привело к удалению инородного тела, пострадавший должен двумя сцепленными руками 3—4 раза резко надавить на эпигастральную область (рисунок 1.1) или быстро наклониться вперед, упираясь животом в спинку стула и как бы перевешиваясь через нее (рисунок 1.2). Повышенное давление, создающееся в брюшной полости при выполнении этих приемов, передается через диафрагму на грудную полость и способствует выталкиванию инородного тела из верхних дыхательных путей.
Рис. 1.1. Приемы самопомощи при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота.
Рисунок 1.2. Приемы самопомощи при аспирации инородного тела: быстрый наклон туловища вперед с упором верхней частью живота на спинку стула.
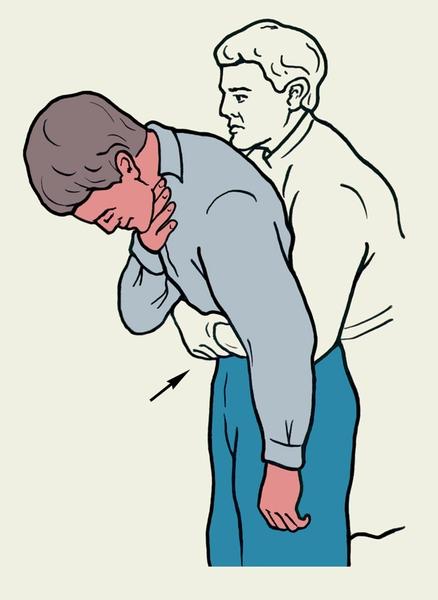
Оказывающий помощь проксимальной частью ладони наносит пострадавшему 3—4 отрывистых сильных удара по позвоночнику на уровне лопаток (рисунок 1.3).
Рисунок 1.3. Приемы первой помощи пострадавшему, находящемуся в сознании, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего.
Если данный прием не дал эффекта, то для освобождения дыхательных путей от инородного тела используют поддиафрагмальный толчок – прием Геймлиха. Для этого, если пациент находится в вертикальном положении, реаниматор становится за спиной пациента, обхватывает его двумя руками: кулак одной руки помещают на эпигастральную область пострадавшего посередине между мечевидным отростком и пупком. Ладонь второй руки кладут на кулак первой. Тремя-четырьмя резкими движениями прижимают пострадавшего к себе; направление движения рук по отношению к пострадавшему должно быть спереди назад и несколько снизу вверх. Такой толчок можно повторить несколько раз. Во время этого толчка резко повышается давление в дыхательных путях пациента, происходит имитация кашля, и часто удается вытолкнуть инородное тело из дыхательных путей (рисунок 1.4) .
Если пострадавший сидит, не следует пытаться поднять его, надо обхватить его обеими руками и отрывистыми движениями рук прижимать к спинке стула и к себе.
Если пациент находится в положении лежа лицом кверху, реаниматор становится у ног пациента, ладони рук устанавливает в надчревной области по средней линии и производит резкий толчок руками по направлению к грудине, направление силы должно совпадать со средней линией. При толчке реаниматор использует собственный вес (рисунок 1.5).
Рисунок 1.5. Приемы первой помощи пострадавшему при аспирации инородного тела: толчкообразное надавливание обеими руками на верхнюю часть живота пострадавшего
Осложнениями приема Геймлиха: разрыв внутренних органов, переломы грудины и ребер (нельзя прикасаться к ним при выполнении этого приема), регургитация желудочного содержимого.
Прием Геймлиха можно повторять несколько раз (до 5 раз). Если восстановить проходимость дыхательных путей не удается, но пациент остается в сознании, эти действия продолжают до тех пор, пока пациент не утратит сознание, либо не будет достигнут эффект.
При выраженных отеках или во 2-й половине беременности альтернативой поддиафрагмальному толчку является грудной толчок.
Если пациент находится в бессознательном состоянии, то рекомендуют следующее:
Пострадавшего следует немедленно положить на спину лицом вверх, запрокидывают головы пострадавшего назад, выдвигают нижнюю челюсть вперед
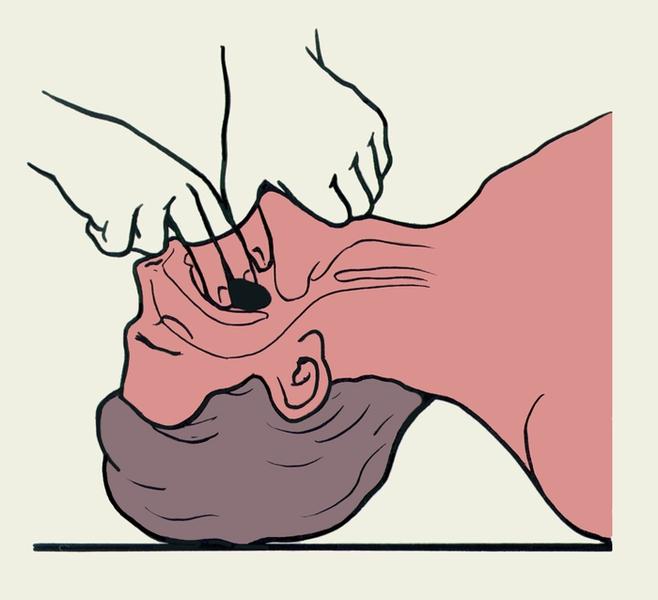
Если предполагается обтурация верхних дыхательных путей инородным телом, реаниматор открывает рот пострадавшего -если инородное тело видно – его извлекают. Из-за риска усугубления обструкции пальцевое удаление инородного тела вслепую противопоказано (рисунок 1.6; 1.7).
Если самостоятельное дыхание не восстановилось — осуществить 2-3 вдоха изо рта в рот. Если воздух проходит свободно – продолжить сердечно-легочную реанимацию (см. главу 5).
Если воздух не проходит – повернуть пострадавшего на бок лицом к себе и, удерживая в положении на боку, проксимальной частью ладони нанести 5 резких ударов по межлопаточной области пострадавшего (рисунок 1.8); после чего вновь уложить пострадавшего на спину, приоткрыть рот пострадавшего, осмотреть его или обследовать пальцем.
Целесообразно комбинировать толчки в эпигастральной области с ударами по спине в межлопаточной области. В конце каждого цикла следует провести 1-2 вдоха
Продолжить сердечно-легочную реанимацию
Схематическое изображение извлечения сместившегося из дыхательных путей инородного тела.
Схематическое изображение открывания рта пострадавшего пальцем.
Рисунок 1.8. Приемы первой помощи пострадавшему, находящемуся без сознания, при аспирации инородного тела: нанесение отрывистых ударов проксимальной частью ладони по межлопаточной области пострадавшего
Источник