- Лекарственные формы для инъекций
- Понятие и преимущества выбора
- Недостатки использования
- Растворы в жидкой форме
- Из чего готовят инъекционные материалы
- Способы использования
- Правила применения
- Укол или инъекция: какие виды бывают и можно ли делать самому?
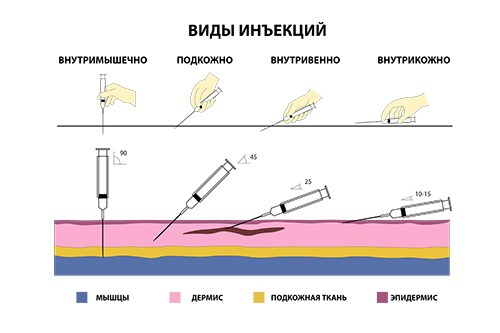
- Виды уколов
- Внутривенные
- Внутримышечные
- Подкожные
- Внутрикожные
- Внутрикостные
- Внутриартериальные
- Какие виды уколов можно делать самому?
- Возможные осложнения при проведении процедуры
- Как избежать негативных последствий или меры предосторожности
Лекарственные формы для инъекций
Первое подкожное введение лекарственной формы было проведено в середине 19 века. Для укола применялся раствор в жидкой форме. Так как в то время привычных для нас шприцов не было, использовался фрагмент барометрической трубки с поршнем. Уже в скором времени инъекции стали проводить с растворителем лекарственных препаратов при помощи шприцов, который разработал чешский врач.
Понятие и преимущества выбора
Лекарственные формы для инъекций – растворы в форме жидкости или порошка, таблетки, суспензии, которые нужно заранее растворить. Под кожу вводятся шприцом. Если раствора очень много, то его вводят инфузионным методом.
К преимуществам применения таких форм относят:
Быстрый эффект (результат можно наблюдать сразу, как только раствор попадает под кожу);
Никак не отражаются на работе желудка, печени, можно использовать с другими лекарственными препаратами;
Можно вводить человеку, если он находится без сознания;
У лекарства нет выраженного запаха и вкуса.
Недостатки использования
Почти у всех уколы ассоциируются с неприятными ощущениями. Даже малейшее повреждение кожи может вызывать болезненные ощущения. Именно поэтому многие отказываться лечиться при помощи инъекций. Такой метод лучше проводить только в больнице. Это естественное требование, которое необходимо соблюдать, чтобы не допустить негативных последствий, таких как гепатит, ВИЧ.
Введение некоторых лекарственных растворов может провоцировать боль, жжение и дискомфортные ощущения. Если не следовать правилам и особенностям введения формы, то может сильно закружиться голова, понизиться артериальное давление, а в худшем случае может привести к обмороку. Если рядом нет медицинских сотрудников и необходимого оборудования, медицинская помощь будет оказана несвоевременно.
Растворы в жидкой форме
Препараты выпускаются во флаконах или ампулах, которые производятся специализированными заводами. На упаковке должна быть указана дата изготовления, срок годности, полное наименование, объем.
При помощи медицинского растворителя готовится раствор для дальнейшего использования. Лекарственные формы в виде порошка нужно разбавлять глюкозой или натрием. В полученном растворе не должно быть никакого осадка и примесей, жидкость должна быть полностью прозрачной и чистой.
Из чего готовят инъекционные материалы
Жидкость нужно использовать для того, чтобы порошковая лекарственная форма полностью растворилась. В каждой аптеке можно купить этот раствор по низкой стоимости. На момент использования нужно набрать раствор и влить в емкость с препаратом, хорошо разбавить до полного растворения комочков.
Как правило, доктор, назначая рецепт, указывает какой растворитель нужно будет купить. К неводным растворителям относят масляные, такие как кокосовое, оливковое, персиковое. Поскольку масло вязкое, при инъекциях ощущаются боли, есть вероятность появления гранулем. Чтобы уменьшить вязкость, стоит задействовать этиловый эфир.
Если доктор прописал витамин В в ампулах, то за раствор сойдет этилолеат. По сравнению с масляными, он отлично разбавляет препарат, намного быстрее рассасывается. Если прописаны витамины А и Д, то лучше использовать пропиленгликоль.
Способы использования
Инъекции могут делать в разные участки тела. В зависимости от этого выделяют следующие способы использования:
Под оболочку мозга;
Внутрикостные и внутрисосудистые.
Практически все эти способы могут делать только опытные медицинские сотрудники. Только внутримышечные можно сделать самостоятельно при наличии определенных навыков. Важно поддерживать стерильность.
Правила применения
Стоит следовать установленным требованиям касаемо лекарственных форм, обращать внимание на срок годности, поддерживать необходимую температуру и условия для хранения. Для проведения инъекций нужно позаботиться о наличии нужного инвентаря, а именно: спиртовые салфетки, шприц с иглой, жидкость для разбавления, ампула с препаратом. При использовании лекарственных форм обязательно обратить внимание на срок годности, чтобы не вколоть просроченный препарат.
Перед проведением процедуры нужно хорошо помыть руки, лучше всего это делать спиртом. Также нужно правильно выбрать шприц нужного объема. Шприц соединить с иголкой. На кончике ампулы не должно быть жидкости, ее можно стряхнуть, слегка постучав пальцем. Если ампула сделана из стекла, то нужно надпилить линию надреза при помощи специального приспособления (оно должно идти в упаковке).
Если инъекция проводится внутривенно, то на руку выше локтя нужно крепко наложить жгут. После окончания манипуляций жгут нужно сразу ослабить. Место, куда будет делаться укол, нужно протереть антисептиком. Перед тем, как вводить препарат, нужно удостовериться, что игла попала в вену. Для этого нужно оттягивать поршень, пока в шприц не начнет поступать кровь. Если она темного цвета, то можно вводить препарат. Иногда вены расположены так, что укол невозможно сделать, в таком случае препарат вводится на тыльной части запястья. Чтобы не появились гематомы, нужно оставить руку в согнутом виде хотя бы на 3-4 минуты.
При внутримышечных уколах, как правило, от пациента не требуется какой-либо предварительной подготовки. Лучше всего делать инъекции в верхненаружный квадрат, что лекарство не проникло в седалищный нерв. Если пациент сам делает себе укол, то лучше это делать в переднюю поверхность бедра, но не всегда это удобно. Длина иглы должна быть до 5 сантиметров. Так процедура пройдет менее болезненно. Также препарат нужно вводить постепенно, иначе может образоваться застой и при этом будет ощущаться сильная боль. В итоге на месте укола появятся шишки.
По завершению процедуры нужно обработать рабочую поверхность, а также весь используемый инвентарь.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Укол или инъекция: какие виды бывают и можно ли делать самому?
Укол, или правильнее сказать, инъекция — это метод введения в организм человека лекарственных средств. Проводятся инъекции с помощью шприца и полой иглы или посредством безигольного инъектора путем впрыскивания раствора под высоким давлением.
Виды уколов
В медицине выделяется несколько видов уколов. Их классификация основана на том, в какую часть тела вводится раствор. Есть очень специфичные формы инъекций, например, парабульбарная (в область под глазным яблоком). Но ниже пойдет речь о самый часто применяемых разновидностях.
Внутривенные
При внутривенных уколах медикамент вводится сразу в кровяной сосуд. Самое важное здесь — соблюдение санитарных правил. В теории, для этого типа инъекций может использоваться любая вена человека. Но чаще такие уколы ставят в вены локтевой ямки, кисти, предплечья или нижних конечностей.
Главное, чтобы она была хорошо контурированной и с достаточной шириной стенок. Внутривенный укол лучше доверить профессионалу, т. к. в технике введения много нюансов, а неверное выполнение манипуляции чревато серьезными осложнениями.
Внутримышечные
Этот тип уколов встречается чаще всего. Внутри мышцы создается подобие транспортного депо для медикамента, откуда лекарство постепенно распространяется по организму, всасываясь в кровь. Это помогает поддерживать стабильную концентрацию препарата на протяжении нескольких часов и обеспечить тем самым длительный терапевтический эффект.
Для внутримышечных инъекций подходят крупные мышцы, где нет близко расположенных крупных сосудов. Обычно для этого служат ягодичная, дельтовидная мышца или передняя поверхность бедра.
Подкожные
Данный вид уколов еще называют парентальным, что дословно переводится как «минуя кишечник». Это альтернатива приема медикамента перорально, путем проглатывания. Лекарственное средство быстро всасывается из подкожной клетчатки без вреда тканям и изменения осмотического напряжения крови.
Подкожный укол применяется в случае потребности быстрого действия препарата (например, инсулин при диабете), когда пациент без сознания и не может проглотить таблетку, а также при иных препятствиях к глотанию — непроходимость пищевода или желудка, сильная рвота и т. п.
Для такой инъекции должно легко захватываться в складку и не угрожать безопасности сосудов и нервных стволов. Подкожный укол ставится в плечо, но это может быть область над лопаткой, нижняя часть подмышечной области и т. п.
Внутрикожные
При внутрикожном уколе тонкую иглу под острым углом вводят под роговой слой кожи на небольшую глубину. Если ввод проделан верно, при нажатии на шприц под кожей образуется светлый сферический бугорок до 4 мм в диаметре.
Этот тип инъекции еще называют интракутанным. Он применяется при местной анестезии, определении наличия специфического иммунного ответа организма (например, туберкулиновая проба Манту, пробы на аллергены), тестировании антитоксического иммунитета (например, реакцию Шика на дифтерию) и некоторых других медицинских манипуляциях. Чаще всего местом такой инъекции служит наружная поверхность плеча или передняя поверхность предплечья.
Внутрикостные
Внутрикостное пространство — неотъемлемая часть сосудистой системы. Внутрикостно (интрастернально) могут вводиться все те же препараты, что и внутривенно, скорость лечебного эффекта при этом одинаковая.
Впервые этот метод инъекций был исследован еще в 19 в., широко применялся во время Второй мировой войны, а с 80-х гг. прошлого века входит в рекомендации по педиатрической реанимации. Но по-настоящему широко способ стал применяться лишь в начале 21 в. с изобретением специального аппарата-пистолета для внутрикостной инфузии. Дело в том, что не всегда у медика есть возможность ввести лекарство внутривенно (например, при обширных ожогах, у маленьких детей, если пациент в состоянии шока или клинической смерти). Поэтому внутрикостный тип укола часто незаменим при реанимации больного.
Интрастернально лекарство обычно вводят в большеберцовую, плечевую или лучевую кость. Конечно, такая манипуляция проводится только профессионалом, т. к. при неверном выполнении возможно сквозное пробивание кости, перелом, повреждение хряща и другие осложнения.
Внутриартериальные
Как следует из названия, данный вид инъекции предполагает введение лекарства непосредственно в артерию, обычно лучевую или большеберцовую. Внутриартериальный укол нужен, если лекарство быстро распадается в организме или нужно создать высокую концентрацию лекарство в конкретном органе.
Также этот тип инъекций применяется для введения рентгеновских препаратов для более точного исследования патологий (опухоли, тромба, аневризмы и т. п.).
Какие виды уколов можно делать самому?
Часто пациенты не хотят из-за необходимости пару раз в день ставить уколы ложиться в стационар или ездить в медицинское учреждение на процедуры. Или на приеме у педиатра мама может задуматься, можно ли самой делать уколы ребенку, чтобы не приводить его каждый раз в больницу. Умение поставить инъекцию — полезный навык в экстренных ситуациях, когда нет возможности быстро доставить пациента в больницу. В этом случае с просьбой сделать укол можно обратиться к кому-то из членов семьи, а в совсем отчаянных ситуациях — сделать инъекцию самому себе.
Совершенно ясно, что не все виды уколов можно сделать самостоятельно. Внутрикостные и внутриартериальные инфузии абсолютно исключены без участия врача. У внутрикожных инъекций довольно специфичный круг применения.
Без участия медработника допускается проведение следующих типов инъекций:
Есть ряд общих правил перед проведением самостоятельной процедуры — чистые руки, рабочая поверхность, подготовка всего необходимого заранее. Очень неприятно, когда вы уже вскрыли пакет со шприцем и вдруг поняли, что отсутствует пилка для открывания ампул или ватные шарики.
Выше были описаны части тела, куда можно делать внутримышечный укол, но проще всего — в ягодичную мышцу. Ее перед уколом нужно слегка размять и растянуть, протереть спиртом. Иглу нужно вводить не до конца резким движением под углом ближе к 90 градусам, а поршень шприца опускать как можно медленнее.
Правильный укол подкожно ставится плавно, под углом 45 градусов. Он делается в жировую прослойку. Для инъекции нужно продезинфицировать мягкую ткань и сжать в своеобразную складку. Нужно помнить, что подкожный укол в живот нельзя делать вблизи пупка.
Перед внутривенным уколом необходимо обернуть жгут на 5-10 см выше места инъекции и попросить пациента несколько раз сжать и разжать кулак. Через 30-60 секунд контур вены должен хорошо прощупываться. Если этого не происходит, можно приложить к руке теплую ткань.
Перед процедурой лучше дать пациенту выпить жидкости (при обезвоживании вены очень плохо прощупываются). Если вена видна хорошо и пальпируется, нужно протереть место укола спиртом, ввести иглу под углом 45 градусов по направлению к кровотоку и медленно нажать на поршень шприца. После введения препарата стоит снять жгут. Если вену плохо видно, лучше отказаться от самостоятельного проведения процедуры и обратиться к профессионалу, тем более, что сейчас многие учреждения предлагают эту услугу, а узнать, сколько стоит внутривенный укол на дому, очень просто (к тому же наша команда предлагает выездные услуги).
Возможные осложнения при проведении процедуры
Прежде чем решиться ставить себе укол самостоятельно, стоит оценить риски.
При внутримышечной и подкожной инъекции игла может попасть в сосуд, что приводит к его закупорке — эмболии. Если укол делает непрофессионал, через пару дней после инъекции появляются инфильтраты — болезненные уплотнения, которые возникают из-за несоблюдения санитарных правил или многократного введения препарата в одно и то же место. Более серьезное последствие — абсцесс, который требует вмешательства хирурга и серьезного лечения с антибиотиками.
Уколы внутривенно на дому с нарушением техники чреваты травмой сосуда. На месте ввода быстро появляется гематома, лекарственный препарат частично попадает под кожу, вызывая ожог тканей. Если пункция вены произойдет в месте образования тромба, возможен его отрыв. Особенно опасно при данном виде инъекции занесение инфекции при несоблюдении правил асептики. Возможно, лучше уточнить, сколько стоит внутривенный укол с выездом специалиста, взвесить риски и принять решение.
Общим осложнением при всех типах инъекций являются аллергические реакции на препарат, которые могут быть довольно сильными, вплоть до анафилактического шока.
Как избежать негативных последствий или меры предосторожности
Безусловно, при любых инвазивных процедурах очень важно соблюдать правила гигиены и асептики:
- Необходимо тщательно мыть руки, лучше надеть перчатки.
- Выделите рабочую поверхность, где вы будете вскрывать ампулу, шприц. Разместите там ватные тампоны и спирт, которые должны быть обработаны антисептиком. Лучше всего использовать под рабочую поверхность специально выделенный поднос.
- При процедурах нужно применять только одноразовые инструменты. Если вы случайно дотронулись до иглы перед инъекцией, стоит ее заменить.
- Не забудьте обработать дезинфицирующим средством в том числе ампулу с препаратом перед ее вскрытием.
Перед тем как набрать лекарство, нужно встряхнуть ампулу и внимательно следить, чтобы воздух не попал в шприц. Можно потренироваться заранее набирать жидкость в него и удалять лишний воздух. Все необходимое для процедуры нужно приготовить заранее.
Источник