- Гормоны в женском организме
- Влияние гормонов на женский организм
- Баланс гормонов в женском организме
- Как увеличить уровень женских гормонов в организме?
- Как уменьшить уровень мужских гормонов в женском организме
- Как нормализовать гормональный фон у женщин
- Нормализация гормонального фона народными средствами
- Препараты для нормализации гормонального фона
- Гиперандрогения — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины
- Симптомы гиперандрогении
- Патогенез гиперандрогении
- Роль андрогенов
- Избыток андрогенов
- Классификация и стадии развития гиперандрогении
- Истинная гиперандрогения
- Другие формы гиперадрогении
- Осложнения гиперандрогении
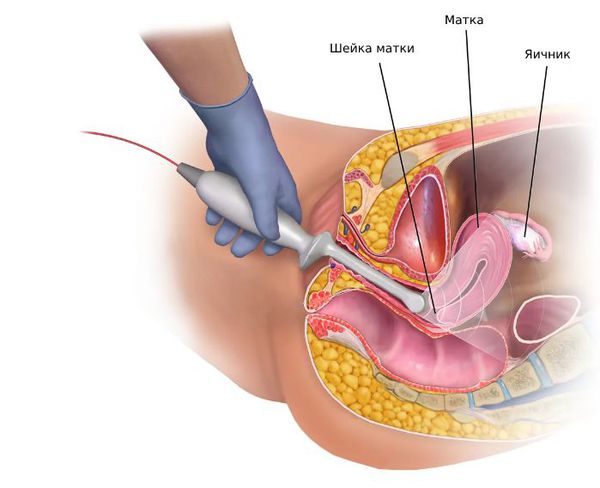
- Диагностика гиперандрогении
- Лечение гиперандрогении
- Способы удаления волос при гирсутизме
- Прогноз. Профилактика
Гормоны в женском организме
Влияние гормонов на женский организм
Женщины слышат о гормонах очень часто. Подростковый бунт – «это все гормоны», плохое настроение перед менструацией – «это все гормоны», резкий набор или потеря веса – «это все гормоны», быстрая смена эмоционального состояния во время беременности – снова гормоны.
Гормоны и правда имеют огромное влияние на человеческий организм. Именно под их воздействием мы растем и взрослеем, влюбляемся и злимся, засыпаем и просыпаемся. На самом деле все процессы регулируются гормонами.
Кроме одинаковых гормонов, присутствующих в организме каждого человека вне зависимости от пола, есть и половые гормоны. У мужчин преобладают мужские половые гормоны, а у женщин, соответственно, женские. Половые гормоны влияют на формирование вторичных половых признаков и работу репродуктивной системы. Женские половые гормоны стоят за менструальным циклом, беременностью, лактацией и многими другими процессами.
Важно не только количество конкретного гормона в организме, сколько соотношение гормонов между собой. Если гормональный баланс нарушен, это влечет за собой сбои в работе всего организма.
Как же сохранить правильный баланс гормонов в женском организме и от чего он может зависеть?
Баланс гормонов в женском организме
К женским гормонам относятся два типа гормонов: эстрогены и прогестогены.
Эстрогены отвечают за множество функций. Они формируют женское тело – внешние половые признаки, помогают сформироваться органам репродуктивной системы, упорядочивают менструации, регулируют выработку молока.
Начинают вырабатываться эстрогены в больших количествах во время полового созревания, а в период менопаузы их количество в организме уменьшается. Именно из-за сокращения выработки эстрогенов у женщин в период менопаузы появляются приливы, эмоциональные перепады, снижение либидо.
Прогестогены помогают женщине забеременеть. Они готовят благоприятную среду для плода, помогают ему прижиться, стимулируют рост эндометрия (слоя матки) и т.д.
Таким образом, если уровень прогестогенов (а именно – прогестерона) слишком низкий, то беременность либо не наступит, либо закончится выкидышем.
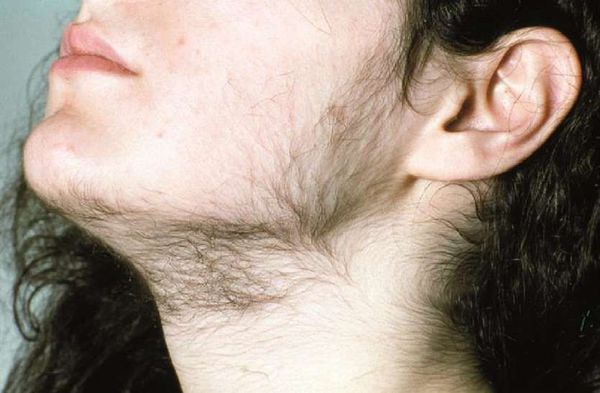
В случае, если в женском организме появляется большое количество мужских гормонов, это провоцирует усиленный рост волос, грубый низкий голос, но, что самое важное, проблемы с менструальным циклом и бесплодие.
Поэтому так важно проверить соотношение гормонов у женщин, которые планируют беременность.
Как увеличить уровень женских гормонов в организме?
В случае, если у беременной женщины на ранних сроках беременности низкие показатели прогестерона, это может стать настоящей проблемой. Не происходит рост матки, не останавливается ее сокращение. Оплодотворенная яйцеклетка не может имплантироваться в матку, может наступить внематочная беременность, задержка развития плода, выкидыш.
Для того, чтобы нормализовать количество прогестерона в организме могут применяться самые разные средства и не все из них гормональные. Выбор препарата зависит от степени отклонения показателя от нормы и причины этого нарушения.
Повышенный уровень другого гормона – пролактина также препятствует наступлению беременности. Избыточную выработку пролактина могут провоцировать разные причины: стресс, излишние нагрузки, заболевания, прием некоторых лекарств, новообразования в гипофизе.
Чтобы понизить пролактин нередко используют экстракт витекса священного, мягко и естественно нормализующий баланс гормонов в женском организме. Если уровень пролактина соответствует норме, экстракт витекса не оказывает на него никакого влияния.
Как уменьшить уровень мужских гормонов в женском организме
Мужские гормоны (андрогены) в женском организме в норме тоже присутствуют, так как они регулируют определенные функции. Однако их уровень очень низкий. Слишком высокий уровень мужских гормонов может привести не только к изменению внешности женщины, но и к проблемам с менструальным циклом и потенциальной беременностью.
Основной мужской гормон – тестостерон – при большой концентрации в организме может привести к бесплодию.
Повышенная выработка андрогенов может быть признаком таких заболеваний, как метаболический синдром (повышенная выработка инсулина) или поликистоза яичников.
Прежде всего, при обнаружении повышенного содержания мужских гормонов, следует придерживаться рекомендации врачей. Для уменьшения выработки андрогенов при поликистозе яичников могут применяться препараты метформина, инозита, витамина D3 и другие. При небольшом отклонении для нормализации гормонального фона врач может порекомендовать добавить в пищу ряд продуктов (например, мед, натуральные соки, кофеин), начать занятия йогой. Также может быть назначена гормональная терапия, но назначать ее должен только специалист.
Как нормализовать гормональный фон у женщин
Влияние гормонов на женский организм определяет не только внешний вид, но также здоровье, благополучие женщины, ее настроение, возможность зачать и выносить ребенка. Поэтому современная медицина так много внимания уделяет нормализации гормонального баланса.
Прежде всего, нужно найти причину гормонального сбоя. Изменить гормональный фон могут неправильное питание, нездоровый образ жизни, стрессы, прием лекарств, ряд заболеваний. Резко увеличить выработку какого-либо гормона может, к примеру, новообразование или аутоиммунное заболевание. В таком случае контроль за уровнем гормонов может показать, что в организме что-то не в порядке. Нормализовать гормональный фон поможет своевременное лечение, направленное на устранение причины, которая вызвала гормональный сбой.
Нормализация гормонального фона народными средствами
Зачастую проблемы в организме сигнализируют о гормональном сбое. И если пытаться заниматься самолечением и нормализацией гормонального фона у женщин народными средствами, можно только ухудшить ситуацию. Да, некоторые растения действительно могут влиять на выработку тех или иных гормонов. Самые эффективные из них, как ранее упомянутый витекс, используются в традиционной доказательной медицине в эффективных дозировках.
Поэтому в случае проблем с гормональным фоном женщине обязательно следует обратиться к эндокринологу и гинекологу и строго следовать их рекомендациям.
Препараты для нормализации гормонального фона
Многие думают, что для повышения уровня гормонов будет обязательно использоваться гормональная терапия синтетическими гормонами. Но если есть возможность не использовать гормональные препараты, специалисты обычно их не назначают.
Довольно часто врачи рекомендуют диеты, корректируют образ жизни, назначают прием специфических лекарств, витаминно-минеральных комплексов. Например, для нормализации уровня гормонов щитовидной железы могут назначить прием йода, так как он входит в состав тиреоидных гормонов.
При поликистозных яичниках могут рекомендовать комплекс Дифертон, в состав которого входят две формы инозита, альфа-липоевая кислота, витамины В9 и D3, марганец. Эти вещества позволяют нормализовать работу яичников, за счет чего снижается уровень мужских гормонов и восстанавливается синтез женских.
А при повышенном пролактине могут назначить витаминно-минеральный комплекс Прегнотон, который содержит экстракт витекса, а также фолиевую кислоту, витамины, йод, цинк и селен, необходимые для нормализации работы репродуктивной системы. Прегнотон показал свою эффективность при умеренной степени гиперпролактинемии. С целью нормализации гормонального баланса его могут назначать даже в первом триместре беременности.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Источник
Гиперандрогения — симптомы и лечение
Что такое гиперандрогения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, андролога со стажем в 27 лет.
Определение болезни. Причины заболевания
Гиперандрогения — это состояние, при котором у женщины в крови значительно повышен уровень мужских половых гормонов (андрогенов): тестостерона, дигидротестостерона, андростендиона и других.
Распространённость
Гиперандрогения встречается у 17–18 % женщин детородного возраста. Заболеванием страдают 16–22 % пациенток с бесплодием и 55–62 % — с эндокринным нарушением репродуктивных функций [1] .
Причины
- снижение уровня глобулина, связывающего половые гормоны (ГСПГ), и увеличение концентрации свободного тестостерона;
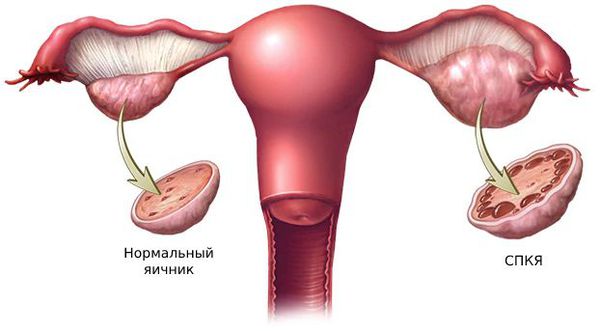
- синдром поликистозных яичников (СПКЯ);
- опухоли яичников и коры надпочечников, выделяющие андрогены;
- гиперплазия коры надпочечников, в том числе врождённые формы, вызванные мутациями генов CYP21, CYP11B1, HSD3B;
- аденома гипофиза (синдром Иценко — Кушинга);
- синдром HAIR-AN — наследственное заболевание, при котором высокий уровень андрогенов сочетается с инсулинорезистентностью и чёрным акантозом (гиперпигментацией кожи);
- профессиональные занятия единоборствами, хоккеем, футболом и тяжёлой атлетикой [14][15] ;
- приём андрогенов и анаболических стероидов;
- хронический стресс;
- табакокурение и злоупотребление алкоголем[2] .
Симптомы гиперандрогении
- гирсутизм (избыточное оволосение по мужскому типу) — значительный рост жёстких чёрных волос в зонах, наиболее чувствительных к мужским гормонам: вокруг сосков, на лице, груди, животе, спине и бёдрах;
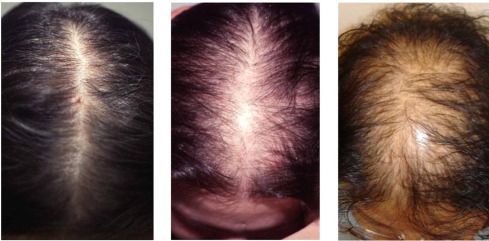
- андрогенная алопеция;
- бесплодие;
- маскулинизация — проявление и усиление у женщин мужских черт, при котором расширяется плечевой пояс, сужаются бёдра и снижается тембр;
- ожирение по мужскому типу, при котором жир откладывается в брюшной полости;
- нарушения менструального цикла: олигоменорея (редкие и скудные менструации) или аменорея (длительное отсутствие менструаций);
- угревая сыпь, жирная кожа и себорея;
- повышенное половое влечение;
- увеличение клитора и уменьшение молочных желёз;
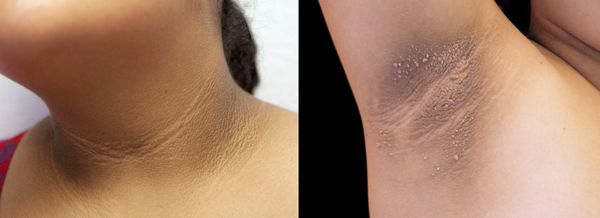
- чёрный акантоз — кожа утолщается и меняет цвет из-за избыточного ороговения клеток эпителия и эпидермиса, а также увеличения уровня пигмента меланина [3] ;
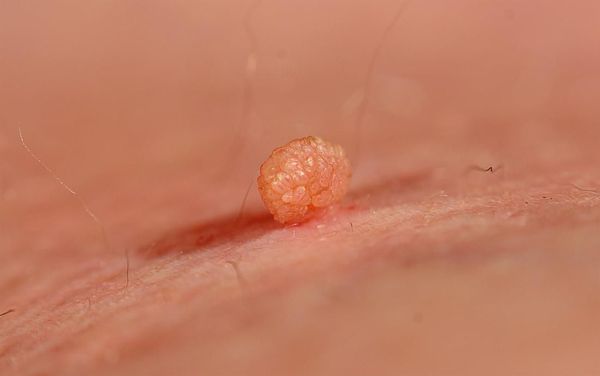
- мягкие фибромы на коже в области шеи, подмышек и паховых складок — доброкачественные новообразования округлой формы и мягкой консистенции.
Патогенез гиперандрогении
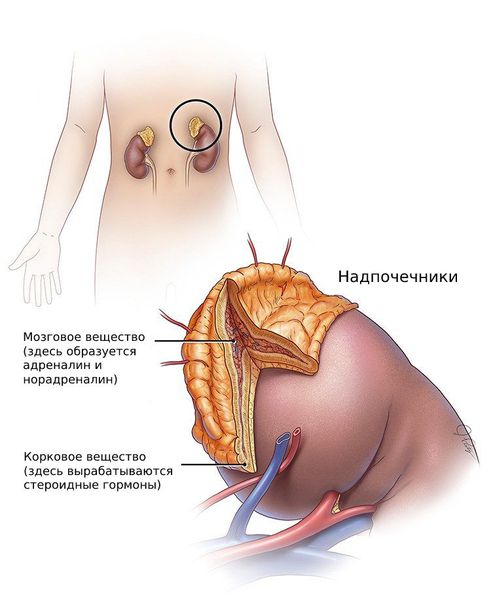
Андрогены — стероидные половые гормоны, которые вырабатываются из холестерина в коре надпочечников, а также в клетках фолликулов и соединительной ткани яичников.
К андрогенам относятся:
- тестостерон;
- андростендион;
- дегидроэпиандростерон и др.
В печени, жировой ткани и волосяных фолликулах андрогены способны превращаться в более активную форму — дегидротестостерон. Кроме того, в жировой ткани андрогены преобразуются в женский половой гормон эстрадиол [3] .
Роль андрогенов
В женском организме андрогены поддерживают гормональный баланс и после начала полового созревания инициируют рост волос на лобке и в подмышечных впадинах. Также они необходимы для выработки эстрогена и возникновения полового влечения.
Андрогены замедляют потерю кальция в костях и регулируют работу внутренних органов и систем: репродуктивной, почечной, мышечной и сердечной.
Гормональная регуляция происходит почти мгновенно с малым количеством активного вещества — гормона. Другая её особенность заключается в дистанцировании: гормон может вырабатываться в одной железе, а попадать в орган-мишень, находящийся в другой части организма.
Кроме этого механизма, андрогены могут действовать опосредованно, например через эстрогены — женские половые гормоны [4] .
В плазме крови андрогены взаимодействуют с глобулином, связывающим половые гормоны (ГСПГ). Он выполняет транспортную роль: вместе с ним андрогены доставляются с кровью в клетки органов-мишеней.
Выработка андрогенов зависит от возраста и объёма жировой массы. При старении, ещё до менопаузы, их уровень постепенно уменьшается, особенно снижается концентрация дегидроэпиандростерона и андростендиона. На уровень тестостерона возраст влияет меньше: яичники вырабатывают его почти в прежнем объёме и в постменопаузе [13] .
Избыток андрогенов
К избытку андрогенов могут приводить различные патологические механизмы:
- Развитие опухолей и множественных кист яичников. Изменённые клетки яичников влияют на ферменты, участвующие в обмене стероидных гормонов. К таким ферментам относится 17-альфа-гидроксилаза, играющий ключевую роль в синтезе андрогенов в яичниках.
- Образование опухолей в надпочечниках и гиперплазия коры надпочечников также приводят к избыточной выработке андрогенов.
- На дисбаланс андрогенов влияют другие гормоны: пролактин, эстрадиол и тиреотропные гормоны. Они взаимодействуют друг с другом, например при снижении уровня эстрадиола может расти уровень тестостерона. Это происходит из-за нарушения ферментных систем яичников, которые позволяют андрогенам яичникового происхождения превращаться в эстрогены.
- Гипотиреоз (снижение функции щитовидной железы и, соответственно, гормонов Т3, Т4) сопряжён с ростом уровня пролактина, который воздействует на кору надпочечников и стимулирует выработку андрогенов.
- При недостатке трийодитрина (Т3, самый активный гормон щитовидной железы) снижается концентрация глобулина, связывающего половые гормоны, и растёт уровень свободного тестостерона.
Повышать уровень андрогенов могут и другие внешние факторы, например приём стероидов и гормональных препаратов. Интересно, что при всех гиперандрогенных состояниях, андрогены происходят более чем из одного источника. Так, при поликистозе яичников увеличен синтез тестостерона, но большая часть этого гормона образуется вне яичников — в надпочечниках.
Большую роль в развитии первичной гиперандрогении играют генетические факторы. Одной из причин синдрома поликистозных яичников (СПКЯ) является генетически предопределённый избыток лютеинизирующего гормона (ЛГ). ЛГ стимулирует образование мужских половых гормонов: тестостерона и андростендиона. Их чрезмерная выработка нарушает процесс развития фолликулов: они преждевременно перерождаются в жёлтое тело и в этой области образуются фолликулярные кисты.
Другая причина развития СПКЯ — генетически обусловленное нарушение выработки инсулина и развитие инсулинорезистентности, то есть недостаточный ответ тканей на его действие.
К гиперандрогении, как было сказано выше, может приводить врождённая гиперплазия коры надпочечников. Причина её развития — мутации генов, которые отвечают за синтез ферментов или транспортных белков, участвующих в выработке кортизола.
Классификация и стадии развития гиперандрогении
Согласно Международной классификации болезней (МКБ-10), гиперандрогения кодируется как Е.28.1 Избыток андрогенов. Выделяют истинную гиперандрогению и другие её формы.
Истинная гиперандрогения
Истинная гиперандрогения бывает яичниковой и надпочечниковой
Яичниковая гиперандрогения:
1. Синдром поликистозных яичников. Первичный СПКЯ (синдром Штейна — Левенталя) возникает при нарушении в системе гипоталамус-гипофиз-яичники. Вторичный СПКЯ развивается при эндокринной патологии, например на фоне сахарного диабета, заболеваний щитовидной железы или под воздействием внешних факторов: интоксикации, стресса, травмы и инфекции.
2. Стромальный текоматоз яичников (синдром Френкеля) — тяжёлая форма овариальной неопухолевой гиперандрогении. При заболевании разрастается соединительная ткань и возникает синдром HAIR-AN (высокий уровень андрогенов, инсулинорезистентности, ожирение и чёрный акантоз). Это редкая патология выявляется преимущественно в постменопаузе.
3. Андроген-продуцирующая опухоль яичников:
- гранулезоклеточная опухоль;
- текома;
- андробластома;
- липидоклеточные опухоли.
Надпочечниковая гиперандрогения:
- врождённая гиперплазия коры надпочечников;
- андрогенома — опухоль коры надпочечников, продуцирующая андрогены (тестостерон и дегидроэпиандростерон-сульфат).
Другие формы гиперадрогении
- Транспортная (снижение уровня глобулина, связывающего половые гормоны).
- Периферическая:
- рецепторная;
- метаболическая (повышение уровня фермента 5-альфа-редуктазы).
- Ятрогенная — при приёме андрогенов, анаболических стероидов и глюкокортикоидов. Анаболические гормоны принимаются при выраженном истощении, восстановлении массы тела после тяжёлых заболеваний и травм. Глюкокортикоиды назначают для лечения аутоиммунных заболеваний, например ревматоидных болезней, системной красной волчанки и др.
- Вторичная — андрогензависимые дерматопатии: вульгарные угри, гирсутизм, алопеция и себорея[1] .
Осложнения гиперандрогении
- Ожирение верхней части тела и инсулинорезистентность. Избыток андрогенов влияет на рецепторы инсулина, которыми насыщена жировая ткань верхней части тела. Инсулин переводит углеводы в жировые запасы, и развивается ожирение.
- Сахарный диабет второго типа и гестационный диабет.
- Дислипидемия (повышение уровня холестерина и липопротеидов низкой плотности) и развитие атеросклероза.
- Сердечно-сосудистые заболевания.
- Невынашивание беременности, синдром потери плода, фетоплацентарная недостаточность, гестоз.
- Бесплодие.
- Онкологические процессы матки, молочных желёз и яичников.
- Обильные маточные кровотечения, геморрагический шок и анемия[1][5] .
Наиболее частые осложнения гиперандрогении: бесплодие, инсулинорезистентность и ожирение. Нарушение обмена липидов, сахарный диабет, сердечно-сосудистая патология возникают как следствие этих процессов.
Механизмы развития гиперандрогении и гиперинсулинемии до конца не изучены. Теоретически возможны три варианта взаимодействия: гиперандрогения вызывает гиперинсулинемию, гиперинсулинемия приводит к гиперандрогении и есть третий фактор, ответственный за оба феномена.
Предположение о том, что гиперандрогения вызывает гиперинсулинемию, основано на следующих фактах:
- у женщин, которые принимают оральные контрацептивы, содержащие прогестины с андрогенными свойствами, нарушается толерантность к глюкозе;
- длительный приём тестостерона приводит к развитию инсулинорезистентности.
О том, что гиперинсулинемия вызывает гиперандрогению, свидетельствует следующее: инсулинорезистентность сохраняется у пациенток с удалёнными яичниками и при длительном приёме препаратов, подавляющих выработку андрогенов.
Диагностика гиперандрогении
Диагностика проводится эндокринологом или гинекологом-эндокринологом.
Этапы:
1. Опрос (сбор анамнеза). Врач беседует с пациенткой и выясняет следующие факты:
- приём лекарств, особенно содержащих мужские половые гормоны, например препараты тестостерона — «Андриол», «Омнадрен», «Андрогель» и др.;
- регулярность менструального цикла;
- сведения о беременности и родах;
- время появления и скорость развития избыточного оволосения;
- изменение формы лица и прибавка в весе;
- наличие залысин и характер выпадения волос;
- присутствие угрей и степень жирности кожи;
- наличие диабета у близких родственников;
- образ жизни: употребление алкоголя, курение, уровень физической активности и особенности диеты.
2. Осмотр. Доктор обращает внимание на следующие симптомы:
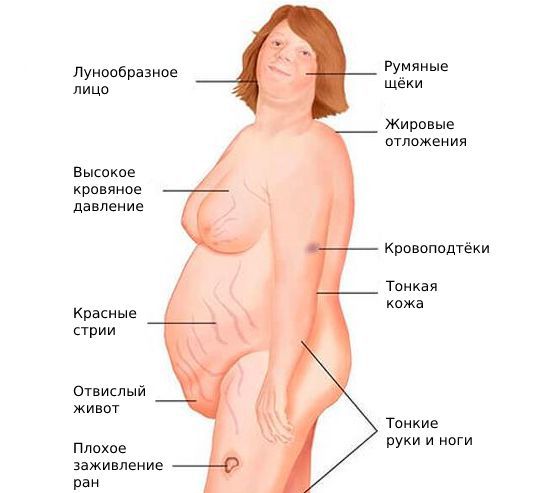
- признаки синдрома Иценко — Кушинга: лунообразное лицо, жировые отложения на шее, ожирение при тонких конечностях и длинных пальцах, сухая кожа, стрии (растяжки) и язвы на теле;
- чёрный акантоз, мягкие фибромы и угревая сыпь;
- признаки мужественности и ожирения по мужскому типу;
- увеличенный клитор;
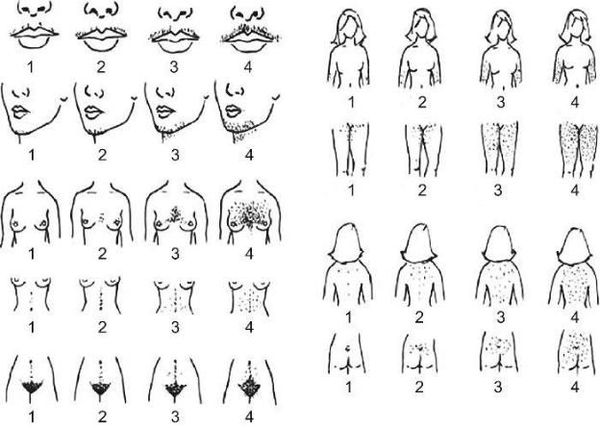
- распределение волос на теле, которое оценивается по визуальной шкале гирсутизма Ферримана — Голлвея.
3. Лабораторные исследования:
- Оценка работы половой системы — анализ крови на общий тестостерон, ГСПГ (глобулин, связывающий половые гормоны), ФСГ (фолликулостимулирующий гормон), ЛГ (лютеинизирующий гормон), пролактин, эстрадиол, альбумин, дигидротестостерон, прогестерон, андростендион, дегидроэпиандростерон-сульфат.
- Оценка гормонов надпочечников — анализ крови на кортизол и на 17-гидроксипрогестерон.
- Оценка работы щитовидной железы и углеводного обмена — анализ крови на ТТГ (тиреотропный гормон), Т3 свободный, Т4 свободный, Т3 реверсивный, АТ к ТПО (антитела к тиреопероксидазе), АТ к ТГ (тиреоглобулину), АТ к рецепторам ТТГ (тиреотропному гормону), анализ на содержание йода в моче, уровень глюкозы и инсулина натощак (индекс Хома), гликированный гемоглобин.
Направление на анализы выписывает врач, так как часть из них нужно проводить в определённые дни менструального цикла.
4. Инструментальная диагностика:
- Трансвагинальное УЗИ яичников позволяет обнаружить признаки синдрома поликистозных яичников, кист и других новообразований.
- УЗИ щитовидной железы выявляет новообразования, кисты, признаки воспаления щитовидной железы и позволяет оценить её размер и структуру.
- УЗИ, МСКТ (мультиспиральная компьютерная томография) и МРT (магнитно-резонансная томография) надпочечников. Исследования выявляют дисплазию и новообразования надпочечников.
- Сцинтиграфия надпочечников после внутривенного введения радиоактивного меченого холестерина. Позволяет выявить скрытую дисплазию и небольшие опухоли надпочечников. Несмотря на применение радиоактивных элементов, процедура безопасна для организма. Вводимые вещества обладают высокой скоростью полураспада: обычно процесс длится не более шести часов. Этого времени достаточно, чтобы провести процедуру, но не навредить организму [1][2][3][6][7] .
Лечение гиперандрогении
Заболевание лечит врач-эндокринолог или гинеколог-эндокринолог.
Лечение поможет устранить симптомы и достичь основных целей:
- нормализовать менструальный цикл;
- устранить бесплодие, вызванное нарушением созревания яйцеклетки и выхода её из яичника;
- устранить кожные проявления;
- вылечить обменные нарушения.
Нормализация менструального цикла уменьшает риск гиперплазии эндометрия и рака тела матки, маточных кровотечений и постгеморрагической анемии.
- комбинированные оральные контрацептивы (КОК);
- циклический или постоянный приём прогестогенов и средств, повышающих чувствительность периферических тканей к инсулину (метформин).
В редких случаях выполняют операции на яичниках.
Комбинированные оральные контрацептивы (КОК) снижают уровень гонадотропинов, а значит и концентрацию андрогенов, которые производятся в яичниках. Содержащиеся в КОК эстрогены увеличивают синтез глобулина, связывающего половые гормоны и, следовательно, снижают уровень свободного тестостерона. Кроме того, прогестагены в составе КОК уменьшают синтез андрогенов в надпочечниках, подавляют фермент 5-альфа-редуктазу и блокируют связывание андрогенов с рецепторами.
Оптимальными будут КОК, содержащие прогестаген с антиандрогенным действием: ципротерон, хлормадинон, диеногест и дроспиренон. Также предпочтительны оральные контрацептивы с этинилэстрадиолом.
Наиболее известные КОК, применяемые для лечения гиперандрогении:
- «Джес», «Димиа», «Ярина» — результат достигается быстро, уже через две недели, но у препаратов много побочных эффектов. Среди них: головная боль, боли в животе, тошнота, рвота; болезненность и нагрубание молочных желёз; увеличение веса, нарушение толерантности к глюкозе, задержка жидкости в организме; изменение либидо и снижение настроения; отёки век, кожная сыпь, узловая эритема, конъюнктивит, неприятные ощущения при ношении контактных линз; тромбофлебит, периферическая и центральная тромбоэмболия (может проявляться ухудшением зрения и слуха); генерализованный зуд, холестатическая желтуха, холелитиаз, повышение артериального давления; межменструальное кровотечение, изменение влагалищной секреции, кандидоз влагалища. Побочные эффекты могут возникать в первые несколько месяцев приёма препарата и обычно уменьшаются со временем.
- «Жанин», «Хлое» — могут назначаться молодым нерожавшим женщинам при избыточном оволосении, совместимы со многими препаратами.
- «Логест» — предпочтителен при выпадении волос.
- «Белара» — при СПКЯ и ожирении.
- «Линдинет-30», «Регулон», «Ярина», «Диане-35» и другие препараты [7][8] .
Прогестагены нормализуют менструальный цикл при циклическом или постоянном приёме. Однако есть гипотезы, что прогестерон сам обладает андрогеноподобным действием. Его, как правило, не назначают для лечения гиперандрогении, но применяют для нормализации второй фазы менструального цикла.
Блокаторы андрогенных рецепторов из–за выраженной тератогенности (влияния на внутриутробную закладку органов будущего ребёнка) беременным принимать запрещено.
Основные препараты из группы блокаторов андрогенных рецепторов:
- «Спиронолактон» — широко применяется в США как диуретик и нестероидный антиандроген. Эффективен при избыточном оволосении по мужскому типу.
- «Ципротерон» — снижает уровни тестостерона и андростендиона, подавляя секрецию лютеинизирующего гормона, блокирует действие андрогенов в периферических тканях. Среди побочных эффектов выделяют надпочечниковую недостаточность и снижение полового влечения [8][9] .
- «Финастерид» — уменьшает гирсутизм, но оказывает сильное тератогенное действие на эмбрионы мужского пола, поэтому при его приёме необходима надёжная контрацепция [11] .
Дозировку и режим приёма препаратов врач назначает индивидуально.
Фитотерапия играет вспомогательную роль. Применяют экстракт зелёного чая, сереноа (экстракт южно-американской пальмы), семя льна, пион, сою, стевию и дягель [10] [16] .
Способы удаления волос при гирсутизме
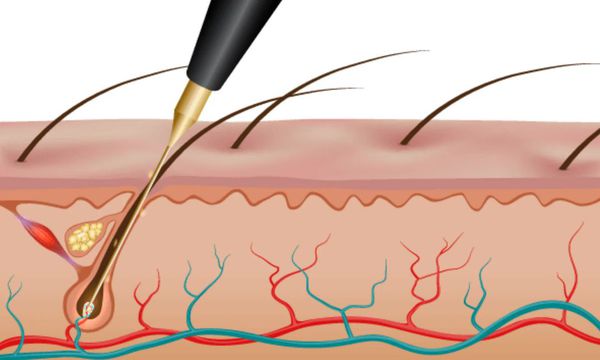
Электроэпиляция позволяет избавиться от волос на долгий срок, но потребуется несколько процедур, количество которых подбирают индивидуально [3] .
Существуют три вида электроэпиляции:
- электролиз — в волосяной фолликул вводят один или несколько стерильных электродов, по ним поступает постоянный ток и специальное химическое вещество;
- термолиз — через стерильный электрод в волосяной фолликул подают высокочастотный переменный ток, создающий тепло и разрушающий фолликул;
- смешанный тип — применяют два вида тока.
Побочные эффекты электроэпиляции: ожоги, раздражение кожи, редко — образование рубцов.
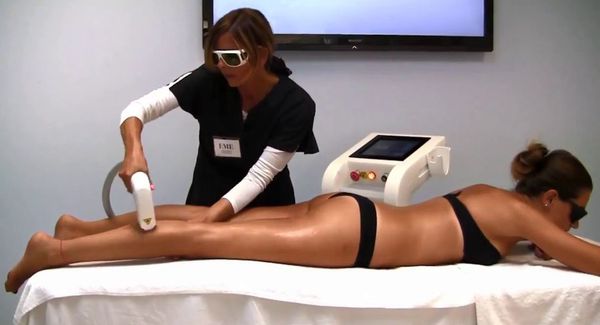
Лазерная эпиляция позволяет повредить волосяной фолликул, не разрушив окружающие его ткани. Процедуры нужно проводить многократно, но полностью избавиться от волос удаётся редко. В зависимости от источника светового излечения лазеры для удаления волос делятся на три группы:
- красные — рубиновый лазер с длиной волны 694 нм;
- инфракрасные — александритовый лазер (с длиной волны 755 нм), диодный (800 нм) и неодимовый (1064 нм);
- импульсные источники лазерного излучения высокой интенсивности (590–1200 нм) [12] .
Прогноз. Профилактика
Если своевременно обратиться к врачу и правильно подобрать лечение, то можно уменьшить неприятные симптомы и избежать серьёзных осложнений.
Результаты терапии следует оценивать через 3–6 месяцев, потому что антиандрогенные препараты действуют медленно: они постепенно накапливаются в организме и встраиваются в обмен веществ. Их приём требует адекватного дозирования, а также регулярной оценки результатов и возможных побочных действий.
Лечение позволяет избавиться от симптомов, поэтому для грамотной коррекции терапии пациентке необходимо регулярно посещать врача-эндокринолога
Профилактика:
- обратиться к доктору при появлении первых признаков гиперандрогении;
- вести здоровый образ жизни;
- избегать хронических стрессов;
- сбалансировать питание;
- не злоупотреблять алкоголем;
- с осторожностью заниматься борьбой, бодибилдингом и тяжёлой атлетикой;
- исключить приём препаратов с мужскими половыми гормонами, анаболических стероидов и глюкокортикоидов [7] .
Источник