- Лечение селезенки народными средствами в домашних условиях
- Как уменьшить селезенку народными средствами
- Медовая мазь
- Редька с хреном
- Как лечить селезенку народными средствами против опухолей
- Рецепты от болей
- Жировой гепатоз: большая проблема, о которой мало знают
- Такой разный жировой гепатоз
- При каких симптомах нужно обратиться к врачу?
- Как вовремя диагностировать патологию?
- Распространенные мифы о жировой болезни печени
- Мононуклеоз инфекционный — симптомы и лечение
- Определение болезни. Причины заболевания
- Какой урон вирус наносит организму
- Этиология
- Эпидемиология
- Симптомы инфекционного мононуклеоза
- Симптомы инфекционного мононуклеоза у взрослых
- Какие «неправильные» варианты течения болезни возможны у взрослых
- Чем опасна хроническая форма инфекционного мононуклеоза
- Патогенез инфекционного мононуклеоза
- Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
- Классификация и стадии развития инфекционного мононуклеоза
- Осложнения инфекционного мононуклеоза
- Диагностика инфекционного мононуклеоза
- Лабораторные методы
- Инструментальные методы
- Дифференциальная диагностика
- Лечение инфекционного мононуклеоза
- Лечение инфекционного мононуклеоза у взрослых
- Лечение инфекционного мононуклеоза у детей
- Прогноз. Профилактика
- Почему развиваются рецидивы инфекционного мононуклеоза
Лечение селезенки народными средствами в домашних условиях
Такой орган, как селезенка является своего рода чистящим фильтром нашего организма от различных бактерий, ведь как-раз-таки она и вырабатывает специальные антитела к воздействию вирусов, отвечает за обновление устаревших клеток и процесс реформации гемоглобина. Если же селезенка болит, народные средства наряду с традиционными, могут значительно превосходить их в эффективности, а вот узнать какую именно пользу они оказывают, как их приготовить и правила приема можно из нижеприведенной статьи.
Как уменьшить селезенку народными средствами
Следует отметить, что в лимфоидном органе наибольшего распространения получили проблемы, связанные с кистозными новообразованиями и воспалительным процессом. Лечение селезенки самыми эффективными народными средствами можно успешно провести в домашних условиях. Рассмотрим ниже наиболее популярные средства борьбы с недугами органа.
Медовая мазь
Мазь медовая помогает в лечебной терапии при увеличенном лимфоидном органе, причем сам препарат обладает уникальными целебными свойствами. Для приготовления лекарства понадобятся такие ингредиенты:
- масло сливочное;
- имбирный корень;
- пчелиный мед (лучше всего подойдет средней густоты).
В первую очередь необходимо растопить на водяной бане сливочное масло и натереть на мелкой терке корень имбиря. После чего имбирно-масляный состав соедините с медом и тщательно перемешайте. Такой целебной мазью нужно смазать кожу в области органа, сама процедура должна выполняться ежедневно перед сном. Следует отметить, что такой натуральный препарат хранится довольно длительное время и не нуждается при этом в каких-либо особых условиях.
Способов того, как уменьшить селезенку народными средствами существует не мало. Одним из более действенных считается применение изюма. Для лечения понадобиться:
- виноградный уксус;
- изюм – 100 г;
- холодная кипяченая вода.
Сначала тщательно промойте водой изюм, залейте уксусом и оставьте состав на всю ночь в теплом месте. Сама терапия лекарственным препаратом должна проводиться раздельно, то бишь необходимо ежедневно съедать от 3-5 изюмин и выпивать по 10 гр виноградного уксуса. Курс лечения составляет – 30 дней.
Редька с хреном
Народные средства лечения увеличенной селезенки также имеют не менее действенный рецепт, состоящий из таких ингредиентов:
- корневище хрена – 3 ст. л.;
- редька крупных размеров – 1 шт.;
- натуральный пчелиный мед.
Предварительно из редьки нужно вырезать сердцевину. Затем мелко порубить корневище, смешать с мёдом и вложить внутрь редьки. После чего эти компоненты поместите в духовку для запекания. Принимать лекарство следует в утренние часы по 2 ст. л. и в вечернее время по 1 ст. л. Длительной целебной терапии составляет – 10 дней.
Как лечить селезенку народными средствами против опухолей
Одним из наиболее простых и что немаловажно действенных методов для устранения доброкачественных образований является гороховая каша, которая готовится с использованием таких ингредиентов:
В первую очередь крупу необходимо тщательно промыть и замочить в воде не менее чем на 7 часов. После чего нужно слить всю жидкость и хорошо промыть горох. Затем следует зерна залить теплой водой таким образом, чтобы ее уровень был выше гороха приблизительно на 2,5-3 см. и проварить крупу на протяжении 20 минут, но соль при этом добавлять не нужно. Есть такую кашу необходимо несколько раз в день в утренние часы до 07:00 и перед сном за 3 часа, желательно всю, также, не добавляя в крупу соль.
Есть целебное средство для лечения лимфомы и гемангиомы. Ингредиенты:
- корневище цикория – 20 г;
- крутой кипяток – 125 мл;
- стеклянная банка.
В первую очередь следует хорошо измельчить цикория корень. Затем подготовленный состав залейте кипятком, хорошо закутайте (для этого лучше всего воспользоваться плотным полотенцем) и дайте смеси настояться в течение 35-45 минут. Спустя указанное время лекарство нужно перелить в сухую и чистую банку. Принимать целебный препарат нужно 3 р. в сутки по 2 ст. л. Также можно воспользоваться экстрактом цикория, пить который нужно на протяжении всего дня в качестве чая.
Полезный противоопухолевый отвар готовится с использованием таких компонентов:
- крапива;
- земляничные листки;
- цветение трехцветной фиалки;
- яснотка;
- череда;
- кипяток – 0,5 л.
Возьмите все вышеперечисленные растительные составляющие в одинаковых пропорциях и тщательно перемешайте. Затем 20 г получившегося травяного сбора поместите в емкость, залейте кипятком и настаивайте в течение 60 минут. После чего лекарственный раствор нужно профильтровать и принимать вместо чая на протяжении дня, то есть не менее 3-х ст. за сутки.
Рецепты от болей
Лечение народными средствами селезенки для чистки, снятия болевых ощущений и воспалительных процессов можно проводить с помощью огуречного семени. Необходимые компоненты:
- вода комнатной температуры;
- семена перезревшего огурца.
Семена овоща необходимо хорошо высушить и после чего измельчить в кофемолке или же блендере до порошкообразного состояния. Принимать препарат рекомендуется перед началом приема пищи по 15 г, запивая его теплой водой. Продолжительность терапевтического курса составляет – 14 дней.
Эффективным будет и прием настойки из соцветий хрена. Спиртовой настой из хрена можно приготовить с использованием следующих компонентов:
- соцветие хрена – 1/3 ст.;
- водка или спирт – 500 мл;
- стеклянная емкость 0,5 л;
- марлевый отрез;
- вода.
Высушенное соцветие следует промыть в холодной воде и выложить на марлю. После этого засыпьте цветение в банку, залейте спиртом и поставьте настаиваться в темном без сквозняков месте не менее чем на 3 недели. Затем ее нужно хорошо размешать и принимать 2-3 р. в сутки по 1 ст. л. на протяжении 10 дней, после сделать перерыв в пять дней. При необходимости курс лечения можно еще раз повторить.
Источник
Жировой гепатоз: большая проблема, о которой мало знают
Жировой гепатоз, или стеатогепатоз, или жировая болезнь печени – это патология, при которой в печени накапливается жир. Если остановить случайного человека на улице и спросить о том, что это за заболевание, мало кто сможет дать правильный ответ. А ведь жировой гепатоз встречается довольно часто – в этом он вполне может посоперничать со многими распространенными патологиями, которые у всех постоянно на слуху, такими как артериальная гипертензия и остеохондроз.
Например, по оценке ученых из Великобритании, у каждого третьего взрослого человека можно смело диагностировать начальную стадию неалкогольной жировой болезни печени.
Вообще-то жир в печени есть и в норме, но его там совсем немного. Если он составляет 5–15% от веса органа, это уже жировой гепатоз. Вопреки распространенному мнению, проблемы с печенью возникают далеко не только у людей, которые увлекаются спиртным и болеют вирусными гепатитами.
Такой разный жировой гепатоз
У людей, которые употребляют слишком много алкоголя (более 14 граммов чистого спирта в день для мужчин и более 14 граммов для женщин), может развиваться алкогольная жировая болезнь печени. Поначалу она не вызывает каких-либо симптомов и не нарушает функцию органа. По мере увеличения печени, все чаще беспокоят неприятные ощущения и боли в верхней части живота справа.
Постепенно в печени развивается воспаление – это уже будет алкогольный гепатит. Его симптомы: повышение температуры тела, боль в животе, желтуха, тошнота и рвота. Если человек продолжает употреблять алкоголь и не получает никакого лечения, гепатит переходит в цирроз. Нормальная печеночная ткань погибает и замещается рубцовой. К симптомам, которые беспокоили ранее, присоединяется асцит (скопление жидкости в животе), изменения в поведении в результате поражения головного мозга, повышенная кровоточивость. В финале больной погибает от печеночной недостаточности, либо на фоне цирроза развивается рак печени.
У людей, которые не употребляют спиртного, может развиваться неалкогольная жировая болезнь печени (НЖБП). Её точные причины неизвестны. Чаще всего болеют люди старше 40–50 лет. К основным факторам риска относят избыточную массу тела, преддиабет и сахарный диабет II типа, метаболический синдром – состояние, которое проявляется в виде лишнего веса, инсулинорезистентности, высокого артериального давления, высокого уровня «вредных» жиров в крови.
Как и алкогольная жировая болезнь печени, НЖБП проходит ряд стадий:
- У большинства пациентов диагностируют собственно жировой гепатоз. При этом симптомы отсутствуют. Заболевание выявляют случайно во время лабораторных анализов или УЗИ.
- Стеатогепатит – более серьезное состояние, когда в печени развивается воспаление. В Великобритании проводилось исследование, которое показало, что данной патологией страдает около 5% населения страны.
- Фиброз – состояние, при котором из-за хронического воспаления начинает образовываться рубцовая ткань, но печень все еще может относительно нормально функционировать.
- Цирроз – гибель печеночных клеток и замещение их рубцовой тканью. В финале приводит к тяжелой печеночной недостаточности или к раку печени – оба этих осложнения фатальны для пациента.
При каких симптомах нужно обратиться к врачу?
Жировой гепатоз долго себя не проявляет. Если появились симптомы, это говорит о том, что заболевание, как минимум, уже на стадии гепатита:
- Желтуха: кожа, слизистые оболочки и белки глаз приобретают желтоватый оттенок.
- Боли в верхней части живота справа.
- Тошнота, рвота.
- Слабость, быстрая утомляемость.
- Ухудшение аппетита.
- Потеря веса.
- Увеличение живота.
- Отеки в области живота, ног.
- Повышенная кровоточивость, синяки на теле.
Как вовремя диагностировать патологию?
Самое простое исследование, с помощью которого можно выявить жировой гепатоз – УЗИ печени. Его стоит пройти всем людям старше 40–50 лет, а также людям более младшего возраста, у которых есть факторы риска (метаболический синдром, сахарный диабет 2 типа).
Если нарушается функция печени, в крови меняются концентрации тех или иных веществ. Поэтому выявить признаки жирового гепатоза можно с помощью специального биохимического анализа – печеночного профиля. Определяют концентрацию АсАТ, АлАТ, билирубина, гамма-ГТ, щелочной фосфатазы, холестерина. Перед тем как диагностировать жировую болезнь печени, нужно убедиться, что выявленные отклонения не вызваны другими причинами, например, гепатитом.
Проверьте здоровье вашей печени в клинике «Сова». У нас вы можете пройти УЗИ на современном аппарате, сдать все необходимые анализы, получить консультацию у опытного врача-специалиста.
Уже после того, как выявлен жировой гепатоз печени, врач может назначить другие исследования для уточнения диагноза: эластометрию (определение эластичности печени, которая зависит от количества в ней рубцовой ткани), биопсию – процедуру, во время которой получают фрагмент печеночной ткани и отправляют в лабораторию для исследования под микроскопом.
Распространенные мифы о жировой болезни печени
Если регулярно проводить чистки, в печени не будут скапливаться шлаки, и она всегда будет здорова.
Многие воспринимают фразу «печень – главный фильтр организма» буквально. Но на самом деле печень устроена намного сложнее. В ней не накапливаются никакие таинственные шлаки и токсины. И ее нельзя прочистить, «промыть», как, например, фильтр для воды. Чистки не помогают и зачастую наносят вред здоровью. Если вы хотите сохранить здоровье печени, нужно регулярно соблюдать некоторые рекомендации:
- Здоровое питание. В рационе должны преобладать овощи, фрукты, злаки. Нужно максимально ограничить красное мясо, полуфабрикаты, фастфуд, вредные жиры.
- Поддерживайте физическую активность. Рекомендуется не менее 150 минут в неделю выполнять упражнения умеренной интенсивности. Это может быть, например, ходьба или езда на велосипеде.
- Поддерживайте здоровый вес. Нужно стремиться к тому, чтобы ваш индекс массы тела (масса в кг делённая на квадрат роста в метрах) находился в диапазоне от 18,5 до 24,9.
- Ограничьте потребление алкоголя или откажитесь от него совсем.
- Если вы курите – бросьте. Отказ от вредной привычки поможет снизить риск таких осложнений, как инфаркт, инсульт.
В аптеках продается много лекарств, которые защищают и восстанавливают печень. Они помогут.
Факт в том, что не существует специальных медикаментозных препаратов или каких-либо процедур для лечения жировой болезни печени. Основной метод лечения – здоровый образ жизни, то есть рекомендации, которые мы рассмотрели выше.
Можно лечить заболевания, которые повышают риск НЖБП: артериальную гипертензию, сахарный диабет, метаболический синдром. И, конечно же, такие пациенты должны регулярно наблюдаться у врача-гепатолога или гастроэнтеролога. Такого доктора вы можете найти в клинике «Сова».
Запишитесь на прием, позвонив по номеру телефона Волгограда +7 (8442) 52-03-03 или онлайн.
Источник
Мононуклеоз инфекционный — симптомы и лечение
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
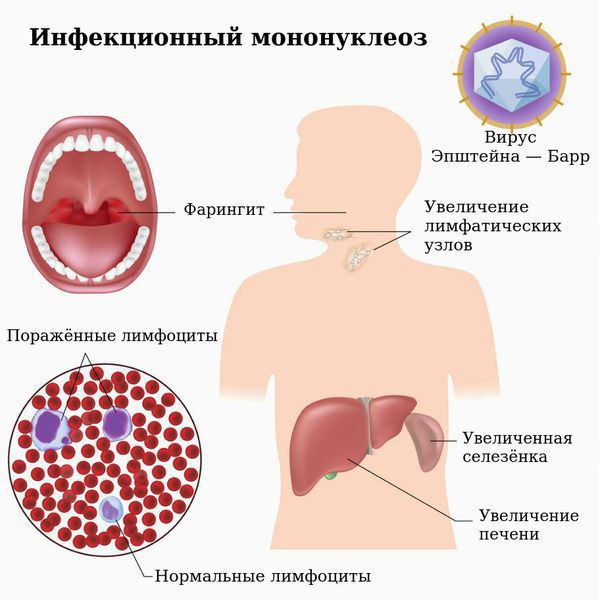
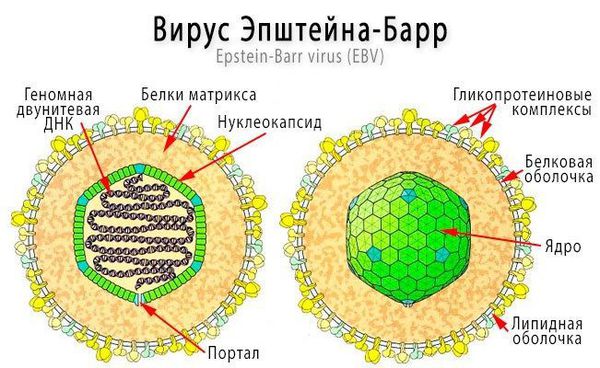
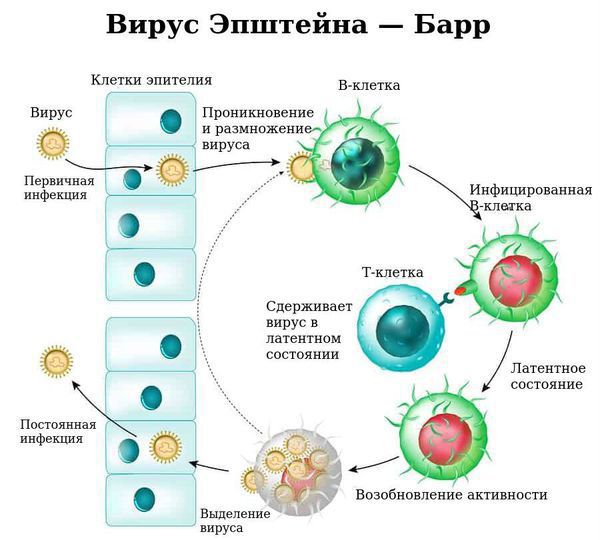
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
- Царство — вирусы.
- Семейство — герпесвирусы.
- Подсемейство — гамма-вирусы.
- Вид — вирус Эпштейна — Барр (4 тип).
Вирус является В-лимфотропным, он имеет сродство и тропность (приверженность) к рецепторам В-лимфоцитов — СД-21. Содержит двухцепочечную ДНК, нуклеокапсид заключён в липидсодержащую оболочку. Содержит несколько главных антигенов — капсидный (VCA), ядерный (EBNA), ранний (EA), мембранный (MA).
Вирус может длительно (пожизненно) персистировать в организме. Играет этиологическую роль в развитии лимфомы Беркитта и назофарингеальной карциномы (рака носоглотки) у лиц с ослабленным иммунитетом (преимущественно у жителей Африканского континента). Вирус малоустойчив к действию температуры свыше 60 °C , ультрафиолетовому излучению, дезинфицирующим средствам, малоустойчив к действию низких температур и высушиванию [3] [4] .
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
- воздушно-капельный (аэрозольный): при кашле и чихании;
- контактный: посредством слюны («болезнь поцелуев»);
- гемоконтактный (кровяной): при медицинских манипуляциях, инъекциях, половых актах;
- вертикальный (трансплацентарный): передача от матери плоду во время беременности.
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
К 25 годам более 90 % населения планеты являются ВЭБ-инфицированными, причём подавляющее большинство инфицированных не испытывают каких-либо явных проблем со здоровьем, что, по-видимому, следует считать абсолютно нормальным состоянием человеческого организма соответствующих возрастных категорий. Иммунитет стойкий (защищает от повторных заражений и обострений), летальность низкая [3] [4] .
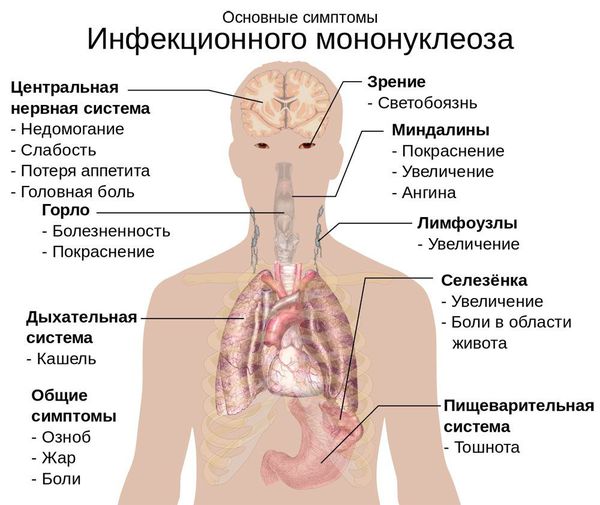
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
- Общей инфекционной интоксикации: головная боль, апатия или, напротив, возбуждение, нарушения сна, общая разбитость, суставные и мышечные боли, общая слабость, ухудшение аппетита, снижение трудоспособности.
- Органных поражений: генерализованная лимфаденопатия — увеличение лимфатических узлов в двух или более несмежных зонах.
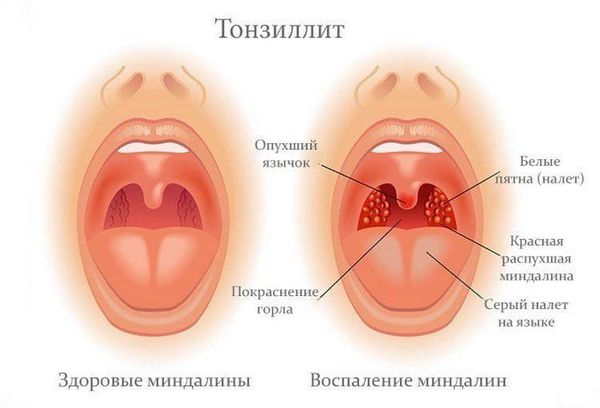
- Тонзиллита ( воспаление глоточной и нёбных миндалин). Я вляется главным при типичной форме заболевания.
- Гепатолиенальный (увеличение печени и селезёнки).
- Изменения гемограммы (показателей крови)/синдром «мононуклеоза».
- Экзантемы (сыпь на коже). Чаще всего появляется при использовании антибиотиков.
- Нарушения пигментного обмена (желтуха).
- Госпитальной абстиненции ( зависимость пациентов от медицинских учреждений и формирование у них страха смерти от болезни) .
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
Реже происходит и увеличение печени, что сопровождается нарушением её функции и развитием гепатита различной степени выраженности (доброкачественного течения) [3] [4] [6] .
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Доказана возможность трансплацентарной передачи ВЭБ при первичном инфицировании у беременных и развитие врождённой ВЭБ-инфекции у новорождённого. Эта форма проявляется в виде полиорганного поражения внутренних органов, частота и тяжесть заболевания зависит от сроков беременности [1] [3] [4] .
Патогенез инфекционного мононуклеоза
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
В некоторых случаях при неполной Т-реакции или её отсутствии пролиферация В-лимфоцитов приобретает неконтролируемое течение, что может привести к развитию лимфопролиферативного заболевания (лимфомы) [2] [4] [5] .
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
- Типичная.
- Атипичная:
- желтушная (при развитии выраженного поражения печени);
- экзантемная (при применении антибиотиков аминопенициллинового ряда);
- специфическая (выпадение одного из синдромов, например, полное отсутствие тонзиллита);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики);
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
- Разрыв селёзенки (бывает редко при значительном увеличении селезёнки и ударах в эту область) [10] .
- Синдром Дункана — редко встречающаяся форма врождённого иммунодефицита, которая является результатом дефекта Т-лимфоцитов и естественных клеток-киллеров. Болезнь характеризуется аномальным ответом на инфекции, вызванные вирусом Эпштейна — Барр. Проявляется рецидивирующими симптомами мононуклеоза, которые сопровождаются развитием гепатита, нефрита (воспаления почек), гемофагоцитарным синдромом, интерстициальной пневмонией, гемоваскулитом. Чаще всего при прогрессировании заканчивается летально.
Неспецифические:
- Асфиксия у детей ( дефицитом кислорода в органах и тканях). Возникает при надгортанном стенозе и резком увеличении лимфоидного кольца ротоглотки.
- Аутоиммунная гемолитическая анемия — аутоиммунное заболевание, при котором клетки иммунитета разрушают здоровые эритроциты.
- Энцефалит (воспаление вещества головного мозга), менингоэнцефалит (воспаление оболочек и вещества головного мозга).
- Синдром Гийена — Барре (аутоиммунный полиневрит) — аутоиммунное поражение периферической нервной системы, которое характеризуется возникновением парестезии конечностей (нарушения чувствительности), мышечной слабости и/или вялых параличей.
- Паралич Бэлла (мимической мускулатуры).
- Лимфомы: лимфома Беркитта (наиболее частая опухоль у детей Африканского региона, связанная с ВЭБ), неходжкинские лимфомы, болезнь Ходжкина).
- Назофарингеальная карцинома [2][5][6] .
Диагностика инфекционного мононуклеоза
Лабораторные методы
Развёрнутый клинический анализ крови. Вначале отмечается лейкопения ( снижение количества лейкоцитов) , затем гиперлейкоцитоз ( крайне высокое содержание лейкоцитов) , абсолютная и относительная нейтропения (снижение количества нейтрофилов), лимфоцитоз ( увеличение числа лимфоцитов) , моноцитоз ( увеличение числа моноцитов) . Характерна небольшая преходящая тромбоцитопения ( снижение количества тромбоцитов) . Наиболее специфичным признаком заболевания является появление атипичных мононуклеаров — измененных крупных Т-лимфоцитов с дольчатым ядром. Диагностическим считается их количество 10 % и более.
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Биохимические анализы крови. Повышение АЛТ и АСТ (ферментов, которые косвенно отражают состояние внутренних органов) , иногда — общего билирубина. Следует понимать, что повышение АЛТ и АСТ является частью проявления заболевания, это защитная реакция организма, проявляющаяся в усилении энергетической продукции.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Используемые ранее методы, основанные на реакциях агглютинации, таких как реакция Гоффа — Бауэра , ХД/ПБД (Хенгенуциу — Дейхера/Пауля — Буннеля — Давидсона) в настоящий момент не используются в цивилизованном мире, так как они малоинформативные, трудоёмкие и низкоспецифичные [9] .
Инструментальные методы
- УЗИ органов брюшной полости при увеличении размеров печени и селезёнки;
- рентгенография придаточных пазух носа при подозрении на синусит;
- рентгенография органов грудной клетки при подозрении на пневмонию;
- электрокардиограмма и ЭХО-кардиография при подозрении на миокардит;
- электроэнцефалография при неврологической симптоматике;
- стернальная пункция ( пункция грудины ) с цитологическим исследованием мазков костного мозга при подозрении на гематологические осложнения.
Дифференциальная диагностика
- цитомегаловирусная инфекция — реже развивается тонзиллит и увеличиваются шейные лимфоузлы, как правило количество атипичных мононуклеаров (клеток, сочетающих признаки лимфоцитов и моноцитов) менее 10 %, специфические IgM в ИФА и ПЦР;
- ВИЧ — увеличение многих групп лимфоузлов, отсутствие тонзиллита, язвенно-афтозные поражения слизистых ротоглотки и половых органов, пятнисто-папулёзная сыпь на теле, не связанная с применением антибиотиков, специфические тесты ИФА с иммуноблоттингом и ПЦР;
- аденовирусная инфекция — частое развитие конъюнктивита, диареи, ринита, атипичные мононуклеары встречаются редко, в мазках из носа выявляются специфические антитела и вирус;
- ангина — острое начало болезни, выраженная интоксикация, резкая болезненность углочелюстных лимфоузлов, печень и селезёнка не увеличены, нейтрофильный лейкоцитоз крови со сдвигом влево, положительный стрептатест, при посеве с миндалин выявляется бета-гемолитический стрептококк группы А;
- локализованная дифтерия зева — острое начало болезни, увеличение углочелюстных лимфоузлов, выраженная интоксикация, специфические плотные налёты на миндалинах, нейтрофильный лейкоцитоз со сдвигом влево, при посеве с миндалин выявляется дифтерийный микроб;
- вирусные гепатиты — тонзиллит отсутствует, шейные лимфоузлы увеличены, специфические ИФА и ПЦР пробы.
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
При тяжёлых формах возможно назначение глюкокортикостероидов, проведение комплекса реанимационных мероприятий [1] [3] [4] .
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
При лёгкой степени тяжести инфекционный мононуклеоз имеет благоприятный прогноз , обычно заболевание проходит самостоятельно. Продолжительность болезни может различаться; острая фаза длится примерно 2 недели, однако в течение ещё нескольких недель может сохраниться повышенная утомляемость. Летальность составляет менее 1 %, причиной, как правило, являются осложнения (например энцефалит, разрыв селезёнки, обструкция дыхательных путей) [9] .
В плане профилактики первичного инфицирования и развития хронического заболевания (учитывая всеобщий характер инфицированности) можно рекомендовать лишь ведение здорового образа жизни, отказ от употребления наркотиков, исключение рискованного сексуального поведения, занятие физкультурой и спортом [1] [2] [3] .
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
В связи с риском развития осложнений требуется ограничение физической активности, занятий спортом на срок до 6 месяцев (в зависимости от тяжести перенесённого заболевания), запрет на выезд в страны и регионы с жарким климатом до 6 месяцев (в зависимости от данных лабораторных тестов) [10] .
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.
Источник