Народные средства при панникулите
Панникулиты (Пн) — это группа воспалительных заболеваний, характеризующихся поражением подкожной жировой клетчатки (ПЖК), и нередко протекающих с вовлечением в процесс опорно — двигательного аппарата и внутренних органов. Болезнь встречается во всех возрастных группах, но чаще стра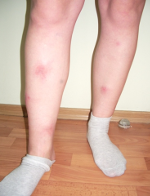
Следует отметить, что единая общепринятая классификация Пн на сегодняшний день отсутствует. Рядом авторов предложено группировать Пн в зависимости от этиологии и гистоморфологической картины. Принято выделять два вида панникулитов: преимущественно септальный (СПн) и преимущественно лобулярный (ЛПн) панникулит.
Преимущественно СПн без васкулита: узловатая эритема, склеродерма-Пн, липоидный некробиоз, эозинофильный фасциит, синдром эозинофилии-миалгии.
Преимущественно СПн с васкулитом: поверхностный мигрирующий тромбофлебит, узелковый полиартрит, кожная форма узелкового полиартериита.
Преимущественно ЛПн без васкулита: идиопатический ЛПн (болезнь Вебера-Крисчена), цитофагифеский гистиоцитарный Пн, липодерматосклероз, физический (посттравматический) Пн, неонатальный Пн, постстероидный Пн, Пн связанный с системными заболеваниями – панкреатический, люпус-Пн, подкожный саркоид, кальцифилаксия, лейкемия и лимфома, инфекционный Пн, Пн.-дефицит алфа1-антитрипсина.
Преимущественно ЛПн с васкулитом: узелковый васкулит, индуративная эритема Базена, лепрозная узловатая эритема, феномен Люцио (диффузная лепроматозная лепра), нейтрофильный ЛПн, ассоциированный с ревматоидным артритом.
До сих пор неясно, почему развивается заболевание. Вероятно, это связано с действием многих факторов. Известно, что 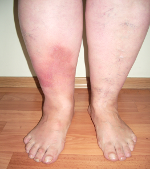
Доказано также, что при ревматических болезнях, заболеваниях поджелудочной железы, злокачественных новообразованиях и др., увеличивается риск развития Пн. Однако у большинства больных первые симптомы появляются без видимой причины, на фоне полного здоровья.
Основной клинический признак панникулитов
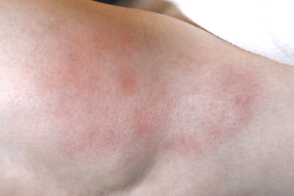
Болезненные изолированные друг от друга четко отграниченные от окружающей ткани узлы, которые имеют различную окраску (от телесной до синюшно-розовой) и размером до 5 см в диаметре. Уплотнения локализуются, как правило, на нижних конечностях. Иногда узел вскрывается с выделением маслянисто-пенистой массы, и формированием плохо заживающих изъязвлений и атрофичных рубцов.
Учитывая многообразие клинических проявлений Пн, иногда заболевшему человеку довольно трудно сориентироваться, к какому врачу обратиться в начале болезни. При любых изменениях самочувствия рекомендуется обращаться к терапевту. После проведения анализов он сможет предположить диагноз и направит больного к ревматологу. Дополнительно может потребоваться консультация пульмонолога, дерматолога, флеболога, гематолога, онколога, эндокринолога.
Если вам выставили диагноз панникулит, то это не значит, что жизнь закончилась. Старайтесь победить болезнь, может быть, не в прямом смысле. Да, вероятно, вы будете в чем-то ограничены. Но миллионы людей и с более тяжелыми заболеваниями живут яркой, полной впечатлений жизнью! Значит, сможете и вы. Примите свой диагноз, изучите все про болезнь, расспросите у врача все, что Вам непонятно и вздохните спокойно.
Панникулит сегодня – не приговор. Приходите к нам в ФГБНУ НИИР им. В.А. Насоновой и мы вместе будем бороться с Вашим недугом! Специалисты лаборатории изучения коморбидных инфекций и мониторинга безопасности лекарственной терапии являются главными экспертами в лечении и диагностике панникулитов.
Запишитесь на приём к специалисту:
- по телефонам: +7 495 109-29-10, +7 495 109-39-99
- заполнив форму обратной связи
- получить услугу заочно
Официальный сайт ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой»
Источник
Народные средства при панникулите
В качестве пускового механизма в возникновении панникулитов рассматривают различные инфекции, травмы, лекарственную непереносимость. Например, стероидный вариант, наблюдаемый у детей через 1–2 нед после прекращения глюкокортикоидной терапии. Холодовой панникулит появляется после воздействия низких температур, а искусственный развивается от введения различных препаратов. Эозинофильный панникулит считают проявлением неспецифической реакции при ряде кожных и системных заболеваний (при укусах насекомых, инъекциях). Кристаллический панникулит обусловлен отложением микрокальцинатов при гиперкальциемии, гиперурикемии.Большое значение в патогенезе спонтанного панникулита отводят нарушениям процессов перекисного окисления липидов. Антигены разрушенных клеток стимулируют продукцию антител, приводя к нарушению иммунного гомеостаза.
Панникулиты искусственно подразделяют на кожные и висцеральные, предлагая для них различные названия: панникулит Вебера–Крисчена для кожного варианта (при отсутствии лихорадки — спонтанный панникулит Ротманна-Макаи), системная болезнь Вебера-Крисчена, или системный узловатый панникулит.
М35.6. Рецидивирующий панникулит Вебера–Крисчена.
М54.0. Панникулит, поражающий шейный отдел и позвоночник.
М79.3. Панникулит неуточненный.
Клиническая картина спонтанного панникулита напоминает начало острого инфекционного заболевания или так называемую сывороточную болезнь. Инкубационный период отсутствует, заболевание начинается с недомогания, головной боли, иногда боли в мышцах, суставах и сопровождается лихорадкой различной выраженности (температура тела 37–40 °C). Заболевание протекает приступообразно с ремиссиями разной продолжительности.
Основными клиническими проявлениями панникулитов являются узлы, залегающие в подкожной жировой клетчатке. Узлы могут локализоваться на разной глубине и практически на любом участке кожного покрова. Однако у большинства больных узлы располагаются на нижних и верхних конечностях, ягодицах, реже — на груди и молочных железах, животе, кистях, лобке, щеках. Они редко бывают единичными, чаще имеют диссеминированный, множественный характер. Узлы располагаются изолированно, иногда сливаясь в конгломераты различного размера и образуя на поверхности обширные опухолевидные очаги с неровной, бугристой поверхностью и расплывчатыми границами. Узлы обычно не вскрываются, при рассасывании на их месте остаются участки атрофии.В некоторых случаях на поверхности единичных узлов или конгломератов появляется флюктуация, узлы вскрываются, выделяя желтоватую пенистую массу.Различают три варианта кожных проявлений спонтанного панникулита:
При узловатой форме единичные и множественные узлы от нескольких миллиметров до нескольких сантиметров в диаметре располагаются изолированно друг от друга, не сливаются, имеют четкие границы. Окраска элементов варьирует от цвета нормальной кожи до ярко-розовой в зависимости от глубины расположения в подкожной клетчатке.
При бляшечной форме отдельные узлы, сливаясь в конгломераты различного размера, занимают иногда всю поверхность голени, бедра, плеча, что может приводить к отеку и выраженной болезненности вследствие сдавления сосудисто-нервных пучков. Поверхность таких бляшек-конгломератов бугристая, границы их расплывчаты, консистенция плотноэластическая, доходящая иногда до склеродермоподобной. Цвет конгломератов от розового до синюшно-багрового.
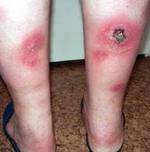
При инфильтративной форме панникулита на поверхности отдельных узлов или конгломератов появляется флюктуация, цвет очагов становится ярко-красным или багровым. Очаги принимают вид опухолевидных инфильтратов, но в отличие от последних при вскрытии отделяют желтоватую пенистую массу. Больным часто выставляют диагноз «абсцесс» или «флегмона», хотя при вскрытии очагов обычного гнойного содержимого не получают. Длительность заболевания колеблется от нескольких недель до нескольких десятков лет. Она не определяет характера течения болезни и не может служить дифференциально-диагностическим и прогностическим критерием.
Выделяют следующие формы болезни:
При хронической форме спонтанного панникулита независимо от остроты начала заболевания дальнейшее его течение имеет благоприятный для жизни характер. Общее состояние больных обычно не нарушено, а возможные рецидивы, наблюдаемые через различные промежутки времени, не отличаются по тяжести от предыдущих. При хроническом течении ремиссии продолжаются долго. Несмотря на отсутствие изменений во внутренних органах, у большинства больных при обследовании обнаруживают различные отклонения в биохимических показателях крови, отражающих функциональное состояние печени.
Подострое течение характеризуется выраженными общими симптомами, заключающимися в длительной гектической лихорадке, нарастающей слабости, изменениях в общем (лейкопения, увеличение СОЭ) и биохимическом анализах крови, указывающих на участие печени в патологическом процессе. Количество кожных высыпаний с каждым рецидивом у некоторых больных уменьшается (в терминальной стадии они могут исчезнуть), а у других больных — увеличивается.
Для диагностики панникулитов ведущее значение отводится тщательному изучению анамнеза и обследованию пациента. При постановке диагноза панникулита необходимо учитывать локализацию высыпаний, связь с возможными инъекциями лекарственных препаратов, инфекцией или травмой. Большую помощь оказывают лабораторные исследования, например, культуральная диагностика (для исключения стрептококкового фарингита при узловатой эритеме), определение концентрации антинуклеарных антител (для исключения люпус-панникулита), α1-антитрипсина (для выявления панникулита, вызванного дефицитом ингибитора протеиназ). Решающее значение имеют биопсия кожи и иммуногистологическое исследование, которые показаны при пролиферативных заболеваниях. Рентгеновский микроанализ применяют при травматическом панникулите для определения инородных тел.
Гистологическая картина панникулита представлена инфильтрацией гиподермы воспалительными или неопластическими клетками. Эпидермис и дерма в патологический процесс обычно не вовлекаются. Основные изменения отмечаются в подкожной жировой клетчатке в виде очагового неспецифического гранулематозного воспаления с замещением жировой ткани соединительной.Септальные панникулиты характеризуются воспалительными изменениями в основном в соединительнотканных перегородках между жировыми дольками, лобулярные панникулиты — преимущественным поражением непосредственно самих жировых долек.
В диагностике спонтанного панникулита необходимо учитывать клиническую картину — наличие узлов в подкожной клетчатке, локализующихся преимущественно в местах, богатых жировой тканью (бедра, ягодицы, живот, поясничная область, щеки, молочные железы), динамику течения дерматоза (рецидивирующий характер), нарушение общего состояния (лихорадка, артралгии, миалгии), отклонения в биохимических анализах крови, а также гистопатологические данные (обнаружение «пенистых клеток»).
При лечении больных учитывают клиническую разновидность спонтанного панникулита, характер течения дерматоза и общее состояние.
При узловатой и бляшечной формах с хроническим течением назначают курсовой прием витаминов-антиоксидантов: аскорбиновой кислоты в дозе 1–2 г/сут, витамина Е 10–14 мг/сут, аевита по 1 капсуле 2 раза в день, а также поливитаминов (вектрум, витрум, пиковит).
При узловатой, бляшечной и инфильтративной формах спонтанного панникулита с подострым течением назначают антибиотики (преимущественно тетрациклинового ряда), глюкокортикоиды в суточной дозе 30–40 мг до получения терапевтического эффекта, обычно наступающего через 10–12 дней, с последующим постепенным снижением дозы.
При единичных узлах эффективно внутриочаговое введение глюкокортикоидов, например, бетаметазона (дипроспана), так как при их введении в подкожную клетчатку можно не опасаться развития атрофии, появляющейся при подкожных инъекциях. Первые 2–4 обкалывания рекомендуют делать ежедневно в противоположные зоны очага, разделив дозу ампулированного препарата пополам, затем интервалы между инъекциями постепенно увеличивают до 3–5–7 дней. Всего проводят 3–7 инъекций. Курсовую дозу глюкокортикоидов при этом методе лечения значительно уменьшают по сравнению с приемом внутрь. На узлы накладывают повязки с ихтаммолом (ихтиолом), нестероидными противовоспалительными мазями, например, с индометацином, 2–3 раза в сутки или под окклюзионную повязку 1 раз в сутки, возможно проведение фонофореза.
Наибольшие трудности вызывает лечение спонтанного панникулита с острым течением. В этих случаях дозу глюкокортикоидов увеличивают (преднизолон 90–120 мг/сут). В качестве дезинтоксикационных средств применяют гемодез, декстран, раствор Рингера и изотонический раствор натрия хлорида.
Если у больных спонтанным панникулитом выявляют поражение печени, протекающее по типу жировой инфильтрации, целесообразно с самого начала в комплексное лечение включать метионин, фолиевую кислоту, кальция пантотенат, тиоктовую кислоту.
Профилактика включает санацию очагов хронической инфекции, предупреждение травм, в том числе инъекционных, ушибов и простудных заболеваний. Больным с панникулитами следует избегать длительного пребывания на солнце, по возможности ограничить метеовлияния (ветер, холод). После выписки из стационара больные должны находиться под диспансерным наблюдением дерматолога и терапевта. Рекомендуют курсовой прием ангиопротекторов, например, танакан, антистакс, кальция добезилат, витаминов: аскорутин, аевит, компливит, а также соблюдение диеты с ограничением жиров и углеводов.
Источник
Панникулит
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.
Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Источник