- Маститы у собак и кошек
- Опухоли молочных желез у собак
- Какие собаки предрасположены к появлению мастопатии?
- Какие типы новообразований наиболее распространены?
- Как обнаружить?
- Как лечить?
- Стерилизация
- Химиотерапия
- Как предотвратить болезнь?
- Обращайтесь в наши клиники круглосуточно и ежедневно
- Наружный отит
- Особенности строения наружного уха
- Острый диффузный отит
- Симптомы
- Диагностика
- Лечение
- Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
- Причины появления фурункула наружного слухового прохода
- Диагностика
- Лечение
- Острый буллёзный или геморрагический наружный отит
- Причины развития буллезного отита
- Лечение
- Мирингит
- Дерматит ушной раковины
- Рожистое воспаление ушной раковины
- Рожистое воспаление
- Лечение
- Злокачественный наружный отит (некротический наружный отит)
- Хондроперихондрит ушной раковины
- Заключение
Маститы у собак и кошек
Период вынашивания потомства и дальнейшее материнство у кошек и собак является очень важным и интересным этапом не только для животного, но и для владельца. Вместе с тем организм самки в это время становится более уязвимым к неблагоприятным факторам и подвержен многим заболеваниям, одним из которых является мастит.
— Что такое мастит
— Почему возникает мастит?
— Какие виды мастита бывают
Мастит – это воспаление молочной железы, которое возникает в результате открытой или закрытой травмы органа, воздействия на него химических, термических и (или) инфекционных агентов.
Развитию патологии также способствует галактостаз (застой молока в молочной железе). Маститы у собак и кошек обычно развиваются в послеродовом периоде, реже во время ложной лактации. Нелактационные маститы встречаются нечасто, особенно у кошек, и обычно бывают травматического происхождения.
Какие бы причины не воздействовали на молочную железу, механизмы развития воспаления остаются одни и те же: нарушается кровообращение и лимфообращение, что приводит к расстройству трофики тканей, нарушению функции выделения молока из молочной железы.
Почему возникает мастит?
Из-за чего наступает мастит, каковы наиболее частые причины его возникновения у собак и кошек?
— В период выкармливания канал молочной железы доступен для проникновения патогенной микрофлоры, потому что он имеет свойство расширяться после очередного кормления. Этому способствуют плохие санитарные условия, в которых может находится животное со своим потомством. Травмы молочной железы (микротрещины сосков, укусы насекомых, царапины и удары, наносимые потомством во время сосания молока), также приводят к развитию воспалительного процесса и наложения бактериальной инфекции.
— Если происходит ранний отъём щенков или котят от матери, молоко перестает сцеживаться, а секреция его остаётся еще какое-то время высокой.
— Гормональный сбой во время течки, который приводит к ложной беременности (явление чаще свойственно для собак). Животное проходит все этапы течки, и молоко, которое образуется в итоге, просто некому скармливать, происходит застой секрета.
Какие виды мастита бывают
В зависимости от характера течения, симптоматики и вида возбудителя, маститы классифицируют:
1. Катаральный мастит развивается как осложнение начального воспалительного процесса, и владельцу очень трудно его распознать, ведь остальные симптомы ещё не сильно видны: молочная железа безболезненна, общее состояние без изменений, но в молоке уже присутствует слизь. Поэтому катаральный мастит часто переходит в следующую стадию воспаления.
2. Серозный мастит – молочная железа увеличивается в объёме, болезненна при пальпации, в молоке присутствует серозный эксудат.
3. Фиброзный мастит – молока заметно становится меньше, общее состояние животного удовлетворительное, повышается температура тела, молочные железы опухают и в каплях молока заметно видны белые нити, это и есть фибрин.
4. Гнойный мастит – клинические признаки при данном виде мастита заметно выражены: животное отказывается от корма, температура тела высокая, наблюдается болезненность сосков, увеличение их в размере, в молоке присутствуют примести гноя (зеленоватые или желтоватые сгустки).
5. Флегмозный мастит – встречается крайне редко, но протекает очень тяжело, представляет собой обширное гнойное поражение молочной железы, которое переходит в сепсис (заражение крови).
6. Абсцедирующий мастит – характеризуется образованием под кожей или в толще молочной железы одной или несколько гнойных полостей.
7. Гангренозный мастит – это самая тяжелая и редкая форма гнойного воспаления молочной железы. Воспаление носит гнойно-некротический характер, часто осложняется сепсисом и в итоге приводит к летальному исходу.
Лечение маститов должно быть комплексным и ранним. Диагноз ставят на основе клинических данных, результатов исследования выделений из молочной железы, а также проводят УЗИ железы на исключение новообразований. Основным средством в лечении является антибиотик, который назначают с учётом чувствительности микрофлоры или широкого спектра действия. Для снятия интоксикации прибегают к инфузиям. Назначают новокаиновые блокады, массаж и масляно-мазевые компрессы. Если поражены не все отделы молочной железы нужно кормить котят или щенков только из здоровых сосков. В противном случае всё потомство переводят на искусственное питание. Оперативное лечение показано только при гнойном мастите (абсцесс, флегмона, гангрена).
Главным образом лечение кошек и собак в домашних условиях сводится к обеспечению им надлежащего ухода, и только после точно установленного диагноза ветеринарным специалистом проводить те или иные манипуляции.
Если мастит возникает при ложной беременности (в основном это у собак), то рекомендуют ограничить животное в потреблении большого количества воды, исключить из рациона молочные продукты, убрать игрушки, сделать прогулки более длинными.
Профилактика мастита
Чтобы не допустить развитие мастита у кормящей собаки или кошки, нужно соблюдать некоторые правила:
-не допускать травмирования молочных желёз (осторожно расчесывать живот, если длинная шерсть, подрезать коготки у потомства);
-если потомство небольшое, нужно проводить контроль поочередного использования всех сосков матери;
-регулярно осматривать железы на наличие ранок или трещин, соответственно обрабатывать их, если таковые есть;
-обеспечить животное чистой подстилкой, не забывать вовремя ее менять и проводить дезинфекцию пола;
-не допускать переохлаждение или перегрев животного.
Лечение мастита в домашних условиях допустимо только на ранних этапах развития, во всех других случаях нужно немедленно обращаться к ветеринарному врачу!
Все изменения, наступающие в молочной железе, не могут быть ликвидированы только антибактериальными средствами. Сейчас важное место в лечении маститов занимают препараты с направленным противовоспалительным действием, например, применение МАСТОМЕТРИНА ® в сочетании с аппликациями ТРАВМА-ГЕЛЯ .
МАСТОМЕТРИН ® в инъекциях назначают 1-2 раза в сутки в течение 5-7 дней. Точная дозировка препарата указана в инструкции. Наружно на пораженные участки молочной железы 2 раза в день наносить ТРАВМА-ГЕЛЬ до полного заживления.
Источник
Опухоли молочных желез у собак
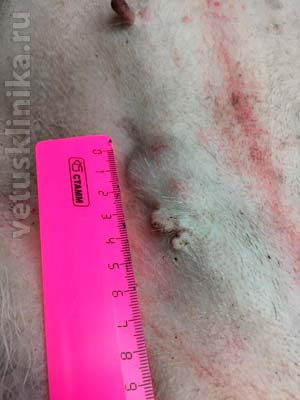
Опухоли молочных желез у собак — это наиболее распространенные новообразования. Они могут выглядеть как небольшие уплотнения в ткани, которые со временем увеличиваются. Образования, могут быть единичные или множественные. Раннее обнаружение и своевременное лечение позволяет бороться даже с самым злокачественным раком и, наоборот, самые доброкачественные новообразования с течением времени склонны озлокачествляться и приобретать неблагоприятный прогноз.
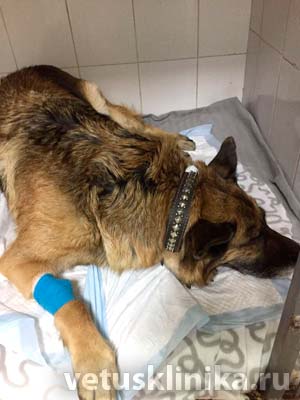
На фото: собака, немецкая овчарка, 10,9 лет, в стационаре, после проведения мастэктомии.
Какие собаки предрасположены к появлению мастопатии?
Мастопатия часто встречается у нестерилизованных собак второй половины жизни (между 5 и 10 годами возраста), хотя в некоторых случаях они могут возникать и у молодых сук до 2-х летнего возраста. Крайне редко они возникают у кобелей, тогда они очень агрессивны и у болезни — неблагоприятный прогноз.
Какие типы новообразований наиболее распространены?
Имеются несколько видов подобных новообразований: мастит и мастопатия (рак и доброкачественная опухоль). Приблизительно половина всех мастопатий у собак доброкачественные, другая половина — злокачественные.
Любые новообразования после обнаружения должны быть идентифицированы (то есть, установлена их природа) при помощи гистологического исследования (микроскопическое исследование образца ткани). Процесс взятия материала не болезнен и выглядит как укол обычным шприцом. В результате этого исследования можно сказать доброкачественное ли это новообразование, или злокачественное, и какого оно типа. Взятие биопсии абсолютно не влияет на скорость роста опухолевых клеток.
Самым распространенным типом мастопатии у собак является условно-доброкачественная смешанная опухоль. Она отличается длительным медленным ростом и отсутствием метастазирования, даже при значительных размерах.
Следующими типами доброкачественных образований по частоте обнаружения являются аденомы, фиброаденомы, протоковые папилломы. Злокачественные опухоли включают: железистые раки, солидный и анапластический рак.
Как обнаружить?
Опухоли обнаруживаются как единичные или множественные уплотнения различного размера. В случае возникновения их легко обнаружить простым ощупыванием живота животного.
Собаки в норме имеют по пять молочных желез на правой и левой стороне брюшной полости, каждая с ее собственным соском. Наиболее часто мастопатия возникает в 4-ой и 5-ой молочной железе. Нередко возникает сразу несколько уплотнений в разных местах. Признаки доброкачественных новообразований — небольшие размеры, подвижные, медленно растущие образования.
Признаки злокачественных новообразований — стремительный рост, неправильная форма, сращение с кожей или брюшной стенкой, и образование язв. Нужно помнить что невозможно определить тип мастопатии, на основании на простого осмотра.
Биопсия и цитологический анализ всегда нужны, чтобы определить доброкачественное или злокачественное образование и распознать его тип. Злокачественные могут метастазировать, то есть, распространяться по организму, давая новые очаги опухолевого роста в различных тканях и органах. Чаше всего они метастазируют сначала в лимфатические узлы, а затем в легкие. Для обнаружения метастаз животным перед операцией обязательно выполняют рентгеновские снимки легких.
Как лечить?
Наиболее распространенным методом лечения является хирургическое удаление. Противопоказаниями могут быть заболевания сердца с выраженной сердечной недостаточностью, почечная недостаточность, тяжелая сопутствующая патология.
Своевременно сделанная операция позволяет излечивать более 50% животных с диагнозом рак. Обычной операцией в подобных случаях является одностороннее удаление части или всей гряды молочных желез. В случае двухсторонних поражений, выполняется две операции с интервалом в 14 дней. Операция удаления считается средней тяжести и обычно хорошо переносится животным, возможные осложнения в основном связаны с сопутствующими заболеваниями или преклонным возрастом.
Стерилизация
По современным представлениям стерилизация животных с опухолями молочных желез нецелесообразна. Современные исследования не выявили разницы в общей и безрецидивной выживаемости у животных с раком молочной железы после проведения стерилизации и без нее. Таким образом, не следует стерилизовать животное если мастопатия уже развилась.
Химиотерапия
Химиотерапия применяется при лечении обширных, неоперабельных, метастазировавших злокачественных новооборазований, а также после операции, в случае, если высок риск метастазирования. Химиотерапия это введение лекарственных веществ, действующих разрушающе на опухолевые клетки. Это обычное капельное введение выполняется циклами с интервалом в 21 день и переносится животными, в подавляющем большинстве, вполне удовлетворительно. Шерсть при химиотерапии у собак не выпадает.
Как предотвратить болезнь?
Стерилизация животного до 2,5 летнего возраста достоверно снижает частоту образования опухолей молочных желез.
Количество родов и щенков не оказывает никакого влияния на риск развития мастопатии.
| Наименование | Цена |
|---|---|
| Прием онколога | 800 |
| Удаление опухолей молочных желез у собаки | 12000-16000 |
Обращайтесь в наши клиники круглосуточно и ежедневно
- Привезти в ветклинику вашего питомца вы можете даже ночью, сделать рентгеновские снимки и цитологию, биохимию крови можно в любое время.
- Чтобы записаться на прием к ветврачу-онкологу на консультацию в дневное время, необходимо предварительно записаться по телефону.
ВЫБОРГСКОЕ ШОССЕ, Д. 17, К.4 тел.: +7 (812) 920-77-97
Источник
Наружный отит
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП).
3.57 (Проголосовало: 7)
- Особенности строения наружного уха
- Острый диффузный отит
- Симптомы
- Диагностика
- Лечение
- Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
- Причины появления фурункула наружного слухового прохода
- Диагностика
- Лечение
- Острый буллёзный или геморрагический наружный отит
- Причины развития буллезного отита
- Лечение
- Мирингит
- Дерматит ушной раковины
- Рожистое воспаление ушной раковины
- Рожистое воспаление
- Лечение
- Злокачественный наружный отит (некротический наружный отит)
- Хондроперихондрит ушной раковины
- Заключение
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП). Как и большинство воспалительных заболеваний лор-органов, наружный отит может быть острым или хроническим.
Особенности строения наружного уха
Ушная раковина и слуховой проход покрыты кожей, переходящей на барабанную перепонку. В НСП два отдела: хрящевой и костный, на границе этих отделов определяется физиологическое сужение — перешеек, из-за чего трёхмерная модель наружного слухового прохода напоминает песочные часы. Под кожей ушной раковины и хрящевого отдела наружного слухового прохода расположен эластичный хрящ, за счет которого эта часть слухового прохода подвижна при жевании и артикуляции. В костном отделе под кожей — надкостница и кость. Кожа наружного слухового прохода отличается от любой другой тем, что в её толще находятся церуменозные железы, продуцирующие ушную серу (церумен). Функция церумена состоит в защите кожи от постоянной влажности и микроорганизмов, а наличие плёнки церумена является важным фактором нормального функционирования наружного уха. Размеры наружного слухового прохода могут заметно отличаться в зависимости от индивидуальных особенностей. Часто в области перешейка присутствуют остеофиты — костные выступы, уменьшающие просвет НСП, а иногда полностью его перекрывающие. Кпереди, кзади и книзу от ушной раковины в подкожной клетчатке расположены лимфатические узлы, которые могут воспаляться при наружном отите.
Острый наружный отит — это воспаление наружного уха, возникшее в срок до 1 мес.
Формы наружного отита:
- диффузный наружный отит;
- локальный наружный отит или фурункул НСП;
- острый буллезный (геморрагический) наружный отит;
- мирингит;
- дерматит ушной раковины;
- рожистое воспаление ушной раковины;
- злокачественный (некротический) наружный отит;
- хондроперихондрит ушной раковины.
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения — это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Фурункул — это воспаление волосяного фолликула, переходящее на подкожную клетчатку. Во входе в НСП и вокруг него растут щетинистые волоски и воспаление развивается в их фолликулах.
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
- Стадия инфильтрации: при этой стадии образуется болезненный инфильтрат кожи НСП, появляется локальная гиперемия, утолщение кожи размером около 0.5-1.5 см.
- Стадия абсцедирования — появление гнойной полости и некротического стержня в области инфильтрата. При этой стадии также определяется наличие инфильтрата, в центре которого виден желто-зелёный гнойный стержень, обычно с волосом в центре, при надавливании на инфильтрат может определяться флюктуация (присутствие жидкости в нём).
- Стадия разрешения — это выделение гноя из полости с постепенным выздоровлением.
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Можно выделить в отдельную форму, так как нередко происходит воспаление кожи ушной раковины, без вовлечения НСП. Причины заболевания — бактериальная инфекция плюс фактор сенсибилизации организма к бактериальным токсинам. При данном виде воспаления возникает покраснение и утолщение кожного покрова, с образованием маленьких серозных пузырьков, похожих на таковые при экземе. Когда пузырьки вскрываются, то образуются желтые корочки на их месте. Диагноз ставится на основании осмотра, может потребоваться консультация дерматолога. Лечение также антибактериальное и противовоспалительное, могут назначаться антигистаминные препараты.
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы. Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия. При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Источник