- Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
- Прогноз. Профилактика
- О том, как вывести жир из печени, как не допустить образования цирроза и нужно ли бояться вирусных гепатитов
- Печень в центре внимания
- Как разрушается печень
- Как победить вирусный гепатит С
- Почему нужно делать прививку от гепатита В
- «Изменения наступают в одночасье»
- «Включается кнопка, которая «убирает» человека»
- Как вывести жир из печени
Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
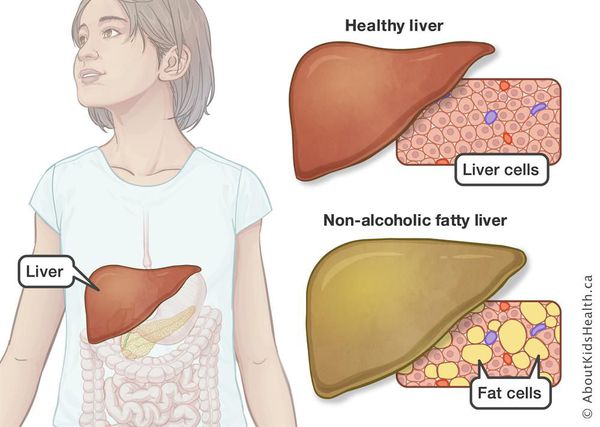
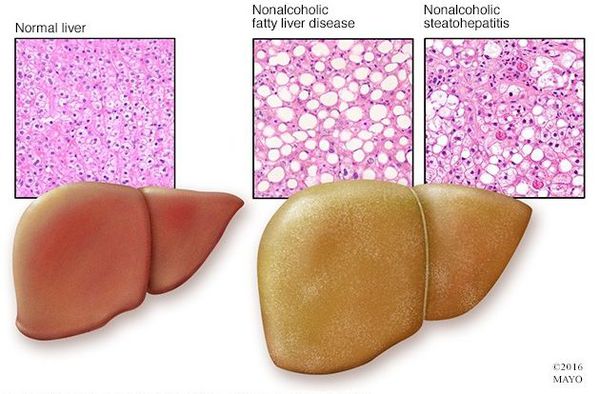
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются: [11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени (морбидное).
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
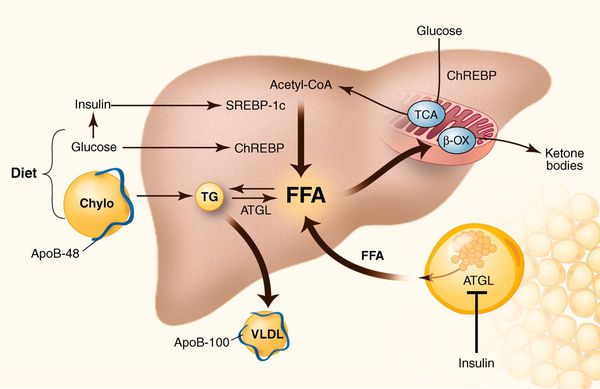
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности. [7]
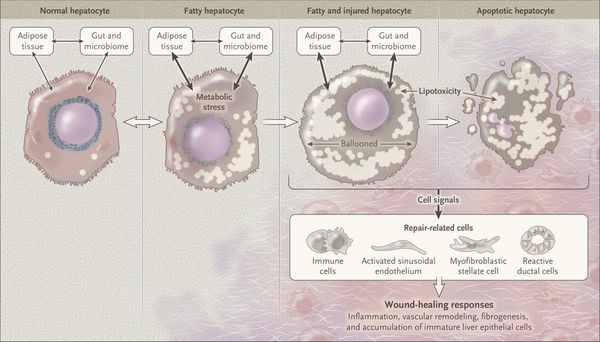
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу [9] , а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
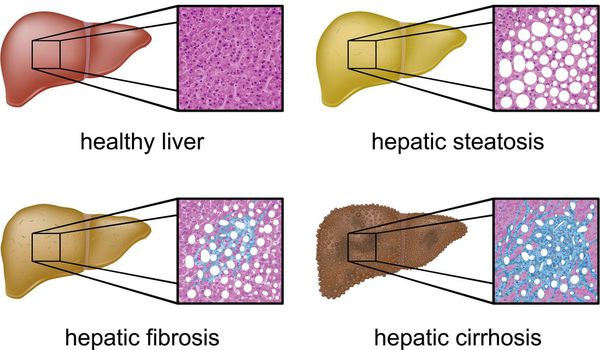
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
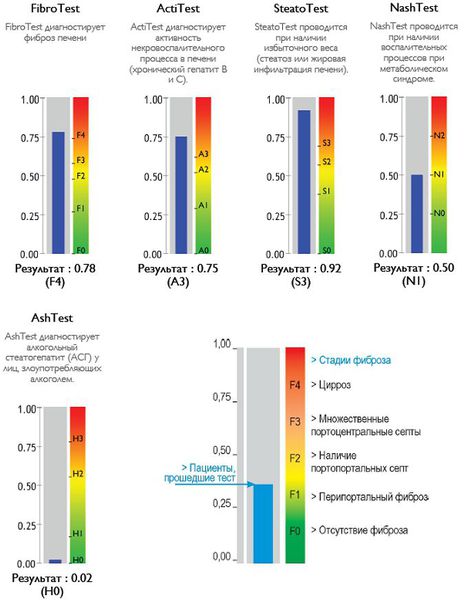
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
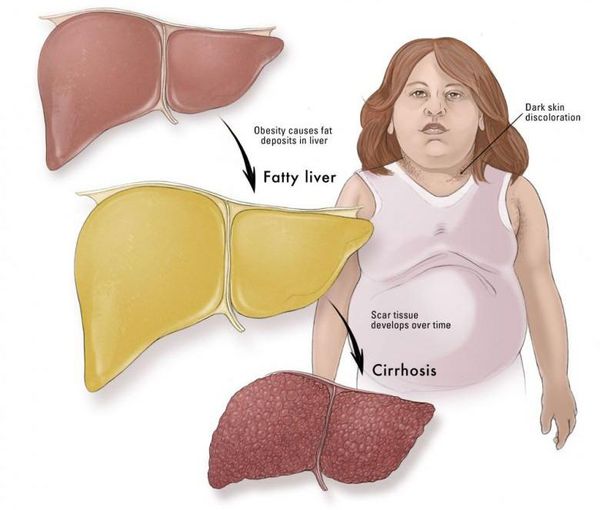
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
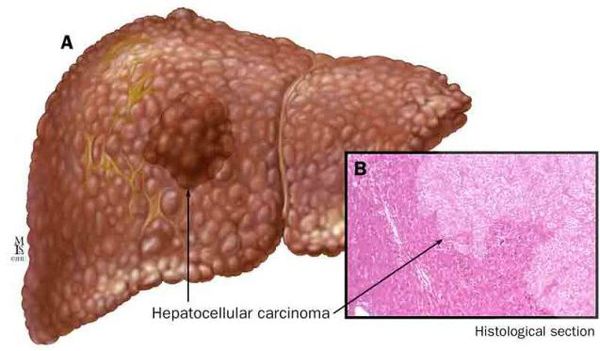
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ [4] , МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени. [3]
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
- программа «Лайт»;
- программа «Медиум»;
- программа «Премиум»;
- индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Источник
О том, как вывести жир из печени, как не допустить образования цирроза и нужно ли бояться вирусных гепатитов
отделу науки «Газеты.Ru» рассказала кандидат биологических наук Белла Лурье — член Европейской ассоциации по изучению печени, руководитель гепатологического центра «Гепатит.ру».
Печень в центре внимания
Нас постоянно убеждают, что наша печень в опасности и ее надо ежедневно «защищать». Бесконечно показывают сюжеты о том, что неправильное питание, экология, стрессы и вся наша жизнь — смертельная опасность для печени. Единственное спасение — постоянно принимать гепатопротекторы («помогают печени утром, днем и вечером» и т.д.) и пить таблетки, которые якобы «очищают печень от токсинов и шлаков». Весь этот поток информации никакого отношения не имеет к научным данным и вводит потребителя в заблуждение с единственной целью — приобретения и пожизненного употребления фактически без серьезных оснований лекарственных препаратов.
Если печень здорова, она не требует никаких таблеток. И ее не нужно никак очищать. Очищение печени — это миф, рассчитанный на непосвященных потребителей сомнительных услуг, которые не понимают смысла процессов, происходящих в печени. Ведь сама печень выполняет функцию очищения организма от токсинов, поступающих в него с пищей или образующихся в результате обмена веществ. Эти токсические вещества в печени обезвреживаются путем их химической переработки. Печень — это не сито, через которое токсические вещества проходят и которое нуждается в очистке. Печень — это химический завод, поэтому «очистка печени» — это абсолютная лженаука.
Печень не нуждается в таблетках, если она здорова.
Как разрушается печень
Но заболевания печени существуют, и они действительно очень опасны и могут угрожать жизни, если своевременно их не лечить. Заболевания печени всегда связаны с тем, что на нее действуют реально разрушающие ее факторы. Такими факторами являются: вирусы гепатитов В и С, алкоголь, жировое перерождение и редкие наследственные заболевания.
При всех этих заболеваниях печень утрачивает свою уникальную способность к самовосстановлению (ее частично можно отрезать, и она восстановится полностью), а вместо разрушенной печени вырастает другая ткань (соединительная или жировая), которая не выполняет функции печени и по своей структуре значительно от нее отличается. Печень становится плотной, нарушается кровоток, что в исходе заболевания заканчивается кровотечением из расширенных вен пищевода, желудка и так далее. Конечная стадия заболевания — цирроз и первичный рак печени.
Поэтому любое заболевание печени требует лечения, цель которого в первую очередь — убрать причину, вызывающую разрушение печени, и не допустить формирования цирроза. Это значит, что разные заболевания печени лечатся по-разному.
Не существует одной чудодейственной таблетки от всех болезней печени.
Из основных причин, разрушающих печень, главными и самыми распространенными во всем мире являются вирусы гепатитов B и C.
Число людей, зараженных гепатитом В и С, доходит до сотен миллионов. И число заболевших в мире постоянно увеличивается.
Заразиться вирусами гепатита С и В легко, например, у дантиста, на маникюре, при операциях, нанесении татуировок и т.д. Любое вмешательство, которое связано с контактом с кровью, может привести к заражению вирусом гепатита B и C. Вирус гепатита В передается половым путем, а также от матери к ребенку во время беременности, в отличие от вируса гепатита С. Бытовым путем вирусы не передаются.
Учитывая легкость заражения вирусами, мы все находимся в группе риска.
Как победить вирусный гепатит С
Невероятные достижения медицинской науки позволили нам объявить вирусный гепатит С излечимым заболеванием! Существуют современные высокоэффективные противовирусные препараты прямого действия, которые комфортны для употребления и не оказывают побочных действий, ухудшающих качество жизни во время лечения. Однако эти препараты требуют обязательного назначения врачом и правильного контроля во время лечения, так как кроме прямого действия на вирус они могут вмешиваться в очень важные обменные процессы.
Выздоровление при лечении вирусного гепатита С происходит не в 100% случаев. Результат во многом зависит от того, насколько вовремя пациент обратился к врачу. Это означает, что необходимо регулярно проверяться на вирус гепатита С.
Почему нужно делать прививку от гепатита В
Что касается гепатита B, то это более заразное и опасное вирусное заболевание. В отличие от гепатита С, гепатит B — неизлечимое, но контролируемое заболевание. Это означает, что единственной целью лечения гепатита В является сохранение здоровой печени, в которой останется вирус. Однако этот вирус не должен быть активным и являться угрозой формирования цирроза.
В некоторых случаях необходимо назначать противовирусные препараты, которые хотя и не могут убить вирус полностью, но делают его неактивным и неопасным.
Огромным достижением является наличие прививки от гепатита В, которую делают во всем мире более 30 лет, а в России — около 20 лет, всем новорожденным в первые сутки после рождения. Эта прививка защищает от вируса в течение 5–8 лет, а затем требуется ревакцинация. К сожалению, под защитой закона находятся только маленькие дети, остальные должны самостоятельно заботиться о своем здоровье и регулярно делать прививку себе и своим детям.
«Изменения наступают в одночасье»
Все изменения, которые вызывают вирусы в печени при гепатитах B и C, никак не проявляются. Потому что вирусы очень маленькие, а печень очень большая. И пока процессы идут, человек может хорошо себя чувствовать, хорошо выглядеть. У него даже могут быть хорошие анализы. Изменения наступают неожиданно, вдруг, сразу. Ухудшается общее самочувствие, появляется слабость, желтизна кожи, зуд, может появляться жидкость в брюшной полости. С этого момента, к сожалению, ничем уже нельзя помочь, кроме поддерживающей симптоматической терапии. Именно поэтому так важно регулярно обследоваться и своевременно обращаться к врачу.
Вирусные гепатиты не катастрофа, если своевременно обратиться к врачу.
Еще одно очень важное и распространенное заболевание, которое носит характер эпидемии, — жировой гепатоз. Сейчас в мире каждый четвертый поражен этой болезнью. Заболевание заключается в том, что из-за гормональных и обменных нарушений в организме жир начинает откладываться во внутренних органах — в печени, почках, сердце и кровеносных сосудах, поджелудочной железе. Следствием этого является поражение печени вплоть до цирроза, сахарный диабет, сердечно-сосудистые заболевания и их осложнения — инфаркт и инсульт.
«Включается кнопка, которая «убирает» человека»
Причину жирового гепатоза многие связывают с неправильным образом жизни — питанием и физическими нагрузками. Это важная сторона патологического процесса, но не единственная. Основной причиной заболевания является метаболический синдром. Это комплекс обменных и гормональных изменений в организме, которые, как правило, возникают в связи с возрастными изменениями. Хотя в последнее время часто наблюдаются и у достаточно молодых людей.
Под действием внешних, нам не известных обстоятельств или в результате возрастных, генетически запрограммированных процессов «включается условная биохимическая кнопка». Она запускает целый ряд патологических обменных и гормональных процессов, которые вызывают смертельно опасные заболевания.
Угрозой для жизни являются осложнения в виде инфаркта и инсульта, сахарного диабета, цирроза.
Лечить жировой гепатоз можно только одним способом: убрав причину — метаболические нарушения. Причину жирового гепатоза лечит врач-эндокринолог. Смысл лечения заключается в том, что необходимо специальными препаратами восстановить нарушенные метаболические показатели. Однако одни медикаменты не помогут. Обязательной частью лечения является правильное питание (пожизненно, не в режиме «диеты») и физические нагрузки. Именно физические нагрузки восстанавливают в организме те важные процессы, которые нарушены.
Как вывести жир из печени
Для того чтобы убрать жир из печени, требуются усилия двух врачей — эндокринолога, который лечит причину заболевания, и гепатолога, который лечит следствие заболевания. Убрать жир из печени, так же как и из других внутренних органов, можно только соответствующими лекарственными препаратами.
Важно понимать, что жировой гепатоз — это внутреннее ожирение. Почти всегда это заболевание сопровождается и внешним ожирением, избыточной массой тела. В результате успешного лечения мы получаем не только здоровую печень, но и снижение массы тела. Внешние изменения пациентов при лечении метаболического синдрома всегда обращают на себя внимание, хотя и не являются прямой задачей лечения. Результатом лечения жирового гепатоза является не только восстановление нормальной работы печени, но и нормализация процессов, угрожающих жизни.
Реальным результатом лечения метаболического синдрома является увеличение продолжительности и качества жизни.
Любые серьезные заболевания печени поддаются лечению или контролю и не являются смертельно опасными, если вы обращаетесь к специалистам своевременно.
Источник