- Тромбоцитопеническая пурпура. Лечение народными средствами
- Тромбоцитопения
- Классификация болезни
- Формы болезни
- Наследственная форма
- Продуктивная форма
- Форма разрушения
- Форма болезни у новорожденных
- Синдром Эванса-Фишера
- Вирусная форма
- Посттрансфузионная форма
- Лекарственная форма
- Идиопатическая пурпура
- Причины возникновения пурпуры
- Форма потребления
- Гемолитико-уремический синдром
- Форма перераспределения
- Форма разведения
- Симптомы
- Диагностика
- Лечение
- Медикаментозная терапия
- Немедикаментозная терапия
- Терапия при беременности
- Народные методы лечения
- Диетическое питание
- Опасность
- Профилактика
Тромбоцитопеническая пурпура. Лечение народными средствами
Тромбоцитопеническая пурпура, или болезнь Верльгофа характеризуется геморрагическими изменениями в виде кровотечений и кровоизлияний под кожу, следствием которых является существенное снижение количества тромбоцитов, которые несут ответственность за свертываемость крови.
Тромбоцитопеническая пурпура — болезнь Верльгофа
● Если говорить о различных заболеваниях крови, существует большая разница между ними, связанная с нарушением строения или функций тех или иных клеток крови: тромбоцитов, эритроцитов, лейкоцитов и др. И еще с патологическим изменением их числа в сторону снижения, увеличения или свойств плазмы. Рассмотрим геморрагические диатезы, связанные с нарушением тромбоцитарно-сосудистого гемостаза – тромбоцитопатию (склонность к функцинальным нарушениям тромбоцитов) и тромбоцитопению (снижение общего количества тромбоцитов).
● По механизму развития заболевания, то есть патогенезу, известно несколько групп, имеющих общий патогенез тромбоцитопении: укорочение продолжительности жизни тромбоцитов, обусловленное наличием антител к тромбоцитам. Бывают два вида – гаптеновая иммунная и аутоиммунная тромбоцитопения. Аутоиммуная тромбоцитопеническая пурпура может быть первичной и вторичной. Ведущее значение в развитии гаптеновых (иммунных) форм тромбоцитопении имеют некоторые инфекционные заболевания и медикаментозные препараты.
● Тромбоцитопеническая пурпура характеризуется появлением на коже геморрагий (кровоизлияний) и синяков различной формы и величины вследствие ушибов, а также маточных, десневых и носовых кровотечений. Заболевание усугубляется малокровием (железодефицитной анемией) различной тяжести. При лабораторном исследовании тромбоцитопении наблюдаются снижение количества тромбоцитов в анализах периферической крови, а по специальным анализам (по Айви, Дьюку) – удлинение времени кровотечения, положительные пробы на ломкость капилляров.
Тромбоцитопеническая пурпура. Консервативное лечение
● Для лечения иммунных тромбоцитопений лечащий врач назначает иммунодепрессанты: винкристин, азатиоприн, циклофосфан и др. по отдельности или в комплексе с преднизолоном. Эти средства применяют при неэффективной стероидной терапии и удаленной селезенки (спленэктомии). Когда представляется возможным, осуществляют кровоостанавливающую терапию посредством тампонады – методики остановки кровотечения или создания условий для оттока жидкости, изоляции здоровых тканей от инфицированных участков во время оперативного вмешательства путем заполнения полости или раны сальником или марлевым тампоном.
● Проводятся инъекции местные или внутривенные аминокапроновой кислоты. Тромбоцитопеническая пурпура требует пристального диспансерного наблюдения у лечащего врача, категория этих больных должна избегать вирусных и инфекционных заболеваний и отказаться от приема некоторых медикаментов, список которых предоставит доктор.
● В отношении тромбоцитопатии следует отметить, что в основе этого недуга лежит наследственная (врожденная) ил приобретенная неполноценность тромбоцитов. При этом заболевании возможна непостоянная тромбоцитопеническая пурпура (снижение количества тромбоцитов), связанная с укорочением продолжительности жизни дефектных тромбоцитов. При постановке диагноза эти факты имеют большое значение и являются основным отличием от аутоиммунной тромбоцитопенической пурпуры.
Тромбоцитопеническая пурпура. Режим дня и питания
● После выписки из стационара больной должен соблюдать следующий режим:
1. Обеспечить полноценный сон (8-10 часов в сутки);
2. Утренняя зарядка (продолжительностью 15-30 минут) и водные процедуры (теплый душ);
3. Дозированная физическая нагрузка (не допускать перегрузок);
4. Наладить дневной сон (1-1,5 часа);
5. Прогулки на свежем воздухе – 5 часов в летний период и 1,5-2 часа – в зимний;
6. Не загорать, избегать солнечных инсоляций.
7. Избегать контакта с больными вирусными и инфекционными заболеваниями (ОРВИ, ОРЗ, грипп и другие), не переохлаждаться.
● Пациенты с этой патологией должны принимать пищу дробно (не менее 4-5 раз в день). Рацион питания состоит из легкоусвояемых белков (мясо птицы, говяжья и телячья печень, мясо телятины, речная рыба – сазан, судак, окунь, щука, скумбрия, сардины; озерная и морская рыба (окунь, семга, треска, стерлядь). Можно есть 2-3 раза в неделю по 20-25 г красной икры. Растительные белки: белокочанная, брокколи и цветная капуста, баклажаны, тыква, кабачки, по 30-35 г всех видов орехов, тыквенные или подсолнечные семечки (1-2 ст. ложки), свежие грибы, горох, чечевица, фасоль.
● Молочные продукты: 1% кефир, 2,3% молоко, 1% простокваша, кефирная активия и актимель без добавок, 1% кефирная активия, 5% творог, 17-30% сыр, 15-20% сметана, 10% сливки, 5 штук перепелиных яиц в неделю (вареных вкрутую или в виде омлета). Приготовленные на воде гречневая, пшенная, рисовая и геркулесовая каши.
● Сезонное употребление ягод, овощей и фруктов: яблоки, свежие гранаты, цитрусовые (если нет аллергии к ним). Хлебобулочные изделия: бородинский хлеб, докторский с отрубями, галеты с отрубями, простые сушки, хлебцы с овощными добавками. Готовить пищу на пару или в отварном, тушеном, запеченном виде (без корочки).
● Напитки: черный или зеленый свежезаваренный чай, ягодные неконцентрированные муссы, морсы и настои, компот из сухофруктов; свежемолотый в зернах кофе (150 мл в день), какао с молоком или со сливками 1 р в день.
Тромбоцитопеническая пурпура. Рецепты народной медицины
Поскольку тромбоцитопеническая пурпура относится к геморрагическим диатезам, народная медицина рекомендует применение кровоостанавливающих сборов.
● Кровохлебка лекарственная. Применяется при почечных, желудочных, кишечных и маточных кровотечениях. Прокипятите на медленном огне 15-20 минут 2 ст. ложки измельченных корней растения в 250 мл кипятка, через 2-3 часа процедите. Принимать каждый час по две ст. ложки в теплом виде за 20 минут до приема пищи. Кровохлебка обладает вяжущим действием, ее следует принимать с 1 ч. ложкой любого варенья.
● Крапива двудомная. Прокипятите 10 минут на медленном огне 1 ст. ложку сухих листьев в 250 мл кипятка, остудите и процедите. Принимайте 4-5 р в день по 2 ст. ложки при всех видах кровотечений.
● Кора калины. Варить полчаса на медленном огне 4 ч. ложки измельченного сырья в 300 мл кипятка, после процеживания долейте кипяченой воды до первоначального объема. 3-4 р в день по две столовые ложки. При всех видах кровотечений.
● Сбор трав. Перемешать по 25 г цветков и листьев тысячелистника, огуречных сухих плетей и пастушьей сумки. Одну ст. ложку смеси заварите на 5-6 часов пол-литра кипятка. По 150-180 мл 3 р в день за 20 минут до приема пищи. Следующие рецепты рекомендуются при малокровии (анемии).
● Прокипятите 10 минут в одном литре кипятка 5 ст. ложек плодов шиповника, укутайте на ночь. Пейте вместо чая с вареньем или медом.
● Добавьте 1-2 ложки сметаны 15-20% жирности, 15 мл меда к 200 г тертой моркови, тщательно смешайте и съешьте в течение дня.
● Для кроветворения очень ценным напитком считается свекольный свежевыжатый сок свеклы. Принимайте по 50 мл свекольного сока с добавлением такого же количества морковного и огуречного соков. В начале лечения принимайте сок один раз утром вместо завтрака, а затем – 2-3 раза в неделю.
● Витаминизированная смесь. Просушите и измельчите по 300 г инжира, кураги, чернослива и изюма. Добавьте сок 3 лимонов, 300 г меда и перемешайте. Поместите смесь в стеклянные баночки небольшого объема (100-150 мл) и поставьте на хранение в холодильник. Принимайте каждое утро во время завтрака по 1 десертной ложке.
Спасибо, друзья, что дочитали статью до конца. Дай вам Бог здоровья.
Источник
Тромбоцитопения
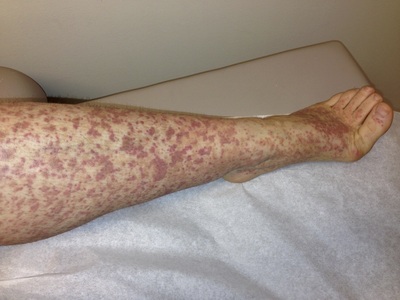
Тромбоцитопения может являться как самостоятельным заболеванием, так и симптомом патологий других органов. Данный вид заболевания получил название «вторичная тромбоцитопения». Это заболевание встречается как у детей, так и у взрослых, однако наиболее характерно оно для школьников и людей среднего возраста.
Классификация болезни
По продолжительности и тяжести симптомов болезнь можно классифицировать как:
- острую (протекает практически бессимптомно, срок воздействия на организм больного не более полугода);
- хроническую (симптомы проявляются постепенно, заболевание длится более 6 месяцев, длительность лечения может доходить до двух лет).
Формы болезни
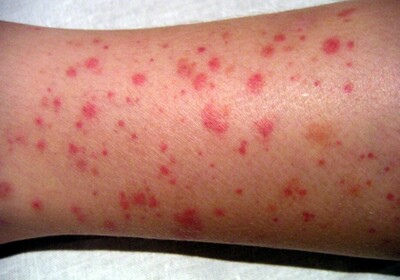
Мегакариоциты – это относительно большие клетки, имеющие длинные, заполненные цитоплазмой отростки, которые в ходе созревания, отделяясь от материнской клетки, попадают в кровоток. Эти отростки собственно и являются тромбоцитами. Стоит заметить, что из одной донорской клеточки может образоваться до 8000 тромбоцитов.
За образование мегакариоцитов отвечает гормон – тромбопоэтин, образующийся в печени, почках и мышечной ткани. Стоит отметить, что между количеством красных клеточек и тромбопоэтина существует прямая зависимость: чем больше образуется тромбоцитов, тем сильнее тормозится синтез тромбопоэтина. Эта закономерность позволяет поддерживать количество вышеуказанных элементов на стабильном уровне.
В случае, если на любом из указанных выше этапов происходит сбой, количество тромбоцитов в сыворотке крови снижается, вызывая тромбоцитопению.
С учетом причин и механизмов развития заболевание может принимать следующие формы:
- наследственную;
- продуктивную;
- разрушенную;
- потребления;
- распределения;
- разведения.
Наследственная форма
В большинстве случаев данный вид патологии проявляется при наличии прочих сопутствующих врожденных аномалий. А основными ее причинами являются различного рода генетические нарушения (мутации):
- Синдром Вискота-Олдрича. Вызывается генетическими мутациями, в результате которых происходят изменения размера тромбоцитов в сторону их уменьшения (диаметр красной клеточки не превышает одного микрометра). Из-за аномального изменения структуры клеточки происходит их быстрое разрушение в селезенке (в течение 1-2 часов).
- Аномалия Мея-Хегилина. Крайне редко встречающаяся генетическая аномалия, вызывающая нарушение процесса отделения тромбоцитов от мегакариоцитов. В результате, чего происходит сокращение их количества в сыворотке крови, а также увеличение их диаметра до семи микрометров. Параллельно этому может наблюдаться угнетение образования новых лейкоцитов.
- Амегакариоцитарная тромбоцитопения (врожденная). В большинстве случаев патология встречается у детей в младенческом возрасте. Ее появление связывают с нарушениями в работе костного мозга.
- Синдром Бернара-Сулье. Проявляется в младшем возрасте и лишь в случае, если ребенок унаследовал дефектный ген от одного из родителей. Для этого вида болезни характерно образование функционально дефектных красных клеточек, имеющих к тому же гигантский диаметр более 8 микрометров.
- TAR-синдром. Наиболее редкая причина возникновения отклонения спровоцирована отсутствием обеих лучевых костей.
Продуктивная форма
К данной группе относят патологии, связанные с нарушением процесса образования тромбоцитов в красном костном мозге. К причинам ее возникновения можно отнести:
- Лейкоз в острой форме. Проявление патологии связано с процессом мутации стволовых клеток, связанной с образованием клеток-клонов, лишенных возможности выполнять свои основные функции. С течением времени происходит полное замещение здоровых клеток костного мозга на бесплодные «клоны», что в свою очередь уменьшает количество новообразованных клеток крови (лейкоцитов, лимфоцитов и эритроцитов).
- Миелодиспластический синдром. Этот синдром связан с невозможностью производства костным мозгом достаточного количества здоровых клеток. Процесс этот связан с невозможностью их созревания. В результате, чего образуется большое количество функционально несостоятельных клеток, которые в результате действия защитных механизмов подвергаются саморазрушению (апоптозу).
- Апластическая анемия – снижение выработки новых кровяных телец.
- Метастазы. На последних стадиях онкологического заболевания происходит миграция опухолевых клеток (образование метастазов). Покидая первичный очаг, раковые клетки распространяются с кровотоком по организму. Оседая в здоровых тканях и органах, начинается процесс их активного размножения, что приводит в свою очередь к угнетению процесса кроветворения в костном мозге.
- Миелофиброз. Происходит процесс мутации стволовых клеток и замены здоровых клеток костного мозга на рубцовую ткань. Далее организм, стараясь компенсировать данное состояние, увеличивает производство новых кровяных клеток в печени и селезенки, что приводит к увеличению их размеров.
- Острая и хроническая лучевая болезнь. Ионизирующее излучение оказывает разрушительное воздействие на клетки костного мозга, приводя к их отмиранию или же к образованию различного рода мутаций.
- Хронический алкоголизм. Употребление больших доз спиртосодержащих напитков приводит к угнетению процессов кроветворения в красном костном мозге, провоцируя снижение содержания в крови лейкоцитов и эритроцитов.
- Цитостатические медикаментозные средства. Лекарственные средства этой группы применяются в онкологии для воздействия на процесс деления и роста раковых клеток. К сожалению, подобному воздействию подвергаются и здоровые органы.
- Аллергия на определенные медикаменты (диуретики, определенные виды антибиотиков, антидепрессанты, противосудорожные и противовоспалительные препараты, средства для коррекции уровня сахара в крови).
- Дефицит витаминов группы В (в особенности В 12) и фолиевой кислоты.
Форма разрушения
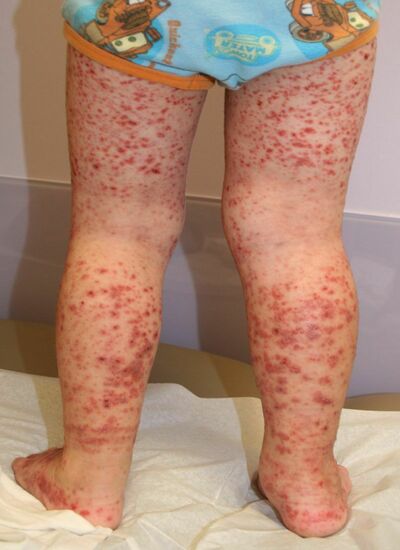
- у новорожденных;
- у больных, страдающих от синдрома Эванса-Фишера;
- в случае заражения некоторыми видами вирусов;
- в случае приема некоторых видов лекарственных средств;
- при идиопатическом тромбоцитопеническом пурпуре.
Форма болезни у новорожденных
Возникает в случае несоответствия антигенов, расположенных на поверхности тромбоцитов ребенка, антигенам, расположенным на поверхности красных клеточек матери. Иммунные клетки материнского организма, поступая в кровеносную систему ребенка через плаценту, разрушают его собственные тромбоциты. Описанный выше процесс происходит до 20 недели беременности.
Синдром Эванса-Фишера
Синдром возникает, как следствие развития системных аутоиммунных заболеваний –поражение печени и суставов, системная красная волчанка.
Вирусная форма
В процессе размножения вирусных клеток происходит образование специфических антител, провоцирующих разрушение красных клеточек в селезенке. Вирусами способными спровоцировать болезнь являются: корь, краснуха и грипп.
Посттрансфузионная форма
Патология является следствием реакции организма на чужеродные донорские тромбоцитарные клеточки.
Лекарственная форма
Некоторые лекарственные средства способны после приема связываться с антителами на поверхности клеток, вызывая в организме пациента защитную иммунную реакцию из-за которой происходит разрушение тромбоцитов в селезенке. К препаратам с подобными свойствами относят: «Хинидин», «Мепромбамат», «Хлорихин», «Гепарин» и некоторые виды антибиотиков.
Идиопатическая пурпура
Этот вид патологии характеризуется резким снижением количества красных клеточек в периферической крови при неизменном уровне остальных элементов.
Причины возникновения пурпуры
Современная наука не может выявить точную причину возникновения заболевания. Наиболее популярной теорией является комплексное воздействие внешних негативных факторов и наследственной предрасположенности. Негативные факторы, способные спровоцировать появление болезни:
- некоторые виды бактериальных и вирусных инфекций;
- побочные эффекты некоторых прививок;
- негативное воздействие солнечной радиации;
- длительное переохлаждение;
- воздействие некоторых видов лекарственных средств.
Механизм возникновения болезни можно объяснить нахождением на поверхности тромбоцитарных клеток – антигенов, которые в случае наличия каких-либо мутаций провоцируют выработку специфических антител, способных взаимодействовать с антигенами и разрушать клетку-носитель.
В случае наличия эссенциальной формы болезни селезенка вырабатывает антитела к антигенам собственных тромбоцитов, которые, закрепляясь на мембранах красных клеточек, помечают их. Помеченные клеточки, проходя с кровотоком через селезенку, отсеиваются и разрушатся.
Благодаря снижению количества красных клеточек в крови начинается их усиленная выработка клетками печени. Скорость вызревания мегакариоцитов и образования тромбоцитов в костном мозге значительно увеличивается. Однако, с течением времени компенсационные возможности костного мозга ослабляются, провоцируя появление первых признаков болезни.
Форма потребления
Активация клеток происходит в сосудистом русле, запуская механизм свертываемости крови. Благодаря усиленной выработке тромбоцитов костный мозг исчерпывает возможности по их созданию, что собственно является причиной возникновения патологии. В случае, если вовремя не начать терапию, уменьшение уровня тромбоцитов в крови может стать фатальным.
К активации форменных элементов может привести:
- Тромботическая пурпура. Провоцируется недостаточным количеством простациклина в крови. Данный фактор вырабатывается клетками эндотелия, благодаря своим свойствам простациклин мешает склеиванию тромбоцитов. В случае нарушения его выработки происходит точечная активация выработки красных клеточек, способствующих образованию различного рода тромбов, повреждающих сосуды и способствующих развитию внутрисосудистого гемолиза.
- Синдром диссеминированного внутрисосудистого свертывания является последствием сильного поражения внутренних органов, вследствие которых способность организма вырабатывать тромбоциты истощается, благодаря чему происходит образование множественных тромбов, способных оказывать негативное влияние на кровоснабжение и функционирование внутренних органов (в первую очередь, мозга и почек). Как следствие этого состояния происходит усиление выработки веществ, ухудшающих свертываемость крови, которые со временем разрушают образовавшиеся тромбы и восстанавливают нормальное кровообращение. Однако, в некоторых случаях кровь полностью утрачивает способность к свертываемости, что приводит к повышенному риску возникновения кровотечений, способных, кроме всего прочего, привести к летальному исходу.
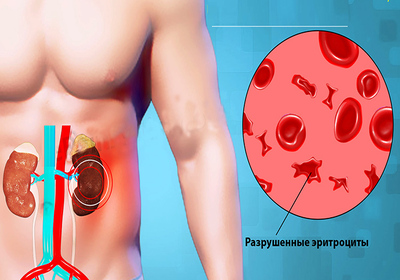
Гемолитико-уремический синдром
Форма перераспределения
В нормальном состоянии в клеточках селезенки откладывается треть от образуемых тромбоцитов. Как следствие у некоторых видов хронических заболеваний происходит увеличение селезенки в размере. Также увеличивается и способность селезенки депонировать тромбоциты (в некоторых случаях до 100% от общего количества красных клеточек). Увеличение селезенки может быть спровоцировано циррозом, системной волчанкой, онкологией, употреблением алкоголя и некоторыми видами инфекций.
Форма разведения
Развивается у людей, перенесших процедуру переливания большого количества донорской крови, плазмы или иных видов физиологических жидкостей. В итоге концентрация собственных тромбоцитарных клеток снижается до уровня, на котором поддержание нормальной свертываемости крови становится невозможным.
Симптомы
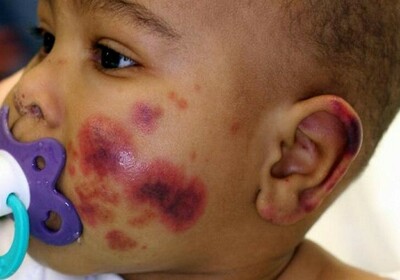
К наиболее часто встречающимся симптомам патологии относят:
- Кровоизлияния под кожу или в слизистые ткани. В результате, чего на теле образуются пятна красного или синего цвета, которые не исчезают при механическом воздействии и не причиняют какого-либо дискомфорта. Размер поражения варьируется от нескольких миллиметров до нескольких сантиметров. Параллельно этому может происходить образование синяков.
- Кровоточивость десен. Проявляется на большой поверхности и не прекращается на протяжении большого промежутка времени.
- Слабость сосудов носоглотки. Причиной носового кровотечения может являться чихание, простудные заболевания, раздражение слизистой носа и микротравмы. Выходящая их носоглотки кровь имеет ярко выраженный артериальный цвет (насыщено красный). Длится кровотечение довольно продолжительное время.
- Проявление крови в моче. Происходит из-за единичных или множественных кровоизлияний в слизистые ткани мочевого пузыря или мочевыводящих путей.
- Внутрижелудочные кровотечения. Являются следствием повышения ломкости сосудов слизистой желудка и кишечника, а причиной возникновения зачастую являются механические травмы.
- Менструальные кровотечения, отличающиеся от обычной интенсивности и длительности.
Диагностика

- общий и развернутый анализ крови;
- оценка времени кровотечения по Дьюку;
- забор образца костномозговой ткани (пункция);
- замер времени свертываемости крови;
- генетический анализ (актуален при подозрении на наличие наследственной формы заболевания);
- определение количества антител в пробе крови (исследуется соотношение специфических антител и красных клеточек);
- проведение ультразвуковой диагностики и магнитно-резонансной томографии (дает возможность изучить состояние сосудов и органов, а также определить размер печени и селезенки).
Лечение
Терапию патологии проводит квалифицированный врач-гематолог. Определяющий состав терапии назначается только после проведения всесторонней диагностики и оценки состояния здоровья пациента:
- Легкая тяжесть заболевания (от 50000 до 150000 тромбоцитов на микролитр крови). Стенки капилляров не имеют видимых повреждений, их целостность не нарушена. Значительные по объему кровотечения не наблюдаются. В этой стадии патологию возможно вылечить без применения лекарственных средств. Происходит выявление причины появления болезни. В случае, если причина была устранена, симптомы патологии проходят со временем. Как правило, госпитализация заболевшего не требуется.
- Средняя тяжесть заболевания (от 25000 до 50000 тромбоцитов в микролитре крови). Начинают проявляться кровотечения в ротовую полость и носоглотку. При незначительном воздействии происходит образование синяков и гематом, периодически образуются значительные по размеру кровоподтеки. Существует значительный риск развития внутрижелудочных и внутрикишечных кровотечений. В данном случае, требуется проведение медикаментозной терапии. Лечение проводится в условиях амбулатории.
- Тяжелая степень патологии (количество красных клеточек — 20000 единиц на микролитр и меньше). Могут возникать спонтанные подкожные кровотечения, проявляется геморрагический синдром. В связи с потенциальной опасностью лечение пациента проводится исключительно в условиях стационара.
Медикаментозная терапия

- купирование кровотечений;
- устранение причины патологии;
- терапия заболевания, спровоцировавшего появление тромбоцитопении.
Наиболее часто для лечения тромбоцитопении используются следующие лекарственные средства:
- стероидные противовоспалительные средства;
- «Интраглобулин», «Имбиогам»;
- «Реводейд»;
- Витамин В 12.
Немедикаментозная терапия
Лечение заболевания может осуществляться при помощи оперативных и терапевтических методов и мероприятий. Чаще всего врачи-гематологи используют:
- Трансфузионную терапию — переливание больному донорской крови и ее препаратов.
- Резекция селезенки. Селезенка является одним из основных органов, в котором происходит разрушение тромбоцитарных клеток. В особо тяжелых случаях гематолог может прибегнуть к ее полному или частичному удалению, что способствует нормализации уровня тромбоцитов в крови.
- Трансплантация костного мозга. Для того, чтобы избежать отторжения пересаженных клеток, перед проведением процедуры пациенту назначаются препараты, подавляющие клеточный рост.
Терапия при беременности
Лечение патологии у беременных требует аккуратного и грамотного подхода. Зачастую будущим мамам назначают непродолжительные курсы стероидных противовоспалительных препаратов для того, чтобы ускорить рост и формирование плода и спровоцировать досрочное родоразрешение.
В случае неэффективности этого метода применяют внутривенные инъекции иммуноглобулина. За весь период вынашивания плода производят четыре инъекции, и одну сразу после родов. В ситуации, в которой возникает опасность для жизни матери или ребенка прибегают к прямому переливанию донорской крови.
Если вышеуказанные меры не принесли результата, проводится операция по резекции селезенки. Стоит отметить, что операция может быть проведена только в третьем триместре беременности. Наиболее предпочтительным является применение малоинвазивной хирургии.
Вопрос родоразрешения решается индивидуально, исходя из тяжести заболевания и сопутствующих рисков. Наиболее безопасным считается кесарево сечение.
Народные методы лечения
Наиболее эффективным является употребление отвара листьев крапивы, тысячелистника и земляники. Употребляются травы в виде отваров (стакан кипятка, на полстакана листьев).
Также эффективным является употребление кунжутного масла (столовая ложка трижды в день после еды).
Диетическое питание

- придерживаться принципов рационального питания;
- придерживаться сбалансированного соотношения в рационе всех элементов;
- не употреблять в пищу грубые продукты, чтобы не спровоцировать желудочное кровотечение;
- полностью отказаться от употребления спиртосодержащих напитков и сигарет.
Опасность
Тромбоцитопения несет существенную опасность для здоровья и жизни больного. Болезнь способна привести к возникновению кровоизлияний в мозг (крайне опасно, может привести к летальному исходу), в сетчатку глаза (при неблагоприятном исходе способно привести к потере зрения) или же привести к возникновению анемии.
Профилактика
Профилактика заболевания сводится к постоянному контролю уровня тромбоцитов в крови, а также к выяснению и предотвращению заболеваний, способных спровоцировать ее появление.
Источник


