- Лечение слезотечения народными средствами
- Народные средства для лечения слезотечения
- Дакриоцистит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы дакриоцистита
- Симптомы заболевания у взрослых
- Дакриоцистит у новорождённых
- Патогенез дакриоцистита
- Классификация и стадии развития дакриоцистита
- Осложнения дакриоцистита
- Диагностика дакриоцистита
- Проба Веста
- Канальцевая проба
- Инстилляционная проба с флюоресцеином
- Рентгенография слезоотводящих каналов
- Зондирование и биомикроскопия глаза
- Как отличить дакриоцистит от конъюнктивита
- Лечение дакриоцистита
- Массаж в области слёзного мешка
- Промывание слезоотводящих путей
- Хирургическое лечение
- Физиотерапевтическое лечение
- Медикаментозное лечение
- Лечение дакриоцистита у новорождённых
- Народные средства
- Прогноз. Профилактика
Лечение слезотечения народными средствами
Лечение слезотечения народными средствами. Слезотечение из глаз бывает, когда слезный канал закрыт от нехватки витамина А, а также когда человек простудился. При этом глаза сильно чешутся. Причины слезотечения могут быть разные: выворот нижних слезных точек, их сужение, неправильное положение, воспаление канальцев слезного мешка, сужение или заращение слезоотводящего пути и т.д.
Основные симптомы слезотечения кроются в самом названии данного нарушения. Если из ваших глаз постоянно или периодически течет слезная жидкость без видимых на то причин, то стоит не игнорировать данное отклонение. Ведь подобный процесс, который не прекращается хотя бы в течение двух суток может стать признаком заболевания зрительной системы. Причем не все симптомы видны невооруженным глазом, чтобы достоверно установить причину спровоцировавшую нарушение квалифицированный специалист должен провести тщательный осмотр глазного яблока используя специальные инструменты и приспособления.
Для профилактики слезотечения нужно восполнять недостаток витамина А, который содержится в мясе животных и птицы, в рыбе (филе, икра и рыбий жир), в молочных продуктах, в желтках яиц, в соевой муке, абрикосах, мандаринах, моркови, зеленом луке, шпинате, щавле, помидорах, перце, зеленом горошке, салате, петрушке и шиповнике. Морковь нужно натереть и кушать со сметаной или растительным маслом, тогда витамин А лучше усваивается.
У пожилых людей слезотечение часто возникает из-за нарушения всасываемости слезной жидкости в слезоотводящих путях — из-за слабости мышц нижнего века (атонии) слезы просто не успевают всасываться. Часто слезотечение усугубляют гаймориты, полипы, риниты. Не запускайте хронические конъюнктивиты: именно из-за них происходит выворот нижних слезных точек и сужение канальцев. Нетрадиционная медицина подготовила для Вас простые народные средства лечения слезотечения из глаз, о которых и пойдет речь.
Лечение слезотечения , целиком и полностью зависит от причины его спровоцировавшей. В том случае, когда подобное нарушение связано с закупориванием каналов для отвода слез, проводится хирургическая коррекция, данного отдела зрительной системы.
Народные средства для лечения слезотечения
- Семена укропа издавна славились своим целебным воздействием на организм человека, а особенно на органы зрения. Для лечения слезотечения необходимо взять одну столовую ложку семян укропа и залить холодной водой в 0.5 литра. Поставить на огонь и довести до кипения, а затем дать настояться не менее двух часов. В течение двух недель умываться этим отваром перед сном, а также накладывать на глаза ватные тампоны, смоченные в этом настое не более, чем на 10 минут.
- Очень хорошо помогает сбор из семян тмина , лепестков василька синего, травы очанки и подорожника. Нужно взять чайную ложку семян тмина и залить стаканом кипятка, затем прокипятить настой на огне ещё пять минут и снять. Ещё в горящий настой нужно добавить по чайной ложке остальные травы и дать настояться сутки. После того, как отвар настоится, тщательно процедить и можно его использовать. Для лечения слезотечения
- Отварить полстакана пшенной крупы в 2 л воды и отваром промывать глаза на ночь за 30 минут перед сном при воспалении глаз со слезотечением.
- Выжать сок из листьев и стеблей коланхоэ и делать с ним компрессы на глазные яблоки при воспалении век и заболевании глаз.
Промывать глаза настоем из лепестков красных роз (пригоршню лепестков на 300 мл кипятка, настаивать 1 час, процедить).
Если глаза гноятся, надо промыть их раствором борной кислоты, а на ночь положить на веки свежий творог, завернутый в марлю.
Чтобы глаза не слезились, прикладывайте к ним тампон, смоченный в теплом отваре семян укропа перед сном на десять минут. Семена укропа можно приобрести в аптеке и заварить по написанному на упаковке рецепту. Так проделывать каждый вечер две недели и глаза перестанут слезиться. Но для профилактики пользуйтесь этим рецептом периодически, раз-два в месяц.
- 1 ст. л. семян тмина залить 1 стаканом кипятка, кипятить 3-5 мин и в горячий непроцеженный отвар всыпать по 1 ч. л. лепестков васильков, измельченной травы очанки и мелко нарезанных листьев подорожника. Настоять 1 сутки, процедить и профильтровать через вату. Закапывать по 2-3 капли в каждый глаз 4-5 раз в день для лечения слезотечения.
- Широко известное средство от слезотечения– промывание крепкой чайной заваркой – также поможет Вам быстро и просто справиться с недугом. Промывать глаза таким способом следует по 3-4 раза в день.
- 1 ч.л. бистьев будры плющевидной залить 100 мл кипятка, настоять в течении ночи, затем – процедить. Применять такое народное средство для лечения слезотечения из глаз в качестве компрессов и примочек на глаза.
Если глаза гноятся, надо промыть их раствором борной кислоты, а на ночь положить на веки свежий творог, завернутый в марлю.
Чтобы глаза не слезились, прикладывайте к ним тампон, смоченный в теплом отваре семян укропа перед сном на десять минут. Семена укропа можно приобрести в аптеке и заварить по написанному на упаковке рецепту. Так проделывать каждый вечер две недели и глаза перестанут слезиться. Но для профилактики пользуйтесь этим рецептом периодически, раз-два в месяц.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Источник
Дакриоцистит — симптомы и лечение
Что такое дакриоцистит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Иванова Н. В., офтальмолога со стажем в 22 года.
Определение болезни. Причины заболевания
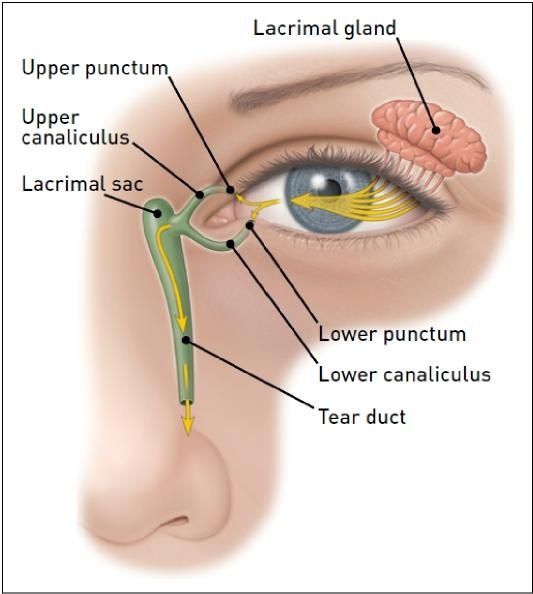
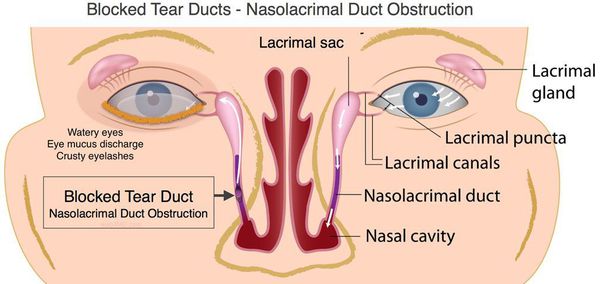
Дакриоцистит (от греч. dakryon — слеза и kystis — пузырь) — это воспаление слезного мешка. Речь идет о патологии, при которой слезоотводящая система перестает функционировать по назначению, и полезные свойства слезы в ней не действуют. В моей практике чаще всего обращения детей первого года жизни.
До сих пор некоторые врачи употребляют термин «врожденный дакриоцистит». Это неверно, потому что ребенок рождается без дакриоцистита, но с аномалией развития, способной привести к возникновению заболевания. Дакриоцистит возникает не всегда и не у всех детей, имеющих такую аномалию. Поэтому правильнее ставить диагноз «дакриоцистит новорожденного». [3]
- атрезия, сужение, дислокация слезных точек, канальцев, фистула;
- если есть складки, дивертикулы в протоке, в выводном отверстии слезного мешка;
- рождение ослабленного ребенка (слабо кричал при рождении);
- если есть состоящая из эмбриональной слизи и омертвевших клеток пробка;
- задержки открытия костной части слезнопроводящей системы;
- рудиментарная пленка, которая прикрывает выходное отверстие;
Как правило, после того, как ребенок начинает дышать самостоятельно, происходит самопроизвольное выталкивание пробки. Но если по каким-то причинам этого не произошло, то слеза вместо того, чтобы уходить в нос, застаивается внутри, в слёзном мешочке, и к этому застою очень часто присоединяется инфекция. Вот так и начинает развиваться острый дакриоцистит.
В 80% случаев заболевание у взрослых связано с индивидуальными анатомическими особенностями строения окончания носослезного протока и сопутствующими заболеваниями носа и околоносовых пазух. 20% случаев связаны с воздействием вредных профессиональных факторов — резкими колебаниями температуры окружающего воздуха, травмами, снижением иммунитета, вирулентностью микрофлоры, сахарным диабетом и др.
Классификация типа окончания носослезного протока по Л. И. Свержевскому (1910) [8]
- 1-й тип — выходное отверстие такой же ширины, как и костное отверстие носослезного канала, и соответствует его уровню;
- 2-й — на конце протока довольно широкое отверстие, расположенное ниже костного;
- 3-й — проток по выходе из костного канала продолжается в узкую щель, которая проходит в толще слизистой оболочки носа, и только после этого открывается отверстием;
- 4-й — на конце протока узкое отверстие, смещенное кпереди или кзади от места выхода отверстия костной части носослезного канала.
Как можно заметить, 3 типа окончания протока из 4-х создают предпосылки для потенциальной обструкции слезоотведения в результате патологических процессов в полости носа, сопровождающихся отеком слизистой оболочки носа. К этому предрасполагает и наличие складки слизистой у выхода протока под нижнюю носовую раковину (клапан Hassner) — физиологического сужения вертикального колена слезоотводящих путей. [8] Поэтому очень важно убедить пациента пройти консультацию отоларинголога и в точности выполнить его назначения, для стойкого положительного результата, если имеется хронический дакриоцистит. Исследователи сходятся во мнении, что дакриоцистит возникает в основном из-за наличия патологических процессов в полости носа и околоносовых пазух (гипертрофического, атрофического, катарального и вазомоторного ринитов, деформации носовой перегородки, озены, синуситов, сифилиса, травматических повреждений костей и мягких тканей носа с нарушением носового дыхания, опухолей носа и его пазух и т. д.).
Симптомы дакриоцистита
Симптомы заболевания у взрослых
Основной симптом — это слезостояние, сопровождающееся слезотечением постоянно. Надо учитывать, что у детей после 6 месяцев и у взрослых при первичной жалобе на слезотечение слезные пути могут иметь нормальную проходимость.
Причины этого состояния:
- гиперсекреция слезной железы;
- рефлекторное слезотечение из-за заболеваний носа, зубов, истерии, некоторых опухолей мозга, базедовой болезни, гиповитаминоза А;
- нарушение рефлекса мигания на почве паралитического и рубцового лагофтальма, выворота век.
Другой симптом острого и хронического дакриоцистита — это гноевидные выделения из носослёзного канала. Конъюнктива при этом краснеет, воспаляется и отекает, возникает припухлость слёзного мешка. Глазная щель сужается, прикосновения к глазу причиняют боль. Острый дакриоцистит может протекать в форме абсцесса или флегмоны: у больного ухудшается общее состояние, снижается аппетит, повышается температура тела, нарушается сон и болит голова.
Дакриоцистит у новорождённых
У маленьких детей своя особенность. Полноценные слезы у них начинаются со 2-го месяца жизни. Поэтому в первых жалобах отмечается:
- слизистое или слизисто-гнойное отделяемое из глаз (чаще в одном глазу);
- гиперемия конъюнктивы;
- припухлость;
- гиперемия век в области слезного мешка (внутренний уголок глаз ). [1]
- Ключевой симптом: если надавить на область слезного мешка, появляется гнойное отделяемое из слезных точек. [1][2][3]
Патогенез дакриоцистита
Во внутриутробном периоде слезно-носовой канал закрыт плёнкой у всех детей, чтобы защититься от околоплодных вод. Когда ребенок рождается и делает первый вдох и крик, происходит прорыв этой плёнки, слезно-носовой канал становится проходимым, и по нему уже слёзы вытекают наружу (в нос).
Признаком нарушения слезоотведения становится слезостояние и, как следствие, изменение структуры, снижение качества слезной пленки, ее локальное или полное разрушение. Вызванный этим аварийный выброс рефлекторной слезы дополняет возникший дисбаланс. [7]
Развитие хронического дакриоцистита всегда становится следствием сужения слезно-носового канала. В результате в слезном мешке задерживается слеза и патогенные микробы и возникает воспаление его слизистой оболочки. Особое место занимает дакриоцистит (риногенный) у взрослых на фоне болезней носа и околоносовых пазух. [8]
Развитие острого дакриоцистита (абсцесс или флегмона слезного мешка) зачастую происходит на почве хронического и представляет собой гнойное воспаление окружающей слезный мешок клетчатки. Дакриоцистит у новорожденных, как правило, возникает из-за сохранения зародышевой пленки, которая закрывает нижний отдел слезно-носового канала. [1] [2]
Классификация и стадии развития дакриоцистита
Классификация по Черкунову Б. Ю. (2001 г.).
I. По течению заболевания:
1. Острый дакриоцистит;
2. Хронический дакриоцистит:
- катаральный простой;
- катаральный эктатический;
- гнойный эктатический — эмпиема слезного мешка;
- гнойный, осложненный флегмоной (флегмона слезного мешка);
- стенозирующий (сухой, адгезивный);
3. Дакриоцистит новорожденных:
- катаральный;
- катаральный эктатический;
- гнойный;
- флегмонозный.
II. По этиологическим факторам:
- бактериальный (пневмококковый, стафилококковый, стрептококковый, дифтерийный, туберкулезный);
- вирусный (герпесвирусный, аденовирусный);
- хламидийный;
- микотический;
- вызванный инородными телами;
- посттравматический.
Осложнения дакриоцистита
Если хронический дакриоцистит правильно не лечить, это может привести к растяжению слезного мешка. Воспалительный процесс может перейти в абсцесс или флегмону слезного мешка. В результате может произойти расплавление тканей и развиться септические осложнения в оболочках головного мозга, в том числе гнойный энцефалит или менингит. При этом наблюдается гиперемия кожи, припухлость в области слезного мешка, резкая болезненность. Нередко гиперемия кожи распространяется дальше по типу рожистого воспаления с повышением температуры тела и опуханием регионарных лимфатических узлов. Либо происходит самопроизвольное вскрытие мешка с выходом гноя и образованием фистулы. [1]
Также нелеченые дакриоциститы являются причиной упорного конъюнктивита, что провоцирует возникновение язвы роговицы при поверхностном ее повреждении. [4] Крайне редко острый дакриоцистит возникает не в результате длительного воспаления слезного мешка, а как осложнение острого воспаления придаточных пазух носа.
Диагностика дакриоцистита
Когда нарушены функции слезоотводящего аппарата, ухудшается или отсутствует отток слезы из конъюнктивальной полости. В этом случае очень важно убедиться в прохождении слезной жидкости в слезный мешок, а из него через носослезный проток под нижнюю носовую раковину. Для этого одной рукой нажимают на кожу нижнемедиальной части нижнего века (область расположения слезного мешка), одновременно с этим другой рукой оттягивают от глаза медиальные отделы обоих век так, чтобы стали доступными осмотру верхняя и нижняя слезные точки, и обращают внимание, выделяется ли из них жидкость. При данном заболевании вы увидите выделения различные по цвету и консистенции. [4]
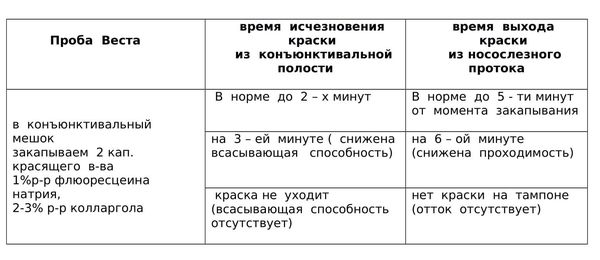
Проба Веста
Для того, чтобы убедиться в том, что механизм слезоотведения изменен, можно осуществить пробу Веста. [4] Она подходит для взрослых.
На практике эта проба очень помогает. Все пациенты не любят, когда их лица касается чужой человек. Они соглашаются посидеть с краской и турундой, при этом охотно делятся своими ощущениями. Однако для малышей 0 – 1 – 2 мес.; 1 – 1.5 года эта диагностика не подходит, приходится ограничиваться только надавливанием на область слезного мешка и анамнезом.
Канальцевая проба
Некоторые коллеги применяют в качестве диагностики «канальцевую пробу» [6] для оценки присасывающей способности канальцев. Конъюнктиву очищают от слизи и гноя. Закапывают 3% р-р колларгола с интервалом в 1 минуту 3 – 4 раза, прося пациента мигать. Отсасывают с конъюнктивы остатки колларгола и надавливают на область слезного мешка. Если через слезные точки в конъюнктиву выступит колларгол, то всасывающая способность их не нарушена, а если колларгола не видно, то это показание к хирургическому лечению. Также пациента просят высморкаться в салфетку, при наличии окрашенной жидкости на ней слезно-носовой канал проходим. Если жидкость не окрашена, есть показания к хирургическому лечению дакриоцистита.
У взрослых, чаще у женщин, при жалобах на постоянное слезотечение часто используется промывание слезного мешка. Это одновременно диагностика и лечение. [1] При этом возможно:
Инстилляционная проба с флюоресцеином
Метод используют, но очень редко. Флюоресцеиновая проба позволяет оценить отток слезы из конъюнктивальной полости. Используют 1 % раствор флюоресцеина или 3 % раствор колларгола. Раствор закапывают в глаз и засекают время, через несколько минут конъюнктивальная полость должна очиститься. Если раствор не исчезает, это означает, что жидкость плохо проходит по слезоотводящим путям.
Рентгенография слезоотводящих каналов
В затруднительных случаях взрослым назначают рентгенографию, КТ, МРТ. В качестве ренгенконтрастного вещества используют жирорастворимые и водорастворимые препараты (Йодолипол и Омнипак).
Рентгенографию слёзных путей поводят в двух проекциях: носоподбородочной и боковой. Чтобы определить проходимость слёзных путей, её повторяют через 10 минут, давая возможность контрастному веществу заполнить слёзный мешок, проникнуть в щели и дивертикулы. Детям исследование проводят под наркозом.
- установить, какой участок сужен или закрыт;
- определить размеры слёзного мешка;
- выявить в нём рубцовые изменения, дивертикулы, внутренние свищи и расширение канальцев;
- оценить взаимоотношения слезоотводящих путей с окружающими их костями;
- оценить состояние послеоперационного соустья.
Зондирование и биомикроскопия глаза
Зондирование позволяет определить проходимость слёзных протоков. Его проводят с помощью зонда Боумена.
Процедура болезненная, поэтому перед обследованием в глаза закапывают анестетик. С помощью биомикроскопии осматривают конъюнктивальную полость и область слёзного мешка.
Как отличить дакриоцистит от конъюнктивита
Конъюнктивит — это воспаление конъюнктивы, а при дакриоцистите поражается слёзный мешок. Подробнее о признаках и диагностике конъюнктивита можно почитать в статье.
Лечение дакриоцистита
Основные методы лечения — массаж в области слезного мешка [3] , промывание слезоотводящих путей [1] и хирургическая тактика [1] [3] [6] [8]
- зондирование слезоотводящих путей;
- через слезные точки, чаще нижнюю;
- открытое зондирование, через разрез кожи;
- ретроградное зондирование, через нижний носовой ход;
3. экстирпация слезного мешка (удаление слезного мешка);
4. дакриоцисториностомия (образование соустья между слезным мешком и носом);
- наружная дакриоцисториностомия
- эндоскопическая эндоназальная дакриоцисториностомия (трансканаликулярной лазерной дакриоцисториностомии с дренированием сформированного соустья силиконовой интубационной трубочкой, которую удаляют через 6 мес.)
Массаж в области слёзного мешка
Массаж должен быть точечным и не содержать никаких трений кожи в области слезного мешка. Давление должно производиться на спайку век, за передний гребень слезной ямки, в глубину орбиты. Надавливаний (массаж) за один прием следует проводить 1-2-3. При правильном массаже ребенок непременно реагирует как на неприятные действия. Массаж желательно проводить перед каждым кормлением, 5-6 раз в день, в течение 1–2 недель. Если это малоэффективно, назначают зондирование. Эффективность массажа с полным излечением дакриоцистита у детей грудного возраста до 3-х месяцев достигает 60%, в возрасте 3–6 мес. она снижается до 10%, во второй половине первого года не превышает 2%. [3]
Промывание слезоотводящих путей
Игла вводится в расширенную коническим зондом слезную точку, пока она не упрется в спинку носа, отодвигается немного назад и мешок промывается физиологическим раствором. [6] Из опыта свой практики могу сказать, этот способ лечения дакриоцистита у детей малоэффективен. Лучше проводить зондирование с последующим промыванием.
Хирургическое лечение
При зондировании после расширения слезной точки используется зонд № 1-2 у детей и № 4-5 у взрослых. Движение зонда, начиная со слезной точки, должно быть вначале вертикальным на протяжении около 2 мм, затем зонд поворачивают на 90 градусов для прохождения горизонтальной части канальцев на протяжении около 10 мм. Затем, для прохождения слезно-носового канала, зонд необходимо повернуть опять в вертикальное положение и не спеша «нащупать» вход в слезно-носовой проток.
При правильном введении и положении зонда в слезно-носовом протоке подвижность его в боковых направлениях резко ограничивается, и он жестко упирается в нижний носовой ход. Погрешности могут выражаться в ложных ходах или «недозондировании». Повторное зондирование проводят через 5 – 7 дней. [1] [2] [3] [6]
Со второй половины ХХ века широкое применение имела наружная дакриоцисториностомия. У операции было много недостатков, основной — косметический дефект в виде рубца. Сейчас можно осуществлять эндоскопические операции с внутриносовым доступом:
- без косметических дефектов;
- у пожилых и ослабленных больных, а также больных с тяжелыми сопутствующими заболеваниями;
- сократить время операции и срок пребывания в стационаре, одновременно корректируя искривление носовой перегородки и других внутриносовых структур.
Физиотерапевтическое лечение
Эффективность физиотерапевтического лечения при дакриоцистите не доказана.
Медикаментозное лечение
Эффективность консервативного метода лечения составляет 10–15 %, его проводят не более 14 дней. Новорождённым можно принимать препарат Витабакт. Он обладает антибактериальной активностью: уничтожает стафилококк, стрептококк, кишечную палочку и хламидии.
После хирургического лечения первые три дня применяют Тобрекс по одной капле три раза в день.
Лечение дакриоцистита у новорождённых
Для лечения младенцев применяют массаж слёзно-носового канала, глазной антисептик (Витабакт) и зондирование с промыванием носослёзного канала.
Народные средства
Экспериментировать с альтернативной терапией опасно: без своевременного и адекватного лечения дакриоцистита могут развиться серьёзные осложнения, например гнойный энцефалит или менингит.
Прогноз. Профилактика
Своевременное посещение врача, диагностирование болезни и правильный курс лечения дакриоцистита помогают достаточно успешно справиться с этим неприятным заболеванием.
При правильно проведённом массаже выздоравливает 1/3 детей в возрасте до 2 месяцев, старше 4 месяцев — всего 10 % [11] .
Если массаж не помог, то выполняют зондирование — это основной метод лечения. Однако частота рецидивов после него составляет 12–26 %. При зондировании выздоравливают 99,4 % детей в возрасте 1–3 месяцев, старше одного года — 74 %. Полное выздоровление до 1 года возникает в 96,6 % случав, старше одного года — в 85 %.
Половине детей достаточно однократного зондирования, 25 % потребуется две процедуры, 10 % придётся проходить её многократно [12] [13] .
Чтобы снизить риск дакриоцистита, следует:
- тщательно и часто мыть руки;
- не тереть глаза;
- регулярно менять подводку и тушь для ресниц, не делиться косметикой с другими людьми;
- содержать в чистоте контактные линзы [14] .
За дополнение статьи благодарим Евгению Смотрич — офтальмолога, научного редактора портала «ПроБолезни».
Источник