Гипопаратиреоз — симптомы и лечение
Что такое гипопаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ананьева А. Ш., эндокринолога со стажем в 4 года.
Определение болезни. Причины заболевания
Гипопаратиреоз — это заболевание, возникающее из-за недостаточной секреции паращитовидными железами паратиреоидного гормона или нечувствительностью тканей организма к его действию. Патология сопровождается снижением содержания кальция в крови, что проявляется судорогами, болями в костях, мышцах и нарушениями сердечного ритма.
Снижение активности паращитовидных желёз приводит к нарушению фосфорно-кальциевого обмена в организме, а именно к низкому содержанию кальция в крови (гипокальциемии), которая часто сопровождается высокой концентрацией фосфора (гиперфосфатемией) [9] .
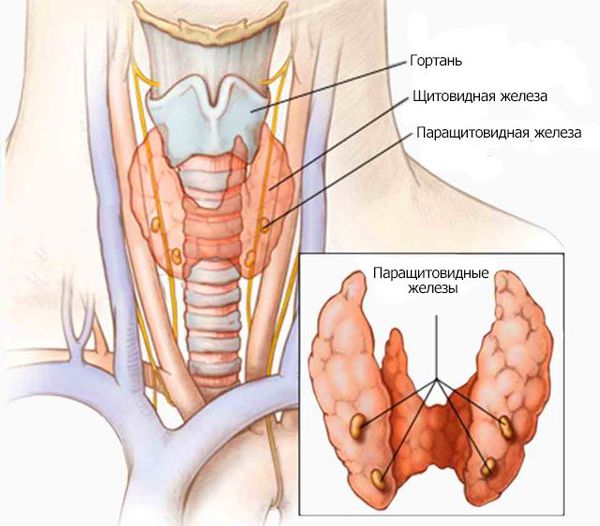
Паращитовидные железы — эндокринные органы, определяющие состояние фосфорно-кальциевого обмена организма и секретирующие паратиреоидный гормон. Они представляют собой округлой или овальной формы образования, расположенные около верхнего и нижнего полюсов щитовидной железы по задней поверхности вне её капсулы [8] . Их количество может быть от 2 до 8 [5] , в среднем у человека 4-5 паращитовидных желёз. Нередко встречается нестандартное расположение паращитовидных желёз, чаще всего в других частях шеи или в средостении (части грудной полости, ограниченной спереди грудиной, сзади позвоночником) [9] .
Паратиреоидный гормон (ПТГ, паратгормон) — главный регулятор обмена кальция и фосфора [1] . Он осуществляет мобилизацию фосфора и кальция из костной ткани и увеличивает захват кальция в тонком кишечнике, а также выведение фосфора почками. Основные органы, на которые направлено действие паратгормона: костная ткань, тонкий кишечник и почки [9] .
Примерно 50 % кальция в сыворотке крови связано с альбумином, другими белками и анионами (цитратом, лактатом, сульфатом). Остальной кальций находится в свободном (ионизированном) состоянии [7] .
Значения в норме [3] [6] :
- ПТГ — 15-65 пг/мл или 1,5-7,6 пмоль/л;
- общий кальций — 2,2-2,6 ммоль/л;
- ионизированный кальций — 1,1-1,3 ммоль/л;
- фосфор неорганический — 0,74-1,65 ммоль/л.
Гипокальциемия — стойкое снижение содержания общего кальция в крови ниже 2,2 ммоль/л, ионизированного кальция ниже 1,1 ммоль/л.
Наиболее частые причины гипопаратиреоза:
- операции на органах шеи (чаще всего из-за заболеваний щитовидной железы), при которых возможно повреждение паращитовидных желёз или нарушение их кровоснабжения;
- аутоиммунный процесс (например, аутоиммунный гипопаратиреоз и аутоиммунный сахарный диабет), вызывающий агрессию организма против клеток паращитовидных желёз и приводящий к снижению или потере их функции;
- редкие генетические нарушения развития паращитовидных желёз или выработки паратгормона, которые могут встречаться изолированно или входить в состав синдромов с недостаточностью нескольких эндокринных желёз (аутоиммунный полигландулярный синдром первого или второго типа).
Гипопаратиреоз встречается примерно у 0,2-0,3 % населения, в большинстве случаев им страдают женщины [5] . У женщин чаще возникает послеоперационный гипопаратиреоз, что связано с более частым развитием заболеваний щитовидной железы, требующих проведения тиреоидэктомии (операции по удалению щитовидной железы) [11] [12] . Наследственные формы гипопаратиреоза одинаково распространены как среди мужчин, так и среди и женщин [13] .
Симптомы гипопаратиреоза
К основным симптомам гипопаратиреоза относятся:
- Нервно-мышечные проявления:
- судороги в руках и ногах, часто болезненные, подёргивание лицевой мускулатуры;
- распространённые мышечные боли ноющего характера;
- парестезии (ползание «мурашек» по коже) губ, языка, пальцев рук и ног;
- чувство онемения кожи, особенно вокруг рта, жжение и покалывание пальцев ног и рук, чувство скованности в мышцах рук и ног;
- бронхоспазм, ларингоспазм.
- Трофические проявления:
- ломкость ногтей;
- выпадение волос;
- дефекты эмали зубов;
- ранняя седина.
- Желудочно-кишечные проявления:
- трудности при глотании пищи;
- рвота;
- поносы или запоры.
- Психологические нарушения:
- тревожность;
- повышенная нервно-мышечная возбудимость;
- депрессия;
- снижение памяти [3] .
Кроме того, при заболевании отмечаются боли в костях, головные боли, снижение зрения и двоение в глазах.
Патогенез гипопаратиреоза
Концентрация внеклеточного кальция регулируется в узких пределах основными факторами:
- паратгормоном;
- Д-гормоном (витамином Д);
- фактором роста фибробластов-23 (FGF-23), который также участвует в контроле метаболизма фосфора [3] ;
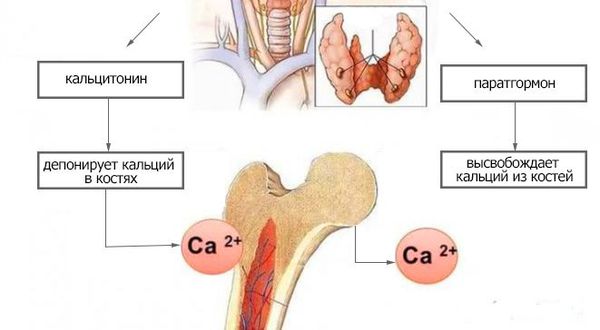
- кальцитонином — гормоном, вырабатываемым клетками щитовидной железы [6] .
Паращитовидные железы в зависимости от концентрации ионизированного кальция крови выделяют определённое количество паратиреоидного гормона. При низкой концентрации ионов кальция в крови секреция паратиреоидного гормона увеличивается. И наоборот, высокая концентрация кальция подавляет секрецию паратгормона. При первичном поражении паращитовидных желёз (операция, травма), в результате их недоразвития, при нарушении действия паратгормона или чувствительности к нему паратиреоидный гормон перестаёт регулировать фосфорно-кальциевый обмен. В результате возникает синдром гипокальциемии.
Недостаточность паратгормона приводит к снижению уровня кальция в крови, обусловленного уменьшением всасывания кальция в кишечнике, его мобилизации из костей и недостаточным обратным всасыванием в почках. Кроме того, в крови повышается содержание фосфора. Это происходит из-за снижения выведения его через почки под действием паратгормона [5] . Также немаловажную роль в развитии гипокальциемии играет уменьшение синтеза в почках активной формы витамина Д. Витамин Д регулирует фoсфорно-кальциевый обмен и влияет на всасывание кальция в кишечнике. Дефицит витамина Д приводит к снижению поступления в организм кальция через кишечник. Симптоматика гипопаратиреоза непосредственно связана с гипокальциемией [5] .
Классификация и стадии развития гипопаратиреоза
В зависимости от причин заболевания выделяют следующие виды гипопаратиреоза:
1. Повреждение паращитовидных желёз:
- послеоперационный гипопаратиреоз, возникший после хирургического вмешательства на органах шеи;
- посттравматический гипопаратиреоз — при радиоактивном облучении шеи, кровоизлиянии в паращитовидные железы и травмах шеи;
- аутоиммунный гипопаратиреоз — редко изолированное повреждение паращитовидных желёз, чаще в составе аутоиммунного полигландулярного синдрома (самая частая причина гипопаратиреоза у детей после трёх лет) [10] ;
- поражение паращитовидных желёз вследствие метастазов или системных заболеваний.
2. Снижение функции паращитовидных желёз:
- неонатальная гипокальциемия вследствие гиперкальциемии матери;
- семейная гипокальциемическая гипокальциурия — мутации кальций-чувствительных рецепторов, приводящие к избыточному выведению кальция почками (гиперкальциурия) и низкому содержанию кальция в крови (гипокальциемия);
- изолированный гипопаратиреоз — дефекты гена, кодирующего паратгормон.
3. Недоразвитие паращитовидных желёз (врождённый гипопаратиреоз):
- синдром Ди Джорджа — случайно возникающая мутация в хромосоме 22q11, которая проявляется гипопаратиреозом, недоразвитием тимуса, глухотой и поражением почек и сердца;
- синдромы Кеней—Кафей и Санъяд—Сакати проявляются гипопаратиреозом, низкорослостью и отсроченным развитием.
Также существует ряд заболеваний, которые клинически имитируют гипопаратиреоз, но на самом деле представляют собой вторичный гиперпаратиреоз (гипокальциемия и высокий уровень ПТГ):
- псевдогипопаратиреоз — нечувствительность в действию паратгормона;
- псевдогипопаратиреоз тип 1 а (остеодистрофия Олбрайт) — наследуемая мутация по материнской линии, сочетается с нечувствительностью к другим гормонам (ТТГ, ФСГ, ЛГ, СТГ), клинически проявляется низкорослостью, округлым лицом, ожирением и в половине случаев умственной отсталостью;
- псевдогипопаратиреоз тип 1 b — нечувствительность только к ПТГ;
- псевдогипопаратиреоз тип 1 с — мутация, несовместимая с жизнью;
- псевдопсевдогипопаратиреоз — наследование по отцовской линии, клинически проявляется как остеодистрофия Олбрайта, но при этом имеет нормальные лабораторные показатели.
По течению выделяют:
- бессимптомное течение — при содержании общего кальция в сыворотке крови 2,0-2,2 ммоль/л [3] , нарушения обнаруживаются только при проведении обследования;
- острая гипокальциемия — чаще всего возникает после оперативных вмешательств на органах шеи, состояние трудно компенсируется, часто возникают тяжёлые приступы судорог и нарушения ритма сердца;
- хроническая гипокальцемия — длительно сохраняющаяся гипокальциемия, хорошо компенсируется адекватным лечением.
Осложнения гипопаратиреоза
- Гипокальциемический криз — распространённый судорожный синдром, который возникает при резком падении уровня кальция в крови. Судорожный приступ появляется спонтанно или в результате действия внешнего раздражителя — механического, акустического, гипервентиляционного. Иногда присутствуют предупреждающие симптомы (общая слабость, парестезии в области лица и в кончиках пальцев с быстрыми подёргиваниями отдельных мышц), а уже потом — судороги. Возможны нарушения ритма сердца. Чаще всего возникает в раннем периоде после операций на щитовидной железе.
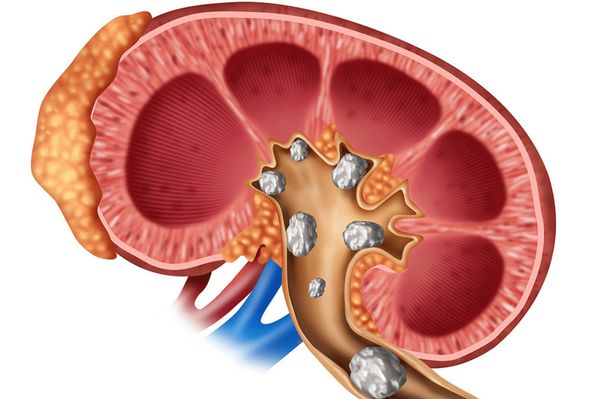
- Мочекаменная болезнь (нефролитиаз) возникает из-за повышенного уровня кальция в моче, в дальнейшем нефрокальциноз может приводить к почечной недостаточности.
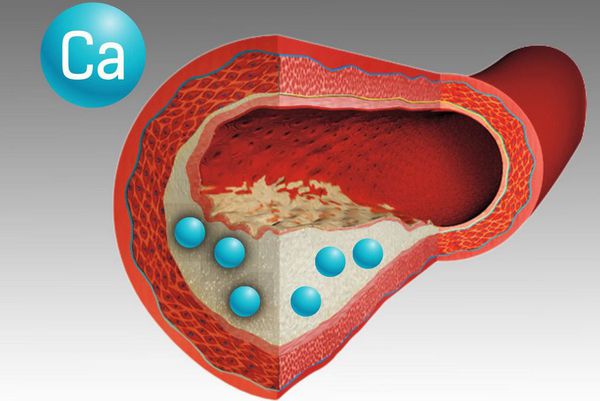
- Отложение кальция в ткани головного мозга (болезнь Фара), кальцификация сосудов, околосуставные кальцинаты [9] икатаракта возникают при некомпенсированном гипопаратиреозе.
Диагностика гипопаратиреоза
Для постановки диагноза в первую очередь собирают анамнез болезни (историю заболевания) и осматривают пациента.
Врачу важно знать:
- проводились ли операции на органах шеи;
- были ли травмы или облучения этой области;
- когда и как начались симптомы и чем провоцируются;
- были ли потери сознания у пациента.
При осмотре пациента врач обращает внимание на следующие симптомы [3] :
- симптом Труссо — судорожные сокращения мышц кисти («рука акушера») через 2-3 мин после сжатия плеча манжетой для измерения давления или жгутом;
- симптом Хвостека — судорожные сокращения мышц лица во время постукивания молоточком или пальцем в месте выхода лицевого нерва (кпереди от внешнего слухового прохода);
- симптом Вейса — сокращение круглой мышцы века во время постукивания пальцем у внешнего края глазницы.
Для подтверждения гипокальциемии проводят следующие исследования (не менее двух раз) [3] :
- определение в сыворотке крови общего кальция и альбумина;
- или определение ионизированного кальция (при атипичных гипокальциемиях, у пациентов с низким уровнем альбумина, при нарушениях кислотно-щелочного гомеостаза).
Для уточнения причин гипокальциемии:
- Определяют концентрацию паратгормона. Измерение концентрации паратгормона позволяет получить информацию о причинах гипокальциемии и помогает с дифференциальной диагностикой — исключением других заболеваний, протекающих с синдромом гипокальциемии.
- Проводят биохимический анализ крови (креатинин, фосфор, магний). Содержание креатинина отражает функцию почек. Определение уровня магния рекомендуется для каждого пациента с гипокальциемией, причина которой до конца не ясна — низкое содержание магния в крови может спровоцировать гипокальциемию, вызывая устойчивость к действию паратгормона или его дефицит.
- Определяют уровень 25 (ОН)витамина Дв крови. Витамин Д (его активная форма при превращении в организме — Д-гормон, кальцитриол) также участвует в сохранении фосфорно-кальциевого гомеостаза, способствуя всасыванию кальция и фосфора в кишечнике. Определение его уровня в ряде случаев также помогает выявить причины гипокальциемии и гипофосфатемии.
- Оценивают суточное выделение кальция с мочой и кальций-креатининовое соотношение — при подозрении на генетические причины заболевания [10] .
Инструментальные методы для подтверждения гипокальциемии не требуются, их проводят для исключения других заболеваний и уточнения осложнений гипопаратиреоза [3] :
- рентгенография костей — при подозрении на рахит или остеомаляцию (размягчение костной ткани);
- ЭКГ — позволяет вовремя распознать нарушения ритма сердца, связанные с нарушением фосфорно-кальциевого гомеостаза;
- двухэнергетическая рентгеновская абсорбциометрия или денситометрия (измерение плотности костной ткани) проксимального отдела бедра и шейки бедренной кости — необходима в некоторых случаях для определения прочности кости и выявления остеопороза;
- УЗИ щитовидной и паращитовидных желёз — для контроля послеоперационных изменений в области щитовидной железы и паращитовидных желёз;
- электронейромиография и электроэнцефалография — используются для исключения неврологических причин возникающих симптомов (эпилепсия, парестезии, судорожный синдром);
- КТ головного мозга — для исключения пропитывания кальцием базальных ядер головного мозга (болезнь Фара).
По результатам дополнительных методов исследования могут быть рекомендованы консультации других специалистов:
- офтальмолога — при подозрении на развитие катаракты, с целью предупреждения отёка соска зрительного нерва и потери зрения;
- невролога — для исключения других состояний и заболеваний, не связанных с патологией паращитовидных желёз;
- кардиолога — для исключения нарушений ритма сердца, не связанных с патологией паращитовидных желёз;
- генетика — при подозрении на генетические аномалии.
Лечение гипопаратиреоза
Цели лечения: поддержание нормального уровня кальция и фосфора крови, улучшение качества жизни. Необходимо устранить гипокальциемию, не допуская гиперкальциемии [4] .
Немедикаментозное лечение:
- рацион питания пациента должен включать продукты с высоким содержанием кальция (молочные продукты, зелень, кунжут и др.);
- в определённых случаях требуется ограничить продукты, содержащие фосфаты (мясо, субпродукты, яйца);
- обогатить рацион продуктами, содержащими большие количества витамина Д (печень трески, рыбий жир, сливочное масло).
Медикаментозное лечение — при хронической гипокальциемии основной задачей медикаментозного лечения является восстановление фосфорно-кальциевого баланса в организме. С этой целью назначают [3] [6] [10] :
- Альфакальцидол — препарат активного витамина Д, способствует правильному и достаточному всасыванию кальция в желудочно-кишечном тракте. Средняя суточная доза препарата составляет 0,5-3 мкг.
- Колекальциферол — в дополнении к активной форме витамина Д в суточной дозировке 800-1000 МЕ, при этом изначальный уровень в крови 25-ОН витамина Д должен быть восполнен до нормального уровня.
- Препараты солей кальция (чаще всегокарбонат кальция) — назначаются для восполнения дефицита иона кальция в организме. При одновременном приёме с препаратами железа рекомендовано принимать железо и кальций минимально с четырехчасовым перерывом между ними. Средняя суточная доза препаратов кальция составляет 1000-2000 мг и требует тщательного индивидуального подбора.
Лечение гипокальциемии, вызванной дефицитом магния или сопровождающееся им, требует применения препаратов магния в сочетании с витамином Д и солями кальция.
Для лечения острой гипокальциемии необходимо уменьшить концентрацию кальция в крови ниже 1,9 ммоль/л:
- в экстренных ситуациях — кальция глюконат 10 % раствор, 30-50 мл медленно внутривенно в течение не менее 5 мин;
- в менее экстренных ситуациях — 50 мл кальций глюконат 10 % на 500 мл 5 % раствора глюкозы или 0,9 % хлорида натрия внутривенно капельно [3] .
Альтернативный метод лечения гипопаратиреоза — подсадка паращитовидных желёз или их фрагментов в мышечное ложе (чаще всего мышцы предплечья) после операции по поводу гиперпаратиреоза или тотальной тиреоидэктомии [5] . Метод используется экспериментально и нечасто.
Заместительная терапия синтетическими аналогами паратиреоидного гормона не проводится, поскольку существующие консервативные и хирургические методы лечения позволяют достичь стойкой компенсации заболевания [5] .
Прогноз. Профилактика
Прогноз для жизни благоприятный. Чаще всего лечение осуществляется амбулаторно. Контроль и эффективность лечения оценивается по отсутствию клинических проявлений гипокальциемии (боли в костях, судорог, возбудимости), нормализации показателей фосфора и кальция.
При первичном назначении терапии, смене лекарственных препаратов или подборе доз необходим контроль кальция и фосфора. Для этого пациенту следует посещать эндокринолога один раз в 7-10 дней.
При налаженной стабильной терапии консультация эндокринолога необходима один раз в 3-6 месяцев. Наблюдение офтальмолога для контрольного осмотра проводят один раз в 6-12 месяцев.
Для компенсации заболевания требуется поддерживать уровень электролитов:
- низко-нормальный уровень кальция — 2,0-2,3 ммоль/л;
- фосфор — 0,81-1,45 ммоль/л.
Профилактика гипопаратиреоза должна быть комплексной, она включает предупреждение:
- интоксикаций (свинцом, окисью углерода, спорыньёй) [14] ;
- послеоперационного гипопаратиреоза — для предотвращения развития заболевания все операции на щитовидной и паращитовидных железах должны проводиться только в специализированном стационаре [5] ;
- гипокальциемического криза — заключается в тщательном контроле уровня общего и/или ионизированного кальция сыворотки крови в раннем послеоперационном периоде.
Источник