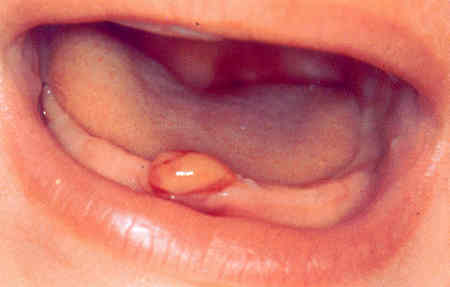
- Ожог ротовой полости
- Общие сведения
- Причины ожога ротовой полости
- Классификация ожога ротовой полости
- Симптомы ожога ротовой полости
- Диагностика ожога ротовой полости
- Лечение ожога ротовой полости
- Нарост на десне: почему появляется и как лечить
- Нарост на десне: почему появляется и как лечить
- Появился нарост на десне: в чем причина
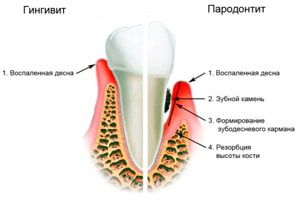
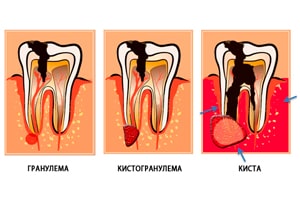
- Инфекционные заболевания
- Неинфекционные заболевания
- Разновидности нароста
- Рак десны
- Шишка после установки коронки
- Нарост на десне: как лечить
- К какому врачу обращаться, если появился нарост на десне
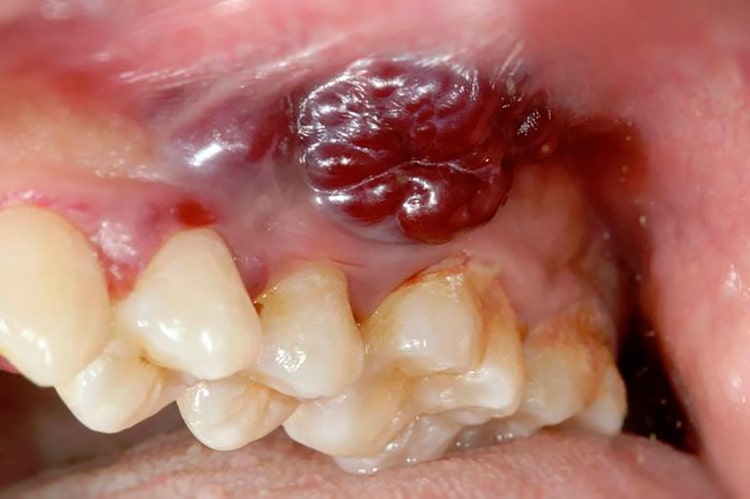
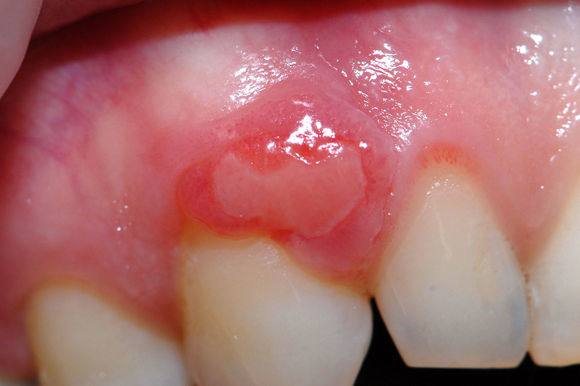
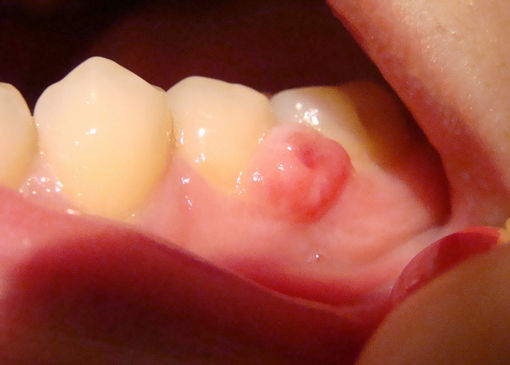
- Эпулис на десне: лечить или удалять опухоль?
- Что такое эпулис?
- Причины возникновения: почему образуется опухоль?
- Симптомы и признаки: как выглядит эпулис?
- Диагностика
- Классификация
- Фиброзный (K06.82 — доброкачественные новообразования):
- Ангиоматозный:
- Гигантоклеточный (K06.81 — другие уточненные изменения десны):
- Методы лечения, как удаляется опухоль
- Хирургическое удаление
- Лечение лазером
- Народные средства
- Последствия
- Как протекает у детей
- Эпулис во время беременности
- Профилактика
- Часто задаваемые вопросы
- Эпулис и кровотечение: норма или нет?
- Может ли опухоль пройти самостоятельно?
- Может ли эпулис появиться повторно после прижигания?
- Как отличить эпулис от гипертрофированного гингивита?
- Можно ли ставить импланты, если когда-то был эпулис?
- Чем эпулис отличается от рака десны?
- Зарастет ли десна после операции?
- Эпулис на десне под протезом
- Как сдавать кровь на эпулис?
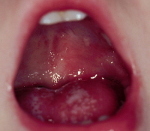
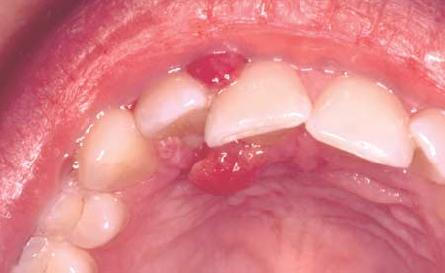
Ожог ротовой полости
Ожог ротовой полости – травма слизистой, возникающая при воздействии температурных, химических, лучевых раздражителей. Основные жалобы сводятся к появлению выраженного болевого синдрома. Слизистая сначала становится гиперемированной и отечной. Затем участок поражения бледнеет, наблюдается слущивание эпителия, вследствие чего образуются эрозивные поверхности. Диагностика ожога ротовой полости основывается на анализе жалоб пациента, данных анамнеза, результатов клинического осмотра. Лечение ожога ротовой полости направлено на устранение причинного фактора, обезболивание участка поражения, проведение антисептической обработки, ускорение процессов эпителизации.
Общие сведения
Ожог ротовой полости – поражение слизистой оболочки в результате воздействия высоких температур, агрессивных химических соединений, электротравмы или проведения лучевой терапии. Чаще всего встречаются термические ожоги ротовой полости. Химические ожоги выявляют преимущественно у детей, что связано с ростом видов агрессивных веществ и их легкодоступностью. Лучевой радиомукозит является одним из наиболее распространенных осложнений при проведении лучевой терапии злокачественных опухолей головы и шеи. Мужчины и женщины в равной степени подвержены развитию ожога ротовой полости. Прогноз определяется характером воздействия, тяжестью травмы, своевременностью и адекватностью проводимого лечения.
Причины ожога ротовой полости
Наиболее распространенной причиной ожога ротовой полости является воздействие высоких температур. При употреблении горячих продуктов или напитков, вдыхании пара или горячего воздуха на слизистой возникают признаки катарального воспаления с последующей десквамацией и отслоением эпителия. Ожог ротовой полости развивается при нарушении правил выполнения физиотерапевтических процедур. Очаг поражения, по форме и размерам соответствующий параметрам электрода, образуется при несоблюдении протокола проведения электрофореза.
Ионизирующее излучение, применяемое в ходе лучевой терапии онкобольных пациентов, также способно вызвать ожог ротовой полости. Контакт высококонцентрированных химических соединений со слизистой приводит к некрозу ткани. При этом возможно поражение пищевода, желудка, дыхательных путей. Химический ожог ротовой полости может возникнуть и в ходе проведения стоматологических манипуляций. Попадание на слизистую нитрата серебра, высококонцентрированных растворов, используемых для ирригации корневых каналов, просачивание через негерметичную повязку мышьяковистой пасты – все эти факторы ятрогенного происхождения приводят к локальному ожогу ротовой полости.
Классификация ожога ротовой полости
По этиологии различают четыре формы ожога ротовой полости:
1. Термический ожог. Возникает вследствие контакта горячих напитков, пара или огня со слизистой.
2. Электротравма. Основная причина – нарушение протокола проведения физиотерапевтических процедур.
3. Лучевой ожог ротовой полости. Развивается в результате воздействия ионизирующего излучения при лучевой терапии злокачественных новообразований.
4. Химический ожог. Возникает в месте контакта слизистой с химическими соединениями: щелочами, кислотами, хлорсодержащими веществами.
Симптомы ожога ротовой полости
При термическом ожоге ротовой полости слизистая сначала становится красной и отечной. При кратковременном воздействии невысоких температур появляются признаки очаговой мацерации эпителия. В случае длительного контакта физического фактора со слизистой наблюдается отторжение поверхностного слоя, вследствие чего появляются болезненные эрозивные поверхности. При электротравме, возникшей в ходе проведения процедуры электрофореза, на слизистой в проекции приложения активного электрода выявляют белесоватую зону, по форме соответствующую размерам электрода. Вскоре в этом участке слизистая отторгается, что приводит к появлению изъязвлений.
Лучевой ожог ротовой полости проявляется в виде пленчатого радиомукозита. Наиболее подвержены воздействию высоких доз ионизирующего излучения участки слизистой, покрытые неороговевающим эпителием. Сначала зона поражения имеет гиперемированный оттенок, в течение небольшого отрезка времени слизистая теряет прежнюю эластичность, становится мутной и плотной, приобретает складчатый рельеф. В случае дальнейшего проведения лучевой терапии в ротовой полости появляются эрозии, покрытые некротическими массами. Наблюдается гипосаливация. При кислотном химическом ожоге ротовой полости образуется неглубокий участок коагуляционного некроза, отграниченный от здоровых тканей. Колликвационный некроз возникает при контакте щелочи со слизистой. В ходе осмотра выявляют зону поражения, которая может охватывать все слои слизистой. При этом провести четкую грань между некротическими и здоровыми тканями не удается.
Диагностика ожога ротовой полости
Постановка диагноза ожог ротовой полости базируется на основании жалоб пациента, данных анамнеза заболевания, результатов физикального обследования. В ходе клинического осмотра врач-стоматолог в месте контакта причинного фактора со слизистой выявляет гиперемированный, болезненный при пальпации участок. В зонах ороговевающего эпителия чаще всего обнаруживают признаки поверхностной мацерации. Неороговевающий эпителий при воздействии высокой температуры и ионизирующего излучения быстро отторгается, вследствие чего возникают обширные эрозивные поверхности.
При лучевом ожоге ротовой полости развивается пленчатый радиомукозит. У пациентов диагностируют участки изъязвления, покрытые клейкими некротическими массами. Сухую неглубокую зону омертвевших тканей выявляют при кислотном ожоге ротовой полости. Влажное (колликвационное) поражение слизистой отмечают при воздействии щелочи. Дифференцируют ожог ротовой полости с герпетическим, афтозным, язвенно-некротическим стоматитом, многоформной экссудативной эритемой. Пациента обследует стоматолог-терапевт.
Лечение ожога ротовой полости
Первоочередным лечебным мероприятием при выявлении ожога ротовой полости является устранение этиологического фактора и купирование болевого синдрома. Местно в стоматологии наносят спреи и гели на основе анестетиков. При выраженной болезненности назначают анальгетики, нестероидные противовоспалительные препараты для приема внутрь. Для предотвращения инфицирования эрозивной поверхности применяют антибиотики. В виде ротовых ванночек используют слабые растворы антисептиков на основе перекиси водорода, перманганата калия, которые подогревают до комнатной температуры, чтобы избежать дополнительного раздражения пораженных участков.
При химическом ожоге ротовой полости в первую очередь необходимо использование антидотов. При кислотном некрозе полость рта обрабатывают мыльным раствором. В случае колликвационного ожога щелочью в качестве антидота применяют слабый раствор лимонной кислоты. Для ускорения восстановительных процессов показаны кератопластики. С этой целью назначают аппликации масляных растворов витаминов А и Е. Прогноз при ожоге ротовой полости зависит как от характера этиологического фактора и времени воздействия, так и от своевременности обращения пациента в специализированное учреждение.
Источник
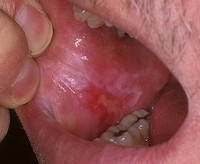
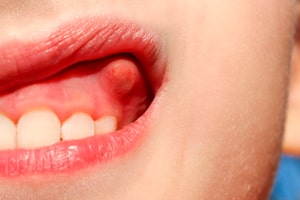
Нарост на десне: почему появляется и как лечить
Нарост на десне: почему появляется и как лечить
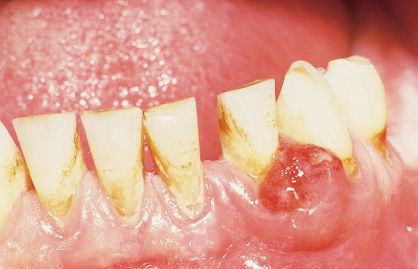
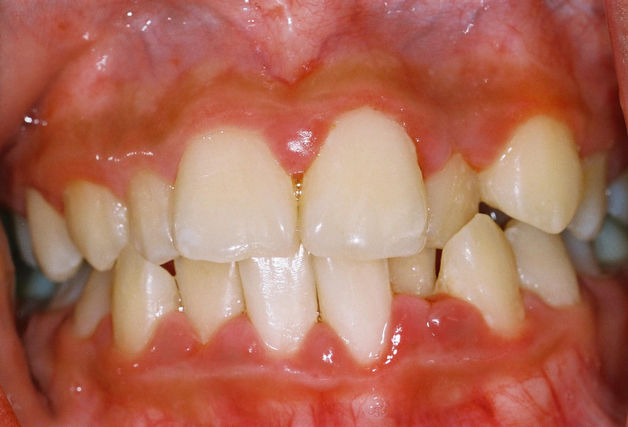
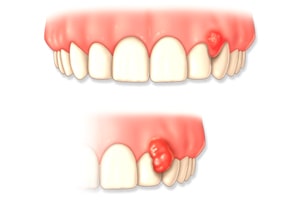
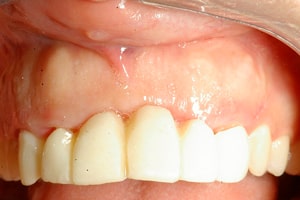
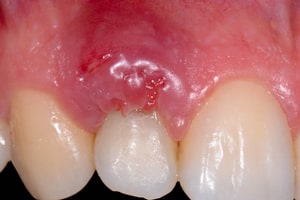
В норме десны имеют гладкий рельеф бледно-розового цвета. Любое изменение, будь то уплотнение или нарост, сигнализируют о неполадках в организме, которые нельзя оставлять без внимания, так как они несут опасность для здоровья. Почему появляются шишки на десне и как их лечить, расскажем в статье.
Появился нарост на десне: в чем причина
Шишка или нарост – уплотнение на десне, вызванное поражением тканей пародонта, которое может появиться без каких-либо предшествующих признаков. Наросты появляются у людей любого возраста, но в основном у маленьких детей, так как они неосознанно заносят в рот инфекцию. Первое, что нужно сделать при обнаружении образований во рту, – определить природу их происхождения (это сможет сделать только врач). Она бывает двух видов:
- Инфекционная. Появление шишек обусловлено жизнедеятельностью бактерий.
- Неинфекционная. Шишки и наросты как результат травмы, механических или химических повреждений.
Если во рту образовалась шишка, следует обратиться к врачу для исключения возможных осложнений. Доктор поможет диагностировать проблему и назначит соответствующее лечение.
Инфекционные заболевания
 | |||
 | |||
 |
 |
 |
 |