- Бронхоэктазия
- Читайте также
- Бронхоэктазия
- Лечение бронхоэктатической болезни
- Современная тактика лечения
- Реабилитация, профилактика, возможные риски
- Бронхоэктатическая болезнь
- Причины возникновения
- Клинические проявления
- Лечение
- Почему при бронхоэктатической болезни стоит посетить санаторий «Электра»
- Бронхоэктатическая болезнь — симптомы и лечение
- Определение болезни. Причины заболевания
- Что такое бронхоэктазы
- Причины заболевания
- Генетические факторы
- Можно ли вылечить бронхоэктатическую болезнь
- Симптомы бронхоэктатической болезни
- Кашель
- Боли в груди
- Одышка и хрипы
- Снижение трудоспособности
- Пальцы Гиппократа
- Отставание в развитии
- Патогенез бронхоэктатической болезни
- Классификация и стадии развития бронхоэктатической болезни
- По происхождению
- По клиническому течению
- По распространённости
- По характеру деформации лёгких
- По тяжести заболевания
- По причине возникновения
- Стадии заболевания
- Осложнения бронхоэктатической болезни
- Лёгочные кровотечения
- Спонтанный пневмотракс
- Хроническая дыхательная недостаточность
- Пневмосклероз
- Лёгочное сердце
- Абседирование
- Эмпиемы плевры
- Септицемия (заражение крови)
- Амилоидоз
- Диагностика бронхоэктатической болезни
- Консультация ЛОР-врача
- Осмотр пациента
- Выслушивание лёгких
- Лабораторные исследования
- Инструментальные методы исследования
- Рентген лёгких
- Бронхоскопия
- Функциональные пробы
- Бронхография
- Электрокардиография
- Лечение бронхоэктатической болезни
- Медикаментозное лечение
- Инструментальные методы
- Хирургическое лечение
- Соблюдение правильного питания
- Кислородотерапия
- Физиотерапия
- Прогноз. Профилактика
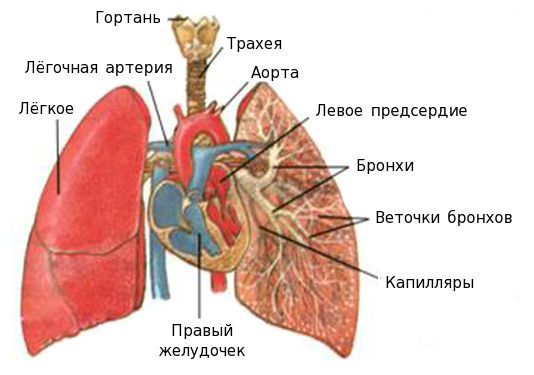
Бронхоэктазия
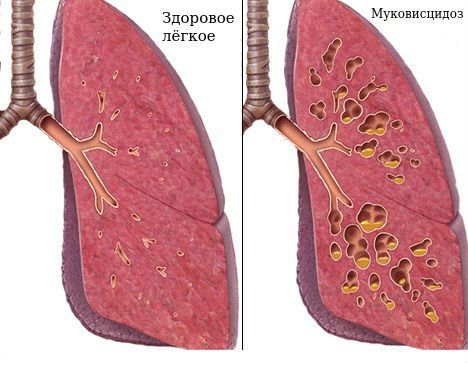
Бронхоэктазия – это необратимое органическое расширение бронхов, преимущественно в нижних сегментах легких, сопровождающееся острым или хроническим воспалением бронхиальной стенки и окружающей легочной ткани. Бронхоэктазы могут быть первичными и вторичными. Причиной первичных бронхоэктазов является врожденная слабость стенок бронхов, сочетающаяся с излишним разрастанием слизистой оболочки. Из-за воспалительных и других острых заболеваний, затрагивающих бронхолегочные ткани (пневмоний, бронхитов, коклюша), может развиваться вторичный бронхоэктаз.
Бронхоэктазы проявляются кашлем с обильным отделением мокроты. Эти состояния очень часто бывают связаны с другими заболеваниями дыхательных путей – хроническим тонзиллитом, синуситом, аденоидами.
Лекарственные травы и травяные сборы
• Взять поровну почки сосновые, листья подорожника и листья мать-и-мачехи. Залить 2 ч. ложки смеси стаканом холодной воды и настоять 2 часа. Затем кипятить 5 минут, настоять 15 минут, процедить. Выпить эту дозу в течение дня в 3 приема. Применяется при бронхиальной астме, коклюше, бронхоэктазии.
• Взять поровну траву спорыша, плоды аниса, плоды укропа, почки сосновые, траву чабреца, мелко измельченный корень солодки. Залить 4 ч. ложки смеси ? стакана холодной кипяченой воды, настоять 2 часа. Поставить на плиту, довести до кипения, кипятить 2–3 минуты, остудить, процедить. Пить по ? стакана 3 раза в день за 30 минут до еды. Применяется с хорошим эффектом при бронхоэктатической болезни, зловонном бронхите, коклюше, бронхиальной астме, хронической пневмонии.
• Взять поровну корня алтея лекарственного и травы тимьяна ползучего. Приготовить отвар: залить 2–3 ст. ложки сбора 2 стаканами воды, настаивать 2 часа, после чего кипятить 5 минут. Пить по ? стакана теплого настоя 3–4 раза в день до еды при зловонном бронхите, бронхоэктазии и др.
Другие средства народной медицины
• Принимать внутрь плоды инжира обыкновенного в истолченном виде, сваренные в молоке (можно с медом по вкусу). Помогает при бронхиальной астме, остром катаре верхних дыхательных путей, бронхите, бронхоэктатической болезни, трахеите, болях в груди, огрублении плевры.
• Приготовить отвар из плодов инжира обыкновенного. Залить 2 ст. ложки плодов 1–2 стаканами молока. Кипятить 10 минут, затем отфильтровать. Добавить мед по вкусу и пить по ?—2/3 стакана теплого отвара 3–4 раза в день до еды. Помогает при бронхиальной астме, остром катаре верхних дыхательных путей, бронхите, бронхоэктатической болезни, трахеите, болях в груди, огрублении плевры.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Читайте также
Бронхоэктазия
Бронхоэктазия Сок репы и меда – в равных частях. Принимать по 2 ст. л. с 1/2 ч. л. сока алоэ 3 раза в день до еды. Курс 3–5 недель.2 ст. л. кашицы репы залить 1 стаканом кипятка, варить 15 мин, охладить, процедить. Пить по 1/4 стакана с 1/3 ч. л. сока алоэ 4 раза в день.Цветки бузины
Источник
Лечение бронхоэктатической болезни
Бронхоэктазии — необратимые морфологические изменения (расширение, деформация) и функциональная неполноценность бронхов, приводящие к хроническому нагноительному заболеванию легких. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называют бронхоэктатической болезнью.
Бронхоэктазы врожденные и приобретенные

Основной этиологический фактор приобретенных бронхоэктазов — генетически определенная неполноценность бронхиального дерева (недоразвитие элементов бронхиальной стенки), которая в сочетании с нарушением бронхиальной проходимости и появлением воспаления приводит к стойкой деформации бронхов.
Формированию бронхоэктазов в значительной степени способствует коклюш, ОРЗ, корь, бронхиты, пневмонии, абсцессы легких, туберкулез, инородные тела в трахеобронхиальном дереве.
Основные жалобы: кашель с большим количеством гнойной мокроты, кровохарканье, боли в груди, одышка, лихорадка, потливость, снижение массы тела и работоспособности. Количество и характер мокроты зависят от степени поражения бронхов. В ней могут быть примеси крови и гноя, неприятный запах.
Заболевание характеризуется обострениями и ремиссиями. Во время обострений повышается температура, появляется одышка, хрипы в груди, посинение губ. На фоне долгого течения пальцы больного приобретают характерную форму барабанных палочек, а ногти — часового стекла. Постепенно общее состояние пациента ухудшается.
Бронхоэктатическая болезнь часто осложняется легочным кровотечением, абсцедированием, развитием пневмофиброза и эмфиземы легких, «легочным сердцем», амилоидозом.
Современная тактика лечения
При бронхоэктазе назначают современные антибиотики класса макролидов, чтобы подавить патогенную микрофлору, и β2-агонисты для устранения рефлекторных спазмов мелких бронхов. Также эффективны муколитики, разжижающие слизь и облегчающие ее откашливание. Чтобы купировать воспаление, при лечении бронхоэктаза показаны гормональные средства. Для активизации собственных защитных сил организма в терапевтическую схему включают иммуностимуляторы.
Ключевая процедура консервативного лечения бронхоэктаза — санация бронхиального древа (очистка просвета бронхов от гнойной мокроты с последующим введением антибиотиков). При признаках кислородной недостаточности назначают кислородотерапию. Больному также назначают комплекс упражнений, способствующих эвакуации бронхиальной мокроты, и вибрационный массаж грудной клетки. Для общего укрепления организма показаны:
- высококалорийный рацион — 3000 ккал в сутки;
- диетотерапия — функциональное питание, богатое нутриентами;
- витаминотерапия.
Учитывая необратимость процесса, а, следовательно, бесперспективность консервативной терапии, единственным радикальным методом лечения бронхоэктатической болезни следует считать хирургический, объем которого зависит от распространения бронхоэктазов.
Реабилитация, профилактика, возможные риски
Важная составляющая комплексной реабилитации при бронхоэктатической болезни — коррекция образа жизни. Пациенту необходимо гулять на свежем воздухе, бросить курить и избегать пассивного курения, придерживаться сбалансированного рациона, заниматься физкультурой, регулярно делать дыхательные упражнения.
Важно находиться на диспансерном учете у пульмонолога, с назначенной врачом частотой посещать профилактические приемы, при необходимости проходить курсы физиотерапии. Комплексная профилактика предусматривает своевременную терапию респираторных заболеваний и закаливание.
Без адекватного лечения бронхоэктатической болезни развиваются хронические бронхиты, легочная и сердечная недостаточность, легочное сердце, бронхиальная астма. У пациентов снижается работоспособность и ухудшается качество жизни. Крайне важно своевременно обратиться к врачу, чтобы добиться длительной устойчивой ремиссии.
Источник
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь — это хроническая приобретенная (реже – врожденная) патология бронхов, которая проявляется хроническим гнойным воспалением и необратимой деформацией бронхиальной стенки. Бронхоэктазами называют локальные расширения бронхов, возникших под действием воспалительного процесса или врождённая аномалия развития.
Причины возникновения
Врожденные бронхоэктазы возникают при нарушении формирования органа во внутриутробном периоде. Они отличаются беспорядочным расположением по бронхиальному дереву.
Приобретенные бронхоэктазы чаще всего формируются в сегментарных и субсегментарных бронхах. Для того чтобы они появились, необходимо врожденная предрасположенность – недостаточные защитные функции, недоразвитие гладкомышечных и хрящевых структур. Пусковым механизмом для развития бронхоэктатической болезни становится острое воспаление стенки:
- ОРВИ, преимущественно аденовирус;
- бронхиты и пневмонии,
- корь,
- коклюш,
- грипп
- несвоевременно удаленные инородные тела.
Спровоцировать острое воспаление может и действие химических агентов, например, токсических газов или аспирация содержимого желудка. Среди врожденных патологий, способствующих развитию бронхоэктатической болезни – муковисцидоз и первичная цилиарная дискинезия, при которой изначально нарушена работа реснитчатого эпителия.
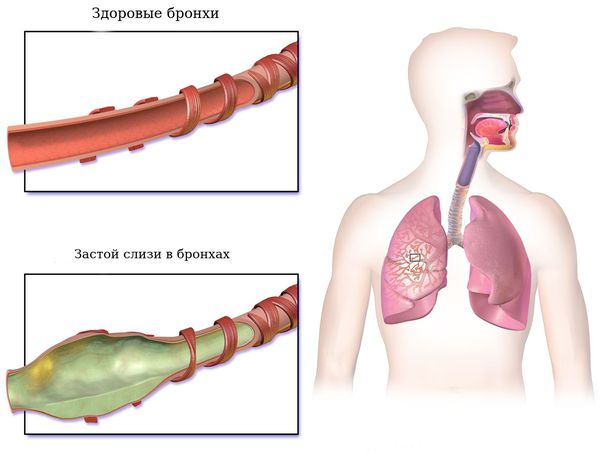
На поврежденных воспалением участках слизистой оболочки нарушается нормальный восходящий ток слизи, она застаивается, становясь питательной средой для инфекции, которая, в свою очередь, снова провоцирует воспаление и повреждение слизистой. Так замывается порочный круг, превращая процесс в хронический. Длительное локальное воспаление необратимо меняет стенку бронхов, вызывая ее расширение по всему периметру (цилиндрической) или на локальном участке (мешотчатое).
Клинические проявления
Как и большинство хронических патологий, бронхоэктатическая болезнь характеризуется чередованием периодов ремиссии и обострения. Частота обострений и самочувствие в ремиссии определяет степень тяжести заболевания:
- Легкая – 1 – 2 обострения в год, вне обострения пациент практически здоров.
- Средняя – обострения более частые и более долгие, между ними сохраняется кашель, снижается работоспособность, переносимость физических нагрузок. Появляются нарушения функции дыхания.
- Тяжелая – обострения частые и длительные, ремиссии короткие, и даже в этой фазе больные неработоспособны. Появляются осложнения: дыхательная и сердечная недостаточность, легочное сердце и другие.
Во время обострения характерны такие симптомы, как кашель с обильной мокротой «полным ртом» (при тяжелом течении количество отделяемой мокроты может доходить до 200 мл в день), в основном по утрам. Из-за того, что воспаленная стенка бронхов склонна к кровоточивости, возможно кровохаркание. По мере развития бронхоэктатической болезни присоединяется одышка при физической нагрузке и боли в грудной клетке.
Повышенная температура обычно нормализуется после прекращения обострения, но при тяжелой форме может сохраняться постоянно — наиболее значимый симптом.
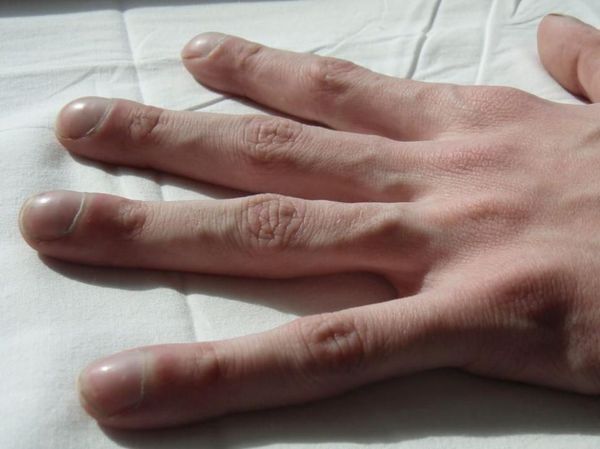
При осмотре врач видит отставание в физическом развитии, исхудание, отставание одной половину грудной клетки при дыхании, у тяжелых больных – цианоз. Если бронхоэктатическая болезнь протекает длительно, могут измениться ногтевые фаланги, приняв вид «барабанных палочек», ногти становятся округлыми и выпуклыми (часовые стекла).
При аускультации на фоне жесткого дыхания прослушивается очаг стойких влажных хрипов (могут исчезать во время ремиссии).
Обнаружить непосредственно бронхоэктазы позволяет рентгенография с контрастированием и КТ.
Длительное течение болезни приводит к развитию таких осложнений как:
- ХОБЛ и развитие дыхательной недостаточности;
- легочное сердце;
- рецидивирующие бронхопневмонии;
- легочное кровотечение;
- амилоидоз почек;
- абсцесс легких;
- эмпиема плевры.
В этом случае к симптомам основного заболевания присоединяются признаки соответствующего осложнения.
Лечение
Лечение бронхоэктатической болезни можно разделить на два основных этапа:
- Для очистки бронхов от мокроты применяют постуральный дренаж (положение, при котором она отходит наиболее активно) в сочетании с перкуссионным и вибрационным массажем. Принимать необходимое положение (как правило, на боку с опущенным головным концом) нужно минимум дважды в день, при обострении – чаще.
- Для снижения воспаления и улучшения отхождения мокроты применяют антибиотики, противовоспалительные средства и муколитики.
При появлении признаков обструкции (нарушения проходимости) бронхов назначают бронхорасширяющие средства.
Учитывая, что деформация стенки бронха необратима, единственное радикальное лечение – операция, которая возможна только при ограниченном одностороннем поражении.
Почему при бронхоэктатической болезни стоит посетить санаторий «Электра»
Санаторий «Электра» — отличная возможность для профилактики и лечения развития бронхоэктатической болезни, для профилактики обострений хронического бронхита, для лечения обострения в стадии обратного развития, для профилактики ухудшения тяжести течения хронического бронхита по доступным ценам в комфортных условиях вдали от города. К вашим услугам опытные специалисты, современное оборудование и многолетний опыт.
Для получения подробностей и уточнения стоимости позвоните по контактному номеру телефона.
Источник
Бронхоэктатическая болезнь — симптомы и лечение
Что такое бронхоэктатическая болезнь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Лидии Юрьевны, пульмонолога со стажем в 18 лет.
Определение болезни. Причины заболевания
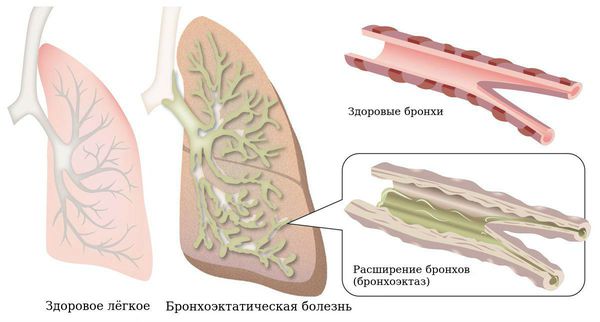
Бронхоэктатическая болезнь — заболевание дыхательных путей, при котором возникает стойкое расширение просвета бронхов (бронхоэктаз) [1] . Этот процесс связан с нарушением эластичности и разрушением стенок бронхов, он сопровождается воспалением, нарушением кровоснабжения, прорастанием грубой рубцовой ткани, может быть последствием недостаточно развитых ветвей бронхиального дерева [1] [2] .
Что такое бронхоэктазы
Бронхоэктазы — это расширение и разрушение крупных бронхов, вызванные воспалением и хронической инфекцией.
Гнойное воспаление стенки дыхательных путей ведёт к дальнейшему необратимому расширению стенок бронхов. При этом нарушается их дренажная функция, т. е. происходит скопление и длительное нахождение в бронхах гнойной вязкой мокроты. Она образует пробки и заполняет конечные отделы респираторного дерева. Это, в свою очередь, приводит к появлению безвоздушных участков лёгких (ателектазов), участков повышенного вздутия лёгких (эмфиземы), а также участков цирроза — рубцовой трансформации нормальной ткани лёгкого [2] .
Бронхоэктатическая болезнь встречается у 2-4 % взрослого населения. Её выявление у 2/3 больных происходит в возрасте до 20 лет [3] . У детей заболевание одинаково часто выявляется у мальчиков и девочек, а среди взрослых мужчины болеют в 1,5-3 раза чаще, чем женщины. В последние годы этот диагноз ставится все реже, несмотря на улучшившиеся диагностические возможности современной медицины [2] . Возможно, это связано с более эффективным лечением болезней органов дыхания в детском возрасте, включая заболевания, вызывающие расширение бронхов.
Причины заболевания
Основная причина развития бронхоэктазов в детском и юношеском возрасте — воспаление концевых участков бронхов (бронхиол) [2] .
Заболевание может развиться в результате перенесённой дыхательной инфекции — при нелеченной пневмонии, после кори, коклюша, аденовирусной инфекции. Туберкулезные и нетуберкулезные микобактерии также могут как стать причиной бронхоэктазов.
Помимо этого, к расширению бронхов могут приводить и другие факторы.
Ошибки в лечении острых воспалительных процессов в лёгких, возникших вследствие локальных нарушений структуры бронхов.
Генетические факторы
К бронхоэктазам могут приводить наследственные структурные аномалии развития лёгких, ассоциированные со слабостью бронхиальной стенки:
- синдром Зиверта — Картагенера — структурные и функциональные нарушения реснитчатого эпителия бронхов;
- синдром Мунье-Куна — врождённое удлинение и расширение хрящевых колец трахеи и крупных бронхов [3][4] ;
- синдром Вильямса — Кэмпбелла — врождённая несостоятельность бронхиальных хрящей;
- врождённые нарушения структуры соединительной ткани (синдром Марфана);
- врождённое отсутствие/недоразвитие части лёгкого [1][2] .
Тяжёлое наследственное заболевание — муковисцидоз (кистозный фиброз). Распространенные бронхоэктазии — неотъемлемая часть симптомов при этой болезни [2] . Нарушение работы эпителиальных клеток, выстилающих дыхательные пути, приводит к структурным нарушениям бронхов. Обычно это двусторонний распространённый процесс. У таких пациентов бронхоэктазии сопровождаются хроническим воспалением пазух носа и поджелудочной железы. В большинстве случаев симптомы бронхоэктазий начинаются в раннем детском возрасте, реже диагноз ставится в зрелом возрасте вследствие стёртой клинической картины [1] [2] [3] .
Иммунные расстройства (нарушение продукции клеток иммунного ответа и иммуноглобулинов) также могут быть причиной наследственного характера бронхоэктазов.
Вдыхание (аспирация) инородных тел, секрета носоглотки, токсическое и химическое поражение лёгких.
Можно ли вылечить бронхоэктатическую болезнь
Бронхоэктатическая болезнь относится к хроническим заболеваниям с необратимой структурной перестройкой бронхиального дерева.
Симптомы бронхоэктатической болезни
Болезнь носит длительный хронический характер [5] . Отмечается волнообразное течение заболевания с периодами обострения (усугубления симптомов) и ремиссии (отсутствия и/или малого количества проявлений заболевания). Возможно одно- и двустороннее расположение расширенных бронхов, чаще изменения располагаются в нижних отделах лёгких. Локализация бронхоэктазий имеет важное значение, как для поиска причины заболевания, так и для его лечения.
Кашель
Наиболее частым симптомом бронхоэктатической болезни является хронический кашель с продукцией мокроты. Редко этот симптом может отсутствовать (сухие бронхоэктазы). Мокрота чаще отходит по утрам. В период ремиссии её количество обычно не превышает 50 мл за сутки. При обострении мокрота приобретает неприятный запах, обильно отделяется в течение всего дня (300-500 мл в сутки) [6] [7] .
Боли в груди
В период обострений могут появляться боли в грудной клетке. Это связано с вовлечение плевры. Боль может усиливаться при глубоком вдохе, но иногда не имеет чёткой локализации и сопровождается ощущением сдавления, распирания, затруднённого дыхания. Часто во время обострений повышается температура тела, лихорадка имеет длительный характер, сочетается с ознобами, потливостью, слабостью, повышенной утомляемостью.
Одышка и хрипы
При распространённом процессе и присоединении бронхиальной обструкции пациенты могут жаловаться на одышку смешанного характера и свистящие хрипы.
Снижение трудоспособности
Нередко больных беспокоит снижение переносимости физической нагрузки, развивается дыхательная недостаточность — снижение способности лёгких поддерживать необходимую концентрацию кислорода в крови.
Пальцы Гиппократа
Симптом «пальцев Гиппократа», или «барабанных палочек» отмечается при многолетнем течении заболевания с частыми обострениями. Для него характерно колбовидное утолщение концевых фаланг пальцев кистей. Также при длительном течении заболевания возможна потеря веса.
Отставание в развитии
Отставание в развитии для бронхоэктатической болезни не характерно, встречается в редких случаях при врождённых аномалиях бронхов.
Основной причиной для обращения к врачу может стать подозрение на рецидивирующие бронхиты или бронхиальную астму по причине одышки и кашля. Также заподозрить бронхоэктазы можно по рецидивам внебольничных пневмоний и эпизодам кровохарканья [8] .
Патогенез бронхоэктатической болезни
Разрушение структуры мышечного слоя и эластических волокон стенки дыхательных путей сопровождается их расширением и нарушением функции проведения воздуха. Застой слизи вызывает надсадный кашель с растяжением стенок, распространением мокроты, закупоркой терминальных (концевых) отделов. Уменьшение воздушности отдельных участков бронхов приводит к уплотнению тканей лёгкого, что, в свою очередь, снижает эффективность кровенаполнения. Формирование бронхоэктазов часто сопряжено с развитием фокусов повышенной воздушности лёгких и распространением хронических воспалительных изменений бронхов [5] .
Хронический воспалительный процесс с вовлечением бактерий снижает эластические свойства бронхиальной стенки, она вытягивается и выпячивается, из-за этого истончается. Вокруг лёгких развиваются рубцовые изменения межуточной (соединительной) ткани, что приводит к дополнительному вытяжению просвета воздухоносных путей. Выпячивание стенки осуществляется посредством её локального повреждения.
Важное значение имеет также снижение защитных свойств бронхиального дерева в отношении микроорганизмов, в результате чего на поверхности респираторного эпителия образуются биоплёнки, содержащие инфекционный агент (синегнойная палочка и др.) [9] .
Классификация и стадии развития бронхоэктатической болезни
Бронхоэктазы классифицируют по происхождению, распространённости, характеру деформации лёгких и по другим признакам.
По происхождению
- первичные (врождённые), связанные с наследственно обусловленными изменениями структуры и функции воздухоносных путей;
- вторичные (приобретённые), возникающие вследствие повторных воспалительных процессов в лёгких и бронхах [8] .
По клиническому течению
- фаза ремисcии;
- фаза обострения.
По распространённости
- односторонний процесс (поражение сегмента, доли лёгкого);
- двусторонний процесс [2] .
При использовании инструментальных методов исследования, таких как компьютерная томография, бронхоскопия, можно определить характер распределения бронхоэктазов:
- центральный (изменения крупных дыхательных путей);
- периферический (поражение мелких бронхов с 5-го по 16-е ответвления трахеобронхиального дерева).
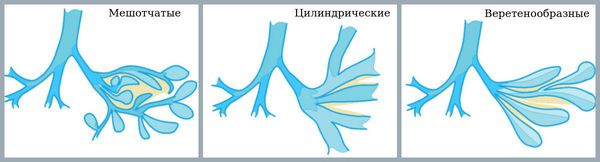
По характеру деформации лёгких
- мешотчатые;
- цилиндрические;
- кистоподобные;
- веретенообразные;
- смешанные.
По тяжести заболевания
- лёгкая форма — 1-2 обострения в год, длительные ремиссии, во время которых работоспособность пациентов не нарушена;
- средняя — обострения наблюдаются более двух раз в год, выделение мокроты 50-100 мл в сутки, в фазе ремиссии отмечаются влажный кашель, умеренные нарушения дыхательной функции и снижение работоспособности;
- тяжёлая — обострения частые и длительные, выделение мокроты более 200 мл в сутки, фаза ремиссии кратковременная, сопровождается нетрудоспособностью.
По причине возникновения
Постинфекционные:
- инфекции нижних дыхательных путей в детском возрасте;
- пневмонии, сопровождающиеся разрушением ткани лёгкого у взрослых;
- туберкулёз и нетуберкулёзные микобактериозы;
- корь, коклюш, аденовирусная инфекция.
Обструктивные:
- закупорка бронхов инородным телом;
- внешнее сдавление воздухоносных путей.
Ингаляционные повреждения:
- вдыхание токсинов и раздражающих газов, дыма;
- температурные повреждения;
Аспирационные:
- проникновение в дыхательные пути раздражающего секрета, инфицированного бактериями, что возможно при гастроэзофагеальном рефлюксе, аспирации секрета верхних дыхательных путей и желудочного содержимого с развитием пневмонии, при проведении процедуры санации (очистке от слизи) дыхательных путей;
Хронические диффузные заболевания легких:
- идиопатический лёгочный фиброз;
- саркоидоз;
- заболевания соединительной ткани с поражением лёгких.
Идиопатические воспалительные расстройства (при заболеваниях неустановленной этиологии):
- воспалительные заболевания кишечника;
- рецидивирующее множественное поражение хрящевой ткани;
- анкилозирующий спондилоартрит с развитием воспаления и нарушением подвижности межпозвонковых сочленений [7][8] ..
Стадии заболевания
Первая стадия — ограниченные изменения мелких бронхов с заполнением их слизью.
Вторая стадия — воспаление и нагноение с нарушением целостности слоя клеток, выстилающего просвет бронхов изнутри, развитие рубцовой ткани в толще бронхов.
Третья стадия — расширенные бронхи заполнены гноем, процесс прогрессирует с выходом в окружающие бронхи ткани лёгкого, где развивается рубцовая ткань. Хроническая нагноительная интоксикация приводит к нарушению питания сердечной мышцы, других внутренних органов с нарушением их функции [2] [8] .
Осложнения бронхоэктатической болезни
Длительный характер заболевания с частыми обострениями способствует развитию осложнений.
Лёгочные кровотечения
В 10-15 % случаев в мокроте могут появляться прожилки крови (кровохарканье), реже бывают эпизоды лёгочных кровотечений [5] .
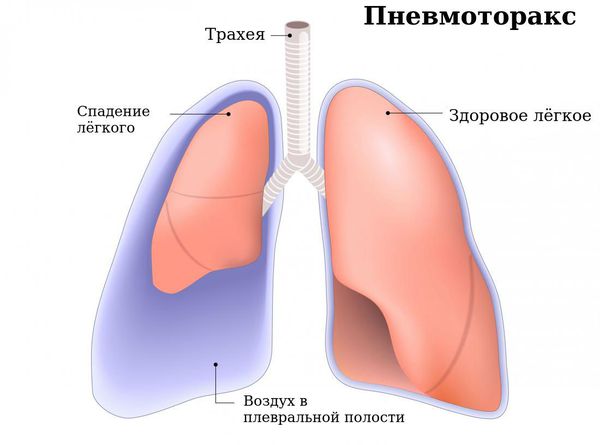
Спонтанный пневмотракс
К симптомам бронхоэктазов может присоединиться картина внезапного разрыва лёгочной ткани с появлением воздуха в плевральной полости (спонтанный пневмоторакс) — 0,7 % случаев.
Это состояние проявляется резкой интенсивной («кинжальной») болью в грудной клетке на стороне разрыва, внезапным появлением и усилением одышки, возникающей на вдохе. В это время усиливается кашель, при накоплении и увеличении количества воздуха в плевральной полости снижается артериальное давление и повышается пульс. Пациент может потерять сознание вследствие сдавления свободным воздухом сердца и крупных сосудов, расположенных в пространстве между лёгкими (средостение).
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность (ХДН) проявляется одышкой, снижением переносимости физической нагрузки, характеризуется увеличением частоты дыхания. Критерием ХДН является снижение сатурации крови (насыщения кислородом) до 95 % и ниже.
Пневмосклероз
Пневмосклероз может не проявляться клинически при локальном процессе, при распространении заболевания отмечаются проявления дыхательной недостаточности.
Лёгочное сердце
«Лёгочное сердце» — это увеличение и расширение правых отделов сердца, развившееся вследствие заболеваний лёгких. Изначально «лёгочное сердце» может протекать бессимптомно, хотя у пациентов обычно наблюдаются выраженные проявления основного заболевания (например, одышка). Первым проявлением «лёгочного сердца» является учащённое сердцебиение.
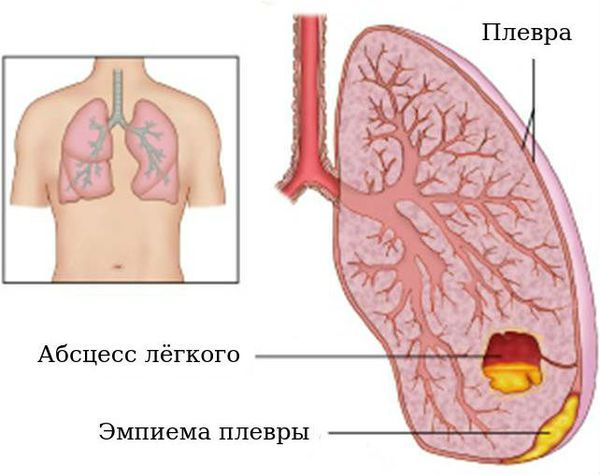
Абседирование
Среди осложнений бронхоэктатической болезни также встречаются нагноительные процессы с распространением на лёгочную ткань и плевру: абсцесс лёгких (1,8 %), эмпиема (0,4 %). Абсцедирование — образование обширной гнойной полости в лёгких. При формировании абсцесса отмечается стойкое повышение температуры тела, при его вскрытии в бронхах отмечается обильное отхождение гнойной мокроты («полным ртом»). Данное осложнение нередко нуждается в хирургическом лечении.
Эмпиемы плевры
Эмпиемы плевры — появление свободного гноя в плевральной полости, сопровождающееся выраженной интоксикацией, болью в грудной клетке на стороне поражения. Это состояние наряду с абсцессом лёгких представляет угрозу для жизни и нуждается в активном дренировании (удалении гноя) и наблюдении хирурга.
Септицемия (заражение крови)
Указанные выше осложнения могут сопровождаться развитием сепсиса — появлением микробов в крови с развитием полиорганной недостаточности [8] .
Амилоидоз
К внелёгочным осложнениям длительно существующей бронхоэктатической болезни относится амилоидоз. Это патологический процесс продукции и накопления в тканях внутренних органов белка амилоида. Его высокая концентрация приводит к нарушению функции и повреждению структуры этих органов. Также осложнением может стать образование язв и эрозий на слизистой желудка и двенадцатиперстной кишки [8] .
Диагностика бронхоэктатической болезни
Целью диагностики бронхоэктазий является установление патологического процесса, послужившего причиной развития структурных изменений бронхов, характера изменений, их локализации и распространённости. В диагностике необходимо учитывать характерные признаки: симптомы кашля с отделением мокроты (иногда с прожилками крови в ней), одышки, снижения переносимости физической нагрузки. Всегда следует обращать внимание на эпизоды повторных воспалительных заболеваний лёгких и бронхов, перенесённых ранее, на возраст начала заболевания, внелёгочные симптомы [9] .
Консультация ЛОР-врача
При обнаружении симптомов заболевания необходимо обратиться к терапевту или пульмонологу. В ряде случаев присутствуют симптомы хронической заложенности носа, как проявление хронического синусита. При наличии данных симптомов необходима дополнительная консультация ЛОР-врача. Рутинный осмотр пациентов с бронхоэктатической болезнью ЛОР-врачом проводится один раз в год.
Осмотр пациента
При внешнем осмотре пациента обращает на себя внимание утолщение концевых фаланг по типу «барабанных палочек» и деформация ногтей («часовые стёкла») при длительном течении процесса.
Данные изменения происходят из-за стимулирующего влияния пониженного содержания кислорода в крови на рост надкостницы. Внимательный осмотр грудной клетки может выявить её несимметричность и деформацию: уменьшение в размерах её части при локальном уплотнении лёгкого с развитием рубцовой ткани; бочкообразное вздутие с расширением передне-заднего размера при повышении воздушности (эмфизема) [2] .
Выслушивание лёгких
При выслушивании лёгкого с помощью фонендоскопа (аускультация) определяются фокусы влажных хрипов различных по калибру в зависимости от диаметра бронхов, подвергшихся изменениям. Дыхание может быть жёстким (выдох выслушивается на всём его протяжении) или ослабленным (бесшумный выдох).
Лабораторные исследования
Диагностика должна быть направлена на определение выраженности воспалительного процесса: определение С-реактивного белка, количества лейкоцитов, тромбоцитов, СОЭ в крови. При длительном течении болезни развивается анемия со снижением количества эритроцитов и гемоглобина [8] [9] .
В общем анализе мокроты также выявляются признаки воспаления: повышение количества лейкоцитов, могут определяться эритроциты при разрушении капилляров в полостях расширенных бронхов, бактерии, грибы. Посев мокроты определяет патогенных возбудителей.
Общий анализ крови, мочи и биохимический анализ крови исследуется один раз в 6 месяцев и при обострениях заболевания. Необходимо обращать особое внимание на уровень эритроцитов, гемоглобина (вторичный эритроцитоз), уровень лейкоцитов и характер лейкоцитарной формулы, уровень С-реактивного белка.
В моче следует контролировать протеинурию, удельный вес (проявление вторичного амилоидоза почек).
Инструментальные методы исследования
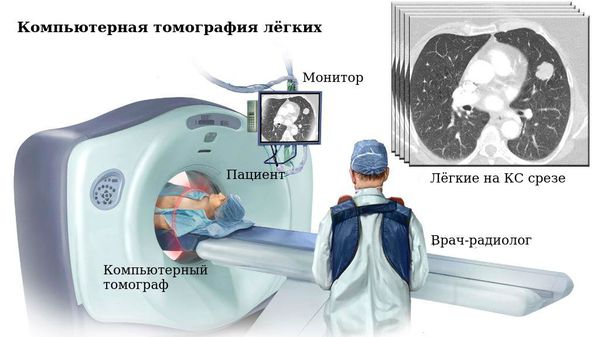
В постановке диагноза ключевое значение имеют инструментальные методы исследования, среди которых ведущим я вляется компьютерная томография лёгких.
Чёткая картина распространённости, формы и характера бронхоэктазий регистрируется при спиральной компьютерной томографии. Она позволяет определить неравномерность просвета бронхов, отсутствие сужения бронхов от центра к периферии («симптом трамвайных путей»), наличие секрета в их просветах, расширение бронха с сохранённым диаметром просвета подлежащего сосуда («симптом перстня»). Сопутствующие признаки пониженной и повышенной лёгочной вентиляции, рубцовые изменения, формирование осложнений в виде абсцесса также можно обнаружить при данном виде визуализации.
Рентген лёгких
Обзорная рентгенография и цифровая флюорография выявляет тяжистость, ячеистость, кистовидную деформацию лёгочного рисунка, участки уплотнения и повышенной воздушности лёгочной ткани.
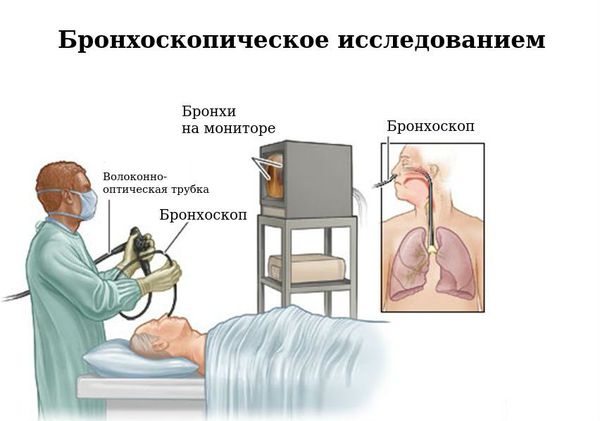
Бронхоскопия
Бронхоскопическое исследование служит хорошим дополнением компьютерной томографии в определении бронхоэктазов. При её проведении возможно взятие смывов бронхов, биопсийного материала слизистой при необходимости. Кроме того, бронхоскопия используется в лечебных целях.
Функциональные пробы
Исследование функции внешнего дыхания с бронходилатационным тестом (исследование расслабления бронхов) применяют для назначения и корректировки ингаляционной терапии. Пробы наиболее информативны при из проведении в утренние часы (до 11:00), проводятся натощак или после лёгкого завтрака. Накануне исследования необходимо отказаться от ингаляционной терапии.
Бронхография
Бронхография в настоящее время не применяется для диагностики бронхоэктазов по причине её инвазивности (глубокого проникновения по трахеобронхиальной системе) и плохой переносимости.
Электрокардиография
Электрокардиограмма проводится один раз в год для оценки возможных нарушений ритма, утолщения правых отделов сердца при развитии лёгочной гипертензии и лёгочного сердца.
Лечение бронхоэктатической болезни
В основе лечения бронхоэктатической болезни лежит принцип своевременной противовоспалительной и дренирующей терапии, которая направлена на эвакуацию секрета из расширенных бронхов. Также важна минимальная инвазивность процедур, поскольку каждый эпизод проникновения инородных предметов (в том числе эндоскопических трубок) в лёгкие увеличивает риск дополнительного инфицирования повреждённых участков бронхов.
Медикаментозное лечение
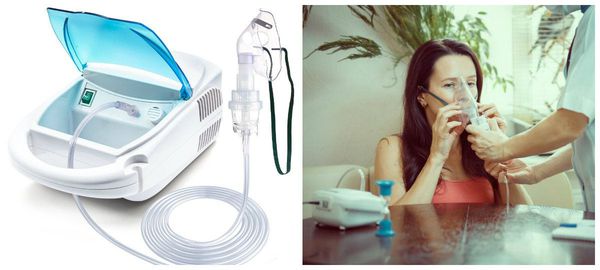
В настоящее время самой безопасной и эффективной является ингаляционная форма доставки лекарственных растворов в лёгкие. С этой целью применяются небулайзеры — устройства, распыляющие растворы лекарств на всём протяжении трахеобронхиального дерева [10] .
С их помощью, как в домашних условиях, так и в условиях лечебных учреждений, производят ингаляции муколитиков — препаратов, разжижающих мокроту и стимулирующих работу реснитчатого эпителия, который выстилает просветы бронхов (например, раствор амброксола). С противовоспалительной целью для лечения бронхоэктазов используется ингаляция суспензии будесонида, для неё подходит компрессорный небулайзер. Этот препарат ингалируют курсами, особенно при наличии бронхообструкции (сужения просвета бронхов) и связанной с ней одышкой с затруднённым выдохом [10] .
Расширение просветов бронхов также достигается ингаляциями бета-2-агонистов и М-холинолитиков и их комбинаций (сальбутамол, ипратропия бромид, фенотерол) [10] .
Существуют и другие ингаляционные препараты, не требующие применения небулайзера: тиотропия бромид, умеклидиния бромид, формотерол, сальметерол, индакатерол, вилантерол. Их используют в форме порошковых, жидкостных ингаляторов, аэрозолей. Важным аспектом является точное соблюдение техники ингаляции, поэтому на каждый приём к врачу необходимо приносить назначенное для лечения устройство, что позволит проверять процесс и своевременно устранять ошибки [10] .
При обострениях бронхоэктатической болезни показано применение антибактериальных препаратов. Их использование зависит от результатов посевов мокроты, а также сроков и препаратов предшествующей антибиотикотерапии. Обычно для лечения бронхоэктатической болезни используют бета-лактамы (защищённые полусинтетические пенициллины, цефалоспорины), препараты, обладающие антисинегнойной активностью (фторхинолоны, цефалоспорины 3-4 поколения, аминогликозиды) [11] .
Инструментальные методы
В случае тяжёлой формы заболевания с частыми обострениями иногда обосновано провести серию санационных бронхоскопий, выполняемых под местной анестезией. Это позволит в более быстрые сроки справиться с обострениями [12] . Процедуру необходимо проводить в условиях стационара, реже — амбулаторно.
Хирургическое лечение
Хирургические методы лечения показаны при локальном процессе в следующих случаях:
- локальный процесс сопровождается лёгочными кровотечениями;
- в течение двух-трёх лет не удаётся добиться стойкой ремиссии;
- развитие локального цирроза;
- лёгочное кровотечение более 200 мл/сутки не поддаётся лекарственной терапии.
Оперативное вмешательство возможно в любом возрасте. Операции по двусторонней резекции (удалении части лёгкого) обычно производятся с интервалом в 6-8 месяцев [7] [8] [9] .
Соблюдение правильного питания
В лечении больных бронхоэктатической болезнью наряду с другими методами большое значение имеет лечебное питание. В диете должно содержаться повышенное количество белка (до 160 г), умеренное количество жира и углеводов. Необходимо включать в рацион витамины А, В1, В2 и С. Витамин А способствует улучшению регенерации слизистой оболочки дыхательных путей, витамины В1, В2 и С улучшают окислительные процессы, белковый обмен. Ограничивается содержание соли. Питание должно быть не менее пяти раз в сутки. Рекомендуется диета № 5 с повышенным содержанием белка и витаминов.
Кислородотерапия
При наличии хронической дыхательной недостаточности со снижением сатурации крови до 89 % и менее рекомендована длительная кислородотерапии в домашних условиях с использованием концентраторов кислорода. Также ситуационная кислородотерапия проводится в условиях стационара на этапе лечения обострений заболевания, сопровождающихся снижением сатурации до 95% и менее.
Физиотерапия
В период обострения процесса применяется электрофорез и УВЧ-терапия на грудную клетку — слаботепловая доза продолжительностью 10-15 минут. В период ремиссии проводятся общее УФ-облучение и ингаляции муколитических средств. Для улучшения функционального состояния лёгких и дренажной функции бронхов применяется массаж грудной клетки. Вибрационный массаж проводится с помощью специального жилета или при непосредственном перкуссионном воздействии на грудную клетку в положении лежа по направлению снизу вверх. Его лучше проводить после ингаляционной процедуры, чтобы повысить скорость дезинтеграции (распада) мокроты и её удаления из воздухоносных путей.
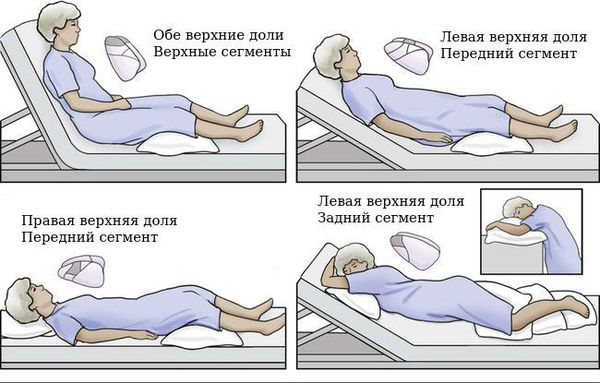
При заболевании важна эвакуация секрета бронхов. Для этого применяют статический и динамический постуральный дренаж — принятие положения тела, при котором наиболее эффективно происходит откашливание мокроты.
Лечебная физкультура должна проводиться пациентом с бронхоэктатической болезнью постоянно. Используются упражнения для увеличения движения диафрагмы, межрёберных мышц в сочетании с постуральным дренажем бронхов (положение тела для лучшего отхождения мокроты зависит от локализации бронхоэктазов). Дыхательная гимнастика повышает давление, создаваемое в просвете бронхов, способствует их очищению и более равномерному наполнению воздухом на вдохе. Гимнастику можно делать самостоятельно либо с подключением портативных тренажёров, некоторые из них могут создавать дополнительную вибрацию.
Противопоказания для лечебной физкультуры: лёгочное кровотечение; сердечно-сосудистая недостаточность III стадии; повышение температуры до 38—39 ° С, не обусловленное скоплением мокроты. При наличии мокроты лечебную гимнастику начинают с упражнений, способствующих выведению мокроты: применяют постуральный дренаж; дренирующие упражнения и их сочетание. При выделении большого количества мокроты упражнения, дренирующие бронхи, выполняют до 8-10 раз в день: утром до завтрака в течение 20-25 минут, через 2 часа после завтрака, обеда, каждый час до ужина и за час перед сном.
Прогноз. Профилактика
Профилактика вторичных (приобретённых) бронхоэктазов заключается в своевременном предотвращении и эффективном лечении инфекционных воспалительных заболеваний лёгких. С этой целью рациональной представляется вакцинация от пневмококковой инфекции, кори, коклюша [2] . Антипневмококковая вакцина также является важным инструментом вторичной профилактики при наличии бронхоэктатической болезни. Она способствует снижению частоты обострений и профилактике осложнений заболеваний. Для профилактики обострений рекомендуется закаляться и заниматься лечебной физкультурой.
В связи с разработанными лечебными мероприятиями по санации трахеобронхиального дерева (устранению слизи с поражённых бронхов) и предотвращению обострений прогноз при бронхоэктатической болезни в последние годы улучшился. Многие пациенты доживают до пожилого и старческого возраста, но качество жизни больных страдает за счёт нарастающей сердечно-лёгочной недостаточности. Развитие хронического лёгочного сердца может привести к стойкой утрате трудоспособности. После хирургического лечения выздоровление наступает более чем у 75 % больных, у остальных 25 % отмечается значительное улучшение состояния [7] [8] [9] .
Источник