- Лечение ладонно-подошвенного псориаза
- Причины ладонно-подошвенного псориаза
- Симптомы ладонно-подошвенного псориаза
- Формы заболевания
- Стадии протекания заболевания
- Осложнения при ладонно-подошвенном псориазе
- Как проводится лечение ладонно-подошвенного псориаза
- Медикаментозная терапия
- Немедикаментозные методы лечения
- Как лечится ладонно-подошвенный псориаз в клинике Парамита
- Особенности клинических проявлений и терапия больных пустулезным псориазом
- Лечение
- Алгоритм терапии больных ПП
Лечение ладонно-подошвенного псориаза
- Устраним ладонно-подошвенный псориаз
- Снимаем зуд уже через 3-4 сеанса
- Полный курс лечения от 10 до 12 процедур
Автор: 
Редактор: 
Дата публикации: 22.10.2018
Дата обновления: 08.06.2020
Ладонно-подошвенный псориаз — это одна из наиболее часто встречающихся форм этого хронического кожного заболевания. Поражаются самые функционально нагруженные части нашего тела: ладони и стопы, на которые падает основная тяжесть при работе и ходьбе. Из этой статьи можно узнать, как помочь больному своевременно выявить заболевание и куда обращаться за квалифицированным лечением. А также все о лечении этой болезни в московской клинике Парамита.
Причины ладонно-подошвенного псориаза
Точно почему и как развивается болезнь до сих пор неизвестно. Но в основе любой формы псориаза лежит наследственная предрасположенность: особенности обмена веществ, приводящие к изменениям в иммунитете и развитию аутоиммунных (с аллергией на собственные ткани организма) процессов.
В группе риска находятся все, кто имеет близких родственников, страдающих псориазом. Но далеко не все, находящиеся в группе риска люди, заболевают ладонно-подошвенным псориазом. Большую роль здесь играют предрасполагающие факторы или факторы риска. Их можно условно разделить на общие и местные. Общие факторы риска способствуют развитию любой формы псориатического процесса. Это:
- гормональные нарушения;
- наличие любых хронических заболеваний и очагов инфекции, оказывающих воздействие на обмен веществ;
- наличие аллергических болезней, часто активизирующих аутоиммунные процессы;
- наличие химической зависимости (алкоголизма, наркомании, табакокурения) – зависимость оказывает отрицательное воздействие на систему кровообращения и обмен веществ;
- затяжные стрессы и пограничные нервно-психические заболевания (неврозы) – центральная нервная система (ЦНС) является командным пунктом нашего тела и любые изменения в ней не могут не отражаться на состоянии иммунитета;
- тяжелые физические нагрузки;
- неправильное неполноценное питание, употребление преимущественно высококалорийной пищи;
- длительное употребление некоторых лекарств: антибиотиков, препаратов лития, некоторых лекарств от высокого давления (ингибиторов АПФ, бета-адреноблокаторов), гормональных средств и др.
Местные факторы риска, способствующие развитию псориаза на стопах и ладонях:
- работа, связанная с постоянным контактом с водой и моющими средствами: посудомойки, банщики, работники бассейнов и т.д.;
- использование средств бытовой и производственной химии;
- перенесенные кожные инфекции – грибок кистей рук, стоп, межпальцевых промежутков, стрептококковое импетиго, герпетическая инфекция и т.д.;
- кожные аллергические заболевания – аутоиммунный дерматит, экзема;
- травмы, ссадины, потертости на ладонях и подошвах;
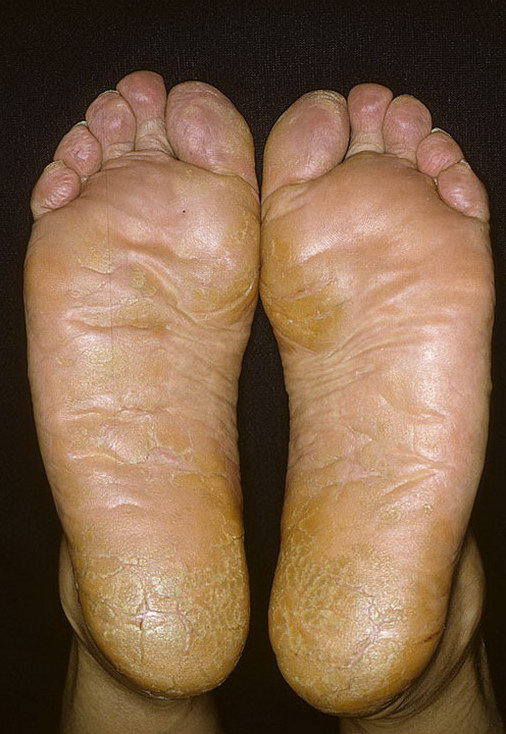
- повышенная потливость стоп, ношение тесной обуви (подошвенный псориаз).
Красные пятна на коже после стресса
Диагностика кожных заболевания
Причиной начала ладонно-подошвенного псориаз обычно бывает воздействие на организм не одного, а сразу нескольких факторов. Поэтому лицам из группы риска так важно знать эти факторы и исключать их воздействие на организм.
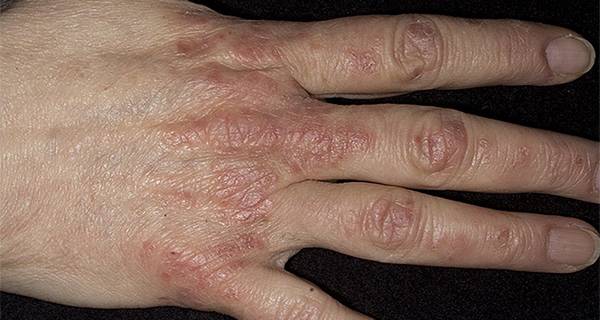
Симптомы ладонно-подошвенного псориаза
Симптомы ладонно-подошвенного псориаза могут существенно отличаться у разных пациентов.
Формы заболевания
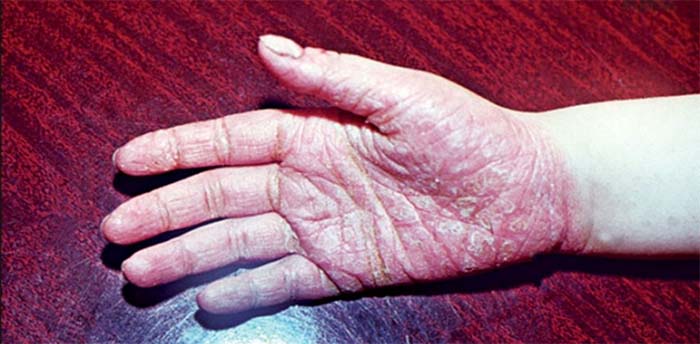
Бляшечно-веерообразная (вульгарная). Проявляется образованием на коже ладошек и подошв характерных псориатических папул – четко отграниченных, розовых, возвышающихся над поверхностью кожи и покрытых желтоватыми чешуйками. Элементы сыпи располагаются веерообразно в виде лучей и постепенно сливаются в круглые крупные бляшки. Кожные покровы ладоней и стоп сухие, на них часто появляются трещины, что способствует присоединению инфекции.
Круговую. При этой форме вначале появляется сухость кожи и зуд, а затем характерные круговые высыпания на ладонях и подошвах, которые часто переходят на тыльную сторону кистей и стоп. Для этой формы характерно появление крупных очагов шелушения.
Роговую или мозолистую. На поверхности ладоней и подошв появляются участки повышенного ороговения с образованием крупных плотных сухих мозолей, сливающихся между собой и покрывающих всю поверхность пораженных участков с переходом на боковые стороны.
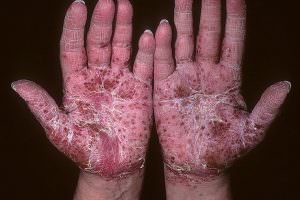
Пустулезный псориаз Барбера. На ладонях и подошвах появляются крупные четко очерченные бляшки, а на них — стерильные (без наличия инфекции) гнойничковые высыпания (пустулы) диаметром 2 – 5 мм. Иногда они сливаются между собой, образуя распространенные гнойные озера. Подсыхая, гнойнички превращаются в коричневые корочки. Процесс сопровождается сильным зудом.
Стадии протекания заболевания
Независимо от формы ладонно-подошвенного псориаза течение его волнообразно. Обострения сменяются ремиссиями. Выделяют следующие типы течения болезни:
- редко рецидивирующий – рецидивы развиваются раз в несколько лет:
- умеренно рецидивирующий — рецидивы каждые 1-2 года;
- часто рецидивирующий – рецидивы каждые несколько месяцев.
У большинства больных обострения носят сезонный характер – высыпания появляются только в теплое или только в холодное время года. В этом случае говорят о летнем или зимнем типе заболевания. Если обострения появляются в любое время года, у больного смешанный тип.
Во время обострения (рецидива) изменения на коже проходят три стадии:
- начальную или прогрессирующую – элементы сыпи распространяются и сливаются между собой, образуя крупные конгломераты;
- стационарную – распространение сыпи прекращается и она длительное время находится в одном и том же состоянии;
- регрессирующую или восстановительную – происходит заживление, сыпь постепенно бледнеет и исчезает, оставляя на ладонях и подошвах сначала шелушащиеся пятна или корочки, а потом пигментированные (коричневатые) или депигментированные (белые) пятна.
Осложнения при ладонно-подошвенном псориазе
Основной опасностью является присоединение инфекции, которая может значительно осложнить течение псориаза. Патологический процесс может распространяться на другие участки тела, а также на суставы (псориатический артрит) и внутренние органы.
Тяжелым поражением является псориатическая эритродермия. Кожа всего тела краснеет, покрывается шелушащимися пластинками. Состояние тяжелое, беспокоит зуд, ощущение стягивания, лихорадка. Такие больные требуют срочной госпитализации.
Как проводится лечение ладонно-подошвенного псориаза
Лечение должно быть комплексным и включать в себя:
- здоровый подвижный образ жизни;
- правильное питание;
- медикаментозные методы лечения;
- немедикаментозные методы лечения;
- народные методы лечения.
Медикаментозная терапия
Назначается общая и местная лекарственная терапия. При легком течении заболевания из общего лечения назначают:
- десенсибилизирующие средства, уменьшающие проявления аллергии и зуда:
- глюконат кальция;
- антигистаминные средства – Кларитин, Эриус, Тавегил, Супрастин и др.
Ладонно-подошвенный псориаз легкой и средней тяжести можно лечить наружными средствами:
- мазями, кремами и растворами на основе кортикостероидных гормонов; хорошо снимают аллергические и воспалительные процессы, зуд;
- комбинированными средствами (гормоны с антибиотиками); назначают при присоединении бактериальной инфекции;
- мазями с синтетическим аналогом витамина D (Дайвонекс) – тормозят размножение (пролиферацию) поверхностных клеток эпителия;
- комбинированными мазями с гормонами в сочетании с аналогами витамина D (Дайвобет);
- препаратами с ретиноидами (аналогами витамина А) — хорошо подавляют шелушение;
- кератолитиками (салициловая кислота), размягчающими средствами на основе дегтя и комбинированными средствами, в состав которых входят гормоны и салициловая кислота (Дипросалик); эти средства хорошо подойдут при мозолистой форме ладонно-подошвенного псориаза;
- пастами с активным цинком – оказывают противовоспалительное воздействие.
Немедикаментозные методы лечения
К этим методам лечения ладонно-подошвенного псориаза относятся современные европейские и древние восточные методики, широко применяемые дерматологами для подавления псориатического процесса. Но выбирая клинику, следует обратить внимание, есть ли у врачей подготовка по тем или иным методикам, и где они ее проходили. В России можно получить неплохую подготовку по европейским способам немедикаментозного лечения. А традиционным восточным методам лечения лучше всего обучаться в Китае или Тибете. В лучших клиниках Москвы предлагаются следующие методы:
- Рефлексотерапия – воздействие на активные точки на теле различными методами: иглоукалыванием (метод чжень), прижиганием полынными сигаретами (метод цзю), массажем, вакуумом (банками), компрессией металлическими шариками и пластинками и т.д. Воздействуя на определенные точки, можно оказывать рефлекторное действие на любой орган. Метод проверен столетиями, но очень сложен в исполнении. Хорошо выполняют его в основном специалисты, обучавшиеся в Китае.
- Фитотерапия – использование лекарственных растений для лечения заболеваний. Метод также требует специальной подготовки, но позволяет уменьшить лекарственную нагрузку на организм, частично заменив лекарственные препараты травами.
- PRP- терапия – введение в пораженные участки кожи ладоней и подошв собственной крови больного, взятой из вены и затем обогащенной тромбоцитами. Методика позволяет перевести течение заболевания в третью регрессирующую стадию, так как тромбоциты выполняют функцию восстановления. Высокий эффект: всего несколько процедур способны приостановить распространение псориатического процесса.
- Аутогемотерапия – лечение собственной кровью больного. Метод давно применяется при лечении псориатических процессов и хорошо себя зарекомендовал. Внутримышечное введение венозной крови больного встряхивает организм, заставляет его бороться с болезнью.
Как лечится ладонно-подошвенный псориаз в клинике Парамита
Клиника Парамита специализируется на восточных методиках лечения ладонно-подошвенного псориаза. Дерматологи клиники проходили обучение по рефлексотерапии и фитотерапии в Китае и Тибете. Поэтому могут снимать основные симптомы заболевания без применения лекарств.
Но это вовсе не значит, что медикаментозная терапия и современные европейские лечебные методики в клинике не применяется. Все врачи имеют подготовку и по этим методам. Широкий выбор способов лечения ладонно-подошвенного псориаза в Москве, использование народных средств и большой практический опыт позволяет специалистам подбирать каждому пациенту индивидуальную терапию, быстро и эффективно устранять основные симптомы заболевания. Для предупреждения обострений проводятся профилактические курсы лечения.
Такой подход позволяет пациентам клиники надолго забыть об обострениях и жить нормальной жизнью, не испытывая мучений.
Ладонно-подошвенный псориаз – это заболевание, которое требует своевременного лечения и предупреждения обострений. Если этого не делать, снижение качества жизни гарантировано. Но современные методы позволяют таким больным забыть об обострениях и жить нормальной жизнью. Псориаз кистей и ступней хорошо лечится, если этим занимается специалист.
Источник
Особенности клинических проявлений и терапия больных пустулезным псориазом
В настоящее время псориаз является одним из наиболее тяжелых дерматозов, требующих больших усилий при лечении. Это связано не только с распространенностью заболевания (3–5% дерматологических больных и 1% населения земного шара).
В настоящее время псориаз является одним из наиболее тяжелых дерматозов, требующих больших усилий при лечении. Это связано не только с распространенностью заболевания (3–5% дерматологических больных и 1% населения земного шара). Актуальность проблемы также обусловлена наличием тяжелых форм — псориатического артрита и псориатической эритродермии. Псориаз является социальной проблемой, так как приводит к значительной потере трудоспособности (по больничным листам или инвалидности) у лиц молодого возраста, чаще у мужчин, а также ухудшает качество жизни пациентов.
К тяжелым формам псориаза относится также пустулезный псориаз (ПП) (рис.). Он встречается не столь часто, но вызывает тяжелую общую симптоматику, заставляющую проводить интенсивную терапию, характеризуется упорным течением, зачастую торпидным по отношению к проводимому лечению.
.gif) |