- Гидраденит
- У кого гидраденит бывает чаще всего?
- Причины гидраденита
- Как проявляется гидраденит?
- Осложнения гидраденита
- Особенности диагностики
- Консервативное лечение
- Хирургическое лечение гидраденита
- Дополнительные методы лечения
- Мозоли рук
- Виды мозолей
- Отчего могут появляться мозоли?
- Медикаментозное лечение
- Профилактические меры
- Водяная мозоль на пальце
- Причины возникновения
- Симптомы и фото
- Что за жидкость внутри?
- Как лечить водяную мозоль?
- Народные средства
- Профилактика
- Прогноз
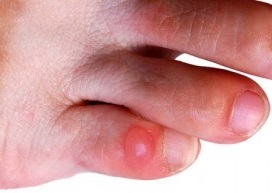
Гидраденит
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Записаться на прием
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Источник
Мозоли рук
Мозоли на ладонях рук и пальцах – явление довольно распространенное. Чаще всего они возникают на внутренней стороне, но в силу определенных причин или нагрузок могут образоваться также и на тыльной стороне ладони (например, у боксеров, каратистов).
Виды мозолей
В зависимости от степени и продолжительности физического воздействия мозоли бывают нескольких видов:
- водянки, или мокрые мозоли. Появляются в результате интенсивного трения или механического воздействия (особенно на кожу, не привыкшую к физическим нагрузкам). В местах повреждения возникают пузыри, наполненные прозрачной желтоватой жидкостью;
- сухие мозоли возникают в результате продолжительного, но не сильного воздействия. Сухие мозоли формируются постепенно, кожа на них очень грубая и сухая, избавиться от них намного сложнее, чем от водянок;
- стержневые мозоли на руках зачастую болят, так как имеют корень, уходящий в глубокие слои кожи. Такие мозоли необходимо удалять с корнем, иначе они появляются снова.
Отчего могут появляться мозоли?
В результате сильных физических воздействий кожа на ладонях и пальцах рук травмируется. Организм проявляет защитную функцию, усиленно восстанавливает на поврежденном участке более толстый и грубый слой кожи. Вот почему на руках возникают мозоли в пораженных местах. Причины появления могут быть самыми разными, но в основном можно выделить следующие:
- механическое воздействие. По этой причине чаще всего мозоли появляются у спортсменов, работников сельского хозяйства, дачников-огородников, работников тяжелого физического труда;
- нагрузки, связанные с определенными профессиональными особенностями. На пальцах появляются уплотнения в виде мозолей из-за трения инструментов, ручки, кисти о поверхность кожи (пианисты, маляры, плотники, столяры, студенты, секретари-машинистки и др.);
- недостаток витаминов А, Е в организме.
Причины появления волдырей или сухих наростов на ладонях и пальцах могут быть случайными, независящими от физических нагрузок. Но в любом случае не стоит оставлять без внимания эту проблему.
Наиболее эффективные методы лечения мозолей на руках
Мозоли на руках часто болят, доставляют массу неудобств и неприятностей. Способы лечения зависят от вида образований, но в первую очередь необходимо ограничить нагрузки и факторы, провоцирующие появление мозолей.
Медикаментозное лечение
Для удаления образований – сухих и стержневых мозолей – используются препараты, содержащие салициловую или молочную кислоты, в виде растворов, мазей и пластырей. Перед нанесением препаратов для достижения большего эффекта рекомендуется размягчать кожу рук при помощи теплых ванночек. Препараты наносят непосредственно на пораженное место, избегая попадания на здоровую поверхность.
Если мозоль на руке или на пальце руки болит, первое, что нужно сделать, – обратиться к врачу. Возможно, кожа повреждена слишком глубоко и на месте мозоли может возникнуть воспаление, гнойная инфекция.
Профилактические меры
Чтобы избежать появления мозолей на руках необходимо мыть руки теплой водой, делать смягчающие ванночки, регулярно наносить увлажняющие и питательные кремы, проблемные места обрабатывать пемзой. Для работы с различными инструментами лучше использовать защитные перчатки. Употребление витаминов А, Е поможет сохранить здоровье кожи, избавит от сухости и шелушения.
Источник
Водяная мозоль на пальце
Водяная мозоль на пальце ноги, пятке: лечение в домашних условиях
Водяные мозоли появляются на теле человека в виде пузырей, внутри которых находится прозрачная жидкость. Чаще всего их образование вызывает трение или механическое повреждение.
В основном такие образования появляются в том месте, где соприкасаются, ступи и обувь, а также на ладонях и пальцах после длительной работы каким – либо инструментом. Как правило, поначалу их появление остается незамеченным. До тех пор, пока они не начинают приносить дискомфорт. Попав в такую ситуацию люди, начинают думать, что делать с появившейся водяной мозолью? Об этом мы сегодня и поговорим.
Причины возникновения
Наиболее частой причиной для натирания мозолей является тесная, неудобная, узкая, жесткая обувь, способствующая возникновению мозоли. Наиболее подверженные механическому воздействию кожные участки быстрее всего поражаются водянками. То же самое касается и натирания кожи в результате ношения тесной одежды. Образованию мозолей активно способствует повышенная потливость или наличие отверстий на ткани, что позволяет коже свободно соприкасаться, например, с материалом обуви.
Часто водяная мозоль возникает во время физической работы. Что делать, если кожа чрезвычайно чувствительная? Ведь натереть ее может и черенок лопаты, и ручка молотка или кухонного ножа, и использование спортивного снаряжения. Необходимо сократить время работы с инструментом или оборудоватьего таким образом, чтобы защитить руки от натирания.
Симптомы и фото
Сначала кожа в этом месте краснеет, начинает немного болеть и отекать. Затем образовывается пузырь, внутри которого находится прозрачная жидкость. На этой стадии водяная мозоль может вызывать сильный дискомфорт, боли. Если пузырь подвергается механическому воздействию, он разрывается и жидкость вытекает наружу. При отрыве стенок на этом месте остается мокрая ранка.
Если пузырь разорвался, может произойти инфицирование стрептококками или стафилококками. Если это произошло, краснота начинает выходить за рамки раны, боль проявляется сильно даже без механического воздействия, жидкость внутри мозоли становится мутной, могут образовываться корочки желтого цвета, из мозоли выделяется гной, поднимается температура.
Что за жидкость внутри?
Многие люди, по ошибке считают, что опухоли внутри наполнены водой. Но все совершенно иначе. Образование содержит в себе так называемую лимфатическую жидкость, которая еще называется тканевой.
Такое название она заслужила по той причине, что ею окружена каждая клеточка ткани человеческого организма. В ней содержится множество питательных веществ, поступающих через систему кровообращения, которая в свою очередь также избавляет лимфу от продуктов распада. В процессе лимфатического образования участвуют сложнейшие водные соединения и прочие элементы, поступающие с кровью.
Выделение воды из поврежденных мест говорит о том, водянка разорвалась по причине какого – либо оказанного на нее механического воздействия. В основном это случается по причине сильного сдавливания, полученного удара либо длительного трения. Циркуляция в организме водянистой субстанции желтого цвета происходит во всех его тканях. Она очищает его от бактерий, лишних жиров и прочих ненужных соединений. А затем в лимфатической системе происходит их фильтрация. Состоит из лейкоцитов или как их еще называют лимфоцитов, а также в ней присутствуют белки и эритроциты (в небольшой концентрации).
Как лечить водяную мозоль?
Что делать? Для предотвращения разрыва большого пузыря водянку прокалывают. Делают это только в том случае, если она сама может прорваться в любой момент, а также причиняет сильную боль и дискомфорт.
Чтобы избежать занесения инфекции и обеспечить быстрое заживление необходимо соблюдать ряд правил:
- Перед прокалыванием обработать поврежденную кожу и руки антисептическим раствором.
- Использовать стерильную иглу. Для дезинфекции можно подержать над огнем или поставить в спирт на несколько минут.
- Проколы производить по бокам мозоли, держа иглу параллельно коже.
- Если мозоль большая, проколоть в нескольких местах, для полного выхода жидкости.
- Мягкими движениями избавиться от жидкости внутри.
- Прокалывать лучше в первые сутки после образования волдыря.
- После прокола ни в коем случае не удалять покрывавшую кожу, по мере высыхания она сама отойдет.
После того, как из мозоли вышла вся жидкость, необходимо наложить стерильный бинт с антисептической мазью. Пластырь лучше использовать специальный для мозолей, обычный может распарить кожу на ране. На ночь лучше снимать повязку и дать высохнуть ране, это ускорит заживление.
Так как рана под мозолью очень чувствительна и имеет высокий риск инфицирования и воспаления, основное лечение состоит в поддерживании антибактериальной гигиены. Многих волнует вопрос, как быстро вылечить водяную мозоль. Это вполне возможно!
Вот наиболее эффективные мази для лечения ран от мозолей:
- Синтомициновая мазь – противомикробное средство, помогает избавиться от боли;
- Левомеколь – обладает выраженными противомикробными и заживляющими свойствами. Наносить на стерильный бинт и накладывать на рану. Менять повязку 3 раза в день;
- Салициловая 10% мазь – оказывает обезболивающее, заживляющее действие. Можно накладывать на ночь.
Если лопнула водяная мозоль, необходимо чистыми руками выдавить всю жидкость и обработать ватой, смоченной антисептиком. Лечение провести такое же, как и после прокола, соблюдая стерильность.
Народные средства
В домашних условиях можно попробовать следующие рецепты нетрадиционной медицины:
- Заживит водянистую мозоль и живица хвойного дерева. Перед тем как закрепить ее, ноги распариваются в мыльно-содовой ванночке. Компресс с живицей выдерживается сутки, после чего ноги снова парятся и процедура повторяется. Для полного исчезновения мозоли достаточно двух дней.
- Измельченный любым способом до состояния кашицы лист подорожника прикладывается к мозоли и фиксируется.
- Снимет боль и жжение, а также поможет избавиться от мозоли быстро обыкновенная яичная пленка из-под скорлупы. Она прикладывается влажной стороной к болезненному участку и высыхает на нем.
- Мякоть алоэ или каланхоэ приложить к мозоли и закрепить этот натуральный компресс бинтом. Повязка меняется раз в сутки, каждая смена сопровождается обработкой пораженного участка антисептическим средством. Процедура повторяется до полного заживления мозоли.
В целом терапия направлена на размягчение ткани. Оно позволит легко удалить водянистые мозоли. Кератолитические свойства веществ оказывают смягчающее воздействие на ткани стенки пузыря. Подручные инструменты помогут в удалении.
Профилактика
Моментально убрать мозоль у вас не получится. Придется как минимум несколько дней потерпеть. А вдруг в этот период у вас будет предстоять важное мероприятие? Именно поэтому нужно стараться всеми силами избегать мозолей. Сделать это можно следующим образом:
- Предотвращать потливость ног или рук. Для этих целей используются различные дезодоранты или обычный тальк.
- Не надевайте обувь, которая натерла вам мозоль до тех пор, пока она не заживет.
- Смажьте грубые швы или кожу в месте трения гигиенической помадой. Это поможет на некоторое время отстрочить появление мозоли.
- Носить удобную обувь.
- Не надевать новые босоножки, когда вам нужно целый день находиться на ногах.
- Закрытую обувь носить с носками.
Если вы не уверенны, как отреагируете на новую обувь, то лучше наклейте в возможные места трения обычный пластырь или специальные силиконовые накладки.
Прогноз
Волдырь с жидкостью внутри сам по себе не представляет угрозы, но если он был случайно травмирован, то не исключается его инфицирование.
Именно поэтому считается более безопасным самостоятельное аккуратное извлечение жидкости из мокрой мозоли, чем случайным образом при повреждении целостности образования.
Прокалывание мозоли допускается только при условии, что она очень большая. Маленькие трогать не рекомендуются, так как они и самостоятельно, без постороннего вмешательства достаточно быстро заживают.
Источник