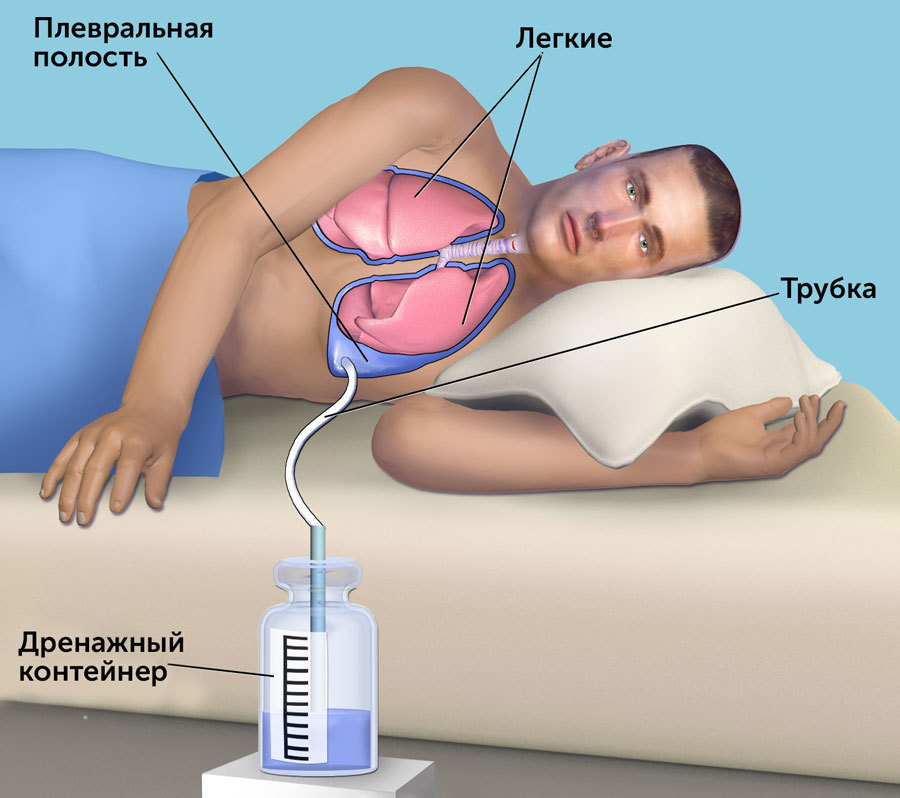
Плевродез: лечение плеврального выпота
Плевродез — медицинская процедура, название которой происходит от двух греческих слов: pleura («плевра») и desmos («связь»). Ее применяют для того, чтобы вызвать сращение листков плевры — оболочки в виде тонкой пленки в грудной клетке. Плевродез используется для лечения пациентов с двумя видами состояний:
- Плевральный выпот — скопление жидкости в плевральной полости. Эта жидкость сдавливает легкое, мешает ему полноценно расправляться во время вдохов. В результате у пациента развивается дыхательная недостаточность.
- Пневмоторакс — состояние, при котором в плевральную полость — пространство, окружающее легкое — попадает воздух. При этом легкое спадается.
Плевра — серозная оболочка в организме человека, которая находится внутри грудной клетки. Она выглядит как тонкая пленка. Также к серозным оболочкам относят брюшину (находится внутри брюшной полости), перикард (околосердечную сумку), оболочку яичка у мужчин.
Плевра состоит из двух листков: висцеральный покрывает поверхность легкого, а париетальный выстилает изнутри стенку грудной клетки. Между этими листками находится узкое пространство в виде щели — плевральная полость. В ней присутствует минимальное количество жидкости — ровно столько, чтобы увлажнить поверхность плевры и обеспечить свободное скольжение легкого во время дыхательных движений. Плевральная полость в норме герметична. Если в нее проникает воздух, то легкое спадается и больше не может полноценно расправляться.
Пневмоторакс и плевральный выпот — состояния, которые могут возникать при различных заболеваниях.
Почему возникает плевральный выпот?
Наиболее распространенное показание к плевродезу — рецидивирующий плевральный выпот, вызванный злокачественными опухолями. Почти в 75% случаев к нему приводят три онкологических заболевания: рак легкого, рак молочной железы и лимфома (опухоль из лимфоидной ткани). Также к накоплению жидкости в плевральной полости нередко приводят: рак яичников, тела и шейки матки, желудка, меланома, мезотелиома плевры, саркомы (злокачественные опухоли из соединительной ткани). Иногда врачи обнаруживают только выпот и отдаленные метастазы, а локализация первичной опухоли остается неизвестной.
По статистике, плевральный выпот развивается у 30% пациентов с раком легкого, у 7–11% пациентов с раком молочной железы. При злокачественных опухолях с отдаленными метастазами распространенность этого осложнения достигает 50%.
Обычно онкологические пациенты с плевральным выпотом — это люди, страдающие запущенным раком. У многих из них невозможно достичь ремиссии. Из-за накопления жидкости в плевральной полости ухудшается состояние больного, становится более неблагоприятным прогноз. Плевродез в онкологии является методом паллиативного лечения. Вообще, лечение онкобольных с плевральным выпотом и другими осложнениями — сложная задача, она требует мультидисциплинарного подхода. Врачи в международной клинике Медика24 имеют большой опыт работы с такими пациентами.
Почему злокачественные опухоли приводят к плевральному выпоту? Основные причины этого осложнения — непосредственное поражение плевры раковыми клетками и опухолевые очаги в лимфатических узлах, которых нарушается отток лимфы.
Плевральный выпот проявляется такими симптомами, как одышка, сухой упорный кашель, боль, чувство тяжести, стеснения в грудной клетке, ухудшение общего самочувствия, особенно во время физических нагрузок.
Помимо злокачественных опухолей, к скоплению жидкости в плевральной полости, при котором может потребоваться плевродез, способны приводить и другие заболевания:
- сердечная недостаточность;
- пневмония;
- туберкулез;
- заболевания печени и почек, приводящие к выраженному нарушению их функции;
- панкреатит (воспаление поджелудочной железы);
- ревматоидный артрит.
Мы вам перезвоним, оставьте свой номер телефона
Как плевродез помогает справиться с плевральным выпотом?
Принцип работы плевродеза довольно прост: врач искусственно вызывает склеивание листков плевры, в результате между ними перестает скапливаться жидкость, воздух.
Со злокачественным плевральным выпотом также помогает бороться системная химиотерапия.
Необходимость в плевродезе возникает при рецидивирующем плевральном выпоте, который ухудшает состояние пациента и с которым не удается справиться другими способами. Решение о проведении этой процедуры нужно принимать индивидуально. Врачи в международной клинике Медика24 предварительно подробно объясняют пациентам, почему им необходим этот вид лечения, какого результата можно ожидать, и каковы возможные риски.
Склеить листки плевры можно разными способами, в зависимости от этого выделяют две разновидности плевродеза:
- Механический (физический). Плевру повреждают механически хирургическими инструментами, аргоновым лазером или другими способами. В международной клинике Медика24 вмешательства на грудной клетке проводятся малоинвазивным способом, с применением торакоскопии (VATS).
- Химический. В плевральную полость вводят различные вещества, которые повреждают листики плевры, вызывают воспаление, фиброз и спайки. В современной медицине применяется множество таких веществ, например, блеомицин, тетрациклин, йодоповидон и др. В международной клинике Медика24 используются наиболее современные, безопасные химические агенты. Их вводят в плевральную полость через катетер.
Противопоказания к плевродезу
- Патологические состояния, которые препятствуют расправлению легкого. Например, это может быть застойное легкое — застой крови в легочных венах.
- Недостаточный дренаж. Перед тем как выполнять плевродез, из плевральной полости необходимо удалить жидкость.
- Недавно перенесенная лучевая терапия грудной клетки и установка дренажной трубки более чем на 10 дней снижают вероятность того, что плевродез будет выполнен успешно.
- Оценка состояния больного по индексу Карновского менее 50% и индекс массы тела менее 25 кг/м2 — также факторы риска неудачного плевродеза.
- Инфекционный процесс в плевре.
- Выделение по дренажной трубке более 150 мл жидкости. Оптимальной ситуацией для проведения плевродеза является выделение не более 100 мл жидкости в течение последних 24 часов.
- Категоричный отказ пациента проводить процедуру.
- Ожидаемая продолжительность жизни пациента менее трех месяцев. В таких случаях, чтобы облегчить состояние больного, периодически выполняют плевроцентез.
Подготовка к плевродезу
Перед процедурой врач оценивает состояние пациента, назначает обследование, которое обычно включает общий и биохимический анализы крови, исследование свертываемости крови, анализы на инфекции, ЭКГ, консультацию терапевта и других врачей. Доктору необходимо знать о сопутствующих заболеваниях пациента, его аллергических реакциях, препаратах, которые он постоянно принимает.
Предварительно проводят компьютерную томографию грудной клетки. Если вмешательство планируется провести под общей анестезией, то за 8–10 часов до наркоза нельзя ничего есть и пить.
Ход процедуры
Химический плевродез проводят через дренажную трубку. У большинства пациентов она уже была установлена ранее для оттока жидкости. В противном случае врач установит ее под местной анестезией.
Во время процедуры в дренажную трубку вводят раствор анестетика и затем склерозирующий агент. В плевре много болевых рецепторов, и плевродез является очень болезненной процедурой, поэтому применяют дополнительное обезболивание препаратами из группы НПВС (нестероидные противовоспалительные средства), опиоидными анальгетиками.
Спустя 24–48 часов (или позже, когда произойдет склеивание плевры — этот процесс контролируют с помощью рентгенографии) дренажную трубку удаляют. Выполняют рентгенографию, чтобы убедиться, что процедура прошла успешно, и в плевральной полости не скапливается жидкость, воздух.
Механический плевродез — хирургическое вмешательство, которое проводится в операционной торакальными хирургами, под общей анестезией. Обычно к нему прибегают в случаях, когда не удается провести химический плевродез.
Иногда, чтобы прекратить скопление жидкости в плевральной полости, выполняют плеврэктомию и декортикацию — полное или частичное удаление плевры. Перед операцией хирург должен убедиться, что состояние пациента позволяет ее перенести, и у больного достаточно долгая ожидаемая продолжительность жизни.
Восстановительный период
После плеврэктомии пациента периодически приглашают в клинику на перевязки и контрольные снимки. Необходимо соблюдать следующие рекомендации:
- Содержите место введения дренажной трубки в чистоте.
- Не трите это место, не касайтесь его грязными руками.
- Не наносите на это место мази и лосьоны.
- До полного заживления нельзя принимать ванны, плавать в бассейнах и водоемах.
- Не принимайте ибупрофен и другие обезболивающие препараты из группы НПВС без разрешения врача. Все эти лекарства действуют как противовоспалительные средства, них уменьшается воспаление в листках плевры, и они хуже слипаются.
- Не поднимайте грузы тяжелее 4,5 кг.
- Избегайте высоких физических нагрузок, не задерживайте дыхание.
В течение некоторого времени из места установки дренажной трубки может выделяться небольшое количество сукровицы, это нормально.
Мы вам перезвоним, оставьте свой номер телефона
Источник
Народные средства лечения пневмоторакс
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Клиника факультетской хирургии №1 лечебного факультета Первого Московского государственного медицинского университета им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Редкое осложнение первичного спонтанного пневмоторакса
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(10): 85-86
Павлов Ю. В., Крылов Н. Н., Павлов А. Ю. Редкое осложнение первичного спонтанного пневмоторакса. Хирургия. Журнал им. Н.И. Пирогова. 2011;(10):85-86.
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова


Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Клиника факультетской хирургии №1 лечебного факультета Первого Московского государственного медицинского университета им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Первичный спонтанный пневмоторакс возникает с частотой от 1 до 18 на 100 000 населения в год (в зависимости от пола). Обычно он появляется у высоких, худых молодых людей (астенического типа) в возрасте от 10 до 30 лет и редко бывает у людей старше 40 лет. В большинстве наблюдений первичный спонтанный пневмоторакс возникает в покое. Практически все больные жалуются на боль в грудной клетке на стороне развившегося пневмоторакса и остро возникшую одышку. Интенсивность боли может варьировать от минимальной до очень сильной, чаще всего ее описывают как острую, а позднее как ноющую или тупую.
Диагноз первичного спонтанного пневмоторакса устанавливают на основании анамнеза и выявления свободного края легкого (т.е. становится видимой тонкая линия висцеральной плевры) на рентгенограмме либо компьютерной томограмме органов грудной клетки. Частота рецидивов спонтанного пневмоторакса колеблется от 39 до 47%. Лечение пневмоторакса заключается в эвакуации воздуха из плевральной полости и предотвращении рецидива. Оптимальным методом лечения пневмоторакса является дренирование плевральной полости. Для предупреждения рецидива проводят хирургическое вмешательство на легком либо через торакоскопический доступ, либо путем торакотомии. Выбор доступа зависит от объема пневмоторакса, тяжести клинических проявлений, интенсивности поступления воздуха в плевральную полость и от того, является ли пневмоторакс первичным или вторичным 1.
Однако не всегда первичный спонтанный пневмоторакс протекает стандартно. Мы в своей практике столкнулись с редким осложнением данного заболевания. При изучении отечественной и иностранной литературы описания подобного осложнения мы не встретили.
Больной А., 15 лет поступил в 3-е хирургическое отделение клиники факультетской хирургии Первого МГМУ им. И.М. Сеченова 12.01.11.
При поступлении предъявляет жалобы на сухой кашель, постоянную боль и дискомфортные ощущения в левой половине грудной клетки, боль усиливается при движениях, глубоком дыхании, эпизодическом кашле, на припухлость, отек верхней части левой половины грудной клетки, одышку при физической нагрузке, на эпизодические дискомфортные ощущения за грудиной.
Анамнез заболевания: 11.01.11 в 24 ч пациент почувствовал умеренную боль в левой половине грудной клетки, появился постоянный сухой кашель. С течением времени интенсивность боли возрастала, была вызвана бригада скорой медицинской помощи, на ЭКГ патологических изменений выявлено не было. Пациент обратился в медицинский центр, где при компьютерной томографии грудной клетки был диагностирован минимальный верхушечный левосторонний пневмоторакс (рис. 1). 
Компьютерные томограммы больного были консультированы в нескольких медицинских учреждениях: с учетом минимальных рентгенологических признаков левостороннего верхушечного пневмоторакса рекомендовано динамическое наблюдение, хирургическое лечение не предлагали. В связи с нарастанием боли и ухудшением общего состояния больной обратился в клинику факультетской хирургии Первого МГМУ им. И.М. Сеченова и был госпитализирован.
При поступлении общее состояние средней тяжести, положение больного вынужденное. Кожные покровы обычной окраски, нормальной влажности. Температура тела 37 °С. Периферические лимфоузлы не увеличены. Тоны сердца ясные, ритмичные. ЧСС 75 в 1 мин, ритм правильный. АД 120/80 мм рт.ст. Живот при пальпации мягкий, безболезненный. Местный статус: частота дыхательных движений 20 в 1 мин, при осмотре определяется увеличение в размерах и отечность области большой грудной мышцы слева, левого плечевого сустава и области левой лопатки. При пальпации и перкуссии левой половины грудной клетки отмечается выраженная резкая болезненность, перкуторно над правым и левым легочными полями ясный легочный звук, дыхание жесткое, справа проводится во все отделы легких, хрипов не выслушивается, слева в верхних отделах легкого дыхание не выслушивается, в остальных отделах левого легкого дыхание проводится, жесткое, подвижность нижнего легочного края справа ±2 см, слева практически отсутствует.
Рентгенологическое исследование грудной клетки: в верхних отделах левой плевральной полости имеется отграниченное количество воздуха (узкая полоска), межмышечная эмфизема в области большой грудной и трапециевидной мышц слева.
На основании жалоб больного, истории настоящего заболевания, данных субъективных и объективных методов исследования поставлен диагноз: спонтанный первичный левосторонний пневмоторакс, осложненный нарастающей межмышечной эмфиземой. Больному показано экстренное хирургическое лечение.
С учетом наличия ограниченного верхушечного пневмоторакса локальная плевральная пункция и дренирование левой плевральной полости в области верхушки легкого технически чрезвычайно сложны и могут сопровождаться тяжелыми осложнениями (повреждением крупных сосудов и развитием кровотечения). Проведение плевральной пункции или дренирование нижележащих отделов плевральной полости из-за отсутствия там воздуха также представляет большой риск повреждения легкого. Решено первым этапом выполнить наложение искусственного пневмоторакса и в последующем произвести адекватное дренирование левой плевральной полости.
Под местной анестезией в пятом межреберье по передней подмышечной линии с большими техническими трудностями в левую плевральную полость между париетальной и висцеральной плеврой введен тонкий дренаж диаметром 3 мм, по которому шприцем введено около 600 см3 воздуха. При рентгенографии легких диагностировано коллабирование левого легкого на 1/3 (рис. 2, а). 
В последующем тонкий дренаж извлечен из плевральной полости и по старому дренажному каналу установлен новый дренаж диаметром 0,6 см. Выполнена аспирация воздуха из левой плевральной полости шприцем до разряжения. Контрольное рентгенографическое исследование грудной клетки: левое легкое частично расправилось, установленный дренаж дистальным концом расположен в области верхушки левого легкого (рис. 2, б). 
В последующем дренаж был подсоединен к системе постоянной аспирации воздуха. В течение первых суток после дренирования плевральной полости состояние больного полностью нормализовалось, жалоб он не предъявляет, отечность и увеличение в размерах области передней грудной мышцы и лопатки слева значительно уменьшились. По дренажу со 2-х суток сброс воздуха прекратился, отделяемого не было. Через 7 сут после контрольной рентгенографии легких (с предварительным пережатием дренажа на сутки) дренаж из левой плевральной полости был удален. Контрольная компьютерная томография легких: левое легкое расправлено, патологических изменений в правом и левом легком не выявлено, сохраняется незначительная межмышечная эмфизема слева (рис. 3). 
В удовлетворительном состоянии больной был выписан под наблюдение хирурга по месту жительства. Рекомендовано динамическое рентгенологическое исследование легких через 3 мес (при отсутствии жалоб). При осмотре через 3 мес пациент здоров.
Таким образом, это наблюдение еще раз подтверждает высокую информативность физикального обследования больного, в частности проведение осмотра, пальпации, перкуссии и аускультации, которые являются обязательным этапом диагностики. В данном конкретном наблюдении это позволило оценить тяжесть состояния больного, диагностировать осложненное течения первичного спонтанного пневмоторакса — нарастающую межмышечную эмфизему и своевременно выполнить адекватное хирургическое лечение. Лучевые методы диагностики дали возможность утвердиться в тактике и проконтролировать эффективность каждого этапа лечения.
Источник