- Как диагностируют и лечат ревматическую полимиалгию?
- Краткая характеристика недуга
- Симптоматика
- Этиология недуга
- Методы диагностики
- Лечение ревматической полимиалгии
- Ревматическая полимиалгия. Интервью врача-ревматолога госпиталя на Яузе Бородина О.О.
- Возраст
- Боль при ревматической полимиалгии
- Диагностический тест
- Изменения в анализах при полимиалгии
- Аппаратная диагностика
- Лечение ревматической полимиалгии
- Постгерпетическая невралгия
- Причины постгерпетической невралгии
- Факторы риска
- Осложнения
- Наши врачи
- Методики лечения
- Лидокаиновые пластыри
- Пластыри с высоким содержанием капсаицина
- Медикаментозная терапия
- Эпидуральное введение анестетиков и стероидных гормонов
- Радиочастотная деструкция нервов
- Лечение постгерпетической невралгии в ЦЭЛТ
Как диагностируют и лечат ревматическую полимиалгию?
Чувствуете скованность и боль в мышцах? Это симптомы ревматической полимиалгии. Недуг чаще поражает женщин после 50 лет. Клиническая картина и исчерпывающие исследования позволяют поставить точный диагноз. Какой же будет терапия?
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Скованность, боль в спине и мышцах – именно так проявляется ревматическая полимиалгия. Заболевание поражает людей в возрасте 50 лет. Большая часть пациентов – женщины. Болезнь можно излечить, но для этого нужно вовремя заметить симптомы и обратиться с жалобами к ревматологу. Он поставит диагноз, составит схему лечения.
Краткая характеристика недуга
Ревматическая полимиалгия – системное заболевание, при котором поражается соединительная ткань. Причина развития недуга кроется в наследственной предрасположенности, воздействии внешних факторов. Лечат недуг комплексно: медикаментами, физиотерапевтическими процедурам, ЛФК. Симптомы уходят, восстанавливается активность пациента.
Симптоматика
Ревматическая полимиалгия – аутоиммунная болезнь. Организм искаженно воспринимает свои клетки, считает их чужеродными телами и отторгает. Из-за этого повреждается соединительная ткань. К первичным признакам болезни относят лихорадку и ярко выраженную интоксикацию. Вскоре появляются другие симптомы:
- Сильная мышечная боль. Возникает в шейном отделе, плечевом поясе, пояснице. Может локализоваться в ягодицах и бедрах. Дискомфорт усиливается после пробуждения и статической нагрузки.
- Скованность движений. Повороты головой становятся затруднительными. Больному даже одеться сложно.
- Усталость, слабость. Человека покидают жизненные силы, он становится вялым и апатичным.
- Лихорадка. Каждую ночь пациента бросает в пот, особенно на ранних стадиях заболевания.
- Семенящая походка. Человек начинает по-другому ходить: делает мелкие и частые шаги.
Метеоусловия не влияют на степень выраженности симптомов. Ослабить боль и устранить дискомфорт можно с помощью медикаментов. Если этого не сделать, неприятные ощущения достигнут пика спустя 2 месяца после проявления первых признаков заболевания. Если вовремя не обратиться к врачу или заняться самолечением, прогноз неутешительный – полнейшее обездвиживание.
Этиология недуга
Причины заболевания до сих пор точно не установлены. Согласно статистике, болезнь в 2 раза чаще поражает женщин, чем мужчин. Недуг проявляется после 50 лет. Часть медиков связывают появление ревматической полимиалгии с вирусным возбудителем. У пациентов формируются антитела к аденовирусу и респираторно-синцитиальному вирусу. Есть другое мнение насчет этиологии недуга: основная причина развития – генетические нарушения.
Заболевание появляется и под действием других факторов. Риск формирования полимиалгии повышается при переохлаждении, сильном и продолжительном стрессе, болезни Хортона, различных инфекциях.
Методы диагностики
Пациента отправляют на сдачу крови (биохимический и клинический анализ), мочи (клинический анализ). Нужно исключить гепатит В, С. Среди других методов диагностики используют:
- УЗИ внутренних органов;
- МРТ суставов;
- КТ легких;
- Рентгенографию.
Лечение ревматической полимиалгии
Если болезнь запущена, то пациента помещают в стационар. С первичными признаками недуга можно справиться в амбулаторных условиях. Комплексная терапия включает в себя:
- Медикаментозную помощь. Врач выписывает кортикостероиды. Продолжительность приема лекарств – до 1 года. Кроме препаратов пациенту назначают минеральные комплексы.
- Физиотерапию. Процедуры призваны восстановить организм, активизировать метаболизм.
- ЛФК. Цель – привести в норму объем движений, подвижность конечностей;
- Диету. Из рациона необходимо исключить жирную пищу (особенно животного происхождения), продукты с большим содержанием быстрых углеводов (сладкое, мучное).
Грамотное лечение призвано устранить симптомы заболевания, исключить дальнейшую деформацию соединительной ткани, восстановить пораженные участки. В процессе реабилитации человек нормализует мышечную активность.
Источник
Ревматическая полимиалгия. Интервью врача-ревматолога госпиталя на Яузе Бородина О.О.
Боль – самая частая причина и весомый аргумент, заставляющий людей обращаться к врачу. Ревматическая полимиалгия – заболевание, главным симптомом которого как раз является боль. У пациентов болят плечи и область тазобедренных суставов, причём сильно и с обеих сторон. Но, оказывается, болезнь эта хорошо знакома врачам-ревматологам. Опытный врач диагностирует её почти «с порога» и вполне успешно лечит.

- об особенностях болевого синдрома при ревматической полимиалгии,
- о возрасте пациентов,
- о причине боли,
- о простом тесте, помогающем в диагностике болезни,
- об изменениях в анализах крови при ревматической полимиалгии,
- о необходимых аппаратных исследованиях для подтверждения диагноза,
- о методах лечения заболевания.
Смотрите интервью и приходите на приём, если находите у себя похожие симптомы!
Видео. Интервью врача-ревматолога Клинического госпиталя на Яузе Бородина О.О. о ревматической полимиалгии.
Ревматическая полимиалгия — довольно интересное ревматологическое заболевание.
Возраст
Во-первых, оно интересно тем, что страдают исключительно люди старшего возраста (старше 50 лет).
Боль при ревматической полимиалгии
Во-вторых, при ревматической полимиалгии — характерный болевой синдром. Пациенты жалуются обычно на симметричные боли в плечевом и тазовом поясе. То есть болят одновременно оба плеча, оба тазобедренных сустава. Могут также вовлекаться поясница, шейно-воротниковая зона. Интересно то, что боли носят, в основном, воспалительный утренний характер. Пациент очень тяжело встаёт с постели, ему нужно время, чтобы расходиться, размяться, прежде чем болезненные ощущения станут немного легче.
Диагностический тест
Может нарушаться подвижность плечевых, например, суставов, когда пациенты просто не могут поднять руки выше определённого уровня. Можно провести такой тест – попросить пациентов поднять прямые руки вверх (через стороны над головой). Люди поднимают руки до определённого уровня (обычно до горизонтали), а выше не могут из-за болевого синдрома.
Здесь важно понимать, что боли должны носить обязательно симметричный характер. Если не поднимается одна рука, это говорит, скорее, о каких-то механических проблемах в суставе. А вот если не поднимаются симметрично обе руки, то тогда стоит думать о ревматической полимиалгии.
Изменения в анализах при полимиалгии
Очень простым подтверждающим тестом является анализ крови на воспалительные показатели. В анализах крови уровни СОЭ и С-реактивного белка должны быть довольно серьёзно повышены. Серьёзно – это более, чем в 3 раза.
Аппаратная диагностика
При наличии характерных воспалительных изменений в анализах проводится УЗИ или МРТ суставов для того, чтобы увидеть воспаление в околосуставных тканях.
Лечение ревматической полимиалгии
Данное заболевание хорошо лечится с помощью гормональных препаратов. Также в настоящее время в нашем арсенале есть ряд новых менее опасных средств, с меньшим количеством побочных эффектов, которые мы тоже можем в ряде случаев использовать.
Если среди ваших близких или знакомых есть родственники или друзья старше 50 лет, которые жалуются на ежедневную постоянную симметричную боль в плечевых суставах, в тазовом поясе, то им стоит рекомендовать консультацию ревматолога для исключения ревматической полимиалгии.
Источник
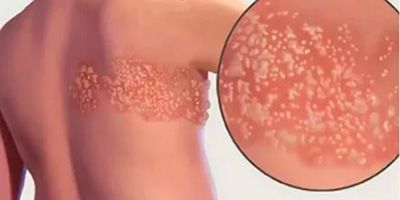
Постгерпетическая невралгия
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
- Первичная консультация — 4 000
- Первичная консультация заведующего Клиникой боли — 4 500
Записаться на прием
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
- депрессия;
- усталость;
- нарушения сна;
- потеря аппетита;
- сложности с концентрацией внимания.
Наши врачи
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
- Антиконвульсанты («Лирика», «Нейронтин», прочие). Эти препараты показали хорошую эффективность в отношении нейропатической боли. Однако они имеют ряд побочных эффектов, самыми частыми из которых является снижение концентрации внимания, сонливость и отёк ног;
- Антидепрессанты. Некоторые антидепрессанты («Амитриптилин», «Дулоксетин») влияют на выработку специальных веществ головного мозга, которые отвечают как за депрессивные состояния, так и за восприятие боли. Часто врачи назначают минимальные дозы антидепрессантов в комплексной терапии постгерпетической невралгии. Их основные побочные эффекты включают в себя: сонливость, сухость во рту, головокружения;
- При выраженном болевом синдроме и недостаточной эффективности других средств пациентам могут назначаться наркотические анальгетики.
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
- обезболивающие свойства препарата;
- максимально возможная концентрация в поражённой области;
- рефлекторное действие на всех уровнях нервной системы.
Радиочастотная деструкция нервов
Радиочастотная деструкция нервов обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли (алгологи) владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время.
Источник