- Компрессы при лактостазе
- Лактостаз и его лечение
- Лактостаз
- Причины возникновения лактостаза
- Профилактика лактостаза
- Лечение лактостаза
- Лактостаз — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины заболевания
- Симптомы лактостаза
- Патогенез лактостаза
- Механизм лактации
- Механизм лактостаза
- Классификация и стадии развития лактостаза
- Осложнения лактостаза
- Диагностика лактостаза
- Дифференциальная диагностика
- Лечение лактостаза
- Лечение первичного лактостаза
- Лечение вторичного лактостаза
- Прогноз. Профилактика
- Прогноз
- Профилактика
Компрессы при лактостазе

Лактостаз — это застой молока в груди. Он может сопровождаться болезненностью и уплотнениями в молочной железе, локальным покраснением кожи, а в ряде случаев возможно повышение температуры тела.
К основным причинам лактостаза относят:
- неэффективное опорожнение груди;
- длительные перерывы между кормлениями;
- закупорки протоков;
- травмы и ушибы груди;
- сдавление груди во время сна;
- ношение тесного белья;
- стрессы и сильная усталость мамы.
Как помочь себе, если образовался застой в груди?
Для того, чтобы справиться с застоем молока, необходимо обеспечить хорошее и частое опорожнение груди, а также уменьшить отек тканей молочной железы.
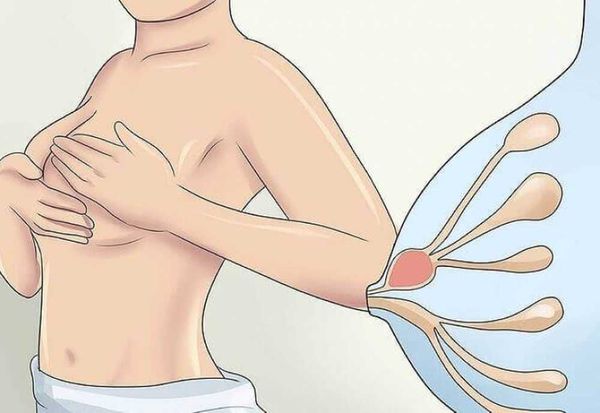
С первой задачей хорошо поможет справиться ребенок. Прикладывайте малыша к пострадавшей груди как можно чаще. Следите за правильным прикладыванием, чтобы обеспечить максимально эффективное опорожнение молочной железы. Если кормления по каким-либо причинам невозможны, или после прикладывания малыша не возникает облегчения в груди, необходимо регулярно сцеживать грудь.
Уменьшить отек можно при помощи лимфодренажного массажа и правильно подобранного компресса.
Какой компресс сделать при лактостазе?
По этому вопросу можно встретить огромное количество различных рекомендаций. Большинство из них можно разделить на несколько групп:
- Разогревающие компрессы.
К ним относятся медовые, спиртовые компрессы с использованием камфорного масла. Они провоцируют прогревание тканей, что может ещё больше усиливать отек в области застоя, а такие компоненты, как мед, могут вызвать ещё и аллергическую реакцию и раздражение кожи груди.
- Компрессы с недоказанной эффективностью.
Солевые компрессы, лепешки с творогом, компрессы из настоя ромашки, с использованием лука, свеклы, соды, алоэ не имеют доказанной эффективности, и потому полагаться только на их действие все же не стоит.
Обратите внимание, что ни один компресс нельзя оставлять под пищевой пленкой. Это приводит к прогреванию тканей и увеличивает риск усиления воспаления.
- Холодные компрессы.
Из всех видов компрессов, используемых при лактостазе, холодный компресс считается наиболее безопасным и эффективным. Его рекомендуют врачи и консультанты по грудному вскармливанию. Он помогает снять отек в области болезненности и уменьшить развитие воспалительного процесса. В качестве холодного компресса могут служить замороженные ягоды, лед, бутылка с холодной водой. Холод можно прикладывать к груди через слой ткани на 10-15 мин.
Отдельно можно рассмотреть распространенный совет об использовании капустных листов в качестве компресса. Несмотря на то, что доказанной эффективности у этого метода нет, многие отмечают положительное действие капусты на отеки. Если вы хотите использовать капустные листы во время лактостаза, вымойте и охладите их, разомните перед прикладыванием к груди, чтобы капуста дала сок, и держите в зоне уплотнения, пока лист не согреется.
Важно помнить, что при лактостазе важен весь комплекс мер, включающий в себя и регулярное эффективное опорожнение груди, и борьбу с отеком. Компрессы могут помочь справится с застоем, но не могут быть единственной лечебной мерой.
При грамотных действиях лактостаз проходит в течение нескольких дней. Но если у вас не получается справиться с застоем молока самостоятельно, срочно обратитесь за помощью к врачу или к консультанту по грудному вскармливанию. Берегите себя и свое здоровье!
Панкова Наталия, консультант по грудному вскармливанию
Источник
Лактостаз и его лечение
Лактостаз
Лактостаз — это застои молока в молочных железах у кормящих женщин. Внешне это выглядит как уплотнение ткани, сопровождающееся болезненностью. В области заболевании на коже можно увидеть расширенные вены, покраснения и некоторое напряжение. Причем температура тела при этом заболевании остается прежней. Лактостаз может быть вызван двумя причинами. Первая из них – усиленная выработка молока, вторая – нарушение его оттока из груди из-за узких млечных протоков. В любом случае, с этим недугом нужно обязательно бороться, чтобы он не перешел в более серьезную стадию – мастит.
Причины возникновения лактостаза
Эта болезнь может появиться из-за неправильной форм сосков, трещин на них, которые затрудняют процесс кормления. Также причины лактостаза могут крыться в отказе от естественного кормления и переход на искусственное. Причинами могут быть стрессы, усиленная физическая нагрузка, которая может привести к спазмам молочных протоков. Если вы когда-то сильно травмировали или ушибали грудь, то это может впоследствии привести к этому заболеванию. Нужно прикладывать ребенка к груди правильно, чтобы он эффективно сосал ее. Недостаточно опустошенная грудь может начать воспаляться. Во время кормления не сдавливайте молочные железы тесной одеждой, а также старайтесь не спать на животе. Признаки лактостаза могут крыться в переохлаждении или в долгом пребывании на сквозняке. Молочные железы могут застудиться. У большой груди, которая во время кормления обвисает, может затрудниться отток молока. Это также может привести к этому заболеванию.
Профилактика лактостаза
Нужно обязательно бороться с лактостазом, так как он приносит женщине дискомфорт, и может привести к маститу, то есть воспалению ткани молочной железы. Нужно устраивать профилактику и бороться с ним, в то же время, не допуская резкого увеличения количества молока. В первые семь дней после родов старайтесь не есть много фруктов и пить много воды. Еще одним средством профилактики является постоянное прикладывание малыша к груди. Как только малыш захочет есть, его тут же нужно кормить. Если у женщины значительный застой молока, то ребенку может быть трудно пить его. В этом случае нужно сцеживать небольшие его порции, чтобы снимать боль в сосковой области. Очень полезно иногда массажировать грудь. Массаж нужно проводить круговыми движениями от периферии к центру груди. Если одна грудь болит у вас больше, то ребенка следует прикладывать к ней чаще. Это должно вам помочь.
Лечение лактостаза
Лечение лактостаза может быть самым разнообразным. Высококлассные специалисты могут вылечить вас разными способами, и цены на процедуры тоже разные. Чтобы избавить себя от этой болезни, вы можете использовать аппаратное сцеживание. Оно также эффективно, как и ручное, но более комфортное. Очень хорошо помогают справиться с болезнью мазевые компрессы на грудь. Вы можете использовать для них мазь Вишневского, спирт, камфорное масло или вазелин. Эти компрессы нужно делать только после полного сцеживания молока. Повязку нужно хорошо закрепить пеленкой или бинтом. Компресс держать на груди нужно не меньше 6-8 часов. Если вы почувствуете симптомы этой болезни, то обязательно обратитесь к врачу и приступите к лечению. Очень полезен ультразвуковой массаж груди, который вы можете пройти в лечебном учреждении. Чтобы улучшить отток молока, женщине могут назначить окситоцин. Его вводят внутримышечно за полчаса до кормления. Лактоз у кормящей матери – явление частое, но если сразу начать его лечить, то серьезных последствий можно избежать.
Источник
Лактостаз — симптомы и лечение
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 15 лет.
Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
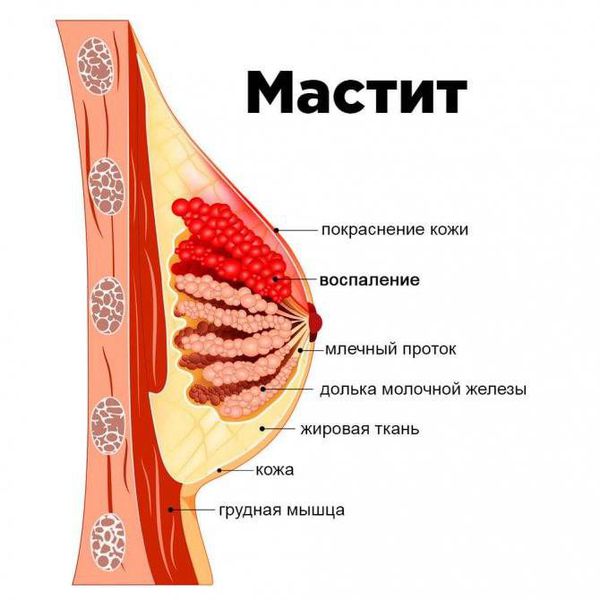
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
Механизм лактации
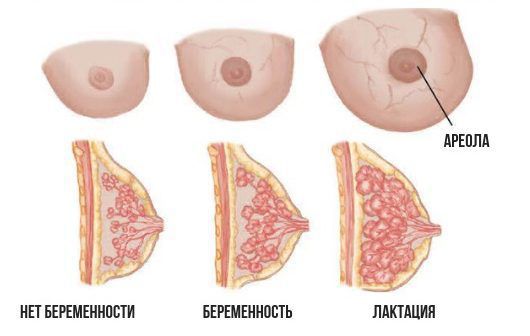
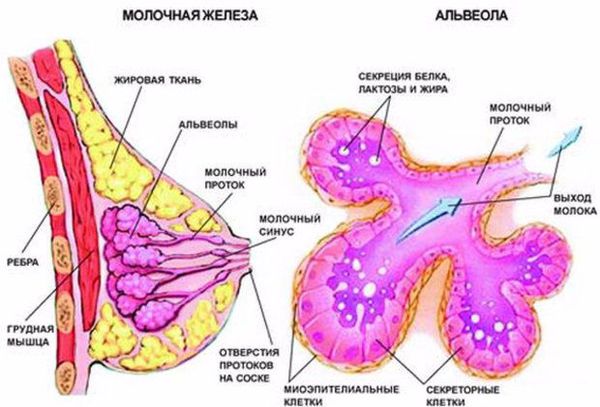
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
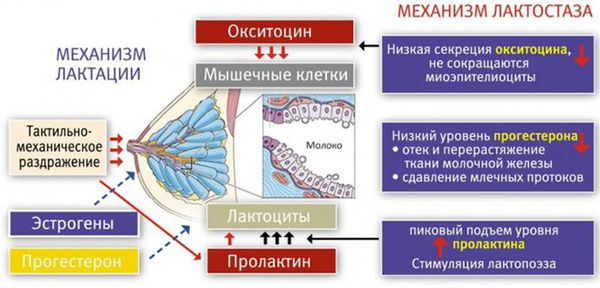
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
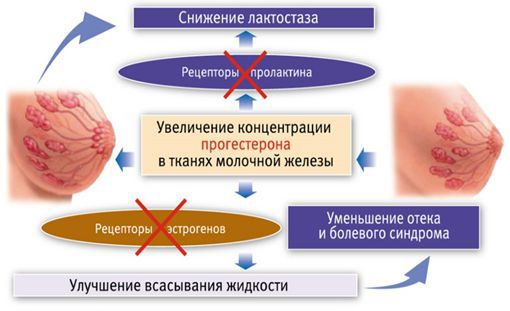
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
- Совместное пребывание матери и ребёнка после родов.
- Раннее прикладывание ребёнка к груди.
- Свободное вскармливание (вскармливание по требованию). В первые недели жизни ребёнка обычно прикладывают к груди каждые 2-3 часа [5] .
- Ранняя выписка из родильного дома;
- Оптимальный режим труда и отдыха: женщине не следует подвергать себя большой физической нагрузке.
- Благоприятный эмоциональный фон: избегать стрессовых ситуаций;
- Соблюдение гигиены: следить за чистотой тела, рук, половых органов, молочных желёз.
- Ношение специализированного хлопчатобумажного нижнего белья, особенно стоит обратить внимание на бюстгальтеры для кормящих мам.
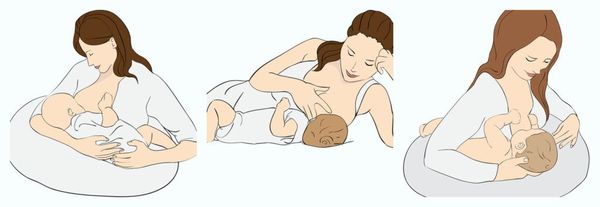
- Кормление ребёнка в разных позах: сидя, лежа, из-под руки [3] .
Очень важно правильно прикладывать ребёнка к груди:
- Голова младенца должна быть немного откинута, шея разогнута, подбородок прижат к груди матери, чтобы сосок достигал нёба. Если шея будет согнута, грудь матери закроет ребёнку нос, а сосок упрётся в нижнюю челюсть и язык.
- Ребёнок должен лежать лицом и грудью к груди матери. При этом женщине нужно поддерживать спину младенца на уровне плеч. Не следует давить на затылок, чтобы голова оставалась запрокинутой [5] .
Источник