- Народные средства лечения кондилом у женщин
- Народные методы лечения остроконечных кондилом
- Кондиломы в интимных местах
- Почему появляются кондиломы?
- Симптомы генитальных кондилом
- Как выглядят кондиломы?
- Диагностика кондилом
- Как лечат кондиломы?
- Меры профилактики
- Современные методы лечения остроконечных кондилом
- Лечение и профилактика
Народные средства лечения кондилом у женщин
Врачи могут решить массу проблем со здоровьем, но все чаще пациенты предпочитают самостоятельно бороться с заболеванием, используя для этого народные методы. В первую очередь стоит отметить, что есть масса примеров того, как люди при помощи различных трав и подручных средств вылечивали заболевание и укрепляли свое здоровье.
Отдельно стоит поговорить об остроконечных кондиломах, ведь вопрос достаточно интимный. Избавиться от наростов в области половых органов порой не так просто. Для этого необходимо прибегать к помощи хирурга, который изучит проблему и подберет оптимальный метод лечения. Но также стоит попробовать применить народные методы, если вы боитесь боли.
Народные методы лечения остроконечных кондилом
1. Яблоко. Чтоб избавиться от существующей проблемы можете попробовать достаточно простой и бюджетный вариант — яблоко. Возьмите 1 небольшой фрукт и разрежьте его пополам. Круговыми движениями протирайте участки кожи, на которых у вас есть кондиломы. Повторять данную процедуру необходимо 4-5 раз в день, поэтому лучше, если на период лечения вы возьмете отпуск. Период лечения — 4-5 недель. Лучше выбрать для данной процедуры зеленые яблоки, кислота которых губительно влияет на новообразование.
2. Чистотел. Это растение обладает невероятными свойствами, а используют его в народной медицине очень часто. Чистотел прекрасно воспринимается организмом человека и помогает избавиться от различных проблем. Если говорить о лечении остроконечных кондилом, то чистотел стоит в списке эффективных растений одним их первых. Оторвите крупный лист и выдавите из него сок на ватный тампон. Теперь протрите участки тела, на которых есть кондиломы. Вы должны тщательно обработать каждое новообразование. Старайтесь, чтоб сок чистотела не попадал на слизистую оболочку. Повторять процедуру необходимо 3 раза в день на протяжении 2-3 недель. Если в вашей местности нет данного растения, выберите для себя другой метод.
3. Чеснок. Бюджетный и простой вариант, единственный недостаток — запах чеснока. Наверняка вы понимаете, что на время лечения от интимных связей стоит отказаться. Небольшой зубчик чеснока разрежьте пополам и аккуратно круговыми движениями массажируйте им пораженные участки кожи. Также можно делать кашицу из чеснока. Возьмите несколько зубчиков чеснока и пропустите их через чеснокодавку. Полученную кашицу наложите на пораженные участки кожи и оберните пищевой пленкой. Спустя 20 минут снимите массу с кожи и помойте тело теплой проточной водой.
4. Лук. Также обладает подобными чесноку свойствами, поэтому можете такие методы чередовать. Возьмите небольшую луковицу и измельчите ее в блендере. Полученную массу нанесите на места, где у вас есть остроконечные кондиломы, а через 15 минут смойте теплой водой. Можете также использовать сок, опуская в него ватный тампон и потирая те участки кожи, где у вас есть новообразования.
5. Йод. Один из самых простых методов, не требующий определенных знаний и умений. Вам необходимо использовать обычный раствор йода, который есть в любой аптечке. Смочите в нем ватный тампон и пару раз в день потирайте участки кожи с кондиломами. Средство отлично убивает различные микробы и бактерии, а также подсушивает кожу, что и необходимо при лечении от кондилом.
6. Каланхоэ и сырой картофель. Возьмите несколько крупных листьев каланхоэ и измельчите их при помощи блендера. Полученную кашицу прикладывайте к пораженным участкам кожи минут на 15-20 2 раза в день. То же самое стоит делать с сырым картофелем. Вам понадобится небольшая картофелина, которую необходимо измельчить на терке, а полученной массой обработать те участки кожи, на которых есть кондиломы. Также можете смешивать оба эти ингредиента, чтоб повысить эффект ноты метода.
7. Хрен. Это растение обладает сильным действием, поэтому его часто используют для лечения различных дерматологических заболеваний. Мелко нарежьте хрен, а затем измельчите его при помощи блендера. У вас получится кашица, которую необходимо накладывать на пораженные участки кожи. Дополнительно растирайте хрен с солью, чтоб он пустил сок.
8. Репейник. Его необходимо применять внутрь, чтоб укрепить иммунитет. Вам понадобится чайная ложка травы, которую необходимо залить стаканом кипятка. Подержите отвар 10-15 минут на водной бане, после чего снимите с огня и остудите. Принимайте по половине стакана отвара 4 раза в день. Репейник отлично помогает в лечении остроконечных кондилом, а также укрепляет иммунитет.
9. Мука и уксус. Необходимо приготовить смесь, по консистенции похожую на сметану. Используйте обычный уксус, разводя им муку. Предварительно очищенную кожу смажьте массой и оставьте до полного высыхания. Затем просто смойте муку теплой водой, а кожу аккуратно помокните сухим полотенцем.
10. Чабрец. Возьмите два стакана сухого чабреца и залейте двумя литрами кипятка. Подержите отвар на водной бане 10-15 минут, после чего остудите. Смачивайте в отваре ватный тампон и протирайте участки кожи, пораженные вирусом.
— Вернуться в оглавление раздела «Дерматология»
Источник
Кондиломы в интимных местах
Почему появляются кондиломы?
Кондиломы – это доброкачественные новообразования, которые могут появиться на теле человека, в том числе на слизистых оболочках, из-за наличия вируса папилломы человека 6,11,16,18,31,33 или 35 типов в крови пациента. Как же этот вирус может попасть в организм? Специалисты выделяют несколько способов заражения:
- Наиболее распространенным считается незащищенный половой контакт с человеком, имеющим кондиломы на половых органах. Так происходит инфицирование более 90% пациентов.
- Возможно, передача вируса и от матери к ребенку в процессе родов, когда младенец проходит по родовым путям.
- Самый редкий случай заражения происходит бытовым способом, через одежду, общие гигиенические средства, посуду, полотенца.

- Сильный стресс или нервное перенапряжение;
- Авитаминоз, вредные привычки, неправильный образ жизни;
- Инфекции в организме;
- Ослабленный иммунитет;
- Длительный прием антибиотиков.
При обнаружении кондилом в интимных местах не стоит заниматься самолечением. Поскольку оно бесполезно. Важно при первых же признаках обратиться к врачу. Для женщин это гинеколог, мужчины могут обратиться к урологу, дерматологу или венерологу.
Симптомы генитальных кондилом
Как выглядят кондиломы?
Существует 3 основных вида кондилом, которые можно обнаружить на половых органах у мужчин и женщин:
— Остроконечные кондиломы – выглядят как кочан цветной капусты с несколькими острыми концами, имеют шероховатую поверхность, они расположены на ножке или широком основании. Могут быть единичными и множественными, в размерах достигают 1-2 см. Их локализация это в основном промежность, область вокруг ануса, половые губы.


— Плоские кондиломы – они выглядят как пятно темно розового или красного цвета. У них неровная поверхность, возможно шелушение и зуд. В размерах такие кондиломы до 1 см. Чаще всего встречаются на мошонке, лобке, в ягодичной складке.


— Папулы или бородавки – такой вид кондилом можно спутать с раздражением кожи, однако цвет таких наростов почти не отличается от телесного, в размерах они 1-2мм, в большинстве случаев появляются по несколько штук. При наличии множества кондилом рядом могут сливаться в один большой нарост. Их локализация может быть на клиторе, половых губах, во влагалище, шейке матки, на половом члене, мошонке и ягодицах.


Опасность кондилом в том, что они могут поражать и внутренние слизистые оболочки организма, проникать в кишечник и шейку матку. Для женщин кондиломы, вызванные 16 типом ВПЧ особенно опасны, поскольку могут иметь онкогенный характер. Если в интимной зоне начали появляться непонятные высыпания и наросты стоит немедленно обратиться к врачу. Также важно знать, что женщинам необходимо вылечить кондиломы до беременности и рождения ребенка.
Диагностика кондилом
При обнаружении необычных новообразований рекомендуется не затягивать и обращаться за медицинской консультацией. Только специалист сможет определить вид и тип образования, его опасность и необходимое лечение.
В диагностику входит визуальный осмотр гениталий и взятие мазка. При первом же посещении врача нужно сдать анализы на вирусные заболевания. Такие меры нужны для того чтобы точно выявить причину появления наростов. В некоторых случаях большие кондиломы могут сопровождаться сифилисом. При наличии венерических заболеваний понадобится комплексное лечение.
Также стоит обратить внимание, что при наличии кондилом в интимных местах посетить врача нужно обоим партнерам. Поскольку полностью избавиться от заболевания можно, только если оба человека будут проходить лечение.
Как лечат кондиломы?
Методы борьбы с новообразованиями назначает врач. Многое зависит от степени поражения кожи, локализации и типа кондилом. В большинстве случаев необходимо комплексное лечение, которое состоит из приема специальных медикаментозных средств и удаления образований с половых органов. Если кондиломы небольшие и пациент обратился на начальной стадии, то лечение возможно и с помощью специальных мазей.
Сегодня эффективное удаление кондилом — это лазерная терапия. Она применяется, если наросты многочисленны и поразили половые губы, область анального отверстия, шейку матки, уретру, половой член. В таких деликатных местах лазер справляется с новообразованиями очень точно, не задевая здоровые ткани. Тем более, что его применение возможно в любых, даже самых труднодоступных местах.
Лазерное удаление кондилом на интимных местах имеет ряд неоспоримых преимуществ:
- Процедура безболезненна и бескровна;
- Нет риска занести инфекцию;
- Удаление длится всего несколько минут;
- 100% результат, кондиломы на месте удаления больше не появляются;
- Быстрый реабилитационный период.
Меры профилактики
После удаления кондилом очень важно соблюдать меры профилактики и быть бдительным. Стоит помнить, о том, что нужно:
- Избегать незащищенных половых связей;
- Соблюдать правила личной гигиены;
- Быть осторожным в общественных местах (банях, бассейнах, саунах), не садиться голым телом на скамейки и полки;
- Не использовать чужие средства гигиены и полотенца;
- Укреплять иммунитет.
Источник
Современные методы лечения остроконечных кондилом
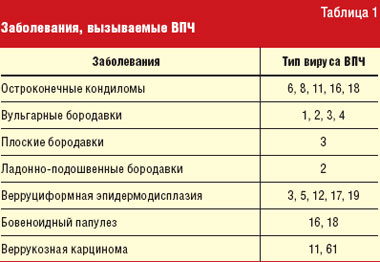
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
Остроконечные кондиломы отличает высокая контагиозность. Заражение происходит контактным путем, чаще всего половым. Вирус может длительное время сохраняться на инфицированных предметах. Входными воротами для вируса служат мелкие ссадины, трещины или потертости. Также вирус может распространяться путем аутоинокуляции. Несоблюдение личной гигиены, ношение тесного нижнего белья, мацерация складок у тучных людей, а также иммунодефицитные состояния способствуют развитию поражения на большой площади кожного покрова.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
- K. R. Beutner, T. M. Becker, K. M. Stone. Epidemiology of HPV infections // J. Am. Acad. Dermatol. 1988; 18: 169–172.
- S. M. Syrjanen et al. Anal condylomas in men // Genitour. Med. 65: 1989; 216–224.
- M. J. Campion. Clinical manifestations and natural history of genital human papillomavirus infection // Obstet. Gynecol. Clin. North. Am. 1987; 14: 363–388.
- Д. Е. Фитцпатрик, Д. Л. Элинг. Секреты дерматологии // М.: ЗАО «Издательство БИНОМ», 1999. 511 с.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Источник