- Андрогенный дефицит (гипогонадизм у мужчин) — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины андрогенного дефицита
- Симптомы андрогенного дефицита
- Патогенез андрогенного дефицита
- Возрастной андрогенный дефицит
- Андрогенный дефицит при синдроме Кальмана
- Витаминная недостаточность
- Стрессовые факторы
- Классификация и стадии развития андрогенного дефицита
- Осложнения андрогенного дефицита
- Диагностика андрогенного дефицита
- Анамнез заболевания
- Физикальное обследование
- Вспомогательные методы диагностики
- Лабораторная диагностика
- Лечение андрогенного дефицита
- Тестостеронотерапия
- Заместительная витаминная терапия
- ХГЧ-терапия
- Прогноз. Профилактика
Андрогенный дефицит (гипогонадизм у мужчин) — симптомы и лечение
Что такое андрогенный дефицит (гипогонадизм у мужчин)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, андролога со стажем в 27 лет.
Определение болезни. Причины заболевания
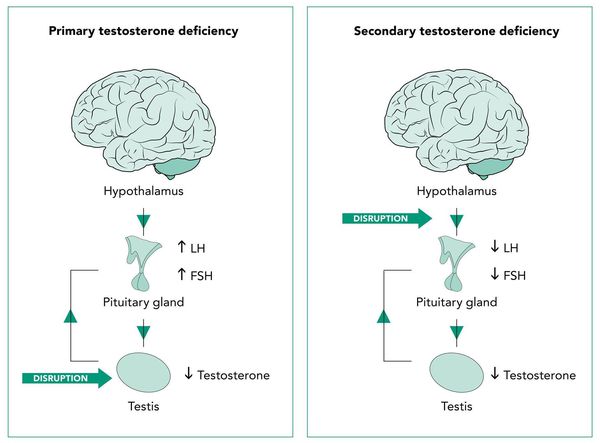
Андрогенный дефицит у мужчин (мужской гипогонадизм) — это клинический и биохимический синдром, характеризующийся снижением уровня мужских половых гормонов (прежде всего тестостерона), возникающий на фоне функциональной недостаточности яичек. [3] [14] [15]
Последние научные исследования убедительно доказали огромную роль дефицита основного мужского полового гормона — тестостерона — в формировании и развитии большинства урологических заболеваний у мужчин, в том числе рака предстательной железы и почек.
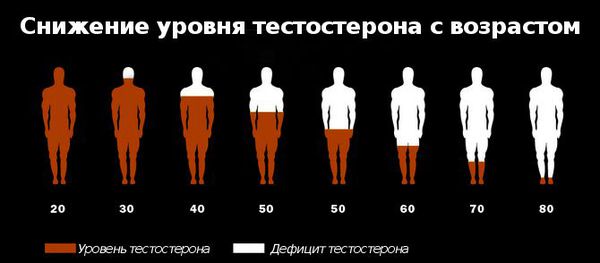
Существует устойчивое мнение, что проблемы, связанные с низким тестостероном, бывают только у пожилых мужчин. На самом деле это далеко не так. Современные данные показывают, что развитие андрогенного дефицита может наступить в любом возрасте. [16] [17] [18]
Первое современное мультицентровое мегаисследование мирового значения возрастного андрогенного дефицита MMAS (2000) выявило основные тенденции к снижению уровня общего тестостерона в крови у мужчин на 0,8% в год. [19] Наряду с этим, концентрация глобулина, связывающего половые гормоны (ГСПС), увеличивается на 1,6% в год, что позволяет позиционировать ГСПС как диагностический фактор возрастного андрогенного дефицита. [20]
Дальнейшее изучение проблемы показало, что уровень андрогенной недостаточности у мужчин 41–80 лет составляет более 35%, что является серьёзным показателем. [21] По исследованиям C. McHenry Martin (2013 год), более 6 млн американских мужчин имеют пониженную концентрацию гормона тестостерона в крови, что проявляется депрессией, пониженной работоспособностью и сердечно-сосудистыми заболеваниями. [23] А исследование, проведённое в Швеции среди мужчин в возрасте 33–46 лет, показало, что частота нарушений эрекции в этих группах отражала низкий уровень общего тестостерона в крови, который оказался ниже у 45-летних испытуемых по сравнению с мужчинами в возрасте 33 лет. [24]
Таким образом, дефицит андрогенов является значимым фактором для каждого мужчины и требует постоянного внимания как со стороны самого пациента, так и со стороны врачей различных специальностей.
Причины андрогенного дефицита
I. Тестикулярные причины (связанные с нарушением работы яичек). Их принято разделять на приобретённые и врождённые.
- Приобретённые причины АД:
- возрастное атеросклеротическое поражение сосудов тестикул;
II. Другие причины АД:
- резкое снижение иммунитета на фоне аутоиммунных заболеваний, в том числе на фоне ВИЧ и СПИДа;
- ожирение;
- хронические обструктивные болезни лёгких;
- сахарный диабет; [4]
- высокий уровень холестерина;
- заболевания щитовидной железы;
- сильный стресс и постоянное переутомление, различные перенесённые операции;
- витаминная недостаточность (прежде всего, витамина D); [2]
- гемохроматоз (повышенное содержание железа в крови);
- хронический простатит и везикулит. [3]
Симптомы андрогенного дефицита
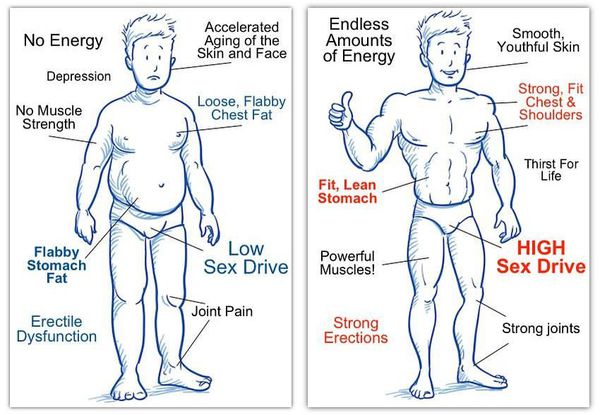
К симптомам андрогенного дефицита относятся следующие признаки:
- снижение либидо (полового влечения);
- ухудшение эрекции;
- снижение объёма эякулята (количества спермы, выделяемой после оргазма);
- выпадение волос;
- истончение и дряблость кожи;
- снижение массы тела;
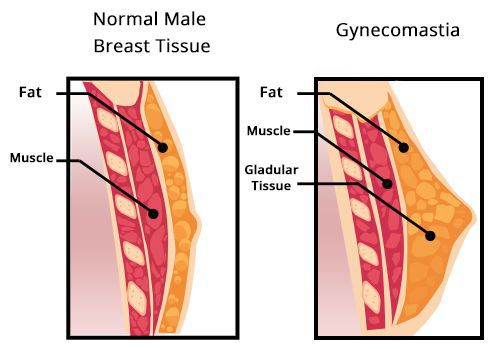
- увеличение грудных желёз;
- постоянная усталость, снижение общей энергии;
- потеря мышечной массы;
- резкое увеличение жировых отложений;
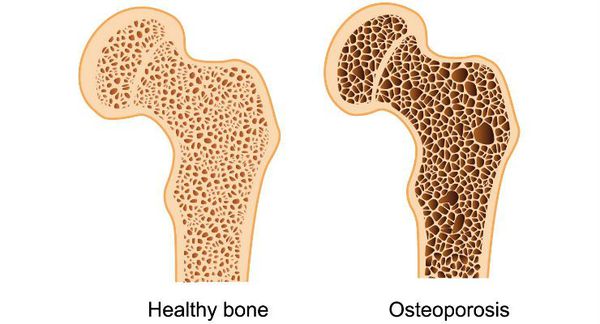
- снижение массы костной системы, возникновение остеопороза — хрупкости костей;
- немотивированные перепады настроения (депрессия, нарушение внимания, памяти, раздражительность, нарушение сна). [22]
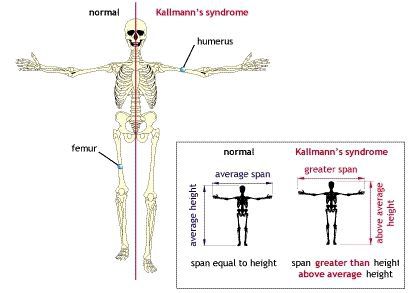
Если андрогенная недостаточность возникла до начала полового созревания, то тело приобретает характерную высокорослость с евнухоидными пропорциями. При этом размах рук превышает длину тела, а ноги оказываются длиннее туловища. В результате, такие пациенты сидя выглядят низкорослыми («сидячая карликовость»), а стоя — очень высокими («стоячий гигантизм»).
Длительная андрогенная недостаточность приводит к хрупкости костей (остеопорозу), что может сопровождаться патологическими переломами позвонков и бедренных костей, болями в спине.
Дефицит андрогенов прямо не ведёт к увеличению подкожной жировой ткани, но распределение жира приобретает женский характер (отложения на бёдрах, ягодицах, нижней части живота). Мышечная масса тела, наоборот, уменьшается.
В том случае, если андрогенный дефицит возник до наступления полового созревания, длина гортани не увеличивается и огрубление голоса не происходит.
Несмотря на высокий рост, таких пациентов принимают за женщин, особенно по телефону, что порождает у них дополнительные комплексы.
Сохраняется прямая граница волос надо лбом, борода не растёт или растёт очень плохо, почти не требует бритья. Оволосение тела очень скудное.
Ещё один типичный признак — раннее появление тонких морщин вокруг глаз и рта. Кроме того, в результате отсутствия стимуляции сальных желёз кожа остаётся сухой. Анемия и плохое кровоснабжение определяют сильную бледность кожи.
Также важный признак — снижение или полное отсутствие способности различать запахи (вероятность синдрома Кальмана). Такие больные не способны ощущать, например, запах ванилина, лаванды и другие ароматы, но сохраняют способность различать вещества, раздражающие тройничный нерв (нашатырный спирт).
Снижение уровня тестостерона может вызвать увеличение грудных желёз у мужчин. В большинстве случаев, гинекомастия бывает двухсторонней, очень редко — односторонней. При выраженном, особенно одностороннем увеличении, пациента направляют на маммографию для исключения рака грудных желёз.
Увеличение груди сопровождается ощущением стеснения в груди и повышенной чувствительностью сосков. Нередко гинекомастия развивается у мальчиков при половом созревании (в возрасте 12–14 лет), но через 2–3 года исчезает. При ожирении картина становится ярче и сохраняется дольше. Иногда увеличение грудных желёз происходит у мужчин при старении.
В сочетании с маленькими плотными яичками, гинекомастия типична для синдрома Клайнфельтера.
Быстрое развитие гинекомастии может говорить о наличии гормонально-активной опухоли яичек. Характерная триада симптомов включает гинекомастию, утрату полового влечения и опухоль яичка. Причиной гинекомастии могут быть и общие заболевания: цирроз печени или почечная недостаточность.
Патогенез андрогенного дефицита
Патогенез андрогенного дефицита многообразен и зависит от конкретных причин. Рассмотрим основные моменты патогенеза андрогенной недостаточности.
Возрастной андрогенный дефицит
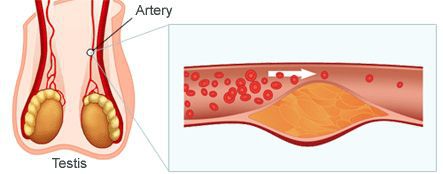
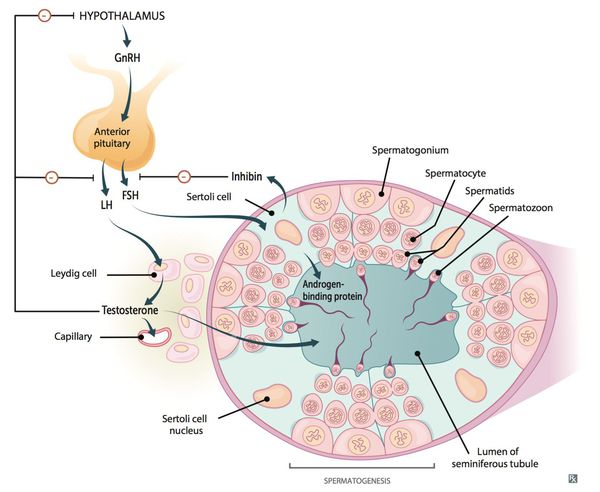
Патогенетические звенья возрастного андрогенного дефицита у мужчин запускаются, прежде всего, атеросклеротическими факторами, которые постепенно облитерируют (заращивают) заинтересованные сосуды. Это приводит к снижению кровотока в мужских гонадах, соответственно — к уменьшению синтеза тестостерона клетками Лейдига.
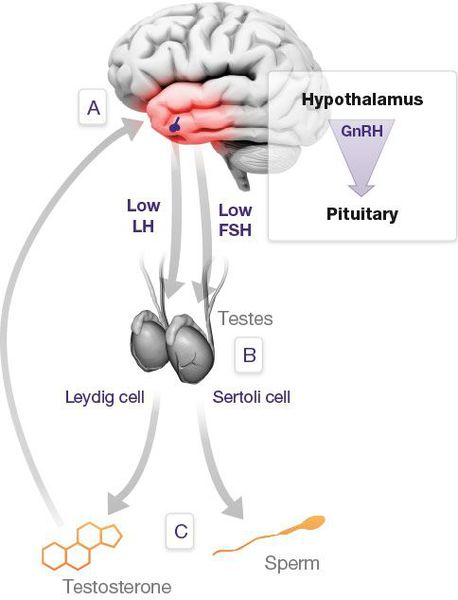
По мере прогрессирования процесса увеличивается чувствительность заднего отдела головного мозга — гипоталамуса — к тестостерону.
Параллельно, происходит увеличение концентрации в крови гонадотропинов, что ещё более усугубляет ситуацию.
Андрогенный дефицит при синдроме Кальмана
Интересен механизм развития патологических нарушений при синдроме Кальмана. В период развития нормального плода предшественники гонадотропин-рилизинг-зависимых гормонов — специальных нейронов — перемещаются из обонятельного эпителия слизистой носа к своей постоянной точке в гипоталамусе. У эмбриона с синдромом Кальмана, сцепленным с Х-хромосомой, это движение нарушается. Предшественники гонадотропин-рилизинг-зависимых гормонов не выходят из обонятельного эпителия и поэтому не влияют на специфические клетки гипофиза.
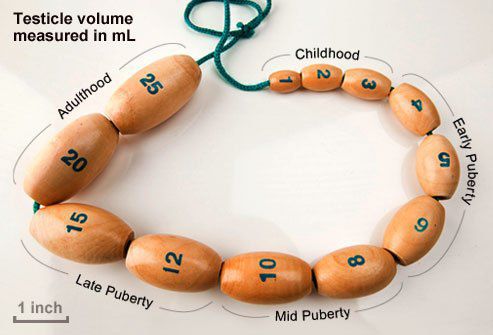
Основная характеристика синдрома Кальмана — незавершённое половое созревание или полное его отсутствие. Средний объём яичек у больных с синдромом Кальмана составляет не более 3 мл.
Витаминная недостаточность
Современные исследования показали огромную значимость недостатка витамина D у мужчин, в развитии андрогенного дефицита и снижения уровня тестостерона. Недостаток витамина D — это новая эпидемия XXI века, которая вызвана значительным снижением пребывания на солнце людей, которые проживают севернее 35-й параллели.
По большому счёту, витамин D вовсе не является витамином. Скорее это провитамин, точнее — гормон, который регулирует многие процессы в организме. Понятие «витамин D» подразумевает несколько одинаковых по строению форм витамина D, принадлежащих к классу сексостероидов — D1, D2, D3, D4, D5. Только D3 является истинным витамином D.
Витамин D образуется из продуктов питания и под воздействием солнечных лучей (ультрафиолета). Для преобразования в активную форму он должен пройти двухступенчатый процесс гидроксилирования:
- сначала процесс происходит в печени — витамин D превращается в 25-гидроксивитамин D — 25-(OH)D;
- затем гидроксилирование происходит в почках с образованием активного 1,25-дигидроксивитамина D — 1,25-(OH)2D (кальцитриола).
Последние работы по синтезу тестостерона показали прямую корреляцию (взаимосвязь) между соотношением уровня витамина D и андрогенным недостатком у мужчин.
Так, масштабное европейское исследование EMAS (2012) доказало прямые соотношения между концентрациями витамина D и тестостерона у мужчин. Уровень 25-(OH) витамина D3 хорошо соотносился с уровнем общего и свободного тестостерона и недостаточно взаимодействовал с концетрацией эстрадиола и лютеинизирующего гормона (ЛГ), с учётом возраста.
Дефицит витамина D достоверно отражал динамику у мужчин с компенсированным и вторичным гипогонадизмом.
Сложилось мнение, что дефицит витамина D и связанная с ним андрогенная недостаточность являются важными эндокринологическими механизмами у мужчин, нарушающими соотношение жиросинтезирующих (пролактин, инсулин, кортизол) и жиросжигающих гормонов (гормон роста, катехоламины, половые и тиреоидные гормоны). Данная проблема находится в стадии широкого изучения. [29]
Стрессовые факторы
В стрессовых ситуациях в организме происходит перенапряжение симпатоадреналовой системы, в коре надпочечников вырабатывается большое количество различных гормонов и биологически активных веществ:
- мужские и женские половые гормоны (тестостерон и эстрогены);
- минералкортикоиды (альдостерон);
- катехоламины (адреналин, норадреналин, дофамин);
- глюкокортикоиды (кортикостерон и кортизол).
Кортизол синтезируется при стрессовых ситуациях, которые сочетаются с неудовлетворительным питанием и сопутствующими физическими перегрузками, пытается поддержать уровень глюкозы в крови.
В случае затяжного хронического стресса образуется повышение его физиологической концентрации, что негативно отражается на основном мужском гормоне — тестостероне — и резко уменьшает его концентрацию в крови.
Классификация и стадии развития андрогенного дефицита
По уровню основного мужского гормона тестостерона:
- абсолютная андрогенная недостаточность — снижение общего тестостерона ниже 12 нмоль/л;
- относительная андрогенная недостаточность — постепенное снижение уровня основного мужского гормона в динамике (по годам), не выходящее за нижние нормальные значения. Термин также применим, если нарушено соотношение тестостерона и ГСПГ.
По характеру поражения:
С учётом времени выявления по отношению к половому созреванию:
- препубертатный (до и в течение полового созревания);
- постпубертатный (после завершения полового созревания).
В зависимости от причины:
- врождённый;
- приобретённый;
- идиопатический (вне зависимости от других поражений).
По преимуществу клинических проявлений:
- с преобладанием сердечно-сосудистой симптоматики;
- с психоневрологической симптоматикой;
- с эндокринными нарушениями;
- с нарушениями мочеполовой сферы.
Осложнения андрогенного дефицита
При отсутствии полноценной терапии больного с андрогенным дефицитом симптоматика усугубляется, и те симптомы, которые проявлялись в лёгкой степени, становятся прямыми осложнениями нарастающего андрогенного дефицита.
К осложнениям андрогенного дефицита относятся:
- снижение половой активности;
- эректильная дисфункция (вплоть до импотенции);
- снижение работоспособности, плохая устойчивость к стрессам;
- утрата вторичных мужских половых признаков и появление женских (гинекомастия);
- остеопороз (ломкость костей);
- алопеция (выпадение волос);
- гиперэстрогения (увеличение женских половых гормонов в организме);
- сексуальные перверсии (отклонения); [8][9][10][11]
- когнитивные нарушения (снижение интеллекта, нарушение памяти, неспособность сконцентрироваться);
- психические нарушения (раздражительность, депрессии, суицидальные настроения);
- заболевания сердечно-сосудистой системы; [7]
- преждевременное старение;
- сокращение срока жизни. [6]
Диагностика андрогенного дефицита
Анамнез заболевания
Обращается внимание на снижение общего тонуса организма, плохой рост бороды и усов, отсутствие спонтанных утренних и ночных эрекций, ослабление сексуального влечения и эротических фантазий.
Выясняется, какими заболеваниями болел пациент на протяжении жизни, были ли травмы, повреждения яичек, имелись ли подобные проблемы у родителей и близких родственников.
Нужно знать, какие лекарственные препараты принимал и принимает сейчас пациент, подвергался ли он внезапным термическим и химическим воздействиям.
Также следует учитывать интенсивность физических нагрузок и вредные привычки (курение, пристрастие к алкоголю).
Физикальное обследование
При осмотре пациента необходимо обращать внимание на клинические проявления андрогенного дефицита (выпадение волос, снижение массы тела, увеличение грудных желёз и т. д.).
- Яички в норме имеют плотную консистенцию. В отсутствии стимулирующего действия ЛГ и ФСГ они становятся мягкими. Объём яичек определяют пальпаторно и сравнивают с шариками определённых размеров (орхидометр Прадера).
У здоровых мужчин объём каждого яичка составляет в среднем 18 мл и колеблется от 12 до 30 мл. Уменьшение объёма яичек может говорить о наличии андрогенного дефицита.
- Половой член при гипогонадизме, возникающем до начала полового созревания, остаётся очень маленьким (инфальтильным). Если же гипогонадизм с андрогенным дефицитом возник после полового созревания (пубертата), то размеры полового члена уже не меняются. У мужчин европейской расы длина полового члена в состоянии эрекции колеблется от 11 до 15 см.
- Предстательная железа при ректальном исследовании (через задний проход) имеет гладкую поверхность и форму каштана. При дефиците андрогенов объём железы остаётся малым и с возрастом не увеличивается. Тестообразная мягкая консистенция указывает на простатит, общее увеличение — на доброкачественную гиперплазию, бугристая поверхность и твёрдая консистенция — на рак.
Вспомогательные методы диагностики
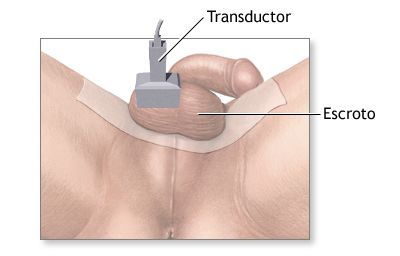
- Ультразвуковое исследование мошонки (УЗИ) позволяет получить изображение содержимого мошонки, не оказывая вредного воздействия на яички.
Нормальные яички и их придатки на эхограмме выглядят гомогенными (однородными) структурами.
С помощью ультразвука можно достоверно установить объём яичек, что очень важно. По формуле объёма эллипсоида получают точные результаты, имеющие большое значение для контроля лечения (например, при лечении гипогонадизма гонадотропинами).
- Доплеровская эхография позволяет оценить кровоток в яичке и семенном канатике.
- Трансректальное ультразвуковое исследование предстательной железы применяется в дифференциальной диагностике андрологических заболеваний. ТРУЗИ применяется в диагностике простатита, гиперплазии простаты и рака. С помощью трансректального исследования можно обнаружить кисты, фиброз, камни внутри железы и другие образования.
- Термография позволяет выявить повышенную температуру на стороне повреждённого яичка, перегревание его в результате венозного застоя и на фоне варикоцеле (варикоза яичковой вены). Термографию производят с помощью термочувствительной плёнки или портативным датчиком с термоизмерителем непрерывно на протяжении 24 часов.
- Измерение минеральной плотности костей (денситометрия) позволяет с помощью ультразвука или рентгена выявлять даже минимальные потери костной массы (до 2%).
Лабораторная диагностика
С помощью лабораторных исследований определяются следующие показатели:
- Тестостерон — основной мужской гормон. В норме его содержание в крови составляет 12-40 нмоль/л. Концентрация тестостерона в сыворотке крови на 20–40% выше в утренние часы, чем в вечерние. Поэтому следует проводить как минимум две пробы на уровень тестостерона. Кратковременные и интенсивные физические нагрузки сопровождаются повышение тестостерона в крови, тогда как длительная тяжёлая работа или изнуряющие тренировки снижают уровень гормона. Тестостерон можно определить и в слюне. Норма — 200-500 пмоль/л. Концентрация гормона в слюне коррелирует с уровнем свободного тестостерона в сыворотке. Особенно это удобно для контроля заместительной терапии тестостероном самим пациентом.
- ГСПГ (глобулин, связывающий половые гормоны) — белок, с которым связывается тестостерон. На долю свободной фракции тестостерона приходится всего 2%. Поэтому очень важно знать уровень ГСПГ. В норме он равен от 17 до 68 нмоль/л. После чего по специальной формуле рассчитывается уровень свободного и биологически доступного тестостерона.
- Витамин D — группа биологически активных веществ, скорее провитамины (в том числе холекальциферол и эргокальциферол). В последнее время доказано его большое значение в синтезе тестостерона. Пограничный уровень 25-гидрокси-холекальциферола в крови составляет 30-60 нг/мл (75-150 нмоль/л).
- Ингибин В — отражает секрецию клеток Сертоли, вырабатывается ими же, участвует в регуляции гипофизарного ФСГ. В норме равен 147-365 пг/мл.
- ЛГ (лютеинизиирующий гормон) — продукт секреции передней доли гипофиза, стимулирует клетки Лейдига, вырабатывающие тестостерон. В норме равен 1–10 мМЕ/мл.
- ФСГ (фолликулостимулирующий гормон) — важнейший показатель мужской плодовитости. Его основная функция — сперматогенез, выработка спермы, способной к оплодотворению. Деятельность мужских половых органов невозможна без этого гормона. Норма — 3,5-12,5 мМе.
- Пролактин — в основном, женский половой гормон. Берётся при условии неясных случаев эректильной дисфункции, увеличении грудных желёз, подозрении на аденому гипофиза. Он влияет на уровень эрекции, продолжительность полового акта, принимает участие в синтезе спермы. Норма — 53-360 мЕд/л.
- Эстрадиол — женский гормон, образующийся путём трансформации тестостерона и андростендиона, вырабатывается в мужском организме в значительно меньшем количестве, чем в женском, однако имеет свои важные функции. Он также участвует в синтезе спермы, половом акте, отвечает за влечение к противоположному полу. Норма — 10-50 пг/л.
- ХГ — хорионический гонадотропин, отвечает за половое развитие мужчин, стимулирует работу яичек, отвечает за уровень тестостерона и зрелых сперматозоидов. Норма — 0-5 мЕд/м.
- ТТГ, Т3, Т4 — показатели работы щитовидной железы (тиреотропный гормон и другие), находятся в тесной связи с тестостероном и другими гормонами.
- Глюкоза в крови, уровень инсулина, гликозированный гемоглобин, С-пептид, лептин — показатели углеводного обмена, усвояемости глюкозы и промежуточных продуктов.
- Липидный спектр крови — соотношение липопротеидов высокой, средней и низкой плотности, определяет уровень атеросклероза, важен при старении и ожирении. [5]
Лечение андрогенного дефицита
Основная цель лечения — улучшение самочувствия пациента и его сексуального здоровья путём восстановления уровня тестостерона в крови до нормальных значений.
Выбор метода терапии определяется формой заболевания, факторами риска и планами пациента по рождению ребёнка.
Следует иметь в виду временное снижения уровня тестостерона на фоне острых или хронических заболеваний, которые должны быть исключены при тщательном обследовании и повторном измерении уровня андрогенов. Терапия складывается из назначения:
- препаратов тестостерона;
- заместительной витаминной терапии (особое место занимает витамин D);
- препаратов ХГЧ — хорионического гонадотропина человека.
Тестостеронотерапия
Показания для назначения препаратов тестостерона:
- мужчины с признаками андрогенного дефицита;
- дисгенезия (врождённые хромосомные аномалии) тестикул на фоне доказанного снижения уровня тестостерона;
- гипопитуитаризм (гипофизарная недостаточность) на фоне нарушение функции передней доли гипофиза.
Противопоказания к назначению заместительной терапии тестостероном:
- рак предстательной железы;
- рак грудной железы;
- выраженные нарушения спермограммы (снижение общего количества сперматозоидов, их подвижности, уменьшение концентрации нормальных форм спермиев);
- выраженная гемоконцентрация (при гематокрите свыше 50%);
- выраженная обструкция нижних мочевых путей при гиперплазии предстательной железы последних стадий;
- уровень ПСА (простатспецифического антигена) более 4 нг/мл;
- синдром сонного апноэ (нарушения дыхания).
Принципы терапии
Выбор препарата тестостерона должен быть осознанным решением пациента. Лечащий врач должен показать больному преимущества и недостатки различных форм заместительной терапии и остановиться на оптимальном варианте.
Тестостероны короткого действия могут быть эффективнее пролонгированных форм на начальном этапе заместительной терапии.
Для возмещения андрогенного дефицита существуют различные формы препаратов тестостерона:
- таблетированные формы («Галотестин», «Андриол», «Провирон», «Метандрен»);
- инъекционные препараты («Небидо», «Сустанон 250», «Омнадрен 250», «Деластерил», «Тестостерона пропионат»);
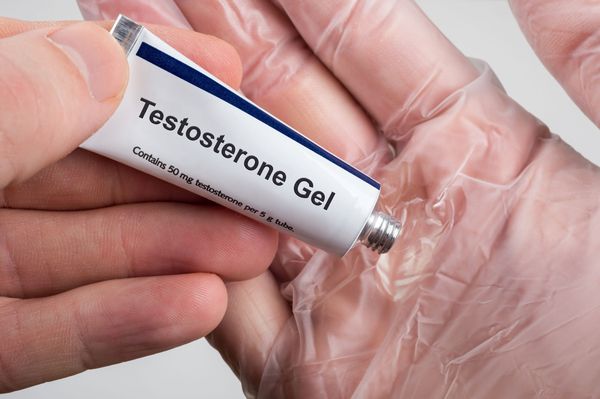
- накожные (трансдермальные) гели, мази и пластыри («Андрогель», «Тестодерм», «Андромен», «Андрактим»);
- подкожные импланты тестостерона.
Все они имеют разную концентрацию тестостерона и различную биодоступность.
Следует понимать, что каждый человек индивидуален, поэтому важной задачей становится постоянный мониторинг прироста тестостерона на фоне заместительной терапии андрогенами. Учитывается и тот факт, что в среднем за сутки у взрослого мужчины образуется 8-15 мг эндогенного тестостерона.
В настоящее время таблетированные формы для коррекции андрогенного дефицита практически не используются ввиду низкой эффективности и влияния на слизистую желудочно-кишечного тракта. Подкожные импланты также не нашли широкого применения.
Из инъекционных форм получили распространение препараты с длительным андрогенным эффектом: «Небидо» и «Омнадрен 250». Сохраняют своё значение тестостероны короткого и среднего действия — «Тестостерона пропионат» и «Сустанон 250».
Из накожных препаратов неплохо себя зарекомендовал «Андрогель».
«Тестостерона пропионат» — «эталонный» препарат тестостерона короткого действия (работает до 2-3 суток). Он может применяться для лечения андрогенного дефицита в случаях, когда требуется быстро и эффективно поднять уровень тестостерона:
- на начальных этапах заместительной терапии;
- при аллергических фонах;
- для коррекции уровня тестостерона при получении длинных форм андрогенов;
- для лечения детей с гипопитуитаризмом (но не подростков — использование препарата противопоказано!).
Кроме того, его применяют короткими курсами при олигоспермии.
«Тестостерона пропионат» является самым первым и «старейшим» препаратом тестостерона в мире, который назначают и по сей день. Уже в 1940 году, сразу после синтеза тестостерона из холестерина Нобелевскими лауреатами А. Бутенандтом и Л. Ружичкойс (1939 год), с помощью препарата стали лечить мужской климакс.
«Тестостерона пропионат» является «золотым эталоном» для всех андрогенных и стероидных препаратов. Именно от него отталкиваются все производители при создании новых препаратов андрогенной группы.
Андрогенно/анаболический индекс «Тестостерона пропионата» равен 1/1, то есть он одинаково анаболичен и андрогенен. Эффективность препарата высока в связи с тем, что удельная масса короткого эфира пропионата меньше, чем у длинных эфиров. И чем короче эфир, тем меньше тестостерон работает в организме, и тем больше его концентрация. К примеру, после инъекции 100 мг тестостерона ципионата в организм поступает 69,90 мг действующего вещества, остаток — масса эфира. При инъекции «Тестостерона пропионата» масса основного тестостерона будет равна 83,72 мг, масса эфира пропионата, в свою очередь, гораздо меньше.
Курс терапии индивидуален, его необходимо рассчитывать для каждого больного индивидуально. Однако следует понимать, что реальная эффективная дозировка составляет не менее 400 мг в неделю для взрослого мужчины. Период активности вещества длится до трёх суток. Курс терапии может составлять до шести недель.
Препарат не вызывает такую задержку жидкости, как «длинные» эфиры тестостерона. В целом он обладает меньшими побочными эффектами, чем другие тестостероны, именно благодаря своему короткому периоду активности.
При использовании тестостерона могут проявиться определённые недостатки терапии:
- требуются частые инъекции при длинных курсах, как и все тестостероны;
- может угнетаться синтез собственного тестостерона;
- способен привести к олигоспермии;
- возможно появление гинекомастии, облысения, акне (угревой сыпи), немотивированной агрессии.
«Сустанон 250» — мощный стероид с большой андрогенной силой. Он представляет собой уникальную комбинацию четырёх эфиров тестостерона. Такое сочетание значительно повышает биодоступность и распределение препарата в организме. На протяжении 40 лет его используют спортсмены различных силовых видов спорта.
Андрогенный эффект наступает спустя 2-3 дня после первой инъекции. Оптимальная периодичность инъекций — 1 раз в 3 недели. Предпочтительный курс лечения — 6-8 недель, максимум — 10 недель. После медикаментозной паузы возможен повторный курс инъекций препарата.
«Сустанон 250» разработан голландской фармацевтической компанией «Органон» ещё в 1970-х годах для постепенного распределения тестостерона в организме. Это достигается благодаря разной скорости распределения и выведения эфиров тестостерона, входящих в состав препарата: период полураспада тестостерона пропионата — 23-49 часов, фенилпропионата — 47-100 часов, изокапроната — 119–132 часов, деканоата — до 11 суток. Максимальная концентрация тестостерона в организме наблюдается уже через два дня после введения «Сустанона».
В целом препарат хорошо переносится, однако у него, как и у всех тестостеронов, есть «но»…
Эфиры тестостерона, входящих в состав «Сустанона 250» быстро преобразуются в эстрадиол — женский половой гормон из группы эстрогенов. Повышенная концентрация эстрогена приводит к таким побочным эффектам, как отёки, увеличение жировой массы и грудных желёз. Предотвратить эти нежелательные эффекты могут анти-эстрогены — кломифен, тамоксифен.
Иногда следует чередовать приём «Сустанона» с антагонистами ароматазы, например с «Аримидексом», эффективно блокирующим выработку эстрогенов.
К другим побочным эффектам препарата следует отнести:
- нарушения функции печени;
- развитие приапизма — стойкой патологической эрекции;
- повышение температуры тела;
- проявление симптомов ОРЗ (боли в горле, головная боль, увеличение лимфоузлов, мышечная слабость);
- увеличение концентрации липопротеидов низкой плотности — «нежелательного» холестерина;
- частичное угнетение сперматогенеза и выработки собственного тестостерона.
Для лучшего усвоения препарата и предотвращения психических реакций (депрессий и нервных срывов) обязательно посещение спортзала — не реже 3 раз в неделю.
«Омнадрен 250» является полным аналогом препарата «Сустанон 250», производится по лицензии польской фармацевтической компанией Jelfa S.A.
«Небидо» — наиболее популярный препарат-депо касторового масла для внутримышечных инъекций, содержащий тестостерона ундеканоат. После инъекции препарат постепенно высвобождается и затем расщепляется сывороточными эстеразами на тестостерон и ундекановую кислоту.
Возрастание концентрации тестостерона определяться уже на следующий день после инъекции. В 1 мл содержится 250 мг препарата, в последнее время обычно используют дозу 1000 мг (4 мл).
Препарат находится в организме до трёх месяцев. Кратность инъекции — 1 раз в 10-14 недель. «Небидо» присущи все побочные обычные эффекты тестостеронов.
«Андрогель» выпускают в виде геля, упакованного в пакетики. Один такой пакетик (саше) содержит 50 мг чистого тестостерона. Кроме того, появились флаконы этого препарата с дозатором. Наносится ежедневно на кожу предплечий и живота утром и поле душа. Всасывается в организм всего до 15% от нанесённой дозы.
Концентрация уровня тестостерона начинает повышаться уже с первого часа, достигая максимума в конце суток. Если гель плохо впитался в кожу, потенциально он может перенестись на контактирующих с пациентом людей (супруга , дети) и вызвать нежелательные явления (рост волос в месте контакта). Поэтому нужно следить, чтобы гель хорошо высыхал.
Хорошим «бонусом» является локальный эффект «миолифтинга», которого нет у других препаратов. При нанесении геля на проблемные участки тела происходит улучшение функционального состояния кожи и мышц в этой зоне, «уходят» лишние жировые отложения. Этот эффект позволяет использовать «Андрогель» в комплексной терапии, совместно с пролонгированными формами тестостерона.
Кроме того, препарат можно использовать в комплексной терапии хронического простатита, обострения которого совпадают с сезонными колебаниями тестостерона. «Андрогель» помогает устранить дисбаланс и улучшить состояние.
При длительном применении «Андрогель» может оказать отрицательные эффекты, присущие тестостеронам:
- ухудшить концентрацию внимания и памяти;
- вызвать диспепсические нарушения и рост волос в нежелательных местах;
- в местах нанесении геля возможны высыпания, аллергические реакции и другие поражения кожи.
Интересен вопрос о применении, так называемых тестостероновых бустеров (тестобустеров) — химических и биологических добавок, стимулирующих выработку собственного эндогенного тестостерона. И хотя широких международных клинических исследований по тестобустерам не проводилось, и иногда данные об эффектах достаточно противоречивы, их использование может быть оправдано при незначительных и транзиторных колебаниях уровня тестостерона в крови.
Наиболее популярные тестобустеры:
- «Ярсагумба форте» — содержит экстракт эпимедиума Горянки, L-аргинин, экстракт элеутерококка колючего, L-таурин, экстракт кордицепса китайского (собственно Ярсагумба), экстракт эврикомы длиннолистной (Тонгкат), экстракт плодов маслины европейской, корня женьшеня, йохимбе, гинкго билоба и перца;
- «Бутеа суперба» — препарат на основе комплекса тайских трав;
- Блокаторы ароматазы — «Кломид», «Тамоксифен», 6-ОХО;
- «Икариин» — создан на основе растения Горянка;
- Агматин сульфат;
- D-аспарагиновая кислота;
- Препараты на основе красного корня (алтайский копеечник забытый);
- «Трибулус» — серия препаратов, созданная на основе растений Трибулус террестрис (якорцы стелющиеся);
- Препараты фирмы ZMA (содержат цинк, магний, витамин В6 и питательные вещества).
Заместительная витаминная терапия
При восполнении дефицита витамина D достаточно быстро в норму приходят показатели андрогенного обмена, повышается уровень тестостерона.
К препаратам, корректирующим уровень витамина D относятся:
- Колекальциферол «Merck KGaA» (Германия), представительство: ТАКЕДА (Япония);
- Колекальциферол «Medana Pharma TERPOL Group J.S.», Co. (Польша), представительство: АКРИХИН ОАО (Россия);
- «Вигантол»;
- «Аквадетрим»;
- «Альфа Д3-Тева».
Дозировка препаратов подбирается индивидуально, в зависимости от уровня дефицита витамина D.
Возможна передозировка витамина препаратов витамина D.
К ранним признакам гипервитаминоза витамина D относятся:
- поносы, запоры;
- сухость слизистой рта, жажда;
- головная боль;
- никтурия (ночью мочеиспускание чаще, чем днём), поллакиурия (учащённое мочеиспускание), полиурия (увеличение объёма мочи);
- анорексия, тошнота, рвота;
- металлический привкус во рту;
- гиперкальциурия (повышенное содержание кальция в моче);
- общая слабость.
К поздним симптомам гипервитаминоза витамина D относят:
- помутнение мочи (наличие гиалиновых цилиндров);
- боль в костях;
- кожный зуд;
- повышение артериального давления;
- гиперемия конъюнктивы, светобоязнь;
- сонливость;
- миалгия (боль в мышцах);
- аритмия;
- тошнота, рвота, понижение массы тела;
- редко — спутанность сознания, изменения настроения и психики.
Противопоказания к применению препаратов витамина D:
- мочекаменная болезнь;
- почечная недостаточность;
- туберкулёз в активной форме;
- острые воспалительные болезни мочеполовой системы почек;
- повышенное содержание кальция в крови.
ХГЧ-терапия
Мужские препараты, содержащие ХГЧ, увеличивают выработку тестостерона в яичках путём стимуляции клеток Лейдига. К таким препаратам относятся:
- «Гонадотропин хорионический» — 500 ЕД, 1000 ЕД, 1500 ЕД и 5000 МЕ (лиофилизат для приготовления раствора для в/м введения);
- «Овитрель» — 6500 МЕ – рекомбинантный хориогонадотропин альфа;
- «Прегнил» — 1500 МЕ, 5000 МЕ;
- «Хорагон» — 1500 МЕ, 5000 МЕ;
- «Хориомон» — 5000 МЕ. [25][26][27][28]
При назначении препаратов ХГЧ следует проводить терапию, стимулирующую сперматогенез.
Прогноз. Профилактика
При вовремя начатом лечении прогноз благоприятный (за исключением наследственных форм андрогенной недостаточности и критических стадий возрастного андрогенного дефицита).
К методам профилактики андрогенного дефицита относятся:
- физическая и сексуальная активность;
- полноценное питание с необходимым витаминным балансом;
- постоянное пребывание на свежем воздухе, регулярный приём солнечных ванн, контроль уровня витамина D;
- контроль массы тела, уровня сахара и холестерина в крови;
- своевременное лечение хронических заболеваний;
- контроль уровня тестостерона в крови — 1 раз в год;
- регулярное ежегодное посещение врача-андролога, уролога.
Источник