- Как делать вагинальные спринцевания
- Основные правила спринцевания в домашних условиях
- Особенности спринцеваний во время месячных
- Спринцевание отварами и настоями лекарственных трав
- Спринцевания как средство от нежелательной беременности
- Раствор и порошок для приготовления раствора Тантум® Роза
- Список литературы
- Как улучшить состояние микрофлоры влагалища
- Нормальная микрофлора влагалища
- Дисбактериоз
- Причины дисбаланса и признаки нарушения
- Необходимые анализы
- Препараты для восстановления состояния
- Пробиотики
- Свечи
- Таблетки
- Гели, спреи и крема
- Бактериальный вагиноз (дисбактериоз влагалища) — симптомы и лечение
- Определение болезни. Причины заболевания
- Возможен ли бактериальный вагиноз у мужчин
- Бактериальный вагиноз у ребёнка
- Влияние вагиноза на процесс зачатия и на беременность
- Симптомы бактериального вагиноза
- Патогенез бактериального вагиноза
- Как передаётся бактериальный вагиноз
- Классификация и стадии развития бактериального вагиноза
- Осложнения бактериального вагиноза
- Чем опасен бактериальный вагиноз
- Диагностика бактериального вагиноза
- Какие показатели важны для диагностики бактериального вагиноза
- Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
- Лечение бактериального вагиноза
- К какому врачу обратиться
- Когда стоит обратиться к врачу
- Как лечить вагиноз дома. Народные средства от бактериального вагиноза
- Чем лечить бактериальный вагиноз
- Эубиотики (пробиотики)
- Особенности лечения у беременных
- Питание при бактериальном вагинозе
- Прогноз. Профилактика
- Можно ли заниматься сексом при бактериальном вагинозе
Как делать вагинальные спринцевания
Вагинальное спринцевание – процедура, так или иначе знакомая всем женщинам. Она применяется в качестве самостоятельного метода лечения ряда заболеваний и в составе комплексной терапии, а также используется при подготовке к различным гинекологическим манипуляциям, родам и др. Но важно знать, что от выбора раствора для проведения этой процедуры, алгоритма спринцевания, продолжительности курса лечения и других обстоятельств зависит то, окажется ли спринцевание полезным для здоровья или навредит ему. Поэтому перед процедурой необходимо проконсультироваться со своим врачом, чтобы точно знать, как делать спринцевание влагалища.
Основные правила спринцевания в домашних условиях
Основные правила, помогающие провести процедуру правильно и без риска для здоровья, несложны – их соблюдение не требует от женщины специальных знаний или навыков. Но важно учитывать все требования к правильному влагалищному спринцеванию. Только так можно быть уверенной, что процедура пойдет на пользу.
Температура раствора. В большинстве случаев температура раствора для спринцевания при выделениях и других неприятных ощущениях в интимной зоне не должна превышать температуру тела. Для ее измерения лучше использовать термометр для воды, предварительно обработанный антисептиком.
Длительность процедуры. Продолжительность женского спринцевания не должна превышать 15 минут. Этого времени достаточно для того, чтобы поверхность слизистой оболочки была полностью обработана раствором, но при этом не произошло вымывания полезной микрофлоры.
Длительность курса. Как долго должен продолжаться курс процедур, решает лечащий врач. Это зависит от состояния здоровья женщины и особенностей применения препарата для спринцеваний.
Уровень давления. Раствор должен поступать на слизистую оболочку интимной зоны, не оказывая на нее давления. В противном случае, если струя раствора очень сильная, она может преодолеть барьер в виде слизистой пробки в шейке матки и стать причиной нежелательных последствий.
Специальные приспособления. Для проведения спринцеваний может использоваться кружка Эсмарха. Она представляет собой баллон с выходящей из него гибкой трубкой. Регулировать напор струи достаточно легко: для этого следует поднять или опустить баллон. Также популярным средством для спринцеваний является специальная резиновая груша с наконечником.
Поза во время введения. Наиболее удобная для женщины поза, при которой можно сделать спринцевание, – лежа в ванне с ногами, закинутыми на ее бортики. Это напоминает положение, которое женщина занимает в кресле гинеколога. Также спринцевание можно проводить, сидя на унитазе или на корточках над тазиком. Но если предстоит продолжительная процедура, в такой позе можно быстро устать, что делает спринцевание дискомфортным.
Особенности приготовления растворов. Раствор для спринцевания в домашних условиях следует готовить непосредственно перед процедурой и в точном соответствии с инструкцией к препарату.
Особенности спринцеваний во время месячных
Лучше отказаться от спринцеваний во время критических дней (если это не назначено врачом). В данный период шейка матки приоткрыта – это позволяет менструальным выделениям свободно выходить наружу. Но это же обстоятельство повышает риск инфицирования: болезнетворные микроорганизмы, которые вымываются раствором для спринцевания, могут проникнуть в матку и стать причиной развития ее заболеваний.
Спринцевание отварами и настоями лекарственных трав
Для спринцеваний настоятельно не рекомендуется использовать рецепты народной медицины, в том числе отвары лекарственных трав. Ни одно растительное сырье, которое применяется для этой процедуры, не исследовано в той мере, чтобы можно было гарантировать безопасность для хрупкого женского здоровья. Использование отваров лекарственных трав может замаскировать симптомы неблагополучия, но цена такой иллюзии выздоровления может быть очень высока. Кроме того, даже самые «безвредные» растительные растворы для спринцеваний при выделениях и других проблемах интимной зоны могут привести к нарушениям микрофлоры и, как результат, к развитию заболеваний.
Спринцевания как средство от нежелательной беременности
Спринцевания, популярные в качестве средства контрацепции (раствором уксуса, лимонной кислоты, соды, минеральной водой и пр.), неэффективны. Кроме того, подобная процедура вполне может навредить здоровью женщины. Щелочные или кислые растворы, применяемые без медицинских показаний, нарушают кислотно-щелочной баланс слизистой интимной зоны, что подавляет активность полезных бактерий, которые сдерживают рост патогенной микрофлоры.
Раствор и порошок для приготовления раствора Тантум® Роза
Препарат Тантум® Роза, представленный в виде раствора и порошка для приготовления раствора, – это средство, которое:
- может облегчать боль, зуд и жжение. Эти проявления дискомфорта становятся менее выраженными уже через 20 минут после спринцевания 1 , а после трех процедур состояние женщины становится заметно лучше 1 ;
- борется с воспалением3 . Тантум® Роза может помочь устранить воспалительный процесс в слизистой оболочке интимной зоны;
- способствует удалению выделений. Раствор вымывает выделения, которые образуются в результате инфекционных или воспалительных процессов в слизистой и могут содержать в себе болезнетворные микроорганизмы;
- не вредит, а восстанавливает нормальную микрофлору. Тантум® Роза оказывает действие только на патогенную микрофлору, не затрагивая полезных ее представителей 2 ;
- удобно в использовании. Раствор для спринцевания уже готов к применению, что позволяет приступить к лечению при первой же необходимости, а приготовление раствора из порошка занимает считаные минуты;
- не имеет возрастных ограничений. Тантум® Роза может использоваться женщинами любого возраста;
- разрешено беременным и кормящим3 . Во время беременности и кормления грудью женщина нуждается в особом внимании к здоровью. Тантум® Роза может использоваться для устранения симптомов заболеваний интимной зоны в этот важный для нее период;
- экономичность. Раствор, приготовленный из порошка Тантум® Роза, может храниться на протяжении пяти дней и использоваться по мере необходимости после подогревания.
Список литературы
- Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J Gyn Invest 2001; 4(2): 99–105.
- MaglianoE. At al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; X1(2): 151–156.
- Согласно инструкции по применению препарата Тантум® Роза.
Материал подготовлен на базе следующих источников:
Источник
Как улучшить состояние микрофлоры влагалища
Микрофлора влагалища – особая экосистема женского организма. Отвечает за защиту детородных органов от вредоносных микроорганизмов и инфекций, которые могут привести к появлению воспалительный реакциях в яичниках, матке и вагине.
Чтобы не допустить осложнений, стоит своевременно нормализовать состояние микрофлоры, чтобы устранить риск появления серьезных патологий.
Нормальная микрофлора влагалища
Флора влагалища представляет собой полезные и транзиторные микроорганизмы, равновесие которых должно строго поддерживаться.
Около 96% микрофлоры влагалища состоит из лактобациллов. Именно они могут разрушать гликоген, в результате чего появляется молочная кислота, отвечающая за создание кислой среды и защиту от поражения микробами. Оставшиеся 4% — это грамположительные и грамотрицательные кокки, анаэробные палочки.
Все представители микрофлоры постоянно взаимодействуют с организмом женщины, не нанося вреда, а защищая от патологий. При нормальном состоянии, вредные микробы, попадающие во влагалище, уничтожаются кислой средой.
В зависимости от возраста женщины может меняться состояние вагинальной флоры под воздействием внутренних и внешних факторов.
Дисбактериоз
При нарушении флоры вагины, лактобациллов становится значительно меньше. Уровень кислотности сильно увеличивается, что приводит к ухудшению местного иммунитета. Во влагалище складывается неблагоприятная среда, способствующая распространению инфекции и развитию различных заболеваний.
Причины дисбаланса и признаки нарушения
Имеется множество факторов, оказывающих влияние на возможность нарушения баланса микрофлоры влагалища. К ним можно отнести:
гормональный сбой, который может появиться у беременной женщины и в период лактации. Также гормональные всплески могут быть вызваны абортами, климаксом, переходным возрастом, нерегулярной половой жизнью. Слизистая оболочка влагалища может стать очень сухой;
антибактериальное лечение. Медикаменты могут уничтожать не только вредные, но и полезные вещества. После приема антибиотиков часто требуется восстановление влагалищной флоры;
постоянные переохлаждения. Сказываются на местной и общей иммунной системе, негативно отражаясь на здоровье женщины;
не соблюдение гигиены половых органов. Если постоянно не подмываться, несколько дней ходить в одном и том же нижнем белье, пользоваться тампонами и прокладки, то появится риск появления вагинального дисбиоза;
пользование внутриматочной спиралью достаточно длительное время;
пользование некачественными средствами гигиены для интимной зоны. Для подмывания нужно выбирать только качественные средства, специально предназначенные для интимной гигиены;
смена климата. При резкой смене холодного климата на теплый может нарушиться баланс флоры;
частые стрессы и неправильное питание. Ухудшается не только общее состояние организма, но и женское здоровье.
Женщине стоит забеспокоиться о состоянии вагинальной флоры при наличии следующих признаков:
нетипичные выделения белого или серого оттенка с неприятным запахом;
болевые и дискомфортные ощущения во время мочеиспускания;
отечность и сухость слизистой оболочки;
болезненные ощущения при половом акте.
Необходимые анализы
Поскольку патологии часто проходят бессимптомно, многие женщины узнают об их наличии только на осмотре у гинеколога. Если врач подозревает, что с женским здоровьем не все в порядке, то он берет соответствующие анализы.
Чаще всего делают урогенитальный мазок, позволяющий определить состояние микрофлоры.
Лабораторные исследования позволят определить наличие тех или иных заболеваний, воспалительных процессов, причину появления дисбиоза.
Перед сдачей анализа нужно соблюдать следующие рекомендации:
за день до анализов отказаться от половых контактов;
за 3е суток отказаться от пользования тампонами, свечами и прочими средствами, способными ухудшить гигиену;
отказаться от приема антибактериальных средств на несколько дней.
О результатах можно узнать через 2-3 дня. Согласно результатам анализов, врач назначает соответствующее лечение, которое нужно начать незамедлительно.
Препараты для восстановления состояния
Назначать те или иные препараты может только врач. Ни в коем случае нельзя заниматься самолечением, которое может только ухудшить состояние.
Пробиотики
Это лекарственные препараты, в составе которых содержаться молочнокислые микроорганизмы. Их действие направлено на улучшение состояние микрофлоры и лечение некоторых заболеваний и проблем, возникших в результате приема антибиотиков. Такие препараты выпускаются как для местного, так и орального использования.
Свечи
Это препараты небольшой продолговатой формы, которые с виду схожи с шаром, цилиндром или овалом. В диаметре достигают до 1,5 см, весят 2-6 г. Предназначены для местного использования. Такие свечи изготавливают исключительно из натуральных веществ, не способных навредить женскому организму.
Таблетки
Для улучшения состояния вагинальной флоры можно принимать таблетки и капсулы орального или вагинального назначения. Как правило, они имеют жировую оболочку, которая способствует беспрепятственному введению в вагину. Внутри таблеток содержится гранулированный порошок. Многие специалисты советуют принимать лактожиналь.
Гели, спреи и крема
Являются гидрофильными препаратами для местного использования. Они легко наносятся, быстро впитываются. Помогают справляться с раздражениями и воспалительными реакциями, нормализуют состояние вагинальной флоры, поддерживают необходимое значение кислотной среды.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Бактериальный вагиноз (дисбактериоз влагалища) — симптомы и лечение
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Эта патология — одно из самых распространённых заболеваний женской половой сферы. По различным оценкам, оно обнаруживается примерно у 70 % женщин репродуктивного возраста [14] .
Разберём само название болезни. Термин «бактериальный» подчеркивает значительное повышение количества аэробных и особенно анаэробных бактерий, получающих энергию при минимальном количестве кислорода [15] . Значение слова «вагиноз» указывает на то, что признаки воспаления при этом заболевании отсутствуют.
Раньше его ошибочно именовали «гарднереллёз», так как считалось, что причиной патологии являлись бактерии Gardnerella vaginalis [14] . Однако было выявлено, что эти микроорганизмы обнаруживаются не только у пациенток с симптомами болезни, но и у 40 % женщин, не имеющих жалоб [1] . Поэтому диагноз «Гарднереллёз» — неверен и некорректен: он не отражает ни этиологии, ни патогенеза заболевания, а в некоторых случаях приводит к ложноположительной диагностике и назначению необоснованного лечения.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
- травмы при родах;
- различные операции на промежности;
- хирургический аборт;
- нарушения менструального цикла;
- нерациональное применение антибиотиков и даже местных антисептиков.
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Запах выделений часто сравнивают с запахом рыбы. Особенно сильно он ощущается при ощелачиваниия среды влагалища — после полового акта и во время менструации [13] .
Примерно у 50% женщин, т. е. у каждой второй, жалобы на выделения из влагалища отсутствуют, поэтому заболевание может протекать бессимптомно [14] [16] .
Иногда при бактериальном вагинозе пациенток беспокоят дискомфорт, зуд или жжение во влагалище и в области прямой кишки, нарушения мочеиспускания и болезненные ощущения во время или после полового акта [2] [14] .
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
При наличии факторов риска данные возбудители начинают активно размножаться в процессе своей жизнедеятельности, защелачивая среду влагалища (в норме pH влагалищных выделений составляет 3,5-4,5). Предотвратить рост патогенных бактерий могут только лактобациллы, которые выделяют молочную кислоту, но из-за увеличения pH среды их количество снижается [15] [16] .
По современны представлениям, бактерии, вызывающие бактериальный вагиноз, способны создавать биоплёнки, которые прикрепляются к эпителию влагалища. Внутри этих плёнок микроорганизмы становятся менее уязвимыми для воздействия, в том числе и для лекарственных средств [14] . Именно образование биоплёнок является причиной частого рецидивирования и безуспешного лечения болезни.
Как передаётся бактериальный вагиноз
Бактериальный вагиноз не относится к заболеваниям, передающимся половым путём, так как он также встречается у девушек, которые никогда не вступали в интимные отношения [14] . Хотя однозначно утверждать об отсутствии связи заболевания с его передачей половым путём сложно: многочисленные исследования подтверждают, что смена полового партнёра, наличие многочисленных половых партнёров, а также нетрадиционный секс значительно увеличивают количество рецидивов бактериального вагиноза [3] .
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
- Нормоценоз — преобладание лактобактерий. является признаком нормальной микрофлоры влагалища.
- Промежуточный тип — умеренное или сниженное количество лактобактерий, наличие грамположительных кокков и грамотрицательных палочек. Часто наблюдается у здоровых женщин, редко может сопровождаться жалобами на выделения из половых путей.
- Дисбиоз — практически полное отсутствие лактобактерий, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора. Данное состояние ассоциировали с бактериальным вагинозом.
- Вагинит — увеличение количества лейкоцитов в мазках. Данное состояние ассоциировали с неспецифическим вагинитом.
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что свидетельствует о возможности заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза [18] .
Осложнения бактериального вагиноза
Неприятные выделения из половых путей в значительной мере снижают качество жизни женщины и её самооценку, являются причиной расстройства сексуального поведения и даже могут привести к депрессивному расстройству [16] .
Чем опасен бактериальный вагиноз
В целом бактериальный вагиноз способен вызывать ряд достаточно серьёзных осложнений. Учёными доказано влияние заболевания на течение беременности: оно в два раза увеличивает риск преждевременных родов, особенно если оно обнаружено в начале второго триместра [14] [15] . Осложнения могут возникнуть и после рождения ребёнка: послеродовой эндометрит, инфицирование раны после Кесарева сечения. Некоторые исследователи предполагают, что токсины возбудителей вагиноза могут влиять на плод, проникая через плаценту, что в дальнейшем может стать одной из причин гиперактивности ребёнка [6] .
Сравнительно недавно также была доказана связь бактериального вагиноза с папилломавирусной инфекцией: у пациенток с этим невоспалительным заболеванием влагалища риск инфицирования вирусом папилломы человека выше, чем у здоровых женщин. Это также говорит о повышенном риске неоплазии шейки матки [4] .
Кроме того, на данный момент активно дискутируется возможная взаимосвязь бактериального вагиноза с повышенным риском заражения ВИЧ-инфекцией и другими венерическими заболеваниями (сифилис, гонорея, трихомониаз) [15] . В частности в одном исследовании было отмечено, что ВИЧ-инфицированная женщина с бактериальным вагинозом с большей вероятностью передаст ВИЧ половому партнёру, чем ВИЧ-инфицированная женщина без вагиноза [14] [17] .
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
- наличие однородных беловато-серых выделений из половых путей (при осмотре можно отметить их равномерное распределение по стенкам влагалища);
- повышение Ph во влагалище — более 4,5;
- положительный тест с 10 % раствором гидроокиси калия — определение летучих аминов;
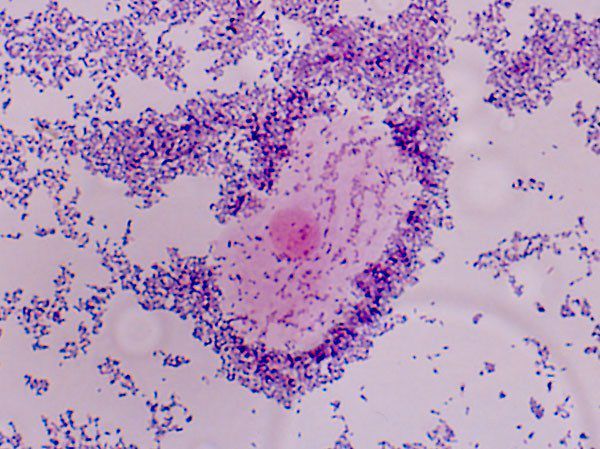
- обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикреплёнными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках не обнаруживаются или содержатся в пределах нормы, что говорит об отсутствии воспаления, а лактобактерии снижены вплоть до полного отсутствия.
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Необходимо помнить, что любая женщина, живущая половой жизнью и обратившаяся к врачу с жалобами на выделения из половых путей, должна обязательно пройти обследование на возбудителей трихомониаза, кандидоза, уреаплазмоза, гонореи, хламидиоза в связи с широким распространением данных инфекций и высокой частотой осложнений [5] .
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
- крем «Клиндамицин» 2 %;
- гель «Метронидазол» 0,75 %;
- «Метронидазол» 0,5 г (для приёма внутрь);
- «Орнидазол» 0,5 г (для приёма внутрь).
Средства терапии второй линии:
- свечи от бактериального вагиноза «Клиндамицин» 0,1 г;
- «Клиндамицин» 0,3 г (для приёма внутрь);
- «Метронидазол» 2,0 г (для приёма внутрь).
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Перспективным методом лечения бактериального вагиноза на данный момент является обработка влагалища кавитированными ультразвуком растворами антисептиков. Этот метод активно изучается и на него возлагаются большие надежды в лечении не только бактериального вагиноза, но и различных воспалительных заболеваний кожи и слизистых оболочек [8] .
Эубиотики (пробиотики)
Эубиотики — это биологически активные добавки, содержащие живые микрокультуры. Необходимость применения пробиотиков долгое время оставалось спорной. Согласно последним исследованиям, их применение при бактериальном вагинозе повышает эффективность лечения [19] .
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
Дискуссии о целесообразности лечения беременных женщин давно закрыты: оно обязательно показано всем беременным пациенткам, в том числе с низким риском преждевременных родов (случаи, когда в прошлом преждевременных родов не было). Лечение беременных с бессимптомным бактериальным вагинозом и высоким риском преждевременных родов (если дети и до этого рождались раньше положенного срока) может существенно снизить риск досрочного прерывания беременности [1] .
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
- нарушение целостности и анатомии наружных половых органов женщины (могут возникнуть при травмах в родах, различных оперативных вмешательствах);
- ощелачивание среды влагалища (возможно при употреблении некоторых лубрикантов, гелей для душа, спринцеваниях);
- хирургические аборты, некоторые гинекологические операции, сопровождающиеся удалением слизистой пробки из цервикального канала;
- нарушения менструального цикла, гипоэстрогенное состояние в период перед менопаузой;
- нерациональное использование антимикробных средств и антисептиков.
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
- Подмываться не реже двух раз в день. Для подмывания половых органов использовать только тёплую воду или специальные составы для интимной гигиены, которые содержат вещества, не нарушающие кислотность влагалищной среды.
- Подмываться следует только чисто вымытыми руками, не использовать мочалки. Во время подмывания струя воды должна быть направлена спереди назад.
- После мытья необходимо промокнуть влагу полотенцем для интимной гигиены. Оно должно быть мягким, чистым и строго индивидуальным. Использовать их для рук, лица и других частей тела нельзя.
- Во время менструации не рекомендуется принимать ванну, купаться в бассейне или водоёмах. Предпочтительно принимать душ утром и вечером. Лучше избегать половых контактов, особенно в первые дни месячных.
- Гигиенические прокладки во время менструации необходимо менять не реже четырёх-пяти раз в сутки, тампоны — каждые два часа.
- Ежедневными гигиеническими прокладками желательно пользоваться не регулярно.
- Не применять спринцевания влагалища для регулярной гигиены. Они возможны только в том случае, если их назначил врач.
- Отдавать предпочтение нижнему белью из натуральных тканей с широкой ластовицей. Менять его следует ежедневно, в некоторых случаях — два раза в день. Стирать нижнее белье следует отдельно от другой одежды, полотенец и постельного белья.
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Источник