О нем не принято говорить: недержание мочи у женщин
Некоторые темы, касающиеся интимного здоровья, находятся под негласным запретом. О них стесняются говорить даже с близкими людьми. Когда проблему не обсуждают, кажется, что ее нет. Зачастую женщина, страдающая недержанием мочи, считает, что она одна такая «неправильная», и очень стыдится своего расстройства. На самом деле это не так. Давайте посмотрим, что говорит статистика.
| Согласно данным экспертов из Кливлендской клиники (Cleveland Clinic, США), недержанием мочи страдают 10% женщин. После 65 лет распространенность этого состояния увеличивается до 35%. Зачастую проблема вполне решаема, существуют эффективные методы лечения. Но многие женщины стесняются обращаться к врачам. В России ситуация не лучше. В нашей стране вообще принято обращаться к врачам, «когда всё уже совсем плохо». Особенно если дело касается таких деликатных вопросов. Не нужно бояться, стесняться и терпеть. Если вы столкнулись с этой неприятной проблемой, врачи клиники «Сова» обязательно вам помогут. И вы можете быть уверены в том, что о вашем расстройстве не узнает никто, кроме нашего доктора. Виды недержания мочиВ зависимости от проявлений, выделяют несколько разновидностей недержания мочи:
Почему недержание мочи чаще встречается у женщин, и из-за чего оно возникает?Распространенность проблемы среди мужчин составляет всего 1,5% — почти в десять раз меньше, чем у женщин. Это связано с некоторыми особенностями женской анатомии и физиологии. Во время беременности недержанием мочи страдают 4 из 10 женщин, особенно в третьем триместре. По мере роста плод все сильнее давит на мочевой пузырь, мочеиспускательный канал и диафрагму таза. Мышцы, поддерживающие органы таза, растягиваются, в итоге нарушается удержание мочи. Во время родов мышцы тазового дна испытывают еще больший стресс. Они растягиваются, сдавливаются нервы. Обычно в течение 6 недель мышцы восстанавливаются, и утечки мочи больше не возникают. Если расстройство сохраняется, нужно обратиться к врачу. У женщин более короткий мочеиспускательный канал по сравнению с мужчинами. Из-за этого при повышении внутрибрюшного давления моча легче покидает мочевой пузырь. Во время менопаузы и в результате возрастных изменений в организме мышцы тазового дна продолжают слабеть и растягиваться, возникают изменения в слизистых оболочках. Стрессовое недержание мочи – очень распространенное состояние среди современных женщин. С ним можно и нужно бороться. Самолечение народными методами здесь не поможет. Посетите врача. Это серьезноСтрессовое недержание мочи – это не просто неприятный симптом, он может сильно повлиять на все сферы жизни. Страдает психоэмоциональное состояние женщины, у нее возникают комплексы, тревожность, она старается не находиться долго за пределами дома, потому что «это» может случиться в самый неожиданный момент. Страдают отношения с противоположным полом, работа, приходится ограничивать себя во многих вещах. Повышается риск мочеполовых инфекций. Из-за постоянного воздействия мочи на коже появляется раздражение, сыпь, зуд. Как лечить недержание мочи?Прежде чем начинать лечение, нужно разобраться в причинах расстройства. Для этого зачастую требуется тщательное обследование. Диагностикой и лечением недержания мочи у женщин занимаются гинекологи и урологи. После осмотра врач может назначить общий и бактериологический анализ мочи, измерение остаточной мочи (которая осталась в мочевом пузыре после мочеиспускания) с помощью УЗИ. Пациентку просят вести тетрадь, в которую она должна записывать объем выпитой жидкости и выделенной мочи, количество и время позывов, эпизодов недержания. Когда причина установлена четко и однозначно, можно приступать к лечению. Методик существует множество. Причиной временного недержания мочи может стать инфекция мочеполовых органов. Обычно проблема исчезает, как только ликвидировано основное заболевание. Врачи клиники “Сова” успешно лечат циститы и другие инфекционно-воспалительные патологии. Не дожидайтесь осложнений, запишитесь на прием к специалисту. Есть специальные методы «тренировки» мочевого пузыря и мышц тазового дна:
При опущении влагалища и матки применяют пессарии – кольца из специального материала, которые вставляют во влагалище. Для укрепления мышц используют электростимуляцию электродами, введенными во влагалище или прямую кишку. Иногда под кожу имплантируют устройство, напоминающее кардиостимулятор – оно посылает импульсы в мышцы. Врач может назначить различные медикаментозные препараты, коррекцию с помощью филлеров, которые уменьшают просвет мочеиспускательного канала. При гиперактивном мочевом пузыре помогают инъекции ботулотоксина. Современные производители предлагают огромный выбор тренажеров для тазовых мышц. Эти девайсы могут иметь разную форму, их вводят во влагалище. Одни устройства нужно просто удерживать внутри, напрягая мышцы, другие имеют функцию вибрации, электростимуляции. Их можно подключать к смартфону и задавать программы тренировок. Такие тренажеры могут принести пользу, но прежде чем их применять, стоит проконсультироваться с врачом. На случай если консервативное лечение не помогает, существуют разные виды хирургических вмешательств. Как видите, современные врачи располагают широким арсеналом средств для борьбы с недержанием мочи. Не нужно ограничивать себя в разных сферах жизни, все время носить урологические прокладки и постоянно принюхиваться, переживая о том, не исходит ли от вас неприятный запах. Обратитесь к врачу. Опытные доктора клиники «Сова» разберутся в причинах вашей проблемы и помогут справиться с ней. Источник Лечение гиперактивного мочевого пузыря и императивного недержания мочи у женщинГиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1]. Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание. Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах. Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии. Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2]. Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания. Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
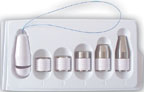
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3]. По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления. Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов. Источник |