- Народные средства для грудной клетки
- Режим работы
- Ближайшее метро
- Как снять боль при межреберной невралгии
- Снимаем боль при межреберной невралгии
- Самопомощь при боли в груди
- Бронхит
- Что такое бронхит?
- Классификация заболевания
- Причины возникновения
- Симптомы бронхита
- Диагностика заболевания
- От чего следует отличать бронхит?
- Как лечить бронхит?
- Профилактика и прогноз
Народные средства для грудной клетки
Санкт-Петербург, Приморский район,
ул. Шаврова 13/1
Режим работы
Понедельник-Пятница — 10:00 — 21:00
Суббота — 10:00 — 18:00
Ближайшее метро
Комендантский проспект — Старая Деревня
Пионерская
Как снять боль при межреберной невралгии
Важнейшим симптомом межреберной невралгии – одного из самых распространенных заболеваний – являются болезненные ощущения в области грудной клетки. При обнаружении межреберной невралгии, как снять боль – это один из самых важных вопросов.
При лечении заболевания врач назначает лекарственные препараты, способствующие снятию сильной боли и позволяющие облегчить состояние больного. Снять боль можно и в домашних условиях, с помощью средств народной медицины.
Снимаем боль при межреберной невралгии
Существует несколько способов снятия болезненных ощущений при межреберной невралгии
- использование тепла. Тепловые процедуры позволяют расслабить грудные мышцы и улучшить кровообращение, уменьшая тем самым болезненные ощущения. Для снятия болезненности можно использовать горчичники, перцовый пластырь, грелку;
- сокращение подвижности, отсутствие резких движений, состояние покоя также помогут снизить болевой синдром;
- следует избегать сквозняков, нахождения на холоде, на ветру;
- лекарственные средства. Любые медицинские препараты должен назначать врач, осуществляющий лечение заболевания. При сильной боли можно использовать обезболивающие препараты, нестероидные противовоспалительные средства, мази на основе продуктов пчеловодства. Такие препараты помогают ослабить боль, но их нельзя принимать дольше 5 – 7 дней, так как они не борются с самим заболеванием и могут стать причиной различных осложнений;
- блокада межреберных нервов с помощью инъекций сильных обезболивающих может быть назначена только врачом. Проводить эту процедуру самостоятельно нельзя.
Справиться с болью – не значит вылечить болезнь, поэтому при появлении болей в области грудной клетки необходимо сразу обратиться к врачу и пройти комплексное обследование.
Источник
Самопомощь при боли в груди
Боли в области сердца могут быть проявлением таких форм ишемической болезни сердца, как стенокардия и инфаркт миокарда. В этих случаях помощь должна оказываться как можно скорее. Необходимо знать, что не всякие болевые ощущения в грудной клетке являются симптомами сердечных заболеваний.
Локальные колющие, «простреливающие» боли в грудной клетке, характер которых изменяется при поворотах туловища, надавливании, глубоком вдохе, как правило в экстренной терапии не нуждаются и являются проявлением различного вида дорсопатий (заболевания позвоночника). Обычно в этих случаях пациент может одним пальцем (хотя и не всегда) указать на источник боли. Изолированные боли в области живота, лопаток, спины, плеч, шеи и нижней челюсти редко бывают связаны с коронарной (сердечно-сосудистой ) патологией. Типичный болевой приступ при стенокардии обычно развивается после физической нагрузки, провоцирующими факторами является холодная, ветреная погода, стрессовая ситуация, курение, обильный прием пищи.
Боли сердечного происхождения, в подавляющем большинстве случаев, локализуются за грудиной или в левой половине грудной клетки, имеют достаточную площадь: больной в момент приступа указывает на источник боли прикладыванием ладони, иногда с указанием на всю поверхность груди. Ангинозный (болевой) приступ сопровождается тяжестью в области сердца, давящими или раздирающими болями, жжением. Пациенты нередко описывают болевые ощущения, сравнивая их с камнем или плитой, сдавливающими грудь. У лиц, страдающих гипертонией на фоне ишемической болезни сердца, подъемы артериального давления нередко сопровождаются болями в сердце.
- Если приступ развился во время физической нагрузки, в т.ч. при ходьбе, необходимо остановиться. Больному нужно сесть, ложиться не желательно. Если приступ возник в положении лежа, нужно сесть и опустить ноги. Цель — уменьшит нагрузку на сердце, вызвать отток крови к ногам. Обеспечьте доступ свежего воздуха — откройте окно, расстегните воротник. Пациентам с хронической сердечной недостаточностью, проявляющейся одышкой, принять положение сидя или лежа с высоким изголовьем.
- Принять под язык 1 таблетку нитроглицерина или 1-2 дозы нитросодержащего спрея. Облегчение должно наступить в течение 1-2 минут. При недостаточном эффекте повторите прием препарата через 3-5 минут. Чтобы получить полную дозу препарата при использовании спрея, первую дозу препарата выпускают в воздух, а уже вторую — под язык. Не используйте нитраты в положении стоя, возможен обморок вследствие кратковременного снижения давления. Нитроглицерин повышает внутричерепное давление, что у некоторых пациентов проявляется головными болями. Не применяйте нитроглицерин и спреи при отсутствии болей и при значительно сниженном артериальном давлении (верхнее ниже 90 мм.рт.ст. при обычно нормальных значениях на уровне 120\80 мм.рт.ст.). Не закидывайте таблетки горстями под язык и не используйте по нескольку доз спрея за один раз, это опасно развитием серьезных осложнений. После приема нитратов не вставайте резко с постели, вначале побудьте некоторое время в положении сидя.
- Измерьте артериальное давление. Если оно повышено — примите меры по его снижению ( гипотензивные препараты, назначенные врачом).
- При выраженном беспокойстве и тревоге примите 40-60 капель корвалола или валокордина, либо настойки пустырника, валерианы ( при отсутствии противопоказаний).
- Если боли в сердце не купированы в течение 15-20 минут (при 2-3-кратном приеме нитратов)– вызовите «скорую медицинскую помощь». До прибытия бригады СМП больному нужно принять аспирин (при отсутствии противопоказаний: язвенная болезнь, аллергическая реакция) в дозировке 160-325 мг, причем таблетки следует разжевать. Аспирин используйте, даже если в этот день вы его уже принимали.
- Приготовьте последнюю сделанную вам кардиограмму и выписные эпикризы (выписку) из больниц, если таковые имеются.
Врач-кардиолог терапевтического отделения №2 Иванова Юлия Юрьевна
Источник
Бронхит
Что такое бронхит?
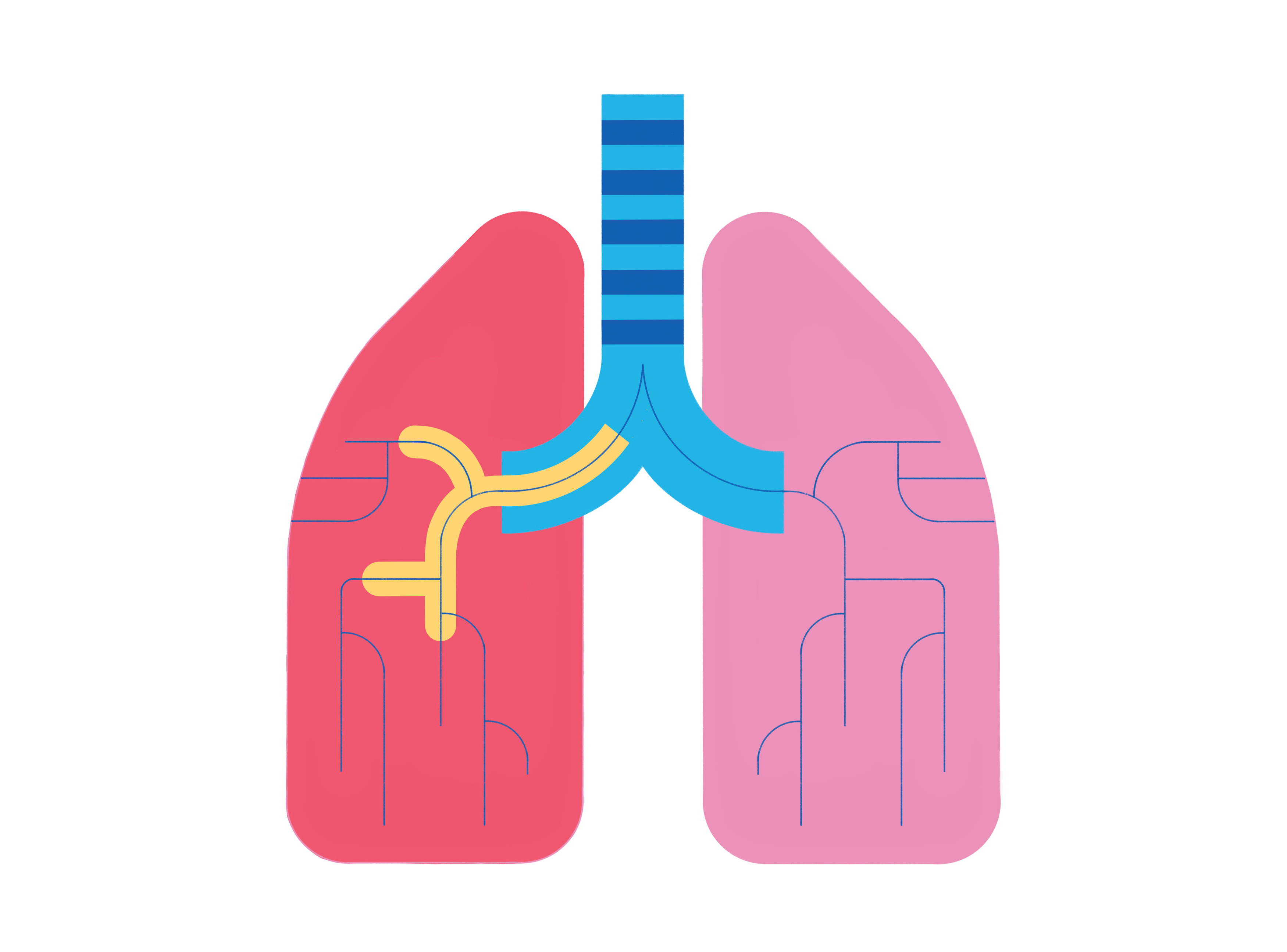
Бронхит — это распространенное заболевание, о котором слышали многие. Для этой болезни, обусловленной воспалительным процессом в нижних дыхательных путях, характерно возникновение кашля с выделением мокроты или без нее.
Во время нормального дыхания воздух проходит через бронхи — часть дыхательных путей, которые связывают гортань и трахею с альвеолами — «пузырьками», которыми заканчиваются дыхательные пути и через которые осуществляется газообмен. При бронхите развивается воспаление бронхов. Это значит, что клетки, выстилающие бронхи, перестают функционировать под действием какого-либо внешнего агента: микроба, табачного дыма, длительно вдыхаемого химического агента или крупных частиц пыли. В ответ на это развивается сильная секреция слизи, из-за которой возникает кашель.
По данным разных источников, ежегодная заболеваемость бронхитом достигает 20%.
На долю бронхита приходится примерно 10% обращений в поликлиники, особенно часто — в конце осени и зимой.
В этой статье будут изложены главные причины и симптомы заболевания, а также основные принципы лечения воспаления бронхов.
Классификация заболевания
Выделяют 2 основные формы бронхита — острую и хроническую.
Острый и хронический бронхит имеют разные причины возникновения и методы лечения.
- Острый бронхит — это инфекционное заболевание слизистой оболочки бронхов, которое чаще всего вызвано вирусами. Заболевание возникает остро, продолжается до 3х недель.
- Хронический бронхит — заболевание, которое возникает на фоне постоянного воздействия на бронхи разных веществ, вдыхаемых в течение длительно времени из воздуха (табачный дым, некоторые компоненты химических аэрозолей, крупные частички пыли). Главный критерий диагноза «хронический бронхит» — кашель, который длится не менее 3 месяцев в течение 2 последовательных лет.
Причины возникновения
Острый бронхит возникает на фоне попадания микробов в организм.
Более чем в 70% случаев причиной возникновения острого бронхита являются вирусы:
- Вирусы гриппа;
- Парагрипп;
- Аденовирусы;
- Риновирусы;
- Коронавирусы;
- Респираторно-синцитиальный вирус.
Бактерии редко бывают возбудителями острого бронхита — по данным некоторых авторов это происходит менее, чем в 10% случаев.
К бактериям, наиболее часто связанных с возникновением острого бронхита, относятся:
- Бордетеллы (прежде всего — Bordetella pertussis);
- Микоплазмы (прежде всего — Mycoplasma pneumoniae);
- Хламидии (прежде всего — Chlamydia pneumoniae).
Самой распространенной причиной хронического бронхита является курение, которое вызывает хроническое повреждение дыхательных путей. Аналогичное поражение может возникнуть на фоне длительного постоянного вдыхания токсичных паров или газов, строительной пыли.
Хронический бронхит может обостряться: как правило, это происходит при поражении существующего хронического воспаления в бронхах бактериями. Чаще всего причинами обострения хронического бронхита являются Гемофильная палочка, Стрептококк, Моракселла. Обострение хронического бронхита не является эквивалентом острого бронхита — это обострение самостоятельного заболевания, которое требует определенного лечения.
Симптомы бронхита
Симптомы острого бронхита:
Кашель быстро, стремительно начинается и стойко держится. У большинства пациентов кашель сохраняется от 1 до 3 недель, в среднем сохраняясь 14-18 дней. Часто бывает сухим (непродуктивным — без отхождения мокроты).
У некоторых пациентов кашель лающий, судорожный, доводящий до рвоты — это признак поражения организма Bordetella pertussis — возбудителя коклюша;
Может быть слизистой (прозрачной, светлой); слизисто-гнойной (с желтый оттенком), гнойной (желто-зеленой). Гнойная мокроты — признак бактериального (а не вирусного) поражения слизистой оболочки бронхов;
- Повышение температуры (невысокое: зачастую до 37,5С, не выше 38С);
- Небольшая одышка при физической нагрузке;
- Общие симптомы: головная боль; боль в мышцах; заложенность носа; першение и боль в горле;
- Боли в грудной клетке при глубоком вдохе (возникают, как правило, из-за длительного кашля).
Симптомы хронического бронхита:
ГЛАВНЫЙ КРИТЕРИЙ: Наличие кашля в течение как минимум 3 месяцев на протяжении как минимум 2 лет подряд.
- Периодическое отхождение слизистой мокроты (прозрачной, светлой);
- Ощущение нехватки воздуха или одышки при умеренных физических нагрузках;
- Ощущение дискомфорта или небольшого стеснения в груди;
- Усталость, общая слабость.
Критерии обострения хронического бронхита:
- Увеличение объема мокроты;
- Приобретение мокротой желтых/зеленых оттенков;
- Появление или усиление одышки/чувства нехватки воздуха;
- Подъем температуры, озноб, потливость;
- Нарастание общей слабости.
Диагностика заболевания
- Аускультация легких необходима для субъективной оценки Вашим врачом дыхательных шумов, хрипов в легочных путях: может выслушиваться жесткое дыхание и рассеянные сухие хрипы.
- Пульсоксиметрия должна быть проведена всем пациентам с жалобами на одышку, ощущение нехватки воздуха.
Этот неинвазивный метод исследования позволит определить степень насыщения крови кислородом с помощью пульсоксиметра — небольшого прибора, который надевается на палец и имеет небольшой датчик, оценивающий количества гемоглобина в крови при помощи небольших светоизлучающих диодов, «просвечивающих» палец. Оптимальные значения сатурация для здорового человека — выше 95%.
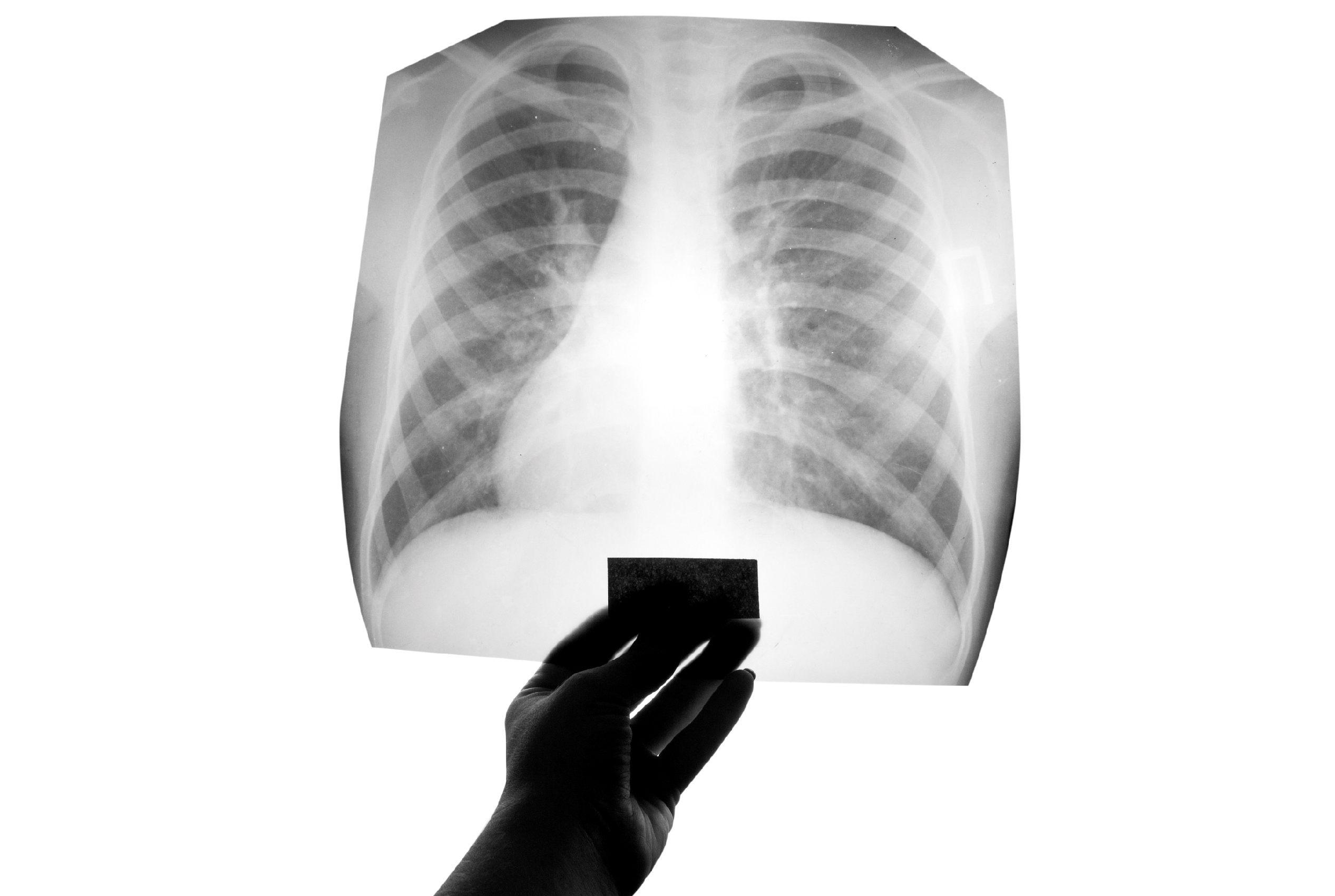
- Рентгенологическое исследование прежде всего необходимо для исключения других заболеваний, которые могут быть причиной кашля (например, пневмония).
У пациентов с бронхитом результаты обследования, как правило, находятся в пределах нормы; иногда рентгенологическая картина соответствует утолщению стенок бронхов.
- Спирометрия (или функция внешнего дыхания) необходима для объективной оценки объемных и скоростных показателей дыхания.
Во время этого теста пациент делает глубокий вдох, а затем выдыхает в трубку, подключенную к специальному аппарату, так быстро и сильно, как только может.
Аппарат измеряет, сколько воздуха и с какой скоростью пациент может выдохнуть из легких и как быстро он может сделать это. Прежде всего, это исследование необходимо провести:
- пациентам старшего возраста;
- длительно курящим или подвергающимся длительному вдыханию вредных веществ;
- пациентам, кашляющим после воздействия каких-то определенных агентов («аллергенов»);
- пациентам, кашляющим после физической нагрузки.
От чего следует отличать бронхит?
Поскольку диагноз бронхита основывается прежде всего на клинической картине заболевания, ведущим симптомом в которой является кашель, важно исключить наличие других причин кашля.
- Пневмония характеризуется кашлем с выделением мокроты, сопровождающимся лихорадкой (температура выше 38,0С), потливостью, увеличением частоты сердечных сокращений, частоты дыхательных движения, одышкой, общей слабостью, потливостью;
- Синдром постназального затекания слизи: кашель возникает рефлекторно из-за стекания выделений из воспаленных верхних дыхательных путей по задней стенке глотки в ниже расположенные отделы;
- Гастроэзофагеальная рефлюксная болезнь отмечается кашлем, возникающим, как правило, после приема пищи (в положении лежа, наклонившись вперед) на фоне изжоги, отрыжки;
- Бронхиальная астма характеризуется кашлем, сопровождающимся свистящим дыханием, одышкой, ощущением заложенности в грудной клетке, на фоне воздействия каких-либо аллергенов или сразу после физической нагрузки;
- Прием ингибиторов АПФ (препараты, снижающие артериальное давление): кашель обычно возникает в срок от 1 недели до полугода после начала приема;
- Сердечная недостаточность: кашель усиливается в положении лежа и по ночам, отмечается у пациентов с одышкой при физической нагрузке или в покое, отеками нижних конечностей;
- Легочная эмболия (закупорка артерий легких сгустками крови) отмечается кашлем с кровохарканьем, тахикардией, одышкой, болью в груди, головокружением, снижением артериального давления;
- Рак легких характеризуется длительным кашлем с кровохарканьем, снижением веса, общей слабостью, иногда болью в грудной клетке.
Как лечить бронхит?
При остром бронхите рекомендуется соблюдать следующие правила:
- Отказ от курения (избегать пассивного курения);
- Ограничение вдыхания химических загрязнителей или пыли;
- Обильное питье;
- Теплый чай, молоко, мед (в случае, если нет аллергических реакций) как народные средства от кашля являются эффективными;
Использование противокашлевых препаратов, в том числе рассасывание таблеток от кашля; - Использование муколитических (разжижающих мокроту) и отхаркивающих препаратов при возникновении кашля с мокротой;
- Применение нестероидных противовоспалительных препаратов (НПВП) для облегчения общих симптомов — головной боли, мышечной боли, боли в суставах;
- Антибиотики для лечения не рекомендованы! Антибиотики не эффективны относительно вирусов, которые являются главной причиной возникновения бронхита.
50-90% пациентов в мире с острым бронхитом принимают антибиотики, что делает острый бронхит одной из наиболее распространенных причин возникновения антибиотикорезистентности — неэффективности антибиотиков относительно большого количества бактерий.
При хроническом бронхите рекомендуется:
- Отказ от курения (избегание пассивного курения);
- Ограничение вдыхания химических загрязнителей или пыли;
- Проведение дыхательной гимнастики;
- Использование препаратов, расширяющих бронхи, в ингаляционной форме (по показаниям, при наличие специфических «хрипов» в бронхов и снижением функции легких по данным спирометрии).
При обострении хронического бронхита рекомендуется:
- Обильное питье, домашний режим;
- Применение нестероидных противовоспалительных препаратов (НПВП) для облегчения общих симптомов — головной боли, мышечной боли, боли в суставах;
- Использование муколитических (разжижающих мокроту) и откалывающих препаратов;
- Применение антибиотиков (строго по назначению врача!) при
возникновение (или усиление) гнойности мокроты (приобретение мокротой зеленого цвета); - Увеличение объема мокроты;
- Возникновение (или усиление) одышки.
Профилактика и прогноз
ПРОГНОЗ. Большинство пациентов с острым бронхитом выздоравливают без осложнений в течение 1-3 недель и не требуют последующего наблюдения врача. Однако, если Вы начинаете отмечать появление высокой температуры, затрудненного дыхания, одышки и ощущения нехватки воздуха, появления мокроты с прожилками крови, если Ваш кашель не проходит дольше 3-4 недель: необходимо повторно обратиться к врачу — такие симптомы могут служить неблагоприятным прогностическим признаком.
ПРОФИЛАКТИКА. Так как бронхит — инфекционное заболевание в качестве профилактики, прежде всего, необходимо соблюдать простые правила гигиены: часто мыть руки с мылом, использовать санитайзер. При чихании и кашле необходимо прикрывать рот сгибом локтя, а не ладонью. Носить одноразовую маску в эпидемический период острых респираторных инфекций необходимо больному человеку (меняя каждые 2 часа — это максимум), здоровым людям это делать не нужно.
ПРОГНОЗ. Пациенты с хроническим бронхитом обязательно должны бросить курить (или не начинать, что послужит максимально эффективной профилактикой этого заболевания). Необходимо прекратить воздействие вредных вдыхаемых веществ, которые послужили причиной возникновения хронического бронхита. Если пациенты с хроническим бронхитом не будут лечиться, будут продолжать подвергаться воздействию вдыхания вредных вещество, заболевание может усугубиться и «переродиться» в хроническую обструктивную болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей одышкой, кашлем с отхождением мокроты, стойким и необратимым поражением бронхов, которое возникает из-за хронического повреждения, возникающего на фоне длительного воздействия вредных частиц или газов.
ПРОФИЛАКТИКА. Пациентам с хроническим бронхитом необходимо пройти вакцинацию от вируса гриппа и пневмококка, который служит главным возбудителем пневмонии. Грипп и пневмония могут быть очень опасны для любого человека с хроническим заболеванием легких.
Прививку от гриппа необходимо делать каждую осень, до наступления эпидемического сезона. В настоящее время распространены 3- и 4-валентные вакцина против вируса гриппа (валентность обозначает кол-во «видов» вируса, от которых будет защищать вакцина).
Прививку от пневмококковой инфекции можно делать в течение всего года, но лучше прививаться перед началом сезона острых респираторных заболеваний и гриппа, что соответствует рекомендациям ВОЗ. В настоящее время доступно 2 вакцины: 13- и 23-валентная. Люди 18-64 лет должны однократно получить 23-валентную; люди старше 65 лет: сначала должны получить 13-валентную, а затем через 1 год, затем через 5 лет (и далее — каждые 5 лет) — 23-валентную вакцину.
Несмотря на то, что бронхит — действительно часто встречаемое заболевания, следует помнить, что данная болезнь — это не просто «кашель», который слепо надо лечить приемом антибиотиков. Острый и хронический бронхит имеют свои особенности, отличаются причиной возникновения и лечением. Будьте внимательны к своему здоровью и помните о простых мерах гигиены, которые позволят Вам остаться здоровыми!
Автор статьи — А.В.Бучнева, терапевт
Клинические рекомендации РРО Хроническая обструктивная болезнь легких , 2016
Федеральные клинические рекомендации РРО по вакцинопрофилактике пневмококковой инфекции у взрослых 2019
Источник