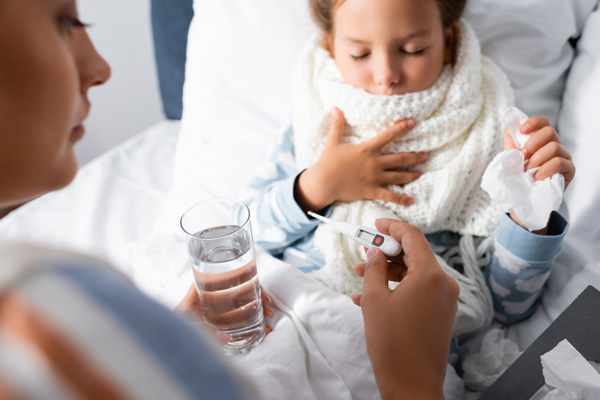
- Как сбить высокую температуру у ребенка
- Возможные причины высокой температуры у ребенка
- Что делать при лихорадке у ребенка?
- Правильный уход во время лихорадки
- Питание
- Питье
- Охлаждающие процедуры
- Какую температуру у ребенка надо сбивать?
- Чем можно сбивать температуру ребенку
- Лечение простуды у детей
- Что такое иммунитет и почему он не противостоит инфекциям у детей
- Три важных «Нет!» при лечении простуды у детей
- Ребёнок заболел: симптомы простуды
- Общие симптомы, говорящие об интоксикации:
- Первая помощь при простуде
- Что делать при высокой температуре
- Простуда в разгаре: как вылечить насморк у ребёнка
- Народные методы в лечении простуды у детей
- Когда простуда считается вылеченной?
- Профилактика простуды:
Как сбить высокую температуру у ребенка
Автор, редактор и медицинский эксперт – Климович Элина Валерьевна.
Содержание:
У каждого ребенка хотя бы раз в год бывает высокая температура 1 . Зачастую этот симптом выражен ярче других 2 , поэтому родители в первую очередь начинают бороться именно с ним 3 . При этом каждый четвертый родитель считает: если не принять мер, жар будет нарастать и дальше 3 , а около 80% мам и пап уверены, что повышение температуры тела выше 40 0 С окажет негативное влияние на нервную систему ребенка 3 . На самом же деле большинство детей переносят умеренную лихорадку довольно легко — жар не вызывает у них серьезных нарушений 4 .
Все вышесказанное — не повод оставлять ситуацию без внимания. Иногда высокую температуру приходится сбивать лекарствами 4 . При этом нужно учитывать, что такой подход не избавляет от болезни 1 . Прежде чем лечить ребенка, нужно обратиться за консультацией к педиатру и узнать причину лихорадки 4 .
Возможные причины высокой температуры у ребенка
На первом месте среди причин лихорадки — острые респираторные инфекции 2 , которыми дети и подростки до 17 лет болеют в 3-5 раз чаще, чем взрослые 7 . В 5-10 % лихорадка связана с синуситами, пневмонией, менингитом, инфекцией мочевыводящих путей и костей 2 .
Но инфекция — не единственная причина высокой температуры. Среди неинфекционных причин выделяют 9 :
- центральные — различные повреждения головного мозга, например, травмы, отек;
- иммунные — аллергия, некоторые аутоиммунные заболевания, например, васкулиты (поражения стенок сосудов);
- психогенные — эмоциональное напряжение и неврозы;
- рефлекторные — сильная боль при приступе почечной или желчной колики;
- эндокринные — гипертиреоз (повышенный уровень гормонов щитовидной железы);
- наследственные — средиземноморская лихорадка (периодическая болезнь);
- медикаментозные — прием некоторых лекарственных препаратов.
Если градусник показывает подъем температуры на 1–1,5 градуса, не спешите паниковать 3 . Возможно, ребенок просто перегрелся 3 .
Перегревание нередко возникает после физической нагрузки, горячей ванны, прогулки в жаркую погоду и даже после еды 2,3,4,10 . Перед повторным измерением убедитесь, что в помещении не слишком тепло — микроклимат также может повлиять на терморегуляцию детского организма 3 . Помните также, что в течение суток температура колеблется в пределах 0,5 – 1 0 С, достигая максимума к вечеру 1 .
Что делать при лихорадке у ребенка?
Для начала разберемся, какую температуру тела у детей считать нормальной, а какую — высокой. Не следует считать нормой только значения 36,6 0 С. У половины детей при измерении в подмышечной ямке показатели термометра могут колебаться от 36,5 до 37,4 0 С, в прямой кишке – до 37,8 0 С 1 .
Температурой выше нормы считают 4 :
- 37,4 0 С и более —в подмышечной впадине;
- 37,6 0 С и более — во рту;
- выше 38 0 С – в прямой кишке.
Если у ребенка лихорадка, нужна консультация педиатра. Можно ли лечиться на дому, врач определит после осмотра. Если кожа малыша розовая, теплая и влажная от пота, лихорадка считается «розовой». При ней повышенная температура практически не сказывается на самочувствии малыша. Хотя такой вариант течения считается относительно благоприятным 6,11 , следует вызвать педиатра на дом.
Необходимо срочно обратиться за медицинской помощью, если у ребенка так называемая «бледная» лихорадка 10,11 . Ее можно узнать по следующим симптомам:
- Появляется дрожь из-за озноба 10 ,11 ;
- Отмечается вялость 4 , самочувствие малыша резко ухудшается 11 ;
- Кожа покрыта «пупырышками» («гусиная кожа») 6 , холодная на ощупь 10 ;
- На бледной коже тела заметен «мраморный» рисунок 10,11 ;
- Ноги и руки синеют 10 .
Правильный уход во время лихорадки
Ребенку нужно обеспечить комфортные условия. В комнате, где он находится, нужно поддерживать температуру не более 20 0 С 4 . Чаще проветривайте детскую, проводите в ней влажную уборку и увлажняйте воздух, если он сухой 7 .
Физические нагрузки — это работа мышц, которая сопровождается выработкой тепла 10 , поэтому в острый период заболевания малыш должен находиться в постели, а не бегать по дому 7 .
Питание
При пищеварении выделяется большое количество тепла, поэтому нужно, чтобы этот процесс длился недолго 10 . Кормите малыша легкоусвояемой пищей, а количество жирной и мясной сократите 7 .
Питье
Эффективное снижение температуры происходит при потении 10 . Чтобы восполнить потери жидкости при потоотделении, больной ребенок должен пить больше, чем здоровый: на каждый градус повышения температуры давайте ему жидкости на 20% больше суточной нормы 3 . Чаще предлагайте малышу морс, компот, негазированную минеральную или простую питьевую воду 7 . Кроме благотворного влияния на терморегуляцию, питье способствует выведению токсинов и облегчает состояние 7 .
Охлаждающие процедуры
Основной орган, который удаляет излишек тепла, это кожа, поэтому важно максимально облегчить ее работу 10 . Однако польза охлаждающих процедур зависит от типа лихорадки. При «розовой» можно 4,7,10 :
- раскрыть ребенка или одеть его легко;
- положить холодные компрессы в подмышечные и паховые области;
- подвесить пузырь со льдом на расстоянии 3—4 см от головы или положить на лоб салфетку, смоченную водой комнатной температуры (примерно 20 0 С);
- обтереть тело теплой водой;
- поставить клизму с прохладной водой (20 0 С).
Для обтирания нельзя использовать спиртовые растворы и холодную воду. Общая продолжительность однократных охлаждающих процедур не должна превышать 30-40 минут 4 .
Внимание! Охлаждающие процедуры при «бледной» лихорадке категорически противопоказаны 4 . В ожидании врача нужно согреть малыша — растереть тело, укутать его, положить теплые грелки к телу, ногам и рукам 7,10 .
Какую температуру у ребенка надо сбивать?
Далеко не всегда нужно бороться с лихорадкой жаропонижающими препаратами. Умеренно повышенную температуру тела — 38-39 0 С — у ранее здорового малыша сбивать не рекомендуется, поскольку лихорадка активирует иммунитет 1 . Но по мере приближения к 40 0 С защитные эффекты лихорадки превращаются в прямо противоположные: резко ускоряются обменные процессы, увеличивается потеря жидкости, повышается нагрузка на сердце и легкие 1 .
В соответствие с рекомендациями педиатров Всемирной организации здравоохранения (ВОЗ), жаропонижающие препараты следует использовать при 4 :
- температуре выше 38,5 0 С (измеренной в подмышечной впадине) и/или мышечной или головной боли (если ребенку больше 3 месяцев);
- судорогах на фоне лихорадки в пределах 38–38,5 °С.
Младенцам в первые 3 месяца жизни жаропонижающие разрешены при значениях термометра выше 38 °С 4 .
При применении жаропонижающих помните, что не нужно быстро снижать температуру до нормальных показателей — достаточно сбить ее на 1—1,5 градуса, чтобы состояние малыша улучшилось 1 .
Чем можно сбивать температуру ребенку
Один из препаратов, рекомендованных ВОЗ в качестве жаропонижающего средства для детей, — парацетамол 6 . Он отвечает всем требованиям эффективности и безопасности, которые предъявляются к лекарственным средствам, разрешенным к применению в детском возрасте 4 . Парацетамол входит в состав комбинированных препаратов для симптоматического лечения ОРВИ и гриппа. К таким лекарственным средствам относится РИНЗАСИП® для детей 8 .
РИНЗАСИП® для детей – порошок для приготовления напитка со вкусом малины 8 . Препарат разрешен к применению с 6 лет 8 .
- парацетамол, который помогает бороться с жаром, ломотой в теле и головной болью;
- фенирамин, действие которого направлено на уменьшение отечности слизистых оболочек и облегчение носового дыхания;
- аскорбиновая кислота, которая способствует укреплению защитных сил организма.
В заключение напоминаем: в течение 2-3 суток при обычной простуде лихорадка постепенно проходит 1 . Но не стоит ждать, что все пройдет само —проконсультируйтесь с педиатром сразу. При сохранении высокой температуры свыше 3 дней обратитесь к врачу как можно раньше, чтобы вовремя начать лечение и избежать осложнений 1 .
Консультация специалиста нужна перед применением любых препаратов у детей. Это необходимо для правильной диагностики и рационального лечения. Если быстро снизить высокую температуру и держать ее на нормальном уровне, создается иллюзия мнимого благополучия, которая затрудняет врачу диагностику 1 .
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Источник
Лечение простуды у детей
Правильное лечение простуды у детей важно не только для быстрого возвращения ребёнка в сад или школу. Это важный фактор формирования крепкого здорового иммунитета, который будет активно бороться с инфекциями в старшем возрасте.
Что такое иммунитет и почему он не противостоит инфекциям у детей
На самом деле в подобной постановке вопроса заложена типичная ошибка родителей: если ребёнок болеет простудами, значит, у него плохой иммунитет. Нет! Детский возраст — это то время, когда иммунитет становится мощнее, активнее. И для этого, как бы парадоксально это ни звучало, нужны простуды, ОРВИ, ОРЗ.
Иммунитет не может взяться «из ничего». Чтобы его клетки получили иммунную память, узнавали при встрече того или иного возбудителя, они должны столкнуться с ним, распознать и запомнить, как «чужого».
Когда вирус впервые попадает в организм, он проходит через слизистые оболочки и начинает размножаться в организме. Это вызывает местное воспаление: боли в горле, насморк, расстройство пищеварения и т. п. Иммунная система видит, что это «чужой», направляет к местам внедрения вирусов свои клетки. Начинаются процессы уничтожения вируса. Они всегда сопровождаются общими симптомами интоксикации: повышением температуры, ознобом, мышечно-суставной, головной болью, слабостью, сонливостью, снижением или отсутствием аппетита.
Когда процесс уничтожения возбудителя инфекции закончен, иммунная система запоминает его и вырабатывает антитела к нему. При следующей встрече иммунокомпетентные клетки сразу распознают этого возбудителя и быстро уничтожают. Человек чаще всего не замечает этого, так как проявлений болезни теперь нет или они очень незначительны.
Но почему же простуда у ребёнка может быть 4-5 и даже 10 раз в год? А потому, что вирусов очень много. У них разные характеристики, для иммунной системы они различаются. Поэтому каждый раз, встречая новый вирус или разновидность, иммунитет начинает процесс борьбы с ним и вырабатывает антитела.
Постепенно иммунитет запоминает возбудителей инфекции, типичных для социума ребёнка — дома, сада, школы, улицы.
Три важных «Нет!» при лечении простуды у детей
Вмешательство в работу иммунитета может задержать его формирование и совершенствование. Можно выделить три ключевых ошибки родителей, которые часто встречаются при лечении простудных заболеваний и которые прямо или косвенно вмешиваются в работу иммунной системы.
- Нет, при ОРВИ нельзя принимать антибиотики без назначения врача. Во-первых, большинство простуд вызывают вирусы, а на них антибиотики не действуют. Во-вторых, бесконтрольный приём антибиотиков, неправильная
дозировка или длительность приёма — это грубое вмешательство в систему работы иммунитета. Антибиотики, когда они не нужны для лечения, не просто выводятся из организма. Они «найдут» точки приложения своей активности и нарушат работу нормальной флоры человека. Это может привести к дисбактериозу (разрушению полезной микрофлоры кишечника); к аллергии — неправильной реакции иммунной системы. И, наконец, бесконтрольный приём противомикробных средств приводит к резистентности микробов: они привыкают к действию антибиотика, вырабатывают устойчивые штаммы. И когда случается реальная необходимость терапии антибиотиками, они могут оказаться малоэффективными. - Нет, не нужно применять иммуномодуляторы, стимуляторы иммунитета. На самом деле, препараты, влияющие на иммунитет, очень серьезные, тяжёлые. И это не те таблетки или гранулы, которые продаются в аптеках. Это препараты, которые используют, например, в трансплантологии, чтобы организм не отторгал пересаженные ткани. Или при лечении ВИЧ, онкологических заболеваний. Те препараты, которые действительно могут применяться для лечения вирусных заболеваний (в частности гриппа) не относятся к иммуномодуляторам, имеют массу противопоказаний и побочных эффектов, их не назначают маленьким детям.
- Нет, не надо сбивать температуру при первом её появлении. Температура означает, что иммунитет работает, борется с возбудителем инфекции. Повышение температуры также помогает клеткам иммунной системы быстрее
справиться с вирусом. Если сбить температуру без особой необходимости, то иммунитет может воспринять её снижение как сигнал об окончании борьбы. При этом антитела к возбудителю не выработаются, и при следующей встрече с ним снова начнется ОРЗ.
Ребёнок заболел: симптомы простуды
Как правило, родители распознают еще первые, едва заметные сигналы приближающейся болезни. Многие замечают, что у ребёнка стал тусклый взгляд, малыш меньше играет, хуже ест, капризничает. Это может говорить о продромальном периоде — периоде заболевания, который протекает между инкубационным периодом и собственно болезнью. Вирус уже попал на слизистые, начинает внедряться в организм.
Спустя несколько дней или часов (в зависимости от типа возбудителя) развивается активная стадия болезни. Её типичными симптомами могут быть:
- Повышение температуры. Она может повышаться медленно или сразу достигнуть высоких цифр.
- Ребёнок беспокоится, выглядит вялым, его знобит.
- Насморк у ребёнка один из ведущих признаков простуды, иногда он появляется первым.
- Зуд и покраснение глаз.
- Заложенность носа и ушей
Общие симптомы, говорящие об интоксикации:
- Вялость, апатия, сонливость или наоборот, беспокойство, гипермоторное возбуждение.
- Тошнота, рвота.
- Головная, мышечная, суставная боль.
Первая помощь при простуде
Необходимо ограничить двигательную активность ребёнка. Насильно укладывать в постель не нужно, но в самом начале и в разгаре болезни необходим покой. Чтение книг, просмотр мультфильмов, разговор с родными, тихие
игры помогут в этом.
Комнату ребёнку нужно проветривать не менее 4 раз в день. Длительность каждого проветривания зависит от погоды за окном.
В комнате нужно поддерживать температуру не выше 22 градусов (в идеале 18, но это зависит от привычек семьи и ребёнка): при такой температуре ребёнку будет комфортно дышать. Важна нормальная, не ниже 40-45% влажность.
Если нет увлажнителя, то в комнате нужно развесить мокрые полотенца и периодически их смачивать.
Как можно больше давать ребёнку пить. Для питья используется чистая вода или с добавлением сока, варенья, сиропа (с минимумом сахара), морс из клюквы, облепихи, брусники, фруктовый чай, минеральная вода. Не нужно давать
горячие напитки (если ребёнок специально не просит их). Вполне достаточно привычной комнатной температуры или слегка подогретой питьевой воды.
При ознобе нужно согревать ребёнка с помощью теплых одеял, грелки к ногам. Как только жар спадет, ребёнок начнет раскутываться, нужно убрать лишние одеяла, убрать грелку, дать ребёнку попить. Если он вспотел, то нужно быстро протереть тело сухим полотенцем и переодеть в сухую пижаму. Не нужно укутывать ребёнка, если ему жарко, если он скидывает одеяло и одежду: это «включился» механизм терморегуляции, организм активно отдает лишнее тепло.
Что делать при высокой температуре
- Прежде всего, нужно вызывать на дом участкового педиатра. Чаще всего он приходит на следующий день, а до этого времени температура может подняться не на один градус.
- Считается, что сбивать нужно температуру выше 38,5 градусов. Но все же лучше ориентироваться по самочувствию ребёнка. Если даже 37,7 сопровождается выраженным нарушением состояния, вялостью, плачем, болями, то лучше дать жаропонижающее. Педиатры рекомендует использовать детские формы парацетамола или ибупрофена. При тошноте и рвоте лучше воспользоваться суппозиториями (свечки).
- Если же при 38,5 и выше ребёнок сохраняет активность или не высказывает особых жалоб, то можно дать возможность подержаться такой температуре, но при этом тщательно следить за состоянием и внешним видом малыша.
Появление тошноты, вялости, закатывание глаз — повод дать препарат от температуры. - А вот если показания термометра перешли за 39-39,5, то жаропонижающее нужно дать, подождать около 30 минут и если температура не начала снижаться, то вызывать скорую помощь: у детей все процессы протекают очень быстро, лучше подстраховаться. Ни в коем случае не нужно давать повторную дозу жаропонижающего чаще, чем это указано в инструкции.
- Неплохие результаты дает физическое охлаждение: протирание тела ребёнка салфеткой, смоченной в чистой воде. Не нужно добавлять в воду спирт, водку, уксус. Спирт очень хорошо всасывается через кожу, тем более при высокой температуре, и вполне можно добиться того, что к простудной интоксикации добавится отравление этанолом. Уксус может разряжать кожу, да и практического смысла в его добавлении нет. Многим детям не нравятся прохладные обтирания, и если ребёнок сопротивляется, плачет, лучше не настаивать на них, выбрать другие методы снижения лихорадки. Это может быть поток воздуха от вентилятора, направленный немного выше тела ребёнка: более холодный воздух будет опускаться вниз и слегка охладит разгоряченного малыша.
Простуда в разгаре: как вылечить насморк у ребёнка
Педиатр после осмотра и постановки диагноза назначит лечение. Препараты будут подобраны по симптомам.
При температуре и болях — жаропонижающие. Нужно соблюдать режим дозирования и количество приёмов в день, чтобы не получить побочных эффектов.
При насморке врачи назначают промывание носа с помощью солевых растворов. Это могут быть спреи, специальные устройства — оториноларингологический ирригатор или шприц без иглы. Нельзя вводить раствор под давлением и, тем более, втягивать его носом: евстахиева труба у детей короткая, жидкость из носоглотки легко проникнет в ухо и может стать причиной отита.
Для облечения носового дыхания, уменьшения насморка могут быть назначены сосудосуживающие препараты.
В педиатрической практике, детям с 2х лет, используется, например, детское средство от насморка спрей Ксимелин Эко. Доза действующего вещества в нем подобрана так, чтобы препарат действовал эффективно и безопасно.
Облегчение симптомов насморка наступает уже через 2 минуты после впрыскивания, а длится этот эффект до 12 часов. Такая продолжительность дает возможность использовать средство от насморка для детей спрей Ксимелин Эко один-два раза в сутки: ребёнок спокойно спит всю ночь. Редкое, всего 1-2 раза в день, использование препарата также снижает риск побочных действий.
Назначить лекарства от кашля может только врач, самолечение здесь недопустимо. Назначения зависят не только от типа кашля (сухой, влажный), но и возраста ребёнка, его общего состояния. Использование бронхолитиков —
разжижающих мокроту, может быть опасным, особенно у детей до 3 лет. И тем более, при простуде нельзя использовать препараты, подавляющие кашель.
Если нет показаний, то антигистаминные (противоаллергические) препараты не имеет смысла давать. Как показывает практика, они не ускоряют выздоровление, не уменьшают образование слизи, то есть, фактически
дают лишнюю нагрузку на печень и организм в целом.
Антибиотики может назначить только врач и только при бактериальной инфекции. Распознать ее можно только имея достаточный клинический опыт и по результатам бактериологических посевов из носоглотки. Вслепую пить антибиотики «на всякий случай» очень опасно!
Народные методы в лечении простуды у детей
Ингаляции, теплые ножные ванночки, ромашковый, липовый, малиновый чай — эти методы довольно популярны.
Применяя их, важно помнить:
- Детям нельзя делать ингаляции над паром: высок риск ожогов.
- Ванночки для ног также не должны быть горячими — это скорее согревающая процедура, чем лечебная.
- Не нужно капать в нос соки алоэ, каланхоэ, свеклы. Лечебными свойствами они не обладают, а вот химический ожог, аллергия от них — вполне реальны.
- Многие другие методы, например, развешивание чеснока и лука, ношение «противовирусных» медальонов из-под киндер-сюрпризов — это больше психотерапия для родителей. И если им с ними спокойнее, то пусть будут.
- Уверенные, спокойные, верящие в быстрое выздоровление родственники — одно из лучших лекарств для ребёнка.
Когда простуда считается вылеченной?
Условный ориентир для выписки ребёнка с больничного — три дня без температуры. Конечно, все симптомы сразу не проходят, и дети могут ходить в школу или сад с остаточными явлениями насморка, кашля. Как правило, самочувствие при этом не нарушается, но дискомфорт от заложенности и снижения носового дыхания приводят к гипоксии (уменьшению насыщения организма кислородом) и мешают полноценному включению в рабочий процесс. Ксимелин Эко — эффективное средство для детей от заложенности носа:продолжительности его действия хватит на весь день.
Профилактика простуды:
Чтобы помочь иммунитету быстрее сформироваться, повысить сопротивляемость организма, важно:
- Правильное питание — овощи, фрукты, минимум сладостей и выпечки.
- Достаточное питьё: дети часто забывают, что хотят пить, особенно если увлечены игрой.
- Задача родителей регулярно и часто предлагать воду, причем и здоровым детям, и во время болезней.
- Соответствующие возрасту физические нагрузки.
- Ежедневные прогулки на свежем воздухе.
- Отказ от чрезмерного укутывания, перегревания ребёнка.
- В период эпидемий ОРВИ нужно отказаться от «выходов в свет».
- Соблюдать правила личной гигиены, регулярно мыть руки и лицо, особенно после возвращения домой.
Имеются противопоказания. Необходимо проконсультироваться со специалистом
Источник