Отеки у собаки

Поверхностные отеки у собаки могут быть: травматическими, застойные, невропатические, воспалительные, коллатеральные.
Этиология. Отек возникает у собак в результате выпотевания жидкой фракции крови при высокой проницаемости сосудов. Подобное бывает при:
- Травматическом повреждение капилляров, вен, нервных окончаний, поражение лимфатических сосудов (при нарушении целости в результате ушиба, удара, сдавливание тканей).
- Термическом воздействии на ткани (ожогах, обморожениях).
- Воздействие микроорганизмов (бактерий, вирусов, грибов).
- Поражения паразитами (клеща- демодекоз у собак, личинок вольфартовой мухи при миазме).
- Действие аллергена или токсина (укус змеи (собаку укусила змея), насекомого (собаку укусила пчела или оса, что делать).
- Физиологическик (набухание петли у сук при течке – течка у собак).
Владельцы собак часто из-за шерстного покрова могут своевременно не видеть начало его появления. Их можно определить на ранней стадии путем пальпации.
Отеки у собак возникают в результате нарушения осмотического давления в тканях, которое в свою очередь зависит от постоянства белка в крови. Белок в крови у собак может понижаться при следующих заболеваниях:
Клинические признаки. Поверхностные отеки у собак сопровождаются появлением на теле большой и чувствительной опухоли. Длительность может занимать до трех дней. В начале развития опухоль при пальпации горячая, к моменту спадания становится более холодной. Кроме опухоли у собаки наблюдается потеря аппетита, одышка, у некоторых собак повышается температура тела.
Первая помощь при отеке. Необходимо как можно быстрей вызвать ветеринарного специалиста. До приезда ветврача необходимо: обеспечить покой; кормление проводить лёгкими, высококачественными кормами; обеспечить свободный доступ к воде. Не следует применять медикаментозное лечение. Это может навредить, а поставить точный диагноз ветеринарному специалисту будет сложно.
Поверхностные отеки легче поддаются диагностированию и лечению. Для системных отёков необходимо серьёзное обследование животного. Аллергия и отек Квинке очень коварны, их трудно предвидеть. Данные отёки самые опасные поскольку при отекании шеи и морды, идут и внутренние отёки, которые визуально не видны. Поэтому владельцы собак если кроме отека возникает : одышка, хрипота, бледность, рвота, затрудненное дыхание, бледность или покраснение слизистых ротовой полости в срочном порядке должны вызвать ветеринарного врача или везти своего питомца в ветеринарную клинику. В клинике ветспециалисты могут назначить адреналин, преднизолон, а в экстренном случае возможно придется делать интубирование легких или трахеотомию.
Послеоперационные отеки. Данный вид отеков возникает в результате нарушения венозного оттока и нарушений в лимфооттоке, а также нарушения иннервации тканей в результате хирургического вмешательства. Собаки часто страдают отеками лап, после удаления молочных желез, вследствие удаления паховых или подмышечных лимфатических узлов. Со временем иннервация, лимфоотток и кровоснабжение восстанавливаются и послеоперационные отеки постепенно уменьшаются.
Лечение. После проведенного в клинике обследования собаке назначается лечение. При установлении низкого содержания альбумина и общего белка – рекомендуется корректировка рациона кормления или вводят человеческий альбумин, животному могут быть назначены коллоидные растворы (рефортан, инфукол). Данные препараты эффективны как для лечения, так и профилактики при – оперативных вмешательствах, ожогах, отеках травматического происхождения, сердечно-сосудистых заболеваниях, инфекционных заболеваниях. При хронических заболеваниях печени и почек.
Ветеринарные специалисты для лечения периферических отеков применяют диуретики, которые применяют очень осторожно, только после постановки точного диагноза приведшего к отекам.
При инфекционных заболеваниях, а также при инфицирование в результате ожогов и обморожений применяют антибиотики широкого спектра действия.
При отёках на голове, морде собаки с установлением диагноза «демодекоз» применяют препараты «Эпримек», «Аверсект К&C».
Профилактика отеков у собак. Если у собаки установлены отёки неизвестной природы, владельцам в первую очередь необходимо проанализировать корма входящие в рацион. Добавить легкоусвояемые белковые корма с малым содержанием жиров. Из рациона исключить корма, содержащие клетчатку и большое количество жиров. Часто пересмотр рациона приводит к исчезновению отеков. Если рацион сбалансирован, но отёки не прекращаются, необходимо проверить работу поджелудочной железы, т.к. при ее поражении организм собаки не в состоянии усваивать белки корма, и появляются отеки.
В профилактику отеков у собак также должно входить:
- Не допускать появление порезов, укусов, повреждения кожных покровов и мышечных тканей.
- Не допускать обморожений и ожогов.
- Периодическая санация околоанальных желез (воспаление параанальных желез у собаки).
- Своевременное лечение заболеваний внутренних органов.
- Если причиной отека является аллерген, своевременно установить его и избегать в дальнейшем контакта с ним.
- Регулярные прогулки на свежем воздухе.
Источник
Отек лап у собаки
Отек представляет собой избыточное скопление жидкости в тканях, вызванное нарушением обмена воды между межклеточной жидкостью и кровью.
Содержание
Отечная жидкость
Отечная жидкость, она же транссудат, включает воду, электролиты, а также небольшое количество выпотевающего белка. Ее состав зависит от причины и места образования отека. Отек подкожной клетчатки наиболее заметен на конечностях, в меньшей степени — в области подгрудка, на вентральной части шеи. Он может быть общим (по всему телу) и местным, ограниченным некоторой областью тела (например, на одной конечности).
Причины отека лап
Отек относят к типовым патологическим процессам, наблюдаемым при многих заболеваниях собак. Отек лапы у собаки — это не болезнь, а симптом, развивающийся по ряду причин:
- Повышение давления в сосудах, венозный застой (при функциональной недостаточности правой половины сердца, лимфадените, тромбозе вен).
- Снижение онкотического давления крови, которое может быть вызвано следующими причинами:
- алиментарное голодание, связанное с ограниченным содержанием белка в рационе, а также недостаточным кормлением;
- отрицательный белковый баланс при различных заболеваниях органов пищеварения (злокачественная опухоль, хроническая диарея и др.);
- нарушение белковообразовательной функции печени;
- избыточная потеря белков, главным образом, альбуминов, при хронических заболеваниях почек;
- у собаки могут отекать лапы вследствие обширных ожогах, при которых белок выделяется в составе экссудата.
- Повышение проницаемости сосудистой стенки. Происходит под воздействием вазоактивных веществ типа серотонина, гистамина, простагландинов, брадикинина и др., высвобождаемых при повреждении клеток вследствие контакта с токсическими, раздражающими веществами, после укусов змей, пчел, других жалящих насекомых, травматизации тканей (кусаные, резаные раны и др.). Такие отеки отличаются болезненностью, повышением местной температуры.
- Нарушение оттока крови. Возникает при сдавливании вен из-за наложении тугой повязки, тугой фиксации внутривенного катетера пластырем. Необходимо снять повязку, ослабить фиксацию катетера или снять его. Отек должен пройти через несколько часов.
Отек — это патологический процесс, а не болезнь. Именно болезнь может представлять серьезную угрозу для жизни вашей собаки, поэтому при обнаружении у своего питомца отека конечностей необходимо обратиться к ветеринарному врачу, чтобы диагностировать и устранить причину его возникновения (основное заболевание), а вместе с тем и снять отек лапы у собаки.
Статья подготовлена врачами терапевтического отделения «МЕДВЕТ»
© 2015 СВЦ «МЕДВЕТ»
Источник
Отеки конечностей у животных
Отеки — это увеличение одной или нескольких конечностей в диаметре за счет, прежде всего, подкожного слоя, или набухания в области живота, подгрудка, шеи. При надавливании на кожу отекшей конечности сохраняется характерная «ямка» (след от пальца), отеки могут быть болезненными и безболезненными, кожа над отеком может быть холодной или более теплой, по сравнению с окружающими тканями (в зависимости от причины отека).
Отек – это не болезнь, а симптом, который может сопровождать различные болезни и возникает в результате увеличения количества межклеточной (интерстициальной) жидкости при нарушении оттока по венозным и/или лимфатическим сосудам, или при избыточном переходе жидкой части крови из сосудов в интерстициальную ткань (низкое онкотическое давление плазмы, повышенная проницаемость кровеносных и лимфатических капилляров). Отеки ухудшают трофику ткани, снижают сопротивляемость кожи к инфекции, приводят к ее имбибиции (ИМБИБИЦИЯ (лат. imbibere впитывать) — пропитывание тканей веществами, растворенными в жидких средах организма, например, желчными пигментами при желтухе, кровяными пигментами — при кровоизлияниях).
Отеки могут быть генерализованными (общими) и локальными (местными), а также воспалительными и невоспалительными.
Генерализованные отеки (на всех конечностях, под грудиной, на вентральной части шеи) часто связаны с асцитом.
Причинами могут быть:
-снижение онкотического давления плазмы крови в результате низкого содержания белка (в основном альбумина), возникающего при нефротическом синдроме (потеря белка с мочой) в результате хронической почечной недостаточности; при хронической печеночной недостаточности (недостаточный синтез белка в организме); при мальабсорбции (недостаточное усвоение белка из пищи);
-повышение давления в полых венах в результате недостаточности правых отделов сердца и/или заболеваний перикарда;
-васкулиты (воспаление кровеносных сосудов), лимфангиты (воспаление лимфатических сосудов), которые могут возникать первично (идиопатический периартериит, генетически обусловленное нарушение лимфатической системы) или вторично (в результате инфекции или аутоиммунного заболевания).
Локальные отеки проявляются только на одной конечности или на одном участке тела.
Локальные отеки могут возникать:
-при разрушении, закупорке или сдавлении регионарных лимфатических и/или венозных сосудов, или лимфатических узлов в результате травм, хирургических вмешательств, инвазии опухолевыми клетками;
-при закупорке или сдавлении вен конечности при тромбозах/тромбофлебитах, возникших при длительном нахождении в вене инфузионного катетера или после инъекции раздражающих веществ;
-при наложении тугой бинтовой или гипсовой повязки;
-при инфицировании раны конечности с развитием лимфангита-лимфаденита, тромбофлебита регионарных сосудов;
-как частный случай генерализованных отеков в результате системных патологий.
Любой случай выявления отеков конечностей у животного требует обращения за квалифицированной помощью в ветеринарную клинику. Если же локальный отек конечности связан с недавно наложенной тугой повязкой, то необходимо ослабить повязку и если отек не пройдет в течение 3-4 часов, то необходимо проконсультироваться у ветеринарного специалиста.
Источник
Как можно ускорить заживление ран
При повреждениях кожного покрова существует вероятность проникновения инфекции в ранку. Неприятен и дискомфорт, которым сопровождается травма.
Правила помощи в соответствии с основными этапами регенерации поврежденной кожи:
- В начальном периоде нельзя использовать никакие мази на жировых основах, так как плотная пленка на коже не дает ране очиститься от экссудата. После обработки антисептиком и подсушивания ранки используют средства с антибиотиками, например, показано применение Левомеколя, Левосина, Стрептолавена, Марамистиновой мази.
- Правильное ранозаживляющее средство предотвратит проникновение инфекции извне (вторичное инфицирование). Рекомендовано применение Салициловой мази, Д-Пантенола, Актовегина, Бепантена, Солкосерила.
- На этапе рубцевания, когда идет процесс рассасывания повреждений, можно применять большое количество современных препаратов – аэрозолей, гелей и кремов. Такие средства обладают гидрофильным эффектом и создают возможности для быстрейшего восстановления, препятствуя контактам раневой поверхности с опасными агентами – раздражающими веществами, инфекцией извне и пр. Показано применение Контрактубекса, Дерматикса, Клирвина и т.д.
Как помочь при гнойной ране?
При появлении гноя следует применять специальные средства для уничтожения бактерий и микробов и обезболивания:
- Ихтиоловую мазь для ускорения заживления и борьбы с инфекцией.
- Мазь Вишневского с целью ускорения созревания гнойников и вытягивания экссудата из раны.
- Синтомиционовую мазь, обладающую антимикробным действием.
- Стрептоцидовую мазь с бактерицидным эффектом и т.д.
С целью предотвращения риска осложнений после повреждения кожи следует предпринять грамотные и своевременные меры – это обработка раны с применением специальных антисептических и восстанавливающих кожный покров лекарственных средств и перевязочного материала. Все необходимые средства помощи при ранах можно найти в сети социальных аптек Столички.
Источник
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
| Хирургическое лечение панариция | 4 025руб. |
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Классификация панарициев
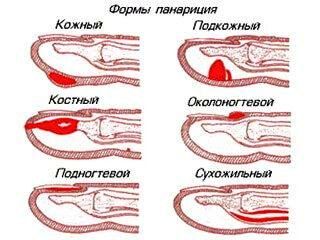
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
- Кожный панариций — самая легкая форма: гнойник формируется в толще кожи.
- Околоногтевой панариций (паронихия) — воспаление локализуется в области околоногтевого валика.
- Подногтевой панариций — развивается под ногтевой пластинкой.
- Подкожный панариций — возникает в подкожной клетчатке ладонной поверхности пальцев.
- Костный панариций — отличительной особенностью является вовлечение в гнойный процесс кости.
- Суставной панариций — развивается в межфаланговых или пястно-фаланговых суставах.
- Костно-суставной панариций — обычно возникает при прогрессировании суставного панариция, когда воспаление переходит на суставные концы костей фаланг.
- Сухожильный панариций — локализуется в области сухожилия.
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
- систематическое охлаждение,
- увлажнение,
- вибрация,
- мацерация,
- загрязнение или воздействие раздражающих веществ.
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
- эндокринные заболевания,
- гиповитаминозы,
- нарушения обмена веществ,
- снижение иммунитета.
Симптомы панариция
Различают симптомы панариция в зависимости от формы заболевания. Однако при любых формах наблюдается ряд общих симптомов: на начальных стадиях панариция отмечается покраснение, незначительный отек и слабые или умеренные болевые ощущения, возможно — жжение; затем отек увеличивается, боли усиливаются, становятся интенсивными, распирающими, дергающими, лишающими сна.
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
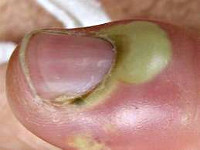
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
Лечением панарициев занимаются хирурги. При поверхностных формах пациент может находиться на амбулаторном режиме, при глубоких — необходима госпитализация.
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.
Источник