- Левомеколь мазь
- Для чего применяется Левомеколь?
- Показания к применению мази Левомеколь
- Противопоказания
- Побочные эффекты
- Во время беременности и грудного вскармливания
- Левомеколь при лечении ожогов
- Левомеколь при лечении прыщей
- Левомеколь при лечении геморроя
- Левомеколь при лечении ран
- Применение мази Левомеколь в гинекологии
- Левомеколь и мазь Вишневского. Что лучше?
- Аналоги
- Шейный лимфаденит — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины шейного лимфаденита
- Симптомы шейного лимфаденита
- Симптомы острого лимфаденита
- Симптомы хронического лимфаденита
- Патогенез шейного лимфаденита
- Классификация и стадии развития шейного лимфаденита
- По типу возбудителя
- По типу течения заболевания
- По локализации входных ворот инфекции
- По расположению лимфоузлов
- Стадии развития заболевания
- Осложнения шейного лимфаденита
- Диагностика шейного лимфаденита
- Клиническое обследование
- Аппаратные методы
- Лабораторные методы
- Дифференциальная диагностика
- Лечение шейного лимфаденита
- Устранение первичного очага инфекции
- Медикаментозная терапия
- Физиотерапевтическое лечение
- Хирургическое вмешательство
- Дезинтоксикационная терапия
- Диета
- Особенности лечения лимфаденита
- Прогноз. Профилактика
Левомеколь мазь
Левомеколь – антибактериальное комбинированное средство наружного применения с выраженным иммуностимулирующим и противовоспалительным действием. Мазь Левомеколь не дает разрастаться болезнетворной микрофлоре, подавляет воспалительные процессы, выводит гнойные выделения и, одновременно с этим, оказывает ранозаживляющий эффект и запускает регенерационные процессы эпидермиса.
Рисунок 1 — Левомеколь при ожогах
Подобный тандем обеспечивают два активных компонента в составе мази – Хлорамфеникол (он же Левомицетин) и Метилурацил. Хлорамфеникол – натуральный антибиотик, который активно блокирует кишечную, синегнойную и стафилококковую палочку. А метилурацил ускоряет регенерацию эпидермиса. Особенность метилурацила заключается в способности беспрепятственно и быстро проникать в дерму, причем не затрагивая мембранную оболочку клеток. Данный процесс сопряжен с отводом из межклеточного пространства избыточной жидкости, которая обычно является причиной отеков и синяков.
Для чего применяется Левомеколь?
Левомеколь оказывает многоплановое лечебное воздействие:
- быстро уменьшает воспалительный процесс, предупреждает его распространение на здоровые ткани;
- препятствует росту и размножению бактериальных инфекционных агентов;
- быстро устраняет отечность за счет нормализации микроциркуляции;
- обеспечивает доставку к пораженным тканям питательных и биологически активных веществ, а также молекулярного кислорода;
- стимулирует регенерацию пораженных воспалением клеток всех слоев эпидермиса;
- повышает иммунитет на местном уровне.
Рисунок 2 — Мазь быстро убирает все восполительные процессы на коже
Стоит отметить, что наличие гнойных выделений и некротических тканей не мешает выполнять мази Левомеколь свою функцию. Препарат можно применять для обеззараживания и ускорения регенерации тканей.
Показания к применению мази Левомеколь
Так как мазь Левомеколь обладает антибактериальным эффектом, и при этом стимулирует восстановление структуры тканей, то препарат показан при следующих заболеваниях:
- заражение ран патогенной микрофлорой, язвы и гнойные абсцессы на эпидермисе;
- ожоги (преимущественно 2 и 3 степени);
- нарушение целостности тканей при травмах;
- некротические процессы;
- мокнущая и сухая экзема;
- мозоли;
- трофические язвы;
- обморожения конечностей (поверхностные слои кожи);
- прыщи, угревая сыпь, карбункулы, фурункулы;
- отит и гайморит (в том числе и с гнойными выделениями);
- обработка швов после оперативного вмешательства
- пролежни;
- геморрой.
Рисунок 3 — Левомеколь мазь можно использовать детям
Левомеколь можно использовать для детей без каких-либо ограничений. Но перед этим необходимо обязательно проконсультироваться с педиатром. Мазь подходит новорожденным: с ее помощью обрабатывают пупочную ранку, чтобы ускорить ее заживление, лечат гнойнички, обрабатывают места укусов насекомых.
Противопоказания
Так как Левомеколь в любом случае лекарственный препарат, то существуют противопоказания.
- индивидуальная непереносимость компонентов медикамента;
- гиперчувствительность организма;
- грибковые поражения эпидермиса;
- склонность к аллергическим реакциям;
- псориаз.
Побочные эффекты
Левомеколь считается универсальным/малореактогенным лекарством, переносимость которого почти абсолютна. Даже если у пациента есть хронические патологии, Левомеколь принимать можно. Побочные эффекты могут присутствовать, но спектр их ограничивается аллергическими кожными проявлениями:
- гиперемия;
- жжение;
- зуд;
- крапивниц;
- дерматиты в месте нанесения;
- локальный отек;
- при использовании влагалищных тампонов, может проявиться кандидоз.
Если вы используете Левомеколь, то не следует одновременно применять и другие наружные мази, бальзамы и прочее. Следите, чтобы мазь не попала в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их проточной водой. При проглатывании необходимо промыть желудок.
Во время беременности и грудного вскармливания
Так как Левомеколь принимается локально, не попадает в кровоток и не оказывает системного действия, то противопоказаний, кроме общих, для беременных женщин и мам, которые кормят малыша грудью, нет.
Рисунок 4 — Перед использованием мази необходимо проконсультироваться с врачом
Но в любом случае сначала лучше проконсультироваться с лечащим врачом.
Левомеколь при лечении ожогов
При ожогах Левомеколь нужен, чтобы не допустить заражения раневой поверхности болезнетворными инфекциями, а также для ускорения заживления тканей. Левомеколь справляется и с воспалениями, которые могут повлечь нагноение раны. Мазь хорошо очищает место поражения как от гнойного отделяемого, так и от некротических клеток.
Система обработки ожога небольшой площади 1-2 степени следующая:
- перед нанесением мази рану промывают под проточной водой;
- мазь наносится на стерильную марлевую салфетку, которая накладывается на раневую поверхность;
- повязка накладывается на сутки;
- перевязки делают каждый день – до 5 раз в сутки.
Ожог обрабатывают до полного заживления тканей. Общая продолжительность курса при небольших бытовых ожогах составляет 5 – 14 дней.
Левомеколь при лечении прыщей
На вопрос пациентов, можно ли мазать прыщи мазью Левомеколь, можно ответить утвердительно. Левомеколь применяется для избавления от угревой сыпи и гнойных прыщей, так как помогает остановить патологический процесс на коже. Система лечения будет отличаться в зависимости от степени выраженности заболевания и количества высыпаний на коже. Причем терапевтическая эффективность мази не снижается при наличии в кожных порах гноя и некротических масс. Левомеколь не назначается только при инфицировании сальных желез грибками.
Мелкие прыщики лечат, нанеся на область поражения тонкий слой мази. Это делается вечером на несколько часов, а перед сном Левомеколь смывается. В течение двух недель прыщики исчезают, кожа лица выравнивается, заживают небольшие рубчики.
Рисунок 5 — Лечение прыщей с помощью мази
На единичные воспаленные прыщи Левомеколь наносят точечно тонким слоем, а сверху закрывают небольшим кусочком ваты и оставляют на 2-3 часа. Терапия составляет 2-3 дня.
Что касается вскрытых прыщей, то лекарство закладывают непосредственно в образовавшиеся отверстия.
Для лечения угревой сыпи Левомеколь наносят на область поражения на всю ночь. Утром мазь необходимо смыть. Обычно курс лечения занимает 2 недели, в течение которых воспаление спадает, угри прорываются или рассасываются.
Для устранения подкожных прыщей необходимо сделать следующее:
- после умывания с мылом кожу очищают любым тоником или лосьоном;
- наносят мазь тонким слоем на стерильную салфетку и прикладывают к участку кожи с угрями;
- повязку фиксируют с помощью лейкопластыря.
Продолжительность лечебной процедуры составляет 3-5 часов. Если на коже возникли глубокие болезненные гнойники, то повязку держат на теле всю ночь.
Продолжительность терапии составляет около 7-10 дней, в зависимости от степени поражения дермы.
Левомеколь при лечении геморроя
Мазь Левомеколь можно использовать в качестве дополнения к комплексной терапии при геморрое в периоды обострения. Применять мазь рекомендуется в случаях, когда из геморроидальных узлов выделяется кровь. Так как препарат оказывает антибактериальное действие (ранки могут быть инфицированы каловыми массами), помогает снять воспаление и нейтрализовать патогенные бактерии, Левомеколь назначают для регенерации тканей анального отверстия.
необходимо обмыть промежность и анальное отверстие водой с мылом, и обсушить мягким полотенцем;
Рисунок 6 — Левомеколь при геморрое
Продолжительность терапии — 10 дней. Поскольку Левомеколь не специализированный препарат антигеморроидального типа, после снятия воспаления решение о продолжении терапии и назначении препаратов принимает только лечащий врач.
Левомеколь при лечении ран
Левомеколь помогает заживлять пораженные ткани и предотвращает инфицирование раневой поверхности. Причем не так важно, нагноилась рана или нет.
Если рана не гнойная, то сначала пораженный участок обрабатывается антисептиком. Мазь наносится тонким слоем на ночь, затем ее необходимо прикрыть стерильной марлевой салфеткой и зафиксировать бинтом. Чаще всего обработка раны требуется один раз в день.
Если же рана гноится, то при помощи смоченных антисептиком ватно-марлевых тампонов убирается гной и выделяемый секрет. Затем в рану закладывается мазь Левомеколь — она должна быть заполнена вся, но не слишком плотно. Сверху пораженный участок покрывается марлевой салфеткой, также пропитанной мазью. Что касается частоты смены повязки, то все зависит от количества выделяемого гноя. Обычно достаточно двукратной перевязки.
А если рана глубокая и сопровождается инфекционным поражением, то Левомеколь предварительно разогревают до 35 градусов Цельсия, затем пропитывают мазью стерильную салфетку (можно использовать несколько, если пораженная область обширная) и вводят в очаг поражения. Если область поражения обширная, используют несколько салфеток с Левомеколью. Важно, чтобы рана была заполнена полностью, но не слишком плотно.
Отметим, что для введения медикамента в колотые и глубокие раны лучше использовать дренажную резиновую трубку, а саму разогретую мазь вводить при помощи шприца.
Продолжительность курса терапии обычно длится от 5 до 10 дней.
Применение мази Левомеколь в гинекологии
Левомеколь успешно применяется в гинекологии и урологии.
В гинекологии терапия проводится с помощью тампонов, с нанесенной на них мазью. Подобный метод показан для лечения следующих состояний:
- воспалительная эрозия шейки матки;
- воспаление придатков матки (яичников, фаллопиевых труб);
- расхождение влагалищных швов после разрывов при родах или операций.
Система лечения представляет собой следующую последовательность действий:
- перед применением женщине необходимо тщательно подмыться и высушить кожу места обработки и промежности;
- если терапия применяется после расхождения влагалищных швов или после операций, то швы необходимо обработать слабым раствором марганцовки или фурацилина;
- необходимо сделать небольшой тампон из ваты, сверху наложить на него мазь размером 15 мм х 15 мм, и высотой 5 мм;
- ввести во влагалище на ночь, а утром извлечь;
- если терапия применяется после расхождения влагалищных швов или после операций, то мазь наносится на марлевую повязку и прикладывается к швам. Затем надевается чистое бельё (если есть необходимость, дополнительно можно использовать прокладку). Повязка остается от 2 до 6 часов.
Описанным выше способом активное вещество мази доставляется к пораженной области и всасывается в окружающие ткани влагалища.
В урологии Левомеколь используют при лечении баланита и баланопостита у мужчин, поскольку оказывает противовоспалительное и противомикробное действие. Система лечения представляет собой следующую последовательность действий:
- перед нанесением мази головку полового члена промывают слабым раствором марганцовки или фурацилина, удаляя гной и отмершие ткани;
- на пораженное место плотным слоем накладывают Левомеколь.
Средство накладывают 1-2 раза в сутки до полного выздоровления. После снятия воспаления Левомеколь накладывают еще в течение недели по 1 разу в день – вечером, перед сном.
Левомеколь и мазь Вишневского. Что лучше?
Начнем с того, что мазь Вишневского и Левомеколь хоть и применяются в похожих случаях, но все-таки имеют разнонаправленный спектр действия. Так, мазь Вишневского эффективна, когда рана находится в процессе регенерации. Поэтому она не может быть использована при нагноении раны или ее сильном воспалении. Да, препарат содержит в составе антисептик, но его концентрации недостаточно, чтобы обеспечить бактерицидный эффект. Тем более дёготь и касторовое масло стимулируют кровообращение в пораженной области, чем усугубляют ситуацию.
Именно поэтому мазь Вишневского не такая эффективная, так как Левомеколь имеет более высокую антибактериальную активность за счёт наличия в нём антибиотика и ускоряет процесс оттока гноя из раны. Также важными являются следующие отличительные черты, которые определяют превосходство мази Левомеколь:
- отсутствие неприятного запаха;
- более высокие репарационные характеристики;
- не провоцирует раздражения в зоне обработки;
- при лечении фурункулов Левомеколь быстрее инициирует нарыв и вскрытие гнойника с последующим заживлением раны.
Но если пациенту помогает мазь Вишневского, то менять ее нет особого смысла.
Аналоги
Аналоги мази Левомеколь обладают бактерицидным и заживляющим эффектом. Но разница заключается в действующем веществе препарата. Так, среди аналогов можно назвать Фугентин, Левосин (дополнительно обладает обезболивающим эффектом), Протэгентин, Фастин-1, Салицилово-цинковая паста.
Синонимами, то есть лекарствами с тем же самым веществом (но в большей концентрации), что и у мази Левомеколь, можно считать Нетран и Левометил. Лекарства-заменители может назначить только лечащий врач.
Источник
Шейный лимфаденит — симптомы и лечение
Что такое шейный лимфаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
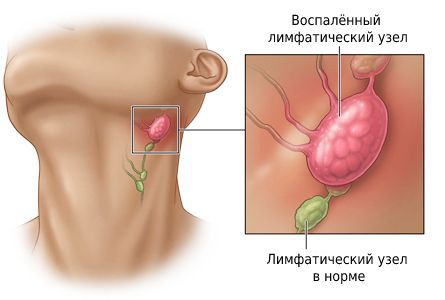
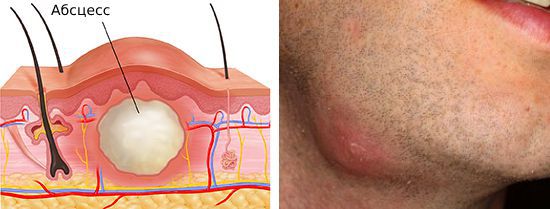
Шейный лимфаденит — это увеличение лимфатических узлов в области шеи, вызванное воспалением.
При остром лимфадените увеличенный лимфоузел становится плотным и болезненным, кожа воспалённой области краснеет, повышается местная температура и появляется слабость. При хроническом лимфадените других симптомов, кроме увеличения лимфоузла, может не быть.
Причины шейного лимфаденита
Лимфатическая система входит в состав иммунной системы, поэтому любая болезнь, при которой активируется клеточный иммунитет, может вызывать воспаление лимфатических узлов [1] [2] [3] .
Лимфаденит может возникать из-за воспаления в зубочелюстной системе и ЛОР-органах. Реже его причиной становятся местные заболевания кожи, например фурункул, карбункул и нагноившаяся эпидермальная киста.
К развитию шейного лимфаденита могут приводить специфические и неспецифические возбудители. В первом случае лимфаденит сопровождает основное заболевание, особенности воспаления лимфоузлов напрямую зависят от возбудителя.
Во втором случае причиной становятся гнойные раны и воспалительные процессы, связанные с тканями зуба и периодонтом, например кариес, осложнённый периодонтитом. Клиническая картина от возбудителя при этом не зависит.
Возбудители специфического лимфаденита:
Возбудители неспецифического лимфаденита:
- бактерии — стафилококки, стрептококки и анаэробные микроорганизмы;
- вирусы — грипп, герпес, аденовирус и т. д.;
- грибы.
Из-за повышенной активности лимфоидной системы у детей заболевание встречается чаще, чем у взрослых [13] [14] .
Симптомы шейного лимфаденита
Когда в организм проникают вирусы и бактерии, лимфатическая система реагирует на них одной из первых. Поэтому шейный лимфаденит может быть первым проявлением основного заболевания. Позже к нему присоединяются другие симптомы, характерные для туберкулёза, сифилиса, чумы, ВИЧ или других инфекций.
Симптомы острого лимфаденита
При остром серозном лимфадените:
- пациента беспокоит первичный воспалительный очаг, например зубная боль или боль в горле;
- болезненный и увеличенный лимфатический узел смещается при ощупывании;
- возникает умеренная боль в области лимфатического узла, но дальше она не распространяется;
- может незначительно повыситься температура;
- появляется общая слабость и боль при движении головой [4] .
Эти симптомы — повод немедленно обратиться за медицинской помощью.
При остром гнойном лимфадените клинические признаки более выражены. Возбудители воспаления и их токсины распространяются по организму и попадают в системный кровоток, поэтому интоксикация нарастает и симптомы усиливаются.
Симптомы острого гнойного лимфаденита:
- лимфоузел увеличивается и спаивается с соседними узлами и окружающими тканями;
- при ощупывании лимфоузла возникает резкая боль;
- повышается местная и общая температура тела;
- появляется озноб, возможна одышка;
- возникает головная боль и слабость;
- развивается покраснение кожи и отёк [5] .
На этой стадии лимфатический узел нагнаивается, но близлежащие ткани ещё не поражены. Без своевременной медицинской помощи воспаляются соседние лимфатические узлы и окружающие ткани и возникает осложнение лимфаденита — аденофлегмона.
Симптомы хронического лимфаденита
Хронический лимфаденит часто протекает без симптомов. При обострении основного заболевания, например тонзиллита или ринита, лимфоузел увеличен и причиняет умеренную боль пациенту.
Зачастую при излечении или стабилизации основного заболевания признаки лимфаденита тоже исчезают. Но иногда после нескольких обострений ткани лимфоузла разрастаются. Такой узел не болит, но увеличен. Из-за его поверхностного расположения пациенты часто самостоятельно обнаруживают изменение. Обычно они замечают, что под кожей на шее появился «перекатывающийся шарик». Это свойственно именно хроническому лимфадениту, так как лимфатический узел не сращён с окружающими тканями.
Патогенез шейного лимфаденита
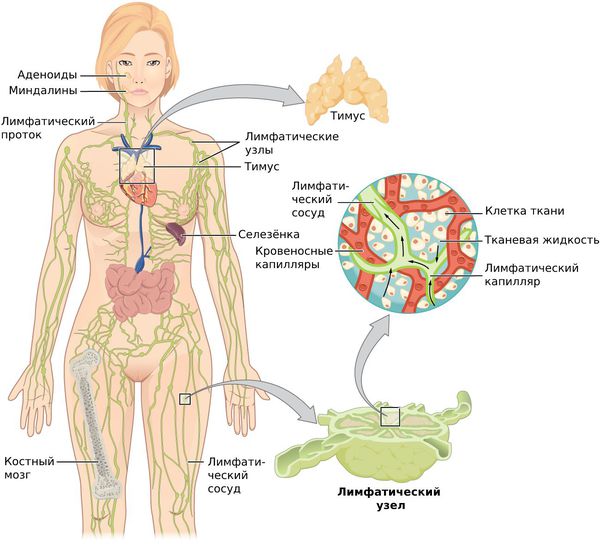
Лимфатическая система — это сеть органов, сосудов и лимфатических узлов, расположенных по всему телу.
Функции лимфатической системы:
- удалять продукты обмена веществ из тканей и транспортировать их к выводящим органам;
- поддерживать постоянство внутренней среды организма;
- вырабатывать лимфоциты — клетки иммунной системы, защищающие организм от вирусов и бактерий [6] .
При воспалительных процессах, чаще гнойных, лимфа (бесцветная жидкость с большим количеством лимфоцитов) с бактериями и токсинами из очага поражения поступает в лимфатические узлы — небольшие структуры, которые фильтруют лимфатическую жидкость. Проходя сквозь них, лимфа обогащается лимфоцитами и антителами и очищается от инородных частиц: микробных тел, погибших и опухолевидных клеток, пылевых частиц. Они задерживаются и уничтожаются в лимфоузлах.
Проще говоря, лимфатические узлы выступают барьером, который не даёт инфекции распространяться по организму. Однако при слабом иммунитете и высокой патогенности микробов узел инфицируется и воспаляется. Он увеличивается и становится болезненным, но окружающие ткани в патологический процесс ещё не вовлечены. Затем воспаление нарастает, поражаются близлежащие ткани и симптомы интоксикации становятся более выраженными.
В дальнейшем лимфатический узел нагнаивается. Сперва гной находится внутри него и за пределы капсулы не распространяется. Без лечения пациент чувствует себя всё хуже, гноя в лимфатическом узле становится больше, затем капсула разрывается и гнойное содержимое проникает в окружающие ткани.
Классификация и стадии развития шейного лимфаденита
По типу возбудителя
Неспецифические (клиническая картина не зависит от возбудителя):
Специфические (лимфаденит сопровождает основное заболевание, его течение напрямую зависит от возбудителя):
По типу течения заболевания
- гиперпластический — лимфатический узел увеличивается и становится более плотным; его ткань заменяется на соединительную, появляются участки некроза и кальциноза;
- абсцедирующий (гнойный) [7] .
По локализации входных ворот инфекции
- одонтогенный — при поражении зубов;
- неодонтогенный — при заболевании ЛОР-органов и др.
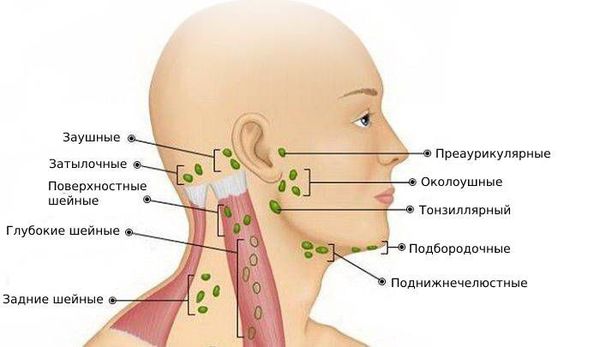
По расположению лимфоузлов
- Подбородочные лимфатические узлы располагаются непосредственно под мышечным слоем, что затрудняет их выявление. К ним лимфа попадает от тканей нижней губы, подбородка, зубов и кончика языка.
- Поднижнечелюстные лимфатические узлы находятся под челюстью. Они очень чувствительны к воспалительным заболеваниям полости рта и могут воспалиться при периодонтите. В поднижнечелюстные лимфоузлы лимфа оттекает от век, угла глаз, щёк, носа, зубов, верхней и нижней губы.
- Поверхностные шейные лимфатические узлы расположены в верхней трети кивательной мышцы, глубокие шейные лимфоузлы залегают под ней.
- Задние шейные лимфоузлы находятся на задней поверхности шеи по обе стороны от позвоночника.
- Тонзиллярные лимфатические узлы расположены в области углов нижней челюсти с каждой стороны. Они очень уязвимы при заболеваниях гортани и миндалин.
- Заушные лимфатические узлы располагаются позади ушных раковин. В них лимфа поступает от уха, теменной и лобной областей.
Стадии развития заболевания
- Катаральное воспаление. Лимфатический узел увеличивается, становится плотным, болезненным, но окружающие ткани не воспалены. Возникает боль в поражённой области, повышается температура, и появляются симптомы интоксикации: головные боли, слабость, ломота в мышцах и суставах.
- Серозная стадия. Воспаление нарастает и захватывает окружающие ткани. Кожа в проекции поражённого лимфатического узла краснеет, боль усиливается. Температура тела повышается, симптомы интоксикации становятся более выраженными.
- Гнойная стадия. Без лечения лимфатический узел нагнаивается, но гной находится внутри самого узла и за пределы капсулы не выходит. Окружающие ткани отекают и могут срастись с капсулой узла. Появляется жар, озноб, ломота в теле и сильная головная боль. Постепенно в лимфатическом узле становится больше гноя и капсула расплавляется. Гнойное содержимое проникает в окружающие ткани, и происходит их инфицирование.
На начальных стадиях ткани лимфатического узла могут либо полностью восстановиться, либо заболевание переходит в тяжёлую стадию или хроническую форму. Это зависит от характера и агрессивности возбудителя, состояния иммунитета и оказанной медицинской помощи.
При хроническом течении лимфаденита изменяется структура лимфатического узла, лимфоидная ткань разрастается, могут появиться очаги распада и некроза. В таком состоянии узел может находиться много лет, но при этом не беспокоить. Однако при снижении защитных сил организма хроническое воспаление может обостриться и возникнет гнойный процесс.
Осложнения шейного лимфаденита
При своевременном обращении к врачу неспецифический шейный лимфаденит полностью обратим. Если же визит к доктору откладывать, заниматься самолечением или игнорировать проблему, то часто развиваются осложнения.
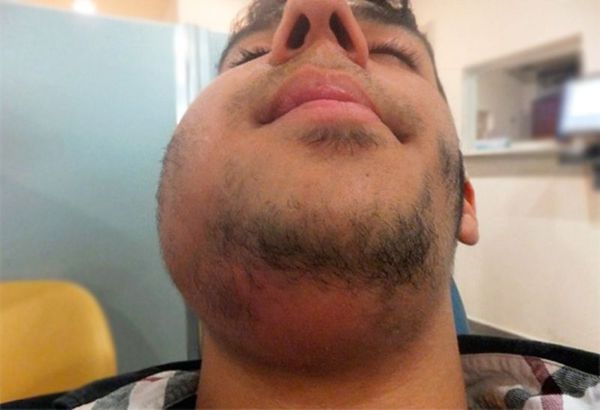
Одно из них — аденофлегмона, или гнойное воспаление жировой клетчатки, окружающей поражённый лимфоузел. Симптомы аденофлегмоны:
- повышение температуры тела до 39–39,5 °C и более;
- выраженные боли и отёк;
- кожа поражённой области покрасневшая и горячая;
- озноб, слабость и головная боль;
- пальпация области вокруг воспалённого лимфоузла вызывает резкую боль, при этом ощущается плотный воспалительный инфильтрат (скопление крови с лимфой).
Общее состояние пациента тяжёлое, ему требуется неотложная медицинская помощь.
Другое частое осложнение острого лимфаденита — хроническое воспаление лимфатического узла. Заболевание может длительно протекать без симптомов, но такой лимфоузел — это «бомба замедленного действия». При переохлаждении или другом неблагоприятном воздействии защитные силы организма снижаются и вновь может начаться воспалительная реакция с последующим нагноением. Кроме того, существуют гипотезы, что хроническое воспаление приводит к раку [12] .
Более редкое осложнение — нагноение лимфатического узла с образованием абсцесса или флегмоны. Флегмона — острое разлитое гнойное воспаление клетчаточных пространств. В отличие от абсцесса она не имеет чётких границ.
При флегмоне и абсцессе потребуется хирургическое вмешательство, после которого на коже могут остаться рубцы. Также при этих осложнениях в организме накапливается большое количество патогенных микроорганизмов, что особенно опасно при снижении иммунитета, например из-за ВИЧ [8] .
Активное распространение инфекции в организме может приводить к тяжёлому общему осложнению — сепсису, при котором возбудитель попадает в кровь и может поразить любой орган. При сниженном иммунитете организм не справляется с инфекцией и пациент может погибнуть.
Если организм ослаблен и не может противостоять нагноению лимфатического узла, но ему удаётся не дать инфекции распространиться по организму, то очаг воспаления и здоровых тканей разграничивается. В результате образуется капсула, внутри которой накапливается гной. Со временем гноя становится больше, капсула разрывается и образуется свищевой ход, через который гной выходит наружу. Сформировавшийся свищевой ход после опорожнения абсцесса длительно заживает, и в итоге образуется грубая рубцовая ткань.
При абсцедирующем лимфадените и аденофлегмоне часто развивается тромбофлебит — опасное заболевание, при котором венозная стенка воспаляется, а в просвете сосуда образуется тромб. На фоне тромбофлебита может развиться другое серьёзное заболевание — энцефалит, или воспаление тканей головного мозга.
Диагностика шейного лимфаденита
Диагностические мероприятия при шейном лимфадените можно разделить на клинические, аппаратные и лабораторные.
Клиническое обследование
Сбор жалоб: пациент обычно отмечает боли в области поражённого лимфатического узла, признаки общей интоксикации организма и симптомы основного заболевания.
Изучение анамнеза: врач выясняет интенсивность, характер течения и время появления симптомов. Также он узнаёт о социально-бытовых условиях жизни пациента, иммунном статусе, наличии хронических и вирусных заболеваний.
Клинический осмотр: оценивается симметричность лица и шеи, наличие отёчности и покраснения. Все шейные лимфатические узлы ощупываются с обеих сторон. Если выявлен изменённый лимфоузел, то врач описывает его форму, консистенцию, размер, поверхность, расположение, болезненность, подвижность при попытках смещения и состояние симметричного лимфоузла.
Все лимфатические узлы подразделяются на два вида:
- поверхностные — залегают в подкожно-жировой клетчатке или под ней;
- глубокие — расположены в толще мышц и рядом с внутренними органами.
Шейные лимфоузлы в основном относятся к поверхностным, лишь некоторые из них расположены под мышцами. Поверхностное расположение облегчает диагностику — зачастую воспалённый узел визуально заметен без дополнительных методов.
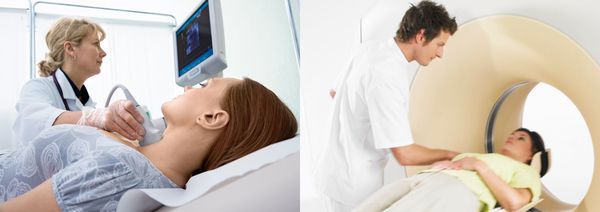
Аппаратные методы
К ним относятся ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Ультразвуковая диагностика основана на способности звуковых волн отражаться от разных структур организма.
На УЗИ выявляют:
- расположение, форму, размеры, количество и структуру лимфатических узлов;
- спайки и сращения лимфатического узла с окружающими тканями;
- воспаление в лимфатических сосудах и окружающих тканях.
Метод компьютерной томографии использует рентгеновское излучение. При помощи аппарата КТ делаются послойные снимки, а компьютерная программа собирает их в трёхмерное изображение.
Компьютерная томография позволяет:
- изучить точное расположение, количество, форму и структуру лимфатических узлов;
- выявить очаги некроза или склероза — замещения нормальной ткани соединительной;
- обнаружить сращения лимфатического узла с окружающими тканям;
- выявить воспалительные изменения окружающих тканей;
- обнаружить патологическую жидкость и включения.
При проведении КТ черепа можно выявить причины заболевания, например воспаление в области внутреннего уха, в тканях, окружающих зуб, и в полости верхнечелюстной пазухи.
МРТ схожа с КТ, однако точнее и безопаснее, так как проводится без рентгеновского излучения.
Лабораторные методы
- Тесты для выявления возбудителя — основной метод при диагностике специфического лимфаденита.
- Общий анализ крови — особое внимание уделяется показателям СОЭ (скорости оседания эритроцитов), количеству лейкоцитов и их процентному соотношению. Признаки воспаления: СОЭ выше 15 мм/ч и уровень лейкоцитов более 9 x 10 9 .
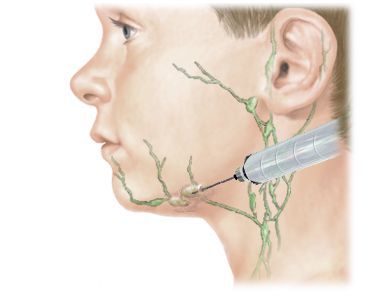
- Биопсия. При пункционной биопсии материал забирают из поражённого лимфоузла полой иглой. При тонкоигольной аспирационной биопсии применяют тонкую иглу и стерильный шприц. Игла вводится в лимфатический узел, и происходит забор тканей. Чтобы исключить забор тканей вне узла, часто процедуру проводят под контролем УЗИ.
Дифференциальная диагностика
Лимфаденит следует отличать от изменений лимфатических узлов при злокачественных опухолях [9] .
Лечение шейного лимфаденита
Устранение первичного очага инфекции
К шейному лимфадениту часто приводит острый или обострившийся периодонтит и осложнения запущенного кариеса, например острый гнойный периостит.
Если зуб можно сохранить, то корневые каналы очищают и пломбируют. Если восстановить зуб невозможно, то его удаляют. При сформировавшемся гнойном очаге больной зуб лечат или удаляют, абсцесс вскрывают. Если шейный лимфаденит развился из-за заболевания ЛОР-органов, также следует устранить очаг острого воспаления.
Медикаментозная терапия
- Антибактериальная терапия. Обычно применяются антибиотики широкого спектра, в основном с бактерицидным действием. Компоненты таких препаратов разрушают клеточную стенку бактерии или нарушают процессы её обмена веществ, что приводит к гибели микроба. Если состояние пациента не улучшается, исследуют биологический материал, полученный из лимфатического узла, и выявляют чувствительность микроорганизмов к лекарствам.
- Противовирусные препараты применяются при вирусном происхождении лимфаденита, например при герпесе.
- Противовоспалительные препараты подавляют воспаление на клеточном уровне, уменьшают боль и снижают температуру.
- Антигистаминные препараты уменьшают проницаемость капилляров, что предупреждает развитие отёков и застойных процессов. Также они не дают лейкоцитам проникнуть в очаг поражения и угнетают выработку веществ, способствующих развитию воспаления.
Физиотерапевтическое лечение
- УВЧ (ультравысокочастотная терапия) направлена на уменьшение отёчности, воспаления и боли.
- Ультразвук применяют, чтобы ускорить разрешение воспалительного процесса.
- УФО (ультрафиолетовое облучение) показан для уменьшения воспаления.
- Лазерная терапия направлена на уменьшение боли, улучшение питания и кровоснабжения поражённого участка.
- Электрофорез — метод, при котором лекарственное вещество проникает в ткани с помощью постоянного электрического тока. При лимфаденитах обычно проводится электрофорез с йодидом калия и протеолитическими ферментами.
- Магнитотерапия направлена на снижение боли, воспаления, отёчности и застойных процессов в тканях.
Физиотерапевтические методы применяют в России для уменьшения сроков медикаментозного лечения, однако научно обоснованных доказательств их эффективности недостаточно.
Хирургическое вмешательство
Вскрытие гнойного очага показано при гнойной форме лимфаденита и аденофлегмоне. В зависимости от размеров очага операция проводится под местной или общей анестезией. При хирургическом вмешательстве гнойное содержимое и ткани распавшегося лимфатического узла удаляются.
После хирургической обработки в рану помещают дренаж, который обеспечивает отток гноя и не даёт краям раны срастаться. Затем рану обрабатывают, обновляют её края и ушивают.
Дезинтоксикационная терапия
Снижает уровень токсинов в организме путём их разведения, поглощения продуктов распада и усиления диуреза. Для этого пьют больше жидкости, а при тяжёлом состоянии внутривенно вводят «Гемодез» и «Реоглюман» .
Диета
Рекомендовано сбалансировано питаться и потреблять достаточно витаминов, макро- и микроэлементов.
Особенности лечения лимфаденита
Лечение шейного лимфаденита напрямую зависит от стадии и формы заболевания.
При остром серозном лимфадените особое внимание уделяется первичному очагу воспаления: воспалительным заболеваниям зубов, полости рта и ЛОР-органов. Если первичный воспалительный процесс остановить на ранних стадиях, то симптомы острого серозного лимфаденита также становятся менее выраженными.
Почти в 98 % случаев при остром лимфадените удаётся выявить первичный очаг поражения [10] . Его устраняют и назначают антибактериальную, противовирусную, противовоспалительную или антигистаминную терапию.
При развитии гнойной формы устраняют первичный очаг, вскрывают гнойник и удаляют ткани распавшегося лимфоузла. Пациент обычно находится в больнице под круглосуточным наблюдением. Проводятся ежедневные перевязки, назначают антибактериальную, противовоспалительную, антигистаминную и дезинтоксикационную терапию.
При хроническом гиперпластическом лимфадените поражённый лимфатический узел удаляют, лечение также проводится в больнице. Фрагменты тканей отправляют в лабораторию, обрабатывают и исследуют под микроскопом. Эта процедура позволяет исключить онкологическое заболевание и предупредить его развитие.
Прогноз. Профилактика
Прогноз благоприятный, если своевременно обратиться к врачу. Раннее лечение поможет предотвратить необратимые изменения лимфатического узла и сохранить его функции.
Для профилактики шейных лимфаденитов нужно раз в полгода посещать стоматолога.
Другие профилактические меры помогут укрепить иммунную систему и не допустить заражения.
Для этого следует:
- есть больше фруктов и овощей;
- высыпаться;
- быть физически активным;
- не курить и не злоупотреблять алкоголем;
- чаще мыть руки и тщательно готовить мясо;
- делать рекомендованные прививки;
- по возможности уменьшить стресс [11] .
Источник