- Лечение сепсиса народными средствами
- Рецепты отваров и настоев для лечения сепсиса
- Состав с эхинацеей
- Корень одуванчика при лечении сепсиса
- Лечение сепсиса травяным сбором
- Сок из трав и плодов как народное средство от сепсиса
- Лечение сепсиса народными средствами и методами
- Народная медицина рекомендует
- Сепсис — симптомы и лечение
- Определение болезни. Причины заболевания
- Заболеваемость сепсисом
- Причины сепсиса
- Симптомы сепсиса
- Патогенез сепсиса
- Органоспецифическая патофизиология
- Классификация и стадии развития сепсиса
- Осложнения сепсиса
- Диагностика сепсиса
- Лечение сепсиса
- Прогноз. Профилактика
Лечение сепсиса народными средствами
Сепсис, или как его еще называют ― заражение крови, лечить только народными средствами невозможно. Это заболевание развивается быстро и может привести к ампутации или даже смерти. Если вы определили источник заражения на своем теле (рана, гнойник, воспаление и пр.), температура подскочила до 40 градусов, появился озноб и потоотделение, выявляете снижение артериального давления, незамедлительно звоните врачам скорой помощи.
Лечение сепсиса народными средствами эффективно в комплексной терапии, или при отсутствии медикаментов (как это бывает в первые часы получения раны). Травяные сборы и настои помогут снять воспаление, очистить кровь и рану, поддержать защитные силы организма.
Основное, что необходимо знать при лечении сепсиса народными средствами:
- открытую рану продезинфицирует лист крапивы. Только перед применением его тщательно разминают до появления сока;
- для очищения крови используются продукты красного цвета: свекла, капуста краснокочанная, виноград, вишня и т.п. Как отдельно взятый овощ или ягоду можно кушать, так готовить соки из нескольких компонентов;
- очищает кровь как народное средство от сепсиса – чай с молоком. В него добавляют щепотку соли и каждый раз во время еды принимают;
- поддержит кровь здоровой клюквенный морс. Только его пить нужно без перерыва недели три.
Народные рецепты от сепсиса
Лечение сепсиса народными средствами не состоит из современных рецептов, которые изучают в медицинских ВУЗах, наши бабушки знали составы отваров и настоек, которые проверены временем. Из тех же трав готовились компрессы, которые накладывались на рану как на источник заразы.
Рецепты отваров и настоев для лечения сепсиса
Состав с эхинацеей
Потребуется 0,5 килограмма молодых корней растения. Их необходимо помыть и растереть (размельчить), переложить в эмалированную или стеклянную посуду. Туда же добавить 2,5 литра масла подсолнечного (лучше нерафинированного). Дают настояться 40 дней. Фильтруют. Принимают внутрь после еды (2 часа) по 1 ст.л. хорошо этот состав помогает как компресс на раны.
Эхинацея сильное средство. Поэтому его принимают по 10 дней, а между приемами делают перерыв. Противопоказан настой беременным женщинам, больным лейкозом, склерозом и туберкулезом.
Корень одуванчика при лечении сепсиса
Одуванчик собирается ранней весной, поздней осенью. Корни отделяются, сушатся и разминаются в порошок. Когда потребуется, берете 1 стол.л. и заливаете двумя стаканами кипятка. Плотно закрыть и дать настояться 2 часа. Пьют настой свежим, утром, 7 дней подряд. После перерыва в 10 дн., повторяют курс.
Лечение сепсиса травяным сбором
Для сбора берут по 100 г березовых почек, цветов ромашки аптечной, зверобоя, бессмертника и листьев земляники. Для настоя: 2 ст.ложки сбора заполняют кипятком (400 мл). Плотно закрывают и настаивают от 8 до 10 часов в теплом месте. Можно использовать термос. Пьют каждый раз до приема пищи по целому стакану. 2 раза в день достаточно.
Сок из трав и плодов как народное средство от сепсиса
Из свежей крапивы выжмите сок (половины стакана примерно) добавьте столько же сока из кислых яблок. Можно добавить немного меда. Принимают за полчаса до завтрака в течение 20 дней. Если хотите продолжать курс, то между ними делайте 10-ти дневный перерыв.
Принимая народные средства от сепсиса, не забывайте, что это лечение так же требует контроля со стороны специалистов.
Источник
Лечение сепсиса народными средствами и методами

Симптомы: сепсис характеризуется лихорадкой с высокой температурой, чередованием озноба и жара, обильным выделением пота и тяжелой интоксикацией всего организма. Нередко появляется сыпь в виде мелких и крупных кровоизлияний. По мере усиления интоксикации появляется и нарастает одышка и тахикардия (учащенное сердцебиение), падает артериальное давление.
При первом же подозрении на сепсис нужно немедленно обращаться к врачу или вызывать «скорую помощь»!
Что происходит? В медицине принята классификация типов сепсиса по степени остроты и скорости развития заболевания. Так называемый молниеносный сепсис быстро поражает весь организм, приводя к инфекционно-токсическому шоку и летальному исходу. Острый сепсис может продолжаться до месяца, подострый — до четырех месяцев. Рецидивирующий сепсис проходит с периодами обострения и затухания, а хронический сепсис может длиться более года.
Симптомы зависят от расположения очагов сепсиса, которые могут локализоваться в головном мозге, легких, почках, суставах, костях и мышцах.
Что делать? Лечение сепсиса предполагает в первую очередь установление и ликвидацию первичного очага (вскрытие абсцесса, лечение пульпита и др.). Успех лечения во многом зависит от скорости установления диагноза и своевременного начала лечения.
Лучшая профилактика сепсиса — своевременное лечение воспалительных очагов в организме и антисептическая обработка неизбежных царапин, мелких порезов, ранок и ожогов.
Народная медицина рекомендует
Во-первых, запомните, что все продукты красного цвета хорошо очищают кровь. Это свекла, вишня, виноград, капуста краснокочанная.
Во-вторых, останавливает заражение крови крапива, ее листья выделяют целебный сок, но их нужно хорошо размять перед прикладыванием.
В-третих, смесь молока и чая прекрасно очищает кровь:1/5 молоко развести с крепкой заваркой, добавить щепотку поваренной соли и употреблять во время еды.
В-четвертых, отлично очищает кровь клюквенный сок. Лечение клюквой проходит в течении трех недель. На первой неделе сок клюквы необходимо пить 3 раза в день. Во второй неделе 3 раза в день. А на неделе третьей 1 раз в день. Клюквенный сок совершенно безвредный, поэтому пить его можно в любом количестве.
Распространенное сегодня учения белого ламы В. Востокова. Он учит очищать кровь следующими народными способами:
Народное средство №1 очищения крови. Необходимо приготовить смесь из цветков ромашки(100г.), бессмертника, зверобоя, листьев земляники и березовых почек. К 2 ст. л. смеси долить 400 мл горячей кипяченой воды в термос и оставить на ночь. Пить 3 раза в день по 1,5 стакана до еды.
Народный способ №2 очищения крови. Взять 100 мл сока крапивы и смешать со 100 мл кислого яблочного сока. Выпить нужно все сразу перед завтраком за полчаса. Процедуру повторять на протяжении 20 дней.
А вот тибетская медицина утверждает, что не прожаренная телячья печень отлично очищает кровь. Она будет целительно влиять на организм, если ее съедать каждый день по 100 г.
Если наступил на ржавый гвоздь
Возьмите две столовых ложки листьев крапивы, корней змеевика и кожевенной скумпии, залить дальше одним литром кипятка. Дальше вам необходимо будет отставить эти травы в сторону и дать им два часа на то чтобы они отстоялись, а тем временем будете делать другой рецепт лечения, он необходим, и использовать нужно их вместе. Когда пройдет два часа, возьмите и процедите свой отвар, затем добавьте в него меда это для вкуса. Когда отвар будет готов, его необходимо будет принимать каждый час по сто грамм. Этот настой необходимо пить ровно пять дней, когда пройдет пять дней необходимо сменить этот настой на другой, точнее взять уже совершенно другие травы. Вот те растения, которые необходимо после это листья земляники, ежевики, шалфей, тысячелистник, манжетка, и корни пырея. Из этих трав вам необходимо будет выбрать любые три травы и приготовить за выше описанным рецептом, снова принимать их пять дней, а затем заменить их, на другие три травы которые вы ещё не использовали. Так же вместе с этим отваром из трав необходимо через каждые два часа принимать настойку из эхинацеи пурпурной по 5 капель или же выжать сок из её листьев и принимать его по 10 капель.
Итак, в те два часа, которые у вас будут, вам необходимо будет приготовить ещё один настой, настой из софоры японской. У этого дерева есть такое вещество как рутин, это вещество в сочетании с витамином С способно укреплять стенки сосудов. Так же уменьшается ломкость, и это вещество помогает при кровоизлияниях, которые так характеры этому заболеванию. Средство представляет собой настойку из плодов и и бутонов этого растения, принимать необходимо вовнутрь вместе с аскорбиновой кислотой. Настойка готовится из свежих и сухих плодов в соотношении один к одному или один к двум. Принимается эта настойка по 10 капель до пяти раз в день. Принимать настойку из софоры необходимо до полного выздоровления, с небольшими перерывами.
Лечение сепсиса корнями одуванчика
Больным сепсисом также помогут корни одуванчика. Необходимо собрать их ранней весной или поздней осенью, затем тщательно высушить и растолочь до порошкообразного состояния в стеклянной или фарфоровой емкости. 1 столовая ложка порошка заливается 400 мл кипятка, плотно закрывается и настаивается в течение двух часов. Пить настой нужно свежим, по утрам. Курс лечения составляет 7 дней, после чего необходимо сделать перерыв на 10 дней.
Источник
Сепсис — симптомы и лечение
Что такое сепсис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Файзуллина А. З., флеболога со стажем в 6 лет.
Определение болезни. Причины заболевания
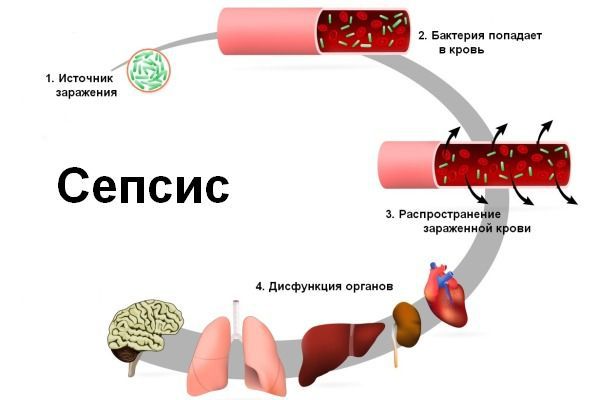
Сепсис — это инфекционное заболевание, которое развивается в результате постоянного или периодического проникновения в кровь различных микроорганизмов и их токсинов. При сепсисе страдают все органы и системы.
Сепсис чаще характеризуют лихорадка, тахикардия (учащённое сердцебиение) и тахипное ( учащённое поверхностное дыхание). При усугублении состояния, когда появляется артериальная гипотензия (снижение артериального давления) и полиорганная недостаточность, констатируют септический шок [1] [2] .
Определение сепсиса сильно менялось. Первое описание болезни встречается в некоторых Египетских папирусах, которым более 3500 лет. Слово «сепсис» происходит от греческого слова σῆψις (sēpsis) и означает «гниение» или «распад». Термин впервые был использован Гомером в «Илиаде». Гиппократ называл его «гнилокровием» [3] .
Заболеваемость сепсисом
Точных данных о распространённости сепсиса нет, однако согласно оценкам, он ежегодно развивается более чем у 30 млн человек и уносит жизни примерно 6 млн человек. В последние 30 лет во всём мире наблюдается снижение заболеваемости: в 1990 году в мире было зарегистрировано 60,2 млн случаев сепсиса, в 2017 году — 48,9 млн (из них около половины случаев среди детей). В 2017 году из-за сепсиса умерло 11 млн человек, что составило почти 20 % всех смертей в мире [20] .
Сепсис является ведущей причиной смерти в отделениях реанимации и интенсивной терапии [18] . У каждого третьего пациента, который умер в больнице, был сепсис [19] .
Существуют большие региональные различия в заболеваемости и смертности от этой патологии: примерно 85 % случаев и смертей, связанных с сепсисом, приходятся на страны с низким и средним уровнем дохода.
Причины сепсиса
2/3 случаев сепсиса вызвана инфекцией, чаще всего микроорганизмами или грибами, однако количество неинфекционных причин растёт: из 48,9 млн случаев сепсиса в 2017 году у 15,8 млн человек причиной стали травмы или хронические заболевания [4] [20] .
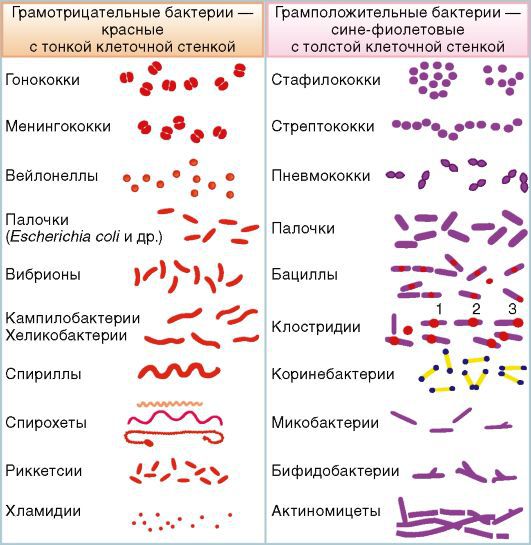
Инфекционные причины. Сепсис, вызванный грамположительной и грамотрицательной флорой, встречается примерно с одинаковой частотой. Грамотрицательные бактерии менее восприимчивы к антибиотикам, поэтому чаще вызывают инфекционный процесс, однако роль грамположительных бактерий в развитии сепсиса увеличивается.
Грамотрицательные бактерии. Чаще всего возбудителями становятся кишечная палочка, протей, синегнойная палочка и т. п. Увеличилась частота возникновения сепсиса при заболеваниях, вызываемых клебсиеллой и энтеробактериями. В основном эти микроорганизмы вызывают внутрибольничный сепсис у пациентов в отделениях реанимации и интенсивной терапии. Это связано с увеличением количества пациентов на длительной искусственной вентиляции лёгких и распространённым применением в лечебной практике цефалоспоринов третьего поколения и гентамицина.
Грамположительные бактерии. Сепсис могут вызвать стрептококки и пневмококки. Возросло число устойчивых к некоторым антибиотикам штаммов стафилококка.
Грибки. Увеличился риск развития грибкового сепсиса, например, связанного с кандидой. Грибковый сепсис чаще развивается у следующих групп пациентов:
- больных в тяжёлом состоянии при длительном лечении в реанимационных отделениях (более 21 дня);
- пациентов на полном парентеральном питании (через внутривенные вливания), принимающих глюкокортикостероидные препараты;
- пациентов с тяжёлой почечной недостаточностью, которая требует проведения инвазивных вмешательств [5] .
Неинфекционные причины. Некоторые хронические заболевания также могут предрасполагать к сепсису: сахарный диабет, ожоговая болезнь, церебральный паралич и др.
Группы повышенного риска по развитию сепсиса: люди старше 65 лет, беременные женщины, дети до 1 года, госпитализированные пациенты и люди с ВИЧ/СПИДом, циррозом печени, раком, заболеваниями почек, аутоиммунными заболеваниями и удалённой селезёнкой [21] .
Симптомы сепсиса
Специфических симптомов нет. Клиническая картина часто включает в себя различные изменения:
- Нарушение неврологического состояния, варьирующее от спутанности сознания до комы.
- Клинические признаки снижения объёма циркулирующей крови, которое вызвано повышенной температурой: падение артериального давления, сильная слабость и сонливость, бледность кожи, посинение носогубного треугольника.
- Расстройства дыхания (человек задыхается, дышит часто и поверхностно) даже при том, что дыхательная механика может быть нормальной. Такая ситуация может наблюдаться у молодых пациентов и при внелёгочной локализации первичного очага.
- Ухудшение функции почек: уменьшение частоты мочеиспускания или полное его отсутствие.
- Лихорадка (от 39,0 °С и выше) или переохлаждение.
Параллельно с общей картиной могут присутствовать признаки первичного очага инфекции ( нагноение раны, ожога, фурункул и др.), которые должны помочь врачу поставить верный диагноз. Первичный очаг может появиться и во внутренних органах (пневмония, холецистит, аппендицит, пиелонефрит, эндометрит, остеомиелит и др.).
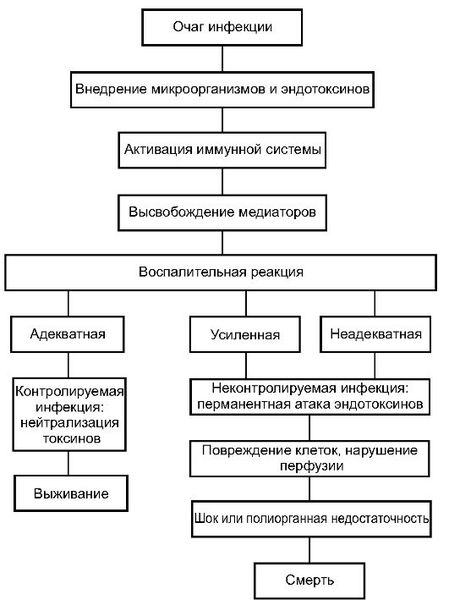
Патогенез сепсиса
Инфекция попадает в организм через входные ворота — повреждённые кожные покровы и слизистые оболочки. Из первичного очага микроорганизмы постоянно или периодически поступают в кровеносное русло, в результате чего развивается бактериемия (наличие бактерий в крови).
1 этап — локальная продукция ряда цитокинов. Возбудитель выделяет в кровь токсины, которые взаимодействуют со специфическими рецепторами на поверхности Т-лимфоцитов, макрофагов и других иммунных клеток. В результате этого взаимодействия вырабатываются цитокины — белки, которые контролируют иммунную и воспалительную реакцию. Провоспалительные цитокины вызывают воспаление, а противовоспалительные подавляют его. Цитокины сначала действуют в очаге воспаления: выполняют защитные функции и включают процесс заживления раны.
2 этап — выброс малого количества цитокинов в системный кровоток. На данном этапе цитокины работают уже на системном уровне, т. е. по всему организму. За счёт поддержания баланса между про- и противовоспалительными цитокинами в нормальных условиях создаются предпосылки для заживления ран, уничтожения патогенных микроорганизмов и поддержания постоянства внутренней среды.
3 этап — генерализация воспалительной реакции. При неблагоприятных условиях цитокины накапливаются в системном кровотоке в сверхвысоких количествах, при этом начинают действовать разрушительно. Происходит повреждение эндотелия (внутреннего слоя кровеносных сосудов). Повреждение эндотелиальных клеток нарушает микроциркуляторный кровоток — движение крови по микрососудам: артериолам, капиллярам и венулам.
Главной функцией микроциркуляторного кровотока является доставка кислорода и биологически активных веществ во все клетки организма и удаление продуктов тканевого метаболизма. Не получая питания, клетки повреждаются, в крови накапливаются биомаркеры некроза (омертвения), что приводит к необратимой полиорганной недостаточности [16] .
Органоспецифическая патофизиология
Прогрессирующее развитие синдрома полиорганной недостаточности при сепсисе затрагивает лёгкие, сердце, печень, почки и мозг. Причём поражения могут варьироваться от одного органа к другому. Определённые факторы, в том числе возраст и сопутствующие заболевания, способствуют отказу органов во время сепсиса.
Лёгкие особенно чувствительны к повреждениям сосудистого эндотелия, поэтому их функции нарушаются и развивается некардиогенный отёк лёгких [8] .
Сердце при сепсисе может быть сильно поражено. Тяжёлый сепсис обычно ассоциируется со снижением фракции выброса левого желудочка и высвобождением тропонина (белка, который является маркером повреждения миокарда). Повышение тропонина предполагает летальный исход даже при отсутствии ишемической болезни сердца и независимо от гемодинамического статуса, который включает показатели движения крови по сосудам (например, артериальное давление и пульс). Это указывает на то, что повреждение миокарда может быть проявлением более глобального процесса, затрагивающего несколько органов. В связи с этим стали использовать термин «ишемия потребления», который подразумевает состояние повреждения миокарда в условиях тяжёлого сепсиса из-за нехватки кислорода.
«Ишемия потребления» основана на предположении, что повышенная потребность в кислороде, связанная с тахикардией или увеличением сердечного выброса, приводит к повреждениям сердечной мышцы. Однако недавние посмертные исследования сердца в условиях фатального сепсиса не выявили признаков ишемии миокарда [23] . Гистологический анализ тканей сердца не обнаружил значительной гибели клеток миокарда по сравнению с соответствующими контрольными группами. Таким образом, механизм сердечной травмы в условиях тяжёлого сепсиса вряд ли связан с необратимой ишемией [22] .
Почки. У большинства больных с сепсисом выявляются различные по тяжести нарушения функции почек. Многочисленные механизмы, включая воспаление, окислительный стресс, повреждение митохондрий и гипоперфузию (недостаточное кровообращение органа), вероятно, способствуют развитию острой почечной недостаточности во время сепсиса.
Спутанность сознания является наиболее распространённым клиническим проявлением сепсиса со стороны центральной нервной системы.
- энцефалопатия;
- пожилой возраст;
- предшествующая сепсису интоксикация алкоголем или наркотическими средствами и др.
Имеются данные об апоптозе ( запрограммированной гибели) нейронов в определённых областях головного мозга при летальном исходе септического шока. Согласно другим исследованиям, воспалительные цитокины попадают в мозг из-за изменений гематоэнцефалического барьера (между кровеносной и центральной нервной системой), которые вызваны повреждением эндотелия.
Механизмы поражения желудочно-кишечного тракта при сепсисе сложны и включают повреждение эпителия (слоя клеток, который выстилает слизистую оболочку ЖКТ) и нарушение сократительной активности. Если повреждение эпителия не прекращается, то непатогенные бактерии кишечника могут стать патогенными. Таким образом, сохранение барьерной функции кишечника может иметь первостепенное значение во время прогрессирования сепсиса и при восстановлении после полиорганной недостаточности [6] [9] .
Классификация и стадии развития сепсиса
Если определить первоначальную причину невозможно, сепсис является первичным (редко встречается). Вторичный сепсис имеет явную причину в виде гнойного воспаления.
По характеру первичного очага:
- раневой;
- послеродовой;
- посттравматический;
- ожоговый;
- сепсис при заболеваниях внутренних органов.
Виды сепсиса
- хирургический (при хирургических заболеваниях);
- стоматогенный (при стоматологических заболеваниях);
- отогенный (при заболеваниях ЛОР органов);
- урологический (при инфекции мочеиспускательной системы);
- гинекологический (на фоне инфекции половой системы);
- ангиогенный (при инфекции в сосудистом русле).
В. Л. Белянин и М. Г. Рыбакова (2004) выделяют разновидности сепсиса в зависимости от остроты и длительности течения:
- острейший (молниеносный) — длится около 1-3 суток (не путать с септическим шоком — осложнением, которое может возникнуть при любой форме и продолжительности гнойного процесса);
- острый — длится до 14 суток;
- подострый — длится от 2 до 12 недель;
- хронический (затяжной, рецидивирующий) — длится более 3 месяцев.
По особенностям клинической картины:
- септицемия (сепсис без метастазов);
- септикопиемия (сепсис с гнойными метастазами).
В зависимости от возбудителя инфекции:
- грамположительный;
- грамотрицательный;
- вирусный;
- грибковый;
- смешанный [1][10] .
Клиническая классификация сепсиса, предложенная согласительной конференцией Американского колледжа пульмонологов и Общества специалистов критической медицины (ACCP/SCCM, 1992), включает:
- Синдром системной воспалительной реакции — системная реакция организма на воздействие различных сильных раздражителей (инфекция, травма, операция и др.)
- Сепсис — синдром системной воспалительной реакции на проникновение микроорганизмов.
- Тяжёлый сепсис — сепсис, который сопровождается дисфункцией не менее двух органов, артериальной гипотензией (снижением артериального давления) и нарушением обеспечения тканей кислородом.
- Септический шок — тяжёлый сепсис с признаками недостаточного кровоснабжения тканей и органов и артериальной гипотензией, которая не устраняется с помощью инфузионной терапии и требует назначения катехоламинов.
Осложнения сепсиса
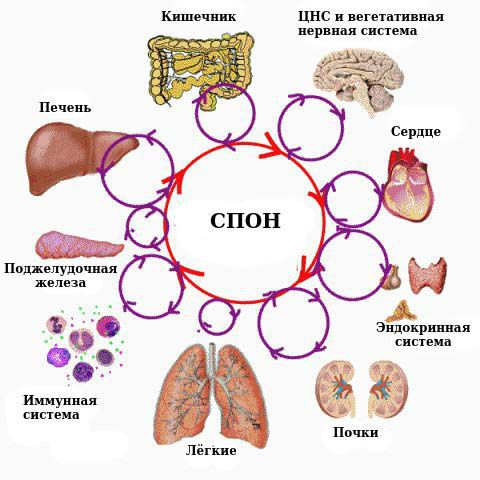
Осложнениями сепсиса являются септический (токсический) шок и связанный с ним синдром полиорганной недостаточности (СПОН), который определяется наличием острого повреждения функций органов и систем.
СПОН — это универсальное поражение всех органов и тканей агрессивными медиаторами критического состояния с временным преобладанием симптомов той или иной органной недостаточности [7] . При СПОН организм не может самостоятельно стабилизировать постоянство внутренней среды.
Септический шок является жизнеугрожающим осложнением сепсиса и включает в себя три механизма: снижение объёма циркулирующей крови, нарушение оксигенации (снабжения тканей кислородом) и высвобождение провоспалительных медиаторов.
Септический шок может быть следствием заражения грамотрицательной флорой (в этом случае его называют эндотоксическим шоком) и грамположительной флорой (экзотоксический шок).
Выявляют три стадии шока:
- Начальная непрогрессивная стадия — кровоснабжение жизненно важных органов сохраняется. Выявляются такие клинические симптомы, как тахикардия и влажные, холодные кожные покровы.
- Прогрессирующая стадия — снижение кровотока в тканях, начало ухудшения общего кровообращения и развитие расстройства обмена веществ, включая ацидоз (нарушение кислотно-щелочного баланса организма). Симптоматика ухудшается: снижается сердечный выброс и мочевыделение, учащается дыхание, нарушается сознание.
- Необратимая стадия — повреждения клеток и тканей настолько серьёзны, что выживание невозможно, даже если гемодинамические дефекты исправлены [11] . Поражение головного мозга на фоне острого кислородного голодания, некрозы сердечной мышцы, почек, надпочечников, печени, острый респираторный дистресс-синдром, кровоизлияния в пищеварительных органах, сопор, переходящий в кому, и в итоге летальный исход [12] .
Чтобы сепсис не перешёл в септический шок, необходима адекватная и своевременная специализированная медицинская помощь в условиях стационара.
Диагностика сепсиса
У больных с тяжёлым сепсисом наблюдается:
- Повышенный уровень аминотрансфераз ALT и AST. Аминотрансферазы — это ферменты, которые выполняют транспортировку определённых химических веществ от одних молекул к другим. ALT и AST являются показателями функциональности печени.
- Паралитическая кишечная непроходимость. В отличие от обычной развивается в связи с постепенным снижением тонуса мускулатуры и перистальтики кишечника.
- Изменение уровня глюкозы крови.
- Тромбоцитопения (снижение уровня тромбоцитов в крови).
- Внутрисосудистое свёртывание крови.
- Признаки поражения щитовидной железы. Например, снижение уровня тиреотропного гормона, что приводит к раздражительности и тревожности.
- Дисфункция надпочечников [1] .
В связи с этим для диагностики сепсиса выполняются следующие исследования:
1. Лабораторные исследования для оценки органной дисфункции:
- Оценка артериальных и венозных газов крови: парциального давления кислорода и углекислого газа. Они показывают уровень обеспечения организма кислородом.
- Уровень лактата в сыворотке крови. Когда это возможно, его следует измерять даже в течение первого часа после появления симптомов сепсиса.
- Коагуляционные тесты.
- Функциональные тесты почек и печени.
- Маркеры воспаления (полный анализ крови, С-реактивный белок или прокальцитонин).
2. Микробиология:
- Кровь. Необходимо взять 2 или более образца, включая 1 или более образцов из некатетеризованного сосуда (отдельная венопункция) и 1 образец из каждого сосудистого катетера (особенно, если он был введён до развития сепсиса).
- Другие пробы для выявления возбудителя инфекции. Например, при подозрении на пневмококковую инфекцию берётся мазок мокроты, при менингите (воспалении оболочек мозга) исследуют спинномозговую жидкость.
3. Визуализирующие исследования выполняются в соответствии с симптомами, признаками и лабораторными исследованиями:
- рентгенография (особенно рентгенография грудной клетки);
- ультразвуковое исследование;
- компьютерная томография (особенно брюшной полости).
При инструментальных исследованиях выявляются различные поражения органов, например пневмония, кровотечение в брюшной полости, увеличение печени или кишечная непроходимость [13] .
Лечение сепсиса
Недавно было предложено, чтобы в течение первого часа после клинического признания сепсиса выполнялись несколько аспектов диагностики и ведения: получение культур крови, измерение уровня лактата, доставка антибиотиков, начало жидкостной реанимации и применение вазопрессоров, если это необходимо для поддержания систолического артериального давления > 65 мм рт. ст. [13] Но способность достичь всего этого в клинической практике ставится под сомнение многими клиницистами.
Антимикробное и другое поддерживающее лечение должно быть начато срочно и одновременно. Прогноз определяется в первую очередь своевременным введением антибиотиков и внутривенных жидкостей.
1. Антимикробное лечение необходимо начать как можно скорее, т. е. в течение 1 часа после первых признаков (каждый час задержки может увеличить смертность на 8 %, особенно при септическом шоке) [13] . Перед лечением важно собрать соответствующие образцы для микробиологического исследования, но только в том случае, если это не задерживает лечение более чем на 30-45 минут. При сепсисе вводят по крайней мере один внутривенный антибиотик широкого спектра действия.
Лечение может быть изменено через 48-72 часа в зависимости от имеющихся результатов микробиологии и клинического течения. Предпочтительна монотерапия (одним препаратом), комбинированная терапия может быть использована, например, в случае подозрения или подтверждения инфекции псевдомонады или ацинетобактер . Продолжительность лечения обычно составляет от 7 до 10 дней. Терапия может длится дольше в следующих случаях:
- если замедлен клинический ответ на лечение;
- если местные очаги инфекции не могут быть адекватно дренированы или ликвидированы;
- если у пациента иммунодефицит;
- если инфекции вызваны особенно опасными патогенами.
Также в современном подходе к лечению сепсиса используют противовоспалительные эффекты такого препарата, как этилпируват [13] . Этилпируват представляет собой производное пировиноградной кислоты. Согласно исследованиям, препарат предотвращает воспаление и восстанавливает дефицит энергии в органах, что может быть важным компонентом лечения сепсиса [24] .
2. Хирургическое лечение. Чтобы вовремя провести хирургическое лечение, важно контролировать состояние инфицированных тканей и органов (например, некротического сегмента кишечника), инфицированных катетеров, а также имплантируемых протезов и устройств.
Принципы хирургического лечения:
1. Дренирование полостей скопления гноя — вскрытие абсцессов с целью удаления гнойного содержимого и предотвращения распространения гнойно-воспалительного процесса на окружающие органы и ткани. Предпочтение стоит отдавать менее инвазивным процедурам, если это возможно: например, вместо открытого промывания брюшной полости лучше применять чрескожное дренирование.
2. Удаление очагов инфицированных мёртвых тканей. В случае инфицированного панкреонекроза (некроза поджелудочной железы) предлагается поэтапный подход, а не полное удаление инфицированной ткани [12] [13] .
3. Удаление инородных тел в организме. Внутрисосудистые катетеры, дренажи, забытые марлевые салфетки и другие предметы являются благоприятной средой для роста и развития патогенных микроорганизмов и усложняют работу иммунной системы организма [14] .
Прогноз. Профилактика
Прогноз. Достижения в области изучения сепсиса, улучшение надзора и мониторинга, оперативное начало терапии и поддержка поражённых органов снизили смертность от сепсиса до 20-30 % [15] . Однако многочисленные исследования показали, что пациенты, которые выживают после сепсиса, все равно подвержены повышенному риску летального исхода в последующие месяцы и годы. Те, кто выживает, часто имеют нарушение физических или нейрокогнитивных функций, расстройства настроения и низкое качество жизни [15] .
Профилактика. Рекомендации для предупреждения сепсиса:
- повышение иммунитета (закаливание, регулярные прогулки на свежем воздухе и др.);
- своевременное лечение травм, различных ранений и воспалительных заболеваний;
- соблюдение стерильности при хирургических манипуляциях, инфузионной терапии, внутримышечных инъекциях и т. д.;
- своевременное обращение в больницу при травмах, ранах и других заболеваниях.
Источник