- Вросший ноготь – причины, симптомы, способы лечения, профилактика
- Что такое вросший ноготь?
- Причины врастания – почему это происходит
- Симптомы
- Методы лечения
- Преимущества метода
- Недостатки метода
- Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
- Преимущества метода
- Недостатки метода
- Полное удаление ногтевой пластины
- Другие методы лечения
- Самостоятельное лечение в домашних условиях и народными средствами
- Консервативные методы лечения
- Методы профилактики
- Где удалить?
- Лечение опухоли почки
- Куда обратиться
- Симптомы опухоли почки
- Типы опухолей почек
- Диагностика
- Лечение доброкачественных новообразований
- Лечение злокачественных новообразований
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.

Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
- Травма – может быть получена при педикюре (даже неудачный отрыв небольшого заусенца может вызвать отек валика, а это спровоцирует врастание), прямая травма (удар, ушиб).
- Ношение тесной, неудобной обуви, особенно с узким «носом» и высоким каблуком.
- Крупный (врожденно) околоногтевой валик – одна из серьезных причин, которая, несмотря на многочисленные операции, может вызывать повторные врастания (рецидивы). Решить проблему помогает пластика околоногтевого валика – будет описана ниже.
- Плоскостопие – при отклонении первого пальца кнаружи наблюдается избыточное давление на валик со стороны второго пальца.
- Беременность и послеродовой период – по статистике в это время увеличивается вероятность врастания, по-видимому, это связано с временным изменением осанки и установок стопы.
- Грибковые поражения ногтей – деформируют ноготь и увеличивают риски заболевания.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.

Преимущества метода
- Малая травматичность.
- Быстрая реабилитация – болевой синдром после операции выражен мало, нормально ходить можно уже на следующий день, рана заживает за 5 – 7 дней.
- Низкая вероятность рецидива – за счет обработки фрагмента ростковой зоны радиоволной или лазером, ноготь с пораженного края растет меньше, уменьшается вероятность повторного врастания.
Недостатки метода
- Не удаляется избыточный околоногтевой валик при его наличии.
- Применим не во всех учреждениях (требуется наличие в операционной радиоволновой или лазерной установки).
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
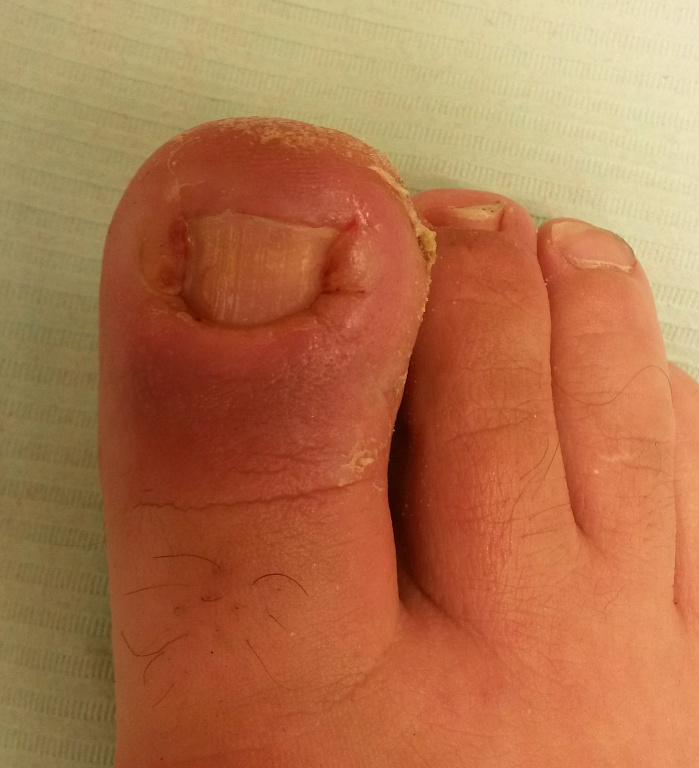
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
- Практически 100% гарантия от рецидива.
- Быстрая реабилитация – швы снимают на 7 – 8 сутки, к этому времени рана полностью заживает.
- Может эффективно применяться даже при самых «запущенных» ситуациях.
Недостатки метода
- Более выраженный болевой синдром 2 – 3 дня после операции (впрочем, боли хорошо снимаются анальгетиками).
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
- Длительность лечения – на коррекцию ногтя скобами уходят недели, а иногда и месяцы, при этом результат на 100% не гарантируется, и не исключено, что в итоге все равно потребуется операция по удалению вросшего ногтя.
- Высокая стоимость. Сами по себе корректирующие устройства не очень дорогие, но за ними нужно постоянно наблюдать, что требует неоднократных визитов к специалисту, и, по совокупности стоит недешево.
- Присутствие, заметность скобы на ноге (а ее нужно носить довольно долго и можно убрать только по окончании курса лечения).
- Хорошего эффекта можно достичь, только если лечение проводит опытный специалист-подолог, таких специалистов немного, хотя берутся лечить этими методами многие, зачастую не владея должным образом методикой.
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.

Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Источник
Лечение опухоли почки
Почки – это парный орган бобовидной формы, расположенный по обе стороны позвоночника в поясничной области. Главная его функция – фильтрация крови и поддержание кислотно-щелочного равновесия плазмы. В процессе фильтрации происходит выведение из организма шлаков, продуктов азотистого обмена, лишней жидкости и разнообразных токсинов (в том числе и лекарственной природы) и т. д. Образующаяся при этом моча через мочеточники попадает в мочевой пузырь, после чего выводится наружу. Почки подвержены разнообразным заболеваниям, в число которых входят и опухоли. Такие новообразования представляют собой продукт патологического разрастания тканей и могут иметь как доброкачественную, так и злокачественную природу. К основным причинам появления опухолей в почках относят:
- наследственные факторы;
- сбои в иммунной системе организма;
- продолжительный контакт с канцерогенами;
- прием некоторых лекарственных препаратов;
- вредные привычки (курение, систематическое употребление алкоголя);
- воздействие радиации.
Куда обратиться
В урологическом центре филиала № 1 ФГКУ «ГВКГ им. академика Н. Н. Бурденко» проводится терапия различных заболеваний мочеполовой сферы, в том числе лечение и хирургическое удаление опухоли почки различной этиологии. Главными плюсами нашего многопрофильного стационара являются:
- большой опыт в терапии такого рода заболеваний: наше урологическое отделение стало самостоятельной структурной единицей еще в 1974 году;
- современное оборудование и инструментарий: техническое оснащение стационара позволяет нам проводить весь спектр диагностических и лечебных процедур, включая малоинвазивные операции на почках;
- профессиональные сотрудники с большим стажем: у нас работают врачи высших квалификационных категорий, многие из них имеют научные степени в области медицины;
- комфортабельные палаты, в которых есть все необходимое для восстановления после хирургического вмешательства.
Симптомы опухоли почки
В ряде случаев при опухоли в почке (особенно на ранних стадиях) симптоматика может отсутствовать. Новообразование обнаруживается случайно в процессе обследования, проводимого по иным причинам. Одними из наиболее распространенных проявлений опухолей в почке являются:
- гематурия (кровь в моче);
- ощущение комка внутри живота;
- боли в фалангах пальцев и под ребрами;
- уплотнения в животе, которые могут прощупываться вручную (обычно свидетельствуют о поздних стадиях опухоли, когда операционное вмешательство малоэффективно);
- потеря в весе;
- анемия;
- отклонения в анализах мочи;
- высокий уровень кальция в крови;
- субфебрильная температура, озноб, дрожь;
- чувство сильной усталости, снижение иммунитета.
Типы опухолей почек
Доброкачественные опухоли. Данный тип новообразований локализуется как в паренхиме почек (фиброма, аденома, липома и т. д.), так и в почечной лоханке (ангиома, лейомиома). В целом доброкачественные опухоли относятся к редко выявляемым новообразованиям. Их доля составляет около 7,2 % от всех регистрируемых опухолей почек. 5,4 % из них имеют эпителиальное, а 1,8 % – мезенхимальное происхождение. Этиология и патогенез доброкачественных новообразований в почках в настоящее время остаются неизвестными.
Первичные злокачественные опухоли. На долю злокачественных новообразований приходится около 92,8 % всех выявленных опухолей почек. Они также могут образоваться как в паренхиме (липоангиосаркома, почечно-клеточный рак и т. д.), так и в лоханках почек (плоскоклеточный рак, саркома лоханки и т. д.). К наиболее распространенным формам заболевания относят почечно-клеточную форму (около 80 %). Выделяют следующие стадии развития злокачественных новообразований.
- Первая. Опухоль не распространяется за пределы почки. Соседние органы и лимфатические узлы не поражены. Выживаемость при лечении на этой стадии, согласно медицинским данным, – 82 % и выше.
- Вторая. Опухоль все еще находится в пределах фасции, но прорастает в почечную капсулу. Поражаются близлежащая клетчатка и надпочечник, соседние органы и лимфатические узлы не затронуты. Выживаемость при лечении на этой стадии – от 74 %.
- Третья. Новообразование выходит за пределы органа: прорастает в почечную или нижнюю полую вену, метастазирует в лимфатические узлы почечной пазухи. Соседние органы не поражены. Выживаемость при лечении на этой стадии – 53 %.
- Четвертая. Опухоль дает отдаленные метастазы, поражены соседние органы (селезенка, кишечник и т. д.). Выживаемость при лечении на данной стадии – от 8 %.
Вторичные злокачественные опухоли. Образуются в почках при генерализированной форме рака. Метастазы в этот орган обычно дает рак щитовидной железы, легких, кишечника и матки. Чаще всего метастазы определяются в двух почках сразу.
Диагностика
Большинство новообразований в почках без труда выявляются в процессе ультразвукового исследования. Поэтому при появлении крови в моче и других симптомов, свидетельствующих о возможном наличии опухоли, пациенту незамедлительно показано УЗИ. Процедура рекомендуется и в профилактических целях, особенно людям старшей возрастной группы. Результаты УЗИ почек во многом определяются уровнем подготовки врача, осуществляющего процедуру. Поэтому в нашем центре этим исследованием занимаются только высококлассные специалисты. При обнаружении опухоли в почке проводится еще ряд уточняющих обследований для определения тактики лечения и объема операции:
- МРТ с контрастным усилением для визуализации магистральных сосудов;
- пункционная биопсия почки для определения типа опухоли;
- кавография, аортография и селективная артериография почек с целью выявления опухолевых тромбов и определения типа васкуляризации опухоли;
- рентгенография и компьютерная томография черепа, позвоночника и легких для выявления возможных метастазов рака почки в другие органы и ткани. В случае подозрения на метастатические поражения костей пациенту показано радионуклидное сканирование, позволяющее уточнить диагноз.
Лечение доброкачественных новообразований
Лечение опухолей почки доброкачественного типа включает в себя как хирургические операции, так и консервативные методы. Если размер опухоли составляет менее 3 см, рекомендуется наблюдение с контрольными исследованиями через 6–12 месяцев. При быстром увеличении новообразования в почке или изменении ультразвуковой картины показано хирургическое удаление опухоли. Аденомы средних размеров (более 3 см) рассматриваются как потенциально злокачественные новообразования. При обнаружении такой опухоли почки операция рекомендуется немедленно. При решении вопроса относительно объема хирургического вмешательства учитываются данные гистологических исследований. При подтверждении доброкачественного характера опухоли рекомендуется органосохраняющая операция – резекция новообразования в пределах здоровых тканей. При обнаружении признаков перерождения опухоли возможно удаление всей почки и последующая комбинированная терапия.
Лечение злокачественных новообразований
Лечение рака почки зависит от возраста и общего состояния пациента, а также стадии развития опухоли. Чаще всего используются следующие методы.
Хирургическая операция. Удаление новообразований в почке при помощи оперативного вмешательства является золотым стандартом в медицине. Своевременное проведение процедуры обеспечивает благополучный исход в подавляющем большинстве случаев. Главное условие – удаление опухоли в тот период, когда она находится на начальных стадиях. Такие операции на почке нередко носят щадящий органосохраняющий характер: проводится только резекция опухоли в пределах здоровых тканей. При значительных размерах новообразования выполняется удаление всей почки (нефрэктомия). Данная операция может быть выполнена как открытым способом, так и лапароскопическим. В настоящее время удаление почки чаще осуществляется по открытой методике. Прогнозируется, что по мере развития эндоскопических технологий доля лапароскопических операций будет возрастать.
Консервативные методы. Такие методы могут быть как основными, так и вспомогательными (в рамках терапии после хирургического вмешательства). Рак почки, в отличие от большинства онкологических заболеваний, почти не поддается лучевой и химиотерапии. Поэтому, если у пациента имеются общие противопоказания к операции на почке или хирургическое удаление злокачественного новообразования невозможно, используются прочие консервативные методы. К ним относится гормональная терапия и иммунотерапия. Также применяется артериальная эмболизация, позволяющая уменьшить размеры новообразования в почке. Последняя методика может использоваться и в рамках подготовки к операции хирургического удаления опухоли.
Злокачественные новообразования в почке – серьезный диагноз. Но он вовсе не приговор. Самое главное в таких случаях – как можно быстрее начать лечение и выбрать для этого действительно квалифицированных специалистов. Для получения консультации по поводу удаления новообразования в почке, можно позвонить по телефону 8 (499) 390-37-39, заказать обратный звонок или оставить заявку через сайт, заполнив форму, представленную на странице.
Источник


