- Поллиноз
- Поллиноз — что это такое?
- Причины поллиноза
- Симптомы поллиноза
- Диагностика поллиноза
- Как и чем лечить поллиноз у взрослых и детей
- Диета при поллинозе
- Опасность поллиноза
- Группа риска сезонного поллиноза
- Профилактика поллиноза
- Поллиноз (сенная лихорадка) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы поллиноза
- Патогенез поллиноза
- Классификация и стадии развития поллиноза
- Осложнения поллиноза
- Диагностика поллиноза
- Лечение поллиноза
- Прогноз. Профилактика
Поллиноз
Поллиноз — что это такое?
Поллиноз — это сезонная аллергическая реакция на пыльцу, которая может проявляться конъюнктивитом, ринитом, астмоидным бронхитом или дерматитом. Для нее характерны заложенность носа, воспаление слизистых оболочек глаз, кашель, удушье, кожные высыпания.
Чаще аллергический поллиноз диагностируется у детей, лиц молодого возраста. Болезнь является циклической: в период воздействия аллергена на организм — обостряется, после его исчезновения — переходит в стадию ремиссии.
Самый распространенный аллерген при поллинозе — это пыльца ветроопыляемых растений (сорных трав, злаковых, деревьев). В зависимости от периода их цветения аллергологи выделяют три формы заболевания:
В отдельных случаях пациенты имеют повышенную чувствительность ко всем видам пыльцы. Тогда аллергическая симптоматика у них сохраняется с мая по сентябрь.
Причины поллиноза
Поллиноз у детей и взрослых — следствие сенсибилизации (высокой чувствительности) к воздействию конкретного фактора внешней среды — пыльце трав или деревьев. Мелкая пыльца, попадая на слизистые оболочки и кожу больного, вызывает специфическую реакцию организма.
Обострение наблюдается в период цветения «провоцирующего растения». Так, весенний поллиноз (апрель, май) наблюдается у лиц, не переносящих пыльцу ольхи, орешника, березы, дуба; летний (июнь, июль) — у реагирующих на цветение пырея, лисохвоста, тимофеевки, овсяницы. Осенний поллиноз проявляется у людей, которые имеют аллергию на пыльцу лебеды, полыни, амброзии.
Степень выраженности клинических проявлений определяется погодными условиями. При сильном ветре симптоматика становится ярко выраженной, во время дождя — ослабевает, так как пыльца оседает. В случае, когда поллиноз проявляется параллельно с аллергическими пищевыми реакциями, диагностируется перекрестная аллергия.
Симптомы поллиноза
Сезонный поллиноз развивается в два этапа. Болезнь начинается с:
- зуда в носу, ушах, глотке или области трахеи;
- отека век;
- непрерывного чихания;
- насморка.
После появляется аллергический конъюнктивит, слезотечение, светобоязнь, ощущение песка в глазах.
Вторая стадия наблюдается через 6-8 часов после возникновения первых симптомов. Для нее характерны:
- гипертермия;
- крапивница;
- затрудненное дыхание;
- контактный/атопический дерматит.
Отделяемое из глаз становится гнойным. Возможно развитие атопического/контактного дерматита, отека Квинке, воспаления наружных половых органов, цистита.
Нередко поллиноз сопровождается пыльцевой интоксикацией, к признакам которой относятся:
- повышенная раздражительность;
- утомляемость;
- приступы мигрени;
- снижение аппетита;
- депрессия.
При проглатывании пыльцы может возникнуть тошнота, рвота, боль в животе.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика поллиноза
Диагностика сезонного поллиноза включает в себя:
- осмотр больного, в ходе которого врач выслушивает жалобы, оценивает степень выраженности симптомов и особенности их проявления;
- анамнез заболевания. Определяется, в какое время проявляются симптомы. Период, указанный пациентом, соотносится с перечнем растений, цветущих в это время;
- анамнез жизни. Врач-аллерголог спрашивает, в каких условиях работает больной, имеются ли у него вредные привычки, непереносимость каких-либо лекарственных препаратов, страдает ли кто-то из родственников от поллиноза на амброзию или пыльцу других растений;
- исследование функции внешнего дыхания. Актуально, если пациент жалуется на приступы удушья, затрудненное дыхание. Позволяет оценить проводимость дыхательных путей, емкость легких и другие важные параметры;
- исследование крови на антитела IgE (иммуноглобулины класса Е, которые отвечают за борьбу с аллергическими реакциями);
- аллергическое кожное тестирование. На кожу пациента наносят аллергены — вещества, вызывающие аллергическую реакцию и воспринимаемые организмом как чужеродные. Для этого кожные покровы царапают специальным инструментом (скарификатором) и сверху обрабатывают составами, содержащими аллергены. Также возможно введение последних в организм путем выполнения прик-тестов (неглубоких уколов). После по покрасневшим зонам определяют, на какие аллергены организм реагирует наиболее остро;
- цитологическое исследование из носовой полости. Проводится при сезонном поллинозе носа. В ходе диагностики выявляется повышенное содержание эозинофилов;
- определение уровня аллерген-специфически хIgE в сыворотке крови. Осуществляется, когда кожное тестирование не способно точно определить аллерген (например, если группа предполагаемых веществ, вызывающих аллергию, большая);
- общий анализ крови. При аллергии показывает высокое содержание эозинофилов.
При осмотре офтальмологом могут быть обнаружены признаки воспаления конъюнктивы (отек/покраснение слизистой оболочки глаза). На консультации у отоларинголога может быть выявлено покраснение носа, воспаление глотки, наличие слизистого отделяемого из носа.
Как и чем лечить поллиноз у взрослых и детей
Лечение поллиноза предусматривает прекращение контакта с аллергеном. Для этого больному рекомендуется:
- не выходить на улицу (особенно в ветреную погоду);
- не открывать окна в доме;
- использовать специальные очистители воздуха, улавливающие пыльцу растений;
- отказаться от приема в пищу продуктов, которые могут способствовать развитию перекрестной аллергии при поллинозе.
Если течение болезни легкое, больному назначают антигистаминные лекарства:
- Азеластин, Левокабастин — местно;
- Фексофенадин, Астемизол, Лоратадин — внутрь.
При болезни средней степени тяжести необходимо использовать глюкокортикостероиды местного действия:
- Флутиказон;
- Триамцинолон;
- Беклометазон;
- Мометазон и др.
Если выражены симптомы бронхиальной астмы, лечение поллиноза проводится с помощью ингаляционных глюкокортикостероидных лекарств. Однако их следует применять с осторожностью, если поллинозу сопутствуют грибковые, бактериальные или вирусные инфекции, иммунные нарушения.
Тяжелое течение аллергического заболевания предусматривает комбинированный прием антигистаминных препаратов и глюкокортикостероидов. При заложенности носа могут закапываться капли Нафазолин, Оксиметазолин, Ксилометазолин (лечение ими не должно превышать одну неделю, иначе может возникнуть аллергический ринит). При значительном сужении носовых ходов показано хирургическое лечение (криодеструкция, лазер), во время которого осуществляется частичное удаление носовых раковин.
К самому эффективному способу борьбы с поллинозом врачи относят специфическую иммунотерапию, проводимую одновременно с приемом антигистаминных лекарственных средств. Она предусматривает введение в организм возрастающих доз аллергена. В результате чувствительность к веществам, вызывающим поллиноз, постепенно снижается.
Лечение поллиноза народными средствами
Лечение поллиноза в домашних условиях может осуществляться с помощью народных рецептов. Согласно отзывам людей, страдающих от данного вида аллергической реакции, наилучших результатов помогают добиться следующие травяные сборы:
- 6 ст.л. корня солодки, 3 ст.л. цветков калины соединить с 2 ст.л. девясила, 2 ст.л. лекарственного шалфея, 2 ст.л. мяты перечной, 5 ст.л. полевого хвоща. Травы перемешать. 2 ст.л. сбора залить стаканом кипящей воды. Настаивать 8 часов. Процедить. Пить по 1/4 стакана 3 раза в день. Растительный сбор помогает избавиться от отека носовых пазух, насморка, вызванных поллинозом;
- соединить 1 ч.л. корневища болотного аира, 1 ч.л. корневища лапчатки прямостоячей, 4 ч.л. травы зверобоя, 1 ч.л. корней окопника лекарственного. Перемешать. 2 ст.л. травяной смеси залить стаканом кипятка. Кипятить на медленном огне 5 минут. Процедить. Полоскать полученным лекарством горло и промывать нос;
- смешать 2 ст.л. травы зверобоя, 1 ст.л. цветков пижмы, 3 ст.л. корней окопника, 2 ст.л. травы очанки ростковой. Кипятить 1 ст.л. сбора, залитого стаканом кипящей воды, 10 минут. Процедить. Полоскать средством горло, промывать нос.
Также больным поллинозом рекомендуется:
- пить свежевыжатый сок сельдерея по 3 ч.л. 3 раза в день;
- пить за полчаса до еды перед каждым приемом пищи по полстакана сока, приготовленного из двух яблок, трех морковок, двух соцветий цветной капусты;
- накапать на кусочек сахара 5 капель укропного масла и рассасывать его за полчаса до еды перед каждым приемом пищи (минимум 3 раза в день);
- пить по 100 мл отвара, сделанного из листьев крапивы (залить 2 ст.л. измельченных листьев стаканом кипятка и настоять);
- измельчить 4 луковицы, залить их литром холодного кипятка и пить полученный настой по несколько глотков на следующий день перед едой.
Диета при поллинозе
Диета при поллинозе на амброзию и пыльцу других растений предусматривает исключение из рациона определенных продуктов питания. Дело в том, что в некоторых случаях реакция на пыльцу имеет такие же симптомы, как и пищевая аллергия (перекрестная пищевая аллергия). Употребление в пищу «не тех» блюд приводит к сильному ухудшению самочувствия.
Чтобы понять, какие продукты являются опасными для каждого конкретного больного, следует изучить нижеприведенную информацию.
При аллергии на сорные травы (полынь, подсолнечник, календулу, амброзию, цикорий и др.), желательно оказаться от употребления специй, зелени, растительного масла, горчицы, баклажанов, арбуза, кабачков, халвы, семечек, дыни, напитков, при приготовлении которых использовалась полынь (например, бальзамы, вермуты). Также следует быть осторожным с чесноком, медом, цитрусовыми, бананами, морковью. Вред здоровью способны причинить такие лекарственные растения, как пижма, полынь, мать-и-мачеха, одуванчик, ромашка, тысячелистник, календула.
При аллергии на пыльцу деревьев (ольха, яблоня, береза, орешники др.) можно ожидать аллергию от употребления орехов, моркови, некоторых фруктов и ягод (груш, яблок, вишни, черешни, маслин, киви, оливок, абрикосов), укропа, сельдерея, петрушки, березового сока. Также желательно исключить негативное воздействие на организм помидоров, огурцов, картофеля и лука. При лечении различных заболеваний нельзя пользоваться лекарственными ольховыми шишками, березовыми почками и листьями.
При аллергии на пыльцу злаковых трав (пшеницы, ржи, кукурузы, ковыля, овса) симптомы поллиноза могут усугубиться после употребления в пищу пива, хлебобулочных изделий, хлебного кваса, кофе, какао, копченой колбасы, каш (кукурузной, ячменной, ржаной, овсяной, рисовой).Осторожнее следует быть с цитрусовыми и клубникой.Из лекарственных трав рекомендуется отказаться от использования мятлика, лисохвоста, пырея, овсяницы, ковыля, тимофеевки, ржи, проса, ячменя, овса, кукурузы, риса, пшеницы.
Опасность поллиноза
Поллиноз может привести к развитию:
- воспалительного заболевания слизистой оболочки глаз (бактериального конъюнктивита);
- воспалению роговицы и слизистой глаз (кератоконъюнктивита);
- анафилактическому шоку (реакция, угрожающая жизни пациента, которая возникает, когда аллерген воспринимается иммунной системой как чужеродное вещество).
Если больному, у которого возник анафилактический шок, не будет оказана грамотная медицинская помощь, возможен летальный исход. Поэтому назвать поллиноз абсолютно безопасным заболеванием нельзя.
Группа риска сезонного поллиноза
Наиболее часто поллинозом болеют женщины. При этом у сельских жителей болезнь встречается гораздо реже.
Решающую роль в возникновении патологии принадлежит наследственной предрасположенности. Так, если от аллергии на пыльцу страдают оба родителя, вероятность возникновения ее симптомов у ребенка составляет 50%, если один из родителей — 25%. Если же никто в семье поллинозом не болеет, риск заболеть поллинозом снижается до 10%.
Чаще сталкиваются с аллергическими реакциями дети, которые с раннего возраста находятся в среде, загрязненной аллергенами, болеют вирусными заболеваниями и плохо питаются. Если вы стали замечать у ребенка аллергические реакции, необходимо как можно раньше прийти на прием в любой медицинский центр аллергологии.
Профилактика поллиноза
Профилактические меры, позволяющие предотвратить развитие поллиноза, предусматривают:
- отказ от поездок на природу во время цветения растения, на пыльцу которого есть аллергия;
- проветривание помещения через форточку, завешенную влажной тканью;
- отъезд на время цветения в населенный пункт, расположенный в другой климатической зоне;
- промывание глаз и полоскание горла с целью вымывания аллергенных веществ;
- сушка вещей после стирки в закрытом помещении.
Также необходимо исключить контакт с химическими веществами, табачным дымом. В сезон цветения растения-аллергена желательно принимать лекарственные препараты, направленные на устранение симптомов поллиноза.
Источник
Поллиноз (сенная лихорадка) — симптомы и лечение
Что такое поллиноз (сенная лихорадка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воронцова О. А., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Поллиноз, или сенная лихорадка (Hay fever) — это сезонное заболевание, которое обусловлено повышенной чувствительностью к пыльце различных растений.
Основные проявления поллиноза — воспаление слизистых оболочек, преимущественно дыхательных путей и глаз, связанное с периодом цветения определённых растений. Теоретически аллергическая реакция может существовать на пыльцу любого растения, но, как правило, её провоцирует пыльца ветроопыляемых растений. На Земле несколько тысяч распространённых видов растений, и только около 50 из них производят аллергенную пыльцу. Растения с яркой окраской и приятным запахом редко вызывают аллергию.
Сегодня процент населения земного шара, страдающего от поллиноза, варьирует от 0,2% до 39%. Заболеваемость поллинозом во всём мире удваивается каждые 10 лет, чаще болеют лица от 10 до 40 лет. Сезонный аллергический ринит очень распространён в подростковом возрасте. По данным международных исследований, он затрагивает 40% молодых людей в США. [1] [2] Как правило, начинается он уже в 8-11 лет. Мальчики болеют в детстве чаще, чем девочки, но к совершеннолетию данные по заболеваемости выравниваются между полами. [3]
На распространённость поллинозов влияет ряд факторов:
- природно-климатические условия (распространённость поллиноза значительно выше в южных регионах);
- распространённость тех или иных видов растений и степень их аллергенной активности;
- экологические условия (городские жители болеют в 6 раз чаще).
Пыльца — это мужские половые клетки растений, которые представлены множеством пыльцевых зёрен, имеющих особенности, которые опытным глазом можно различить, рассматривая пыльцу под микроскопом (различная конфигурация, размеры, шипы, гребни, валики, поры), специфические для конкретных видов растений. Диаметр пыльцевых зерен аллергенных растений составляет в среднем от 20 до 60 мкм.
Учёт концентрации пыльцы в воздухе называется пыльцевым мониторингом, во многих крупных городах России он проводится, а данные размещаются на сайте в открытом доступе.
Среди наиболее распространённых растений пыльца берёзы обладает наиболее выраженной аллергенной активностью. И для возникновения симптомов совсем не обязательно находиться в лесу или парке. Мелкая пыльца этого дерева разлетается на десятки километров.
Пыльца аллергенных представителей злаковых трав имеет диаметр 20-25 мкм.
Наиболее аллергенные злаки в России:
- тимофеевка;
- ежа сборная;
- овсяница луговая;
- мятлик луговой (эта неприметная травка с «колосками» растёт практически на любом естественном газоне).
Сорняки также являются ветроопыляемыми, и их пыльца разносится на большие расстояния. К ним относятся сложноцветные:
- амброзия;
- ромашковые (полынь);
- маревые (марь белая, перекати-поле);
- лебеда.
Наиболее выраженной аллергенной активностью обладает пыльца полыни и амброзии.
Аллерген пыльцы полыни может вызывать перекрёстные реакции (реакции на иные аллергены со сходной структурой) с аллергенами пыльцы амброзии, подсолнечника, одуванчика, мать-и-мачехи, берёзы.
В средней полосе России пыление растений происходит в течение трёх основных периодов:
- весеннего, когда наибольшей аллергенной активностью обладает пыльца берёзы, ольхи, орешника, дуба, ясеня. К слову сказать, примерно в этот период цветет и тополь, но его пыльца малоаллергенна;
- раннего летнего (первая половина календарного лета), когда пылят злаковые травы (ежа, тимофеевка, овсяница и др.);
- позднего летнего (конец лета и ранняя осень) — пыление сорных трав: полыни, лебеды, подорожника, на Юге — амброзии. [4]
Грамотный опрос специалиста аллерголога-иммунолога может ощутимо сузить перечень планируемых лабораторных исследований. В европейских странах с диагностикой несколько сложнее, потому как пыление разных растений происходит практически одновременно.
Расхожее мнение пациентов о существовании аллергии на тополиный пух не совсем верно, так как в период образования этого пуха совпадает с периодом максимальных концентраций пыльцы трав, а пух лишь является переносчиком этих пыльцевых зёрен, как бы наматывая их на себя, и транспортирует их, сам являясь лишь механическим раздражителем.
Симптомы поллиноза
Пыльцевая аллергия проявляет себя всеми признаками воспаления — покраснением, отёком, зудом, обильными отделениями слизистого характера [4] , а также:
- зудом и покраснением глаз (конъюнктивы и склеры);
- слезотечением (отделяемое конъюнктивы глаз изначально прозрачное, а затем, из-за присоединения инфекции, может быть и гнойным, густым);
- светобоязнью;
- ощущением «песка» в глазах (чаще наблюдается поражение обоих глаз, но в разной степени);
- заложенностью носа;
- сильным зудом в области носа и носовой части глотки;
- чиханием с отделением жидкого носового секрета (вплоть до мучительных приступов; приступы чихания могут чередоваться с приступами почти полной заложенности носа; интенсивность симптомов ринита ночью обычно больше, чем днем);
- болью в ушах, если в процесс вовлекаются слуховые трубы;
- хриплым голосом;
- повышением чувствительности к раздражителям: холоду, резким запахам, дорожной и домашней пыли;
- кашлем;
- хрипами в грудной клетке;
- приступами удушья (одно из самых тяжёлых проявлений поллиноза — бронхиальная астма).
Более редкие симптомы поллиноза:
- сыпь на коже, зуд;
- боль в горле;
- боли в животе, изжога;
- жидкий стул;
- боль в сердце.
Все перечисленные жалобы, как правило, сочетаются с жалобами общего характера (головной болью, слабостью, быстрой утомляемостью, общим недомоганием, головокружением, сонливостью, снижением памяти, повышением температуры, что в ряде случаев трактуется как проявления острого респираторного заболевания). [5]
Для поллиноза характерно улучшение состояния пациента в дождливые, пасмурные, безветренные дни, чего не происходит при ОРВИ и ОРЗ.
Патогенез поллиноза
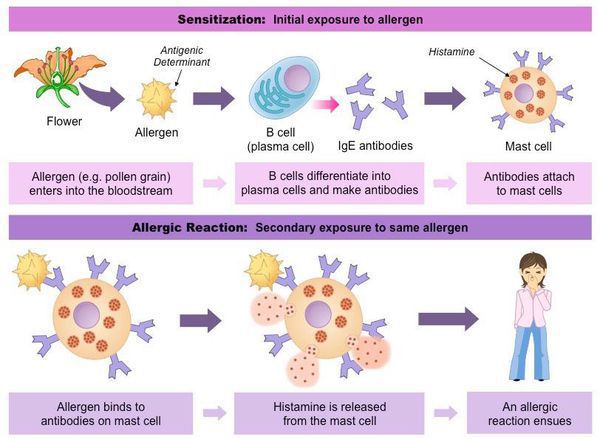
В основе патогенеза поллиноза лежит аллергическая реакция немедленного типа. После того, как аллерген попадает на слизистую оболочку какого-либо органа (большая часть оседает на слизистой носа), вырабатываются антитела (иммуноглобулины Е), которые, соединяясь с аллергенами (пыльцой растений) при повторном попадании, вызывают igE-зависимую активацию тканевых базофилов (тучных клеток). В результате происходит выброс ряда биологически активных веществ: гистамина, лейкотриенов, простагландинов, брадикининов, фактора активации тромбоцитов.
Возникает аллергическая воспалительная реакция: увеличивается образование слизи, снижается функция мерцательного эпителия дыхательных путей. Гистамин расширяет кровеносные сосуды, вследствие чего снижается кровяное давление. Из-за того, что расширяются артериолы мозга, повышается давление спинно-мозговой жидкости и появляется головная боль. При повышении концентрации гистамина в крови на коже может появиться крапивница (сыпь), повыситься температура тела, возможно затруднение дыхания из-за отёка слизистой оболочки дыхательных путей и спазма гладких мышц. Отмечается частое сердцебиение (тахикардия), повышенное слюноотделение и т. п. Этим действием гистамина объясняется значительная часть общих симптомов поллиноза. [6]
Классификация и стадии развития поллиноза
Общепринятой классификации поллиноза сегодня не существует. По выраженности симптомов и их влиянию на качество жизни пациентов различают 3 вида течения поллиноза:
- лёгкое (симптомы слабовыражены, не доставляют беспокойства, потребность в терапии минимальна);
- средней тяжести (ощутимый дискомфорт, снижение работоспособности, нарушение сна, значительное снижение качества жизни пациентов);
- тяжёлое течение поллиноза (приводит к нетрудоспособности и отрицательно сказывается на качестве жизни). [7]
Осложнения поллиноза
Несвоевременная диагностика и лечение риноконъюнктивальной формы поллиноза (когда вовлекаются только структуры носа и глаз) может привести к бронхиальной астме либо ухудшить течение уже имеющейся. Среди осложнений — нарушения слуха, разрастание слизитой носа (формирование полипов), что в дальнейшем может потребовать оперативного вмешательства.
Длительно сохраняющаяся отёчность слизистой носовых ходов и постоянное дыхание через рот у маленького ребёнка может привести к характерному выражению лица с приподнятой верхней губой и формированию неправильного прикуса в дальнейшем. Нарушение носового дыхания ощутимо снижает внимание детей и может повлечь за собой снижение успеваемости у школьников.
Диагностика поллиноза
Сегодня известно очень много методов исследования для диагностики поллиноза. Все они взаимодополняемые, сложно ориентироваться на какой-то один параметр или одно отклонение от нормы при обследовании.
Самым основным и самым важным является сбор анамнеза: детальный расспрос пациента о симптомах, их выраженности, длительности, ранее принимаемых лекарственных препаратах по этому поводу и оценка их эффективности, по мнению больного. Периодичность жалоб, разница в самочувствии при смене места пребывания, региона (например, резкое улучшение самочувствия в командировке, в отпуске). Уточняется, есть ли среди кровных родственников кто-то с аллергическими заболеваниями — это повышает риск возникновения подобных заболеваний. Грамотный расспрос позволяет в дальнейшем минимизировать финансовые затраты на поиск причинного аллергена, обойтись без промежуточных анализов.
При внешнем осмотре обращают на себя внимание так называемые «классические» симптомы — «аллергический салют», «аллергические очки», отёчность под глазами, постоянно приоткрытый рот, «шмыгание» носом, покраснение вокруг крыльев носа. [7]
К базовым лабораторным показателям относятся общий анализ крови, где косвенным признаком аллергических изменений в организме человека будет повышение уровня эозинофилов, общего иммуноглобулина Е (igE), или более современный показатель — эозинофильный катионный белок.
Большими помощниками аллерголога-иммунолога являются оториноларингологи (лор-врачи), которые при осмотре могут чётко описать количество, характер носового секрета, цвет слизистой. Наличие искривления перегородки носа может объяснить, почему одна половина носа пациента дышит хуже, полипы носа лор в большинстве случаев видит без спецоборудования. В среднем ухе может обнаружить жидкость или другие признаки дисфункции слуховой трубы. На усмотрение лора проводится эндоскопическое исследование лор органов (осмотр с помощью гибкого эндоскопа) или компьютерная томография придаточных пазух носа (очень информативное лучевое (рентгеновское) исследование, где структуры носа можно посмотреть «послойно», на срезах).
При наличии клиники со стороны глаз может потребоваться консультация офтальмолога.
Изучение мазков и смывов из полости носа позволяет различить ринит аллергический или инфекционный. При аллергическом характерна эозинофильная инфильтрация, в то время как при бактериальной инфекции выявляются нейтрофилы. Наиболее информативны мазки, взятые под контролем эндоскопа, а не взятые «вслепую» из ноздри.
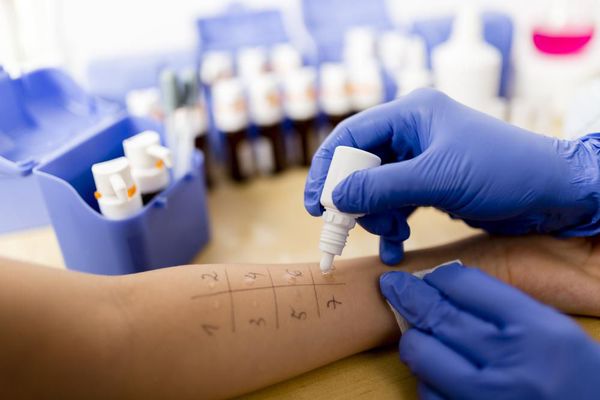
Для точного определения действующего аллергена проводят кожное тестирование с набором пыльцевых аллергенов, распространённых в местности проживания пациента. Аллергические кожные пробы выполняют в период, когда контакт с пыльцой полностью отсутствует. [8] Это простой и быстрый тест, но у него имеются ограничения и противопоказания:
- период обострения основного заболевания;
- крапивница или астматические приступы;
- приём антигистаминных препаратов;
- применение в лечении системных гормонов (например, Преднизолон);
- ОРВИ, грипп, тяжёлые заболевания сердечно-сосудистой системы, печени, почек и других органов;
- беременность;
- туберкулёзный процесс любой стадии.
На определённым способом травмированную кожу предплечья (например, скарификатором) наносят водно-солевой экстракт аллергенов и спустя 20 минут оценивают реакцию кожи на эту «провокацию», делая выводы. Временная экспозиция аллергена на коже «требует» от пациента неподвижности (нужно спокойно посидеть), что ограничивает проведение данной диагностики у маленьких детей.
Определение специфических иммуноглобулинов Е (igE)
Можно провести диагностику, не травмируя кожу, по анализу крови. Пациенту для этого нужно лишь сдать кровь из вены. Далее в лаборатории проводится анализ (радиоизотопный, хеминилюминесцентный или иммуноферментный)
Молекулярная аллергология — это самый современный метод диагностики аллергических заболеваний, позволяет повысить точность диагноза и прогноза при аллергии и играет важную роль в 3-х ключевых моментах:
- дифференцирование истинной сенсибилизации и перекрёстной реактивности у полисенсибилизированных пациентов (если аллергические проявления имеются сразу на несколько аллергенов);
- оценка риска развития острых системных реакций вместо слабых и местных при пищевой аллергии, что уменьшает необоснованное беспокойство пациента;
- выявление причинных аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ).
Наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Результаты всех этих тестов (кожных и лабораторных) обязательно должны сопоставляться с клиникой болезни, так как наличие сенсибилизации к аллергенам необязательно сопровождается клиническими проявлениями.
Лечение поллиноза
Поллиноз лечится в амбулаторно-поликлинических условиях.
Основные виды терапии поллинозов:
- предупреждение контакта с аллергеном;
- фармакотерапия;
- аллерген-специфическая иммунотерапия;
- обучение пациента.
Предупреждение контакта с аллергеном
Элиминация аллергенов уменьшает выраженность проявлений поллиноза и потребность в медикаментозном лечении. Общеизвестными мероприятиями являются:
- переезд на время цветения причинно-значимых растений в другую климатическую зону;
- исключение из рациона перекрёстно-реагирующих продуктов;
- проведение ежедневной влажной уборки;
- использование специальных фильтров, например, тонкой очистки воздуха НЕРА, которые задерживают до 99,97% всех частиц размерами от 0,3 мкм и более;
- для пациентов с аллергическим конъюнктивитом не лишены смысла рекомендации по ношению солнцезащитных очков с целью механической защиты в качестве препятствия при попадании пыльцы на конъюнктиву. Кроме того, следует прекратить ношение контактных линз на период цветения «виновного» растения;
- местное применение солевых растворов на слизистую носа приводит к разведению и удалению аллергена;
- использование слезозаменителей (препараты типа «искусственная слеза») способствуют увлажнению поверхности глаз и вымыванию аллергена.
Фармакотерапия
Объём медикаментозной терапии и выбор лекарственных средств зависит от выраженности клинических проявлений и определяется только врачом.
В перечне препаратов по данному заболеванию фигурируют:
- Антигистаминные препараты (Н1-блокаторы предупреждают выброс новых порций гистамина и наиболее эффективны в целях предупреждения аллергических реакций немедленного типа). Выделяют I и II поколение данных препаратов. Растворы для инъекций есть только I поколения, II — таблетированные. Есть и местные — капли для носа и глаз;
- Деконгестанты (более привычное название сосудосуживающие). Обеспечивают краткосрочное сужение сосудов и, соответственно, уменьшение отёка слизистой. Данная категория препаратов может применяться очень краткосрочно ввиду имеющегося «феномена отмены» — воспаления и сухости после прекращения терапии. Они неэффективны при тяжелых аллергических заболеваниях;
- Кромоны для лечения аллергического ринита и конъюнктивита. Используются местно. Сегодня в основном применяются в педиатрии;
- Топические глюкортикостероиды(ГКС) могут применяться в нос, глаза и бронхи (в виде дозированных ингаляций аэрозоля или порошка);
- Антагонисты лейкотриеновых рецепторов — относительно новый класс средств. Уменьшают выраженность аллергического воспаления;
- Барьерный методприменяется с целью предотвращения «прилипания» аллергенов на слизистую носа;
- Ингаляционная терапия применяется в случае вовлечения бронхов в аллергическую реакцию, при обструкции бронхов. Используют бронхорасширяющие средства (бета2-агонисты) и ГКС.
Специфическая иммунотерапия (АСИТ, СЛИТ) имеет целью снижение специфической чувствительности конкретного больного к конкретному причинному аллергену. [9] Это достигается введением аллергена, начиная с малых доз, с постепенным их увеличением. Данная терапия может проводиться водно-солевыми аллергенами, адъювантными аллерговакцинами (подкожные инъекции). Также есть препараты для сублингвального (подъязчычного) применения: капли или таблетки, в составе которых есть определённая доза аллергена. АСИТ будущего — это накожные методы, притом сразу с несколькими аллергенами, но пока об этом приходится только мечтать и врачам, и пациентам.
Прогноз. Профилактика
Нельзя недооценивать клинику аллергических состояний, так как с течением времени симптомы могут усугубиться, а объём требуемой медикаментозной терапии — ощутимо увеличиться. Целесообразно провести профилактику прогрессирования заболевания, к примеру, предотвратить формирование бронхиальной астмы. [11] [12]
В целях профилактики лицам с поллинозом можно порекомендовать ряд мероприятий:
- избегать прогулок в парках и лесах в период цветения «виновного» растения. По возвращению с улицы по возможности принять душ или умыться, смыв аллергены с кожи и волос. Для защиты глаз носить солнцезащитные очки;
- соблюдать аналлергенную диету с исключением продуктов питания, имеющих сходную аллергенную структуру с причинным растением (перекрёстная аллергия). Однозначно отказаться от мёда;
- при проветривании помещения на оконный проём можно разместить влажную ткань (марлю), которая будет собирать на себя пыльцевые зерна, но периодически её нужно будет прополаскивать;
- отказаться от проветривания в жаркие дни, либо делать это в ночное время в промежутке 3-5 часов ночи, когда концентрация пыльцы в воздухе существенно ниже;
- установить приточную вентиляцию с НЕРА фильтрами;
- применять очистители воздуха (есть в ассортименте в магазинах бытовой техники);
- проводить влажную уборку жилого помещения, минимизировать «мягкие» поверхности в доме, квартире (ковры, мягкая мебель, портьерные шторы удерживают в себе аллергены, в том числе пыльцевые);
- не планировать оперативные вмешательства или посещение стоматолога в период активного пыления растений;
- отказаться от лечения фитопрепаратами (в составе которых есть травы).
Есть понятие «предсезонная профилактика», когда врач заблаговременно назначает ряд лекарственных препаратов, которые уменьшают выраженность клинических проявлений в период цветения растения-аллергена. В любом случае, чтобы подобрать перечень требуемых мероприятий, объём лекарственной терапии и тактику ведения каждого конкретного пациента, необходимо обратиться за консультацией к аллергологу-иммунологу.
Источник