- Лечение мужского бесплодия: методы, возможности и эффективность
- Как проводят лечение бесплодия у мужчин
- Хирургическое лечение
- Как определить эффективен ли выбранный метод лечения мужского бесплодия
- Лечение мужского бесплодия в Москве в клинике Dr. AkNer
- Бесплатная консультация
- Комплексная диагностика урологических и андрологических заболеваний «Check-up»
- Цены на услуги
- Лицензии
- Как проводят лечение бесплодия у мужчин
- Хирургическое лечение
- Как определить эффективен ли выбранный метод лечения мужского бесплодия
- Лечение мужского бесплодия в Москве в клинике Dr. AkNer
- Современные возможности лечения мужского бесплодия
- Общие аспекты мужского бесплодия
- Этиология и патогенез
- Лечение обязательно должно исходить из этиопатогенеза заболевания
- СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
- Cекреторная форма
- Экскреторно-токсическая
- Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
- ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
- Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам
- Выделим несколько основных групп:
- Следует выделить 2 основных источника бактериального инфицирования.
Лечение мужского бесплодия: методы, возможности и эффективность
В 4 из 10 пар невозможность зачатия связана с мужским бесплодием. Это так называемый мужской фактор. В последние пару десятилетий врачи отмечают стойкое ухудшение качества и количества сперматозоидов в эякуляте, что и ведет к снижению фертильности. Причин очень много, и они могут сильно отличаться: от воспалений в области малого таза до генетических аномалий и даже приема некоторых лекарств. Лечение мужского бесплодия обязательно учитывает природу его возникновения – только воздействуя на нее, можно получить положительные результаты.

Как проводят лечение бесплодия у мужчин
К терапии приступают после комплексной диагностики, в ходе которой врач определяет причину бесплодия. В зависимости от нее мужчине назначают процедуры и лекарственные препараты. Это могут быть:
- Антибактериальные препараты в случае бесплодия на фоне инфекционных заболеваний.
- Нестероидные противовоспалительные средства (НПВС). Помогают устранить воспаления в органах малого таза.
- Иммуномодулирующие лекарства. Укрепляют иммунитет после приема антибиотиков.
- Поливитаминные комплексы с витаминами A и E. Принимаются курсами по 2-3 недели с перерывами в течение 2-3 месяцев. Они укрепляют вновь образовавшиеся сперматозоиды, производят антиоксидантный эффект.
- Минеральные комплексы с цинком и селеном. Оказывают благоприятное воздействие на сперматогенез.
- Препараты, улучшающие микроциркуляцию: Трентал, Курантил, Солкосерил. Помогают улучшить кровоснабжение яичек.
Особенно важна антиоксидантная терапия, которая помогает улучшить качество сперматозоидов. Кроме витаминов A и E, цинка и селена, в нее могут быть включены:
- L-карнитин и L-аргинин;
- фолиевая кислота;
- коэнзим Q
При аутоиммунных нарушениях используют гормональные методы лечения мужского бесплодия. Препараты с половыми гормонами применяются строго по показаниям, поскольку они сильно влияют на эректильную функцию. Чтобы укрепить физиологический барьер между кровеносными сосудами и семенными протоками, назначаются глюкокортикоиды: преднизолон или гидрокортизон.
При бесплодии, которое появилось не слишком давно, а еще после операций на репродуктивных органах назначают комплексные препараты:
- Трибестан,
- Профертил,
- Спермактин,
- Спеман,
- Геримакс Премиум.
Указанные препараты принимают в течение 3 месяцев – это срок обновления сперматозоидов. Выводы об успешности лечения делают только после окончания курса.
Хирургическое лечение
Оперативное вмешательство назначается, если бесплодие вызвали:
- Обтурация (непроходимостью канальцев). Корректируется при помощи таких вмешательств, как тубловазостомия, вазовазостомия, трансуретральная резекция.
- Варикоцеле (варикозом вен семенного канатика). Проводится микрохирургическая операция Мармара для удаления расширенных вен мошонки.
Вне зависимости от причины бесплодия обязательной частью лечения выступает коррекция образа жизни. Мужчине необходимо:
- ограничить влияние на организм негативных факторов (высоких температур, излучения, курения, алкоголя и пр.);
- соблюдать принципы здорового питания;
- вести активный образ жизни;
- придерживаться регулярной половой жизни (2-3 раза в неделю);
- избавиться от лишнего веса (окружность талии в среднем должна быть не больше 94 см).
Как определить эффективен ли выбранный метод лечения мужского бесплодия
После прохождения лечебного курса паре рекомендуют придерживаться регулярной половой жизни – 2 половых акта в неделю. Если в течение 3-4 месяцев зачатие не произошло, то мужчине назначают стимуляцию выработки сперматозоидов с помощью медикаментов. После этого 2-3 цикла подряд в период овуляции женщине проводят искусственную инсеминацию.
К такому методу прибегают, как правило, при иммунологической природе бесплодия. Суть процедуры во введении спермы в полость матки. Это позволяет исключить контакт сперматозоидов с шеечной слизью, в которой могут содержаться антитела против спермиев (при шеечном факторе бесплодия у женщин).
Если ни один из методов лечения не принес нужного результата, прибегают к репродуктивным технологиям. Это ЭКО-ИКСИ со спермой самого мужчины или донора (при отсутствии в ней сперматозоидов).
Лечение мужского бесплодия в Москве в клинике Dr. AkNer
Как одна из ведущих клиник лечения мужского бесплодия мы предлагаем наиболее современные, эффективные и безопасные методы лечения. Мы работаем до достижения результата – зачатия и рождения здорового ребенка. Для каждого пациента подбирается индивидуальная схема терапия, основанная на результатах тщательно проведенной диагностики.
Если при регулярной половой жизни в течение года и отсутствии бесплодия у женщины беременность не наступила, не стоит терять время. Необходимо сразу обратиться к специалисту, поскольку, чем раньше начать профессиональное лечение мужского бесплодия, тем больше шансов у пары стать родителями. Современные методы позволяют справиться с проблемой даже на первый взгляд в безнадежных случаях. Чтобы начать свой путь к выздоровлению, свяжитесь с нами по телефонам 8 (495) 098-03-03, 8 (926) 497-44-44 или через онлайн-форму.
Бесплатная консультация
Комплексная диагностика урологических и андрологических заболеваний «Check-up»
- Первичная консультация врача уролога-андролога
- Осмотр наружных половых органов
- Пальцевое ректальное исследование
- УЗИ почек, мочевого пузыря, предстательной железы, семенных пузырьков, органов мошонки, полового члена, эходопплерография
- Уретроцистоскопия
- Урофлоуметрия с определением остаточной мочи
- Спермограмма. Исследование секрета простаты или 4-х стаканная проба по Meares-Stamey
- Анализы на:
- Хламидия трахоматис
- Микоплазма гениталиум
- Микоплазма хоминис
- Уреаплазма уреалитикум
- Трихомонас вагиналис
- Нейссерия гонорея
- Гарднерелла вагиналис
- Кандида альбиканс
- Вирус простого герпеса 1, 2 типа (герпес генитальный, ВПГ)
- Цитомегаловирус
- ВПЧ 16,18,31,33,35,39,45,51,52,56,58,59
- Вирус Эпштейна-Барр
- Сифилис
- Гепатит В
- Гепатит С
- ВИЧ
- ПСА
- Индекс здоровья простаты
- Бактериологический посев спермы, секрета простаты, мочи
- Гормональный профиль
Цены на услуги
Лицензии
В 4 из 10 пар невозможность зачатия связана с мужским бесплодием. Это так называемый мужской фактор. В последние пару десятилетий врачи отмечают стойкое ухудшение качества и количества сперматозоидов в эякуляте, что и ведет к снижению фертильности. Причин очень много, и они могут сильно отличаться: от воспалений в области малого таза до генетических аномалий и даже приема некоторых лекарств. Лечение мужского бесплодия обязательно учитывает природу его возникновения – только воздействуя на нее, можно получить положительные результаты.

Как проводят лечение бесплодия у мужчин
К терапии приступают после комплексной диагностики, в ходе которой врач определяет причину бесплодия. В зависимости от нее мужчине назначают процедуры и лекарственные препараты. Это могут быть:
- Антибактериальные препараты в случае бесплодия на фоне инфекционных заболеваний.
- Нестероидные противовоспалительные средства (НПВС). Помогают устранить воспаления в органах малого таза.
- Иммуномодулирующие лекарства. Укрепляют иммунитет после приема антибиотиков.
- Поливитаминные комплексы с витаминами A и E. Принимаются курсами по 2-3 недели с перерывами в течение 2-3 месяцев. Они укрепляют вновь образовавшиеся сперматозоиды, производят антиоксидантный эффект.
- Минеральные комплексы с цинком и селеном. Оказывают благоприятное воздействие на сперматогенез.
- Препараты, улучшающие микроциркуляцию: Трентал, Курантил, Солкосерил. Помогают улучшить кровоснабжение яичек.
Особенно важна антиоксидантная терапия, которая помогает улучшить качество сперматозоидов. Кроме витаминов A и E, цинка и селена, в нее могут быть включены:
- L-карнитин и L-аргинин;
- фолиевая кислота;
- коэнзим Q
При аутоиммунных нарушениях используют гормональные методы лечения мужского бесплодия. Препараты с половыми гормонами применяются строго по показаниям, поскольку они сильно влияют на эректильную функцию. Чтобы укрепить физиологический барьер между кровеносными сосудами и семенными протоками, назначаются глюкокортикоиды: преднизолон или гидрокортизон.
При бесплодии, которое появилось не слишком давно, а еще после операций на репродуктивных органах назначают комплексные препараты:
- Трибестан,
- Профертил,
- Спермактин,
- Спеман,
- Геримакс Премиум.
Указанные препараты принимают в течение 3 месяцев – это срок обновления сперматозоидов. Выводы об успешности лечения делают только после окончания курса.
Хирургическое лечение
Оперативное вмешательство назначается, если бесплодие вызвали:
- Обтурация (непроходимостью канальцев). Корректируется при помощи таких вмешательств, как тубловазостомия, вазовазостомия, трансуретральная резекция.
- Варикоцеле (варикозом вен семенного канатика). Проводится микрохирургическая операция Мармара для удаления расширенных вен мошонки.
Вне зависимости от причины бесплодия обязательной частью лечения выступает коррекция образа жизни. Мужчине необходимо:
- ограничить влияние на организм негативных факторов (высоких температур, излучения, курения, алкоголя и пр.);
- соблюдать принципы здорового питания;
- вести активный образ жизни;
- придерживаться регулярной половой жизни (2-3 раза в неделю);
- избавиться от лишнего веса (окружность талии в среднем должна быть не больше 94 см).
Как определить эффективен ли выбранный метод лечения мужского бесплодия
После прохождения лечебного курса паре рекомендуют придерживаться регулярной половой жизни – 2 половых акта в неделю. Если в течение 3-4 месяцев зачатие не произошло, то мужчине назначают стимуляцию выработки сперматозоидов с помощью медикаментов. После этого 2-3 цикла подряд в период овуляции женщине проводят искусственную инсеминацию.
К такому методу прибегают, как правило, при иммунологической природе бесплодия. Суть процедуры во введении спермы в полость матки. Это позволяет исключить контакт сперматозоидов с шеечной слизью, в которой могут содержаться антитела против спермиев (при шеечном факторе бесплодия у женщин).
Если ни один из методов лечения не принес нужного результата, прибегают к репродуктивным технологиям. Это ЭКО-ИКСИ со спермой самого мужчины или донора (при отсутствии в ней сперматозоидов).
Лечение мужского бесплодия в Москве в клинике Dr. AkNer
Как одна из ведущих клиник лечения мужского бесплодия мы предлагаем наиболее современные, эффективные и безопасные методы лечения. Мы работаем до достижения результата – зачатия и рождения здорового ребенка. Для каждого пациента подбирается индивидуальная схема терапия, основанная на результатах тщательно проведенной диагностики.

Если при регулярной половой жизни в течение года и отсутствии бесплодия у женщины беременность не наступила, не стоит терять время. Необходимо сразу обратиться к специалисту, поскольку, чем раньше начать профессиональное лечение мужского бесплодия, тем больше шансов у пары стать родителями. Современные методы позволяют справиться с проблемой даже на первый взгляд в безнадежных случаях. Чтобы начать свой путь к выздоровлению, свяжитесь с нами по телефонам 8 (495) 098-03-03, 8 (926) 497-44-44 или через онлайн-форму.
Источник
Современные возможности лечения мужского бесплодия
Общие аспекты мужского бесплодия
Мужское бесплодие — это патологическое состояние спермы, при котором мужчина становится неспособен зачать ребенка независимо от возможности совершения полового акта.
Бесплодие в семьях составляет 15-20% всех браков. Брак считается бесплодным, если в семье в течение 1 года регулярной половой жизни супругов (без предохранения) не наступает беременности. Актуальность данной проблемы относительно семьи трудно переоценить, тем более что, каждый четвертый развод происходит по причине бесплодия мужа или жены. В связи с этим обследование семейной пары по поводу бесплодия должно быть обоюдным и комплексным: мужа обследует уролог-андролог, жену — гинеколог (по возможности гинеколог-репродуктолог). Немаловажным является тот факт, чтобы андролог и гинеколог были проинформированы относительно обследования и лечения обоих супругов. Надо заметить, что конечный результат терапии бесплодия в браке во многом зависит от обьективности обследования супругов и точности установленного диагноза, а также важнейшим звеном является совместная работа и личные контакты врачей-специалистов, участвующих в лечении.
Важнейшим фактором для определения мужского фактора при бесплодии в семейной паре является выбор времени начала обследования, наиболее обьективной схемы обследования мужчины и рациональных методов лечения при необходимости. Многие семейные пары начинают переживать уже после нескольких месяцев отсутствия беременности, и в таких ситуациях не стоит продолжать ожидать наступления беременности без обследования мужа. Обследование мужчины должны проводиться всякий раз, когда пациенты обращаются с основной жалобой на невозможность зачатия. Такое обследование должно быть неинвазивным и недорогим. Интересно отметить, что в половине случаев первичного бесплодия, когда обследовалась и лечилась только жена, в спермограмме у мужа обнаруживались патологические изменения, которые могли стать причиной инфертильности.
Фертильность или оплодотворяющая способность мужчины зависит от свойств его спермы, количества и качества содержащихся в ней сперматозоидов. Сперма, эякулят (еjасulаto- извержение) — представляет собой смесь секретов яичек и их придатков, а также придаточных желез полового тракта мужчин (семенных пузырьков, предстательной железы, желез Купера и Литтре), выделившаяся при половом сношении или мастурбации. Она мутная, белесоватая опалесцирующая с желтоватым оттенком вязкая масса, состоящая из семенной жидкости (плазмы) и сперматозоидов. В состав семенной жидкости эякулята входят секреты предстательной железы и семенных пузырьков, желез Купера и Литтре. Объем эякулята зависит от индивидуальных особенностей мужчины, частоты и регулярности половых сношений. В норме количество эякулята колеблется в пределах 1-6 мл. Семя здорового мужчины имеет щелочную реакцию; его рН колеблется в пределах от 7,0 до 7,6, благодаря чему обеспечиваются нормальная подвижность сперматозоидов, их выживаемость в кислой среде влагалища женщины, где рН составляет 4,5. Активная подвижность сперматозоидов, обусловленная щелочной реакцией спермы (рН которой примерно 7,5), помогает им достигнуть матки. Зрелый и морфологически нормальный сперматозоид двигается поступательно в прямолинейном направлении, благодаря чему и происходит его встреча с женской яйцеклеткой. В 1 мл эякулята у здорового мужчины содержится от 15 до 100 млн. сперматозоидов. В нормальной сперме обычно имеется 50% и более подвижных форм сперматозоидов, от 15 до 20% неподвижных их форм, 60% и более — зрелых форм сперматозоидов. В эякуляте наряду с нормальными сперматозоидами всегда имеются аномальные, морфологически измененные формы (примерно 15-20%). Также, в семенной жидкости содержатся различные биохимические вещества, нормальная концентрация которых обеспечивает жизнеспособность и движение сперматозоидов: белки, ряд аминокислот, остаточный азот, углеводы (глюкоза, фруктоза, инозит), органические кислоты, лимонная кислота, органические основания (спермин), ферменты (фосфатаза, гиалуронидаза). Значение некоторых из этих веществ для жизнеспособности сперматозоидов доказано однозначно и не подвергается сомнению. Например, фруктоза, вырабатывающаяся в семенных пузырьках, крайне необходима сперматозоидам в качестве энергетического субстрата для проявления их подвижности. Такое вещество, как лимонная кислота, синтезирующаяся в простате, способствует разжижению эякулята, активации фермента гиалуронидазы, которая, в свою очередь, способствует своевременному проникновению спермиев в зрелую яйцеклетку.
Этиология и патогенез
По современным представлениям в репродуктологии выделяют 4 формы мужского бесплодия.
- Секреторное бесплодие, связанное с заболеванием яичек
- Экскреторное бесплодие, не связанное с заболеванием яичек.
- Смешанная форма бесплодия — сочетание секреторной и экскреторной форм.
- Идиопатическое бесплодие — состояние, когда беременность не наступает при отсутствии заболеваний половой сферы.
Первичная секреторная патология яичек может быть обусловлена врожденными пороками развития половых органов (аномалии яичек, крипторхизм, варикоцеле, синдром Клайнфельтера, синдром Дель Кастильо), отдаленными последствиями оперативного лечения (грыжесечение, орхидопексия, операции при гидроцеле и др.), инфекционно-воспалительными заболеваниями (осложненное течение эпидемического паротита в виде орхита , эпидидимит, туберкулез и др.), нарушениями алиментарного фактора (недостаточное питание, голодание), воздействием ионизирующего излучения, профессиональных интоксикаций (ртутные, фосфорные, алкоголь, и др.). Вторичные поражения яичек тесно взаимосвязаны с патологическими изменениями в тех железах, которые находятся в тесных гормональных взаимоотношениях с яичками, гипофизе, надпочечниках, щитовидной железе.
Экскреторные варианты мужского бесплодия встречаются намного чаще, чем секреторные формы и, как правило, его причинами могут становится хронические воспалительные заболевания или пороки развития половых желез, придатков яичек и семявыносящих протоков (уретриты, простатиты, везикулиты, эпидидимиты, фуникулиты, деферентиты, кисты, опухоли, стриктуры, отдельные формы гипоспадии и др.). Смешанные (экскреторно-токсические) варианты бесплодия носят многолетний приобретенный характер и, как правило, их необходимо рассматривать в контексте патологических изменений спермы в следствии инфекционно-воспалительных заболеваний малого таза.
Лечение обязательно должно исходить из этиопатогенеза заболевания
Консервативное лечение бесплодия является нелегким и достаточно долгим процессом, требующим терпения не только от врача, но и от семейной пары. Общеукрепляющие принципы терапии включают устранение профессиональных вредностей, нормализацию ритма сна и отдыха, занятия спортом, рациональное питание, ограничение алкоголя. При лечении воспалительных заболеваний мужских половых органов необходимо учитывать, что для того, чтобы добиться санации и восстановления оплодотворяющей способности спермы — порою необходимы несколько месяцев беспрерывного лечения
Консервативная терапия экскреторного и смешанных (экскреторно-токсических) форм бесплодия более перспективна, чем его секреторные формы, и во многих клинических случаях, при условии адекватного и комплексного лечения приводит к положительному результату. Если доказано наличие сперматогенеза в яичках — процесс лечения начинается с устранения экскреторно-токсических причин. Лечение идиопатического бесплодия является самым трудоемким и долгим . Режим половой жизни при бесплодии имеет свои особенности: половая жизнь без презерватива возможны в течение 3-4х дней до, после и во время предполагаемой овуляции у жены; в остальное время — использование только презерватива во избежание контакта кожи и слизистых половых органов жены со спермой мужа. При лечении верифицированного гипогонадизма часто обоснованным является применение гормонов типа гонадотропинов. С целью компенсации гипофункции передней доли гипофиза назначают препараты ФСГ (фолликулостимулирующий гормон). При недостаточности ФСГ назначают сывороточный гонадотропин и его аналоги, нередко в комбинации с препаратами тестостерона и витаминов. Если верифицирована недостаточность, назначают препараты ХГЧ, который по своему биологическому действию близок к ЛГ (лютеинизирующему гормону аденогипофиза). Его дают в течение 1,5-2 мес, проводя при необходимости (строго по показаниям) 2-4 курса стимуляции в год. При первичном гипогонадизме вследствие врожденного заболевания яичек (синдром Клайнфелтера, Дель Кастильо и др.) прогноз неблагоприятный, в таких случаях супружеским парам рекомендуется подумать о усыновлении ребенка. При безуспешности консервативной терапии или абсолютных показаниях со стороны одного из супругов нередко ставится вопрос о необходимости применения методик ВРТ.
Профилактические меры патоспермии требует проведения обширной санитарно-просветительной работы со стороны педиатров, детских урологов-андрологов, родителей. Основной мерой профилактики является раннее выявление и своевременное лечение расстройств и заболеваний половой сферы. Хирурги-урологи, выполняющие операции в пахово-мошоночной области должны помнить об отрицательном действии на сперматогенез нарушенного кровоснабжения яичек, поэтому такие операции должны выполняться строго по показаниям и максимально неинвазивно по отношению к сосудисто-нервным пучкам, имеющих отношение к яичкам. Адекватная терапия в детском и юношеском возрасте таких инфекционных заболеваний как: эпидемический паротит, токсоплазмоз, бруцеллёз и др. — является физиологической гарантией сохранения и функционирования сперматогенного эпителия яичек в репродуктивном возрасте.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
Cекреторная форма
Наиболее трудным и сложным для лечения является секреторная форма мужского бесплодия, в основе которого лежат различные формы гипогонадизма.Среди них первичный (гипергонадотропный) гипогонадизм составляет 97-98%, и только 2-3% — вторичный (гипогонадотропный) гипогонадизм. В целом, истинно секреторные нарушения сперматогенеза составляют около 10 % в структуре мужского бесплодия.
Эффективность и прогноз лечения секреторной формы полностью зависит от исходного состояния сперматогенного эпителия яичек к началу лечения.
- Полностью бесперспективными в плане восстановления фертильности являются врождённые, генетически детерминированные формы первичного гипогонадизма (синдром Клайнфельтера, синдром Дель Кастильо, синдром анорхизма, патология полового аппарата, связанная с нарушением половой дифференцировки).
- Прогностически благоприятными в плане восстановления репродуктивного потенциала являются приобретённые первичные формы гипогонадизма. Приобретённые до пубертатного периода ( вследствии травмы яичек, лучевой терапии, перенесенного орхита или эпидидимита и др.) такие формы гипогонадизма клинически протекают с тяжёлыми изменениями спермограммы вплоть до азооспермии или олигозооспермии IV степени. В дальнейшем, при условии сохраненного потенциала сперматогенного эпителия, при адекватной гормонотерапии и обязательном динамическом наблюдении функции яичек — у части пациентов возможно получить увеличение количества сперматозоидов. Улучшение количественных параметров спермограммы при этом наблюдается лишь в 20-25% случаев, отсутствие положительных сдвигов нередко наблюдается при олигозооспермии III-IV степени. Консервативное лечение при первичном гипогонадизме должно проводиться 2-3-х месячными курсами с интервалами, не более года.
Вторичный гипогонадизм встречается намного реже первичного и отдельные его формы, как врождённые (врождённый пангипопитуитаризм, гипофизарный нанизм), так и приобретённые, клинически протекают с такой тяжёлой общесоматической и неврологической симптоматикой, что пациенты менее всего озабочены проблемой возможного бесплодия. Заместительная терапия гонадотропными гормонами является патогенетической и, нередко, дает определенные положительные изменения в спермограмме в большинстве случаев.
Низкая эффективность консервативного лечения секреторного мужского бесплодия объясняется изолированностью, замкнутостью половых желез, как автономной саморегулирующейся системы. Окончательное формирование половых желез, их созревание и функционирование достигается к 16-18 годам. Именно поэтому фармакологическое или иное вмешательство в эту систему у взрослого мужчины (проводимое даже под скрупулезным клинико-лабораторным контролем) зачастую не даёт положительных результатов. Воздействию извне препятствует наличие гематотестикулярного барьера в яичках, который завершает своё развитие к 13-14 годам и полностью изолирует сперматоциты от внешних неблагоприятных влияний. До формирования гематестикулярного барьера, то есть до 13-14 лет — сперматогенный эпителий беззащитен и чувствителен к любому вредному внешнему воздействию и способен дегенерировать. Это и является причиной возникновения необратимых патоморфологических изменений в яичках при воздействии вредных влияний в эмбриогенезе или допубертатном периоде.
Этим объясняется и низкая эффективность консервативного лечения секреторного бесплодия у взрослого. Таким образом, возрастает необходимость своевременной его профилактики в детском возрасте (препубертатном возрасте).
Экскреторно-токсическая
Основополагающими принципами лечения инфекционно-токсической (экскреторное) формы бесплодия является последовательная этапность терапии:
- 1 этап — комплексное противовоспалительное лечение, включающее этиопатогенетическую и специфическую терапию, направленную на восстановление трофики и полноценного функционирования придаточных половых желез.
- 2 этап — стимуляция подвижности сперматозоидов с помощью витаминов, незаменимых аминокислот, биостимуляторов, ферментов, улучшающих обменно-энергетические процессы в половых железах. При наличии гипоандрогении — не исключено проведение курса стимуляции гонадотропинами с целью коррекции.
- 3 этап — с учетом широкого распространения в настоящее время урогенитальных вирусных инфекций, таких как цитомегаловирусная инфекция, вирус простого герпеса I и II типа — необходимо проведение адекватного противовирусного курса. Эти вирусные инфекции способны передаваться половым путем. В спермиологии есть термин — вирусное инфицирование сперматозоидов. Влияние мочеполовых вирусов на оплодотворяющую способность спермы до сих пор дискутируется, однако, надо заметить, что ЦМВ и ВПГ I и II типа способны пожизненно персистировать в ткани яичка, и окончательно их роль с точки зрения возможных репродуктологических проблем не выяснена до сих пор.
Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
Почти в 30-40% случаев мужского бесплодия имеет место сочетанное (смешанная форма) бесплодие, при котором патогенез гипогонадизации и патоспермии обусловлен морфологическими изменениями яичек (врождённого или приобретённого генеза), а с другой стороны — следствием длительнотекущего воспаления придаточных половых желез (приобретённый метаболический гипогонадизм).
В случае, если в клинической картине сочетанного бесплодия преобладают секреторные нарушения, то наряду с комплексной противовоспалительной терапией назначается стимуляция сперматогенеза (витамин Е, биостимуляторы, в дальнейшем гормонотерапия). В тех случаях сочетанного бесплодия где преобладает инфекционно-токсический (экскреторный) компонент — гормонотерапия целесообразна (при необходимости) лишь после проведения адекватной комплексной противовоспалительной терапии.
Гормонотерапия может использоваться только с целью коррекции уже имеющейся доказанной андрогенной недостаточности или для поддержания сексуальной функции в случае её нарушения. Семейная пара, состоящая в таком бесплодном браке, обязательно нуждается в психотерапевтической подготовке к искусственному оплодотворению супруги (при наличии способности к зачатию) спермой донора. При абсолютной неспособности супруги к зачатию следует рекомендовать усыновление ребёнка.
ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
Адекватное лечение хронических воспалительных заболеваний мочеполового тракта у мужчин всегда было достаточно непростой и сложной задачей в консервативной урологии и андрологии. В последнее десятилетие наблюдается рост воспалительных заболеваний органов малого таза (уретрит, простатит, везикулит, простатовезикулит, фуникулит, эпидидимит), которые, согласно статистическим данным, являются наиболее частой причиной мужского фактора бесплодия. Если учитывать относительно небольшое количество встречающихся у мужчин истинно секреторных (врожденных) форм мужского бесплодия по отношению к приобретенным нарушениям фертильности в виде олиго- и патоспермии, то становится ясно, что главенствующую роль в снижении репродуктивного потенциала мужчин играют приобретенные хронические воспалительные заболевания малого таза. Необходимо добавить, что внешние факторы среды (экология, курение и т.д.) как серьезные причины воспалительных заболеваний малого таза несостоятельны и в исключительных случаях способны повлиять на фертильность.
Хронический вялотекущий воспалительный процесс в половых органах способствует нарушению в них кровообращения и в последующем, нарушению их функции. В дальнейшем, в течении нескольких лет реализуется каскад патофизиологических механизмов, приводящих к нарушению синтеза и освоения тестостерона и эстрогенов, дискоординации нейроэндокринных механизмов саморегуляции придаточных половых желез, прогрессированию аутоиммунных процессов и фибросклеротических изменений в тканях, нарушению процессов синтеза ряда биологически активных веществ , что в постепенном итоге приводит к:
- разнобразным формам нарушения оплодотворяющей способности сперматозоидов, например, к нарушению капацитации и акросомальной реакции. Даже при нормозооспермии, но при наличии признаков воспаления в спермограмме мужчину нельзя считать полностью фертильным.
- возникновению патоспермии, которая наблюдается у большинства пациентов.
- нарушению физико-химических свойств семенной жидкости: изменяется рН, снижается активность протеолитических ферментов, отвечающих за разжижение спермы, уменьшается концентрация лимонной кислоты, фруктозы, лизоцима, ионов цинка.
- наличие микрофлоры и бактериальных токсинов в секретах половых желез (с последующим попаданием их в сперму), приводит к агглютинации сперматозоидов.
- поражению гематотестикулярного барьера и развитию антиспермального иммунитета.
В настоящее время при определении этиологического фактора воспалительной патологии урогенитального тракта акцент делается на выявление инфекций, передающихся половым путем (бактерии, вирусы). Надо заметить, что в результате повсеместного и бесконтрольного применения антибиотиков, в том числе и в пищевых продуктах – микроорганизмы значительно сумели видоизмениться и эволюционировать в условиях мочеполовой системы макроорганизма, и зачастую, современные и чувствительные методики выявления персистирующих ИППП не дают желаемого результата в виде лабораторной идентификации возбудителя.
Существует, однако и ряд других, не менее важных, этиологических факторов в патогенезе воспалительных заболеваний малого таза, приводящих к снижению репродуктивной функции.
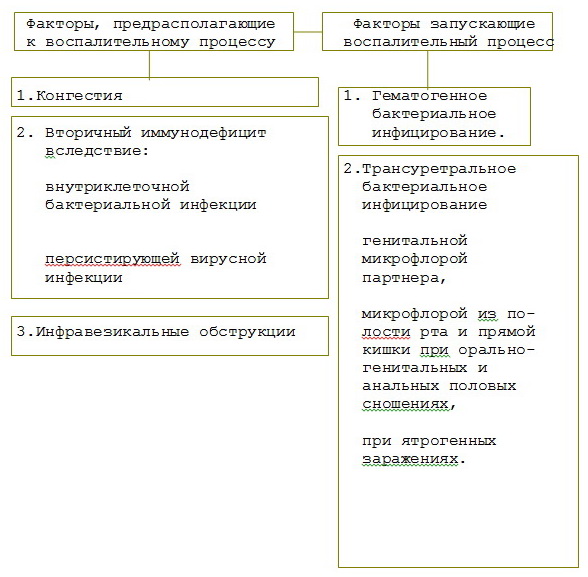
Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам
- В первом случае патогенная ИППП вызывает клинически и лабораторно выявляемый острый уретрит, который в дальнейшем приводит к возникновению восходящего воспалительного процесса. Этиопатогенетическая роль инфекции в данном случае бесспорна: при исследовании уретрального отделяемого, секрета предстательной железы, семенной жидкости выявляется лейкоцитоз и наличие ИППП; первично воспалительный процесс начинается с клинической картины уретрита.
- Второй механизм более сложный. Возникновению инфекционного воспалительного процесса в урогенитальном тракте предшествуют определенные предрасполагающие факторы.
Выделим несколько основных групп:
- К первой группе факторов относятся сосудистые и морфофункциональные изменения в тазовых органах, которые возникают вследствие застойных явлений в органах малого таза, нерегулярной половой жизни.
- Инфравезикальная обструкция также является предрасполагающей причиной инфекционного воспаления. Возникает ретроградный ток мочи в протоки и ацинусы предстательной железы во время мочеиспускания вследствие повышения внутриуретрального давления. Это может привести к инфицированию предстательной железы микрофлорой из вышележащих мочевых путей.
- Важнейшей предрасполагающей причиной воспалительного процесса урогенитального тракта является вторичный иммунодефицит, который развивается на фоне вялотекущей бактериальной внутриклеточной инфекции (хламидии, микоплазмы, уреаплазмы) и вирусной инфекции ( генитальный герпес, цитомегаловирус ). Инфицирование урогенитального тракта данными инфекциями приводит к характерному нарушению фагоцитарной активности, снижению иммуноглобулинов класса А, увеличении иммуноглобулинов класса G; нарушению Т хелперного взаимодействия, а также определенные морфофункциональные изменения в тазовых органах открывают путь к инфицированию урогенитального тракта условно-патогенной бактериальной микрофлорой.
При развитии инфекционного процесса в мочеполовом тракте по данному механизму отсутствует какая-либо клиническая картина уретрита, в соскобах из уретры будет значимо реже выявляться ИППП, однако у пациентов будет присутствовать клинически и лабораторно верифицируемый воспалительный процесс в простато-везикулярном комплексе или в органах мошонки.
При наличии вышеуказанных предрасполагающих факторов инфицирование урогенитального тракта условно-патогенной и банальной бактериальной микрофлорой принципиально возможно двумя путями: уретральным и гематогенным.
Гематогенным путем инфицирование чаще всего происходит из очагов ЛОР-патологии, при заболеваниях прямой кишки с хроническими запорами, геморрое. Инфицирование по данному пути чаще всего происходит тогда, когда в половых органах уже имеются значимые структурные изменения ( конгестия, кальцинаты, ДГПЖ ).
Более значим трансуретральный путь инфицирования вторичной бактериальной микрофлорой.
Следует выделить 2 основных источника бактериального инфицирования.
- Широкое распространение бактериального вагиноза у женщин. Зачастую, у женщин, обследованных по поводу воспалительных заболеваний половых органов, в 25% случаев выявляется бактериальный вагиноз. Причиной бактериального вагиноза является мелкая условно-патогенная палочковая флора, которая нередко приводит к инфицированию урогенитального тракта мужчин. Причиной бактериального вагиноза являются вялотекущие бактериальные и персистирующие вирусные инфекции, гормональные нарушения и другие причины, вызывающие вторичный иммунодефицит.
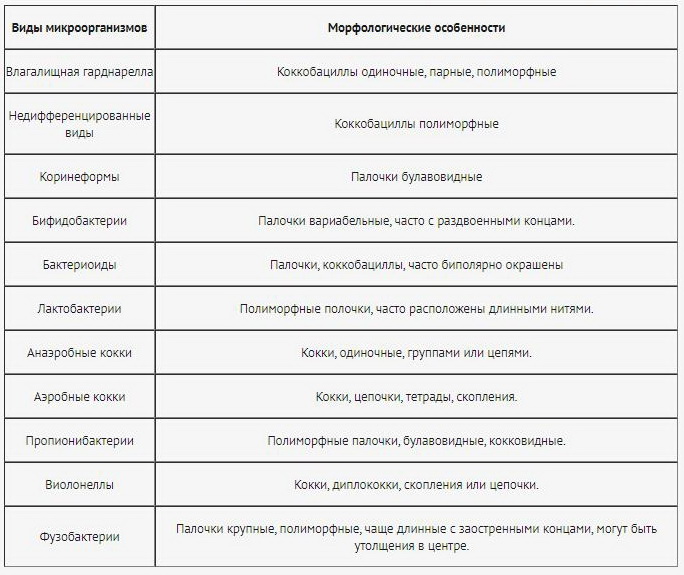
Таблица микроорганизмов, наиболее часто встречающихся в половых органах у женщин при воспалительных заболеваниях, вызванных влагалищной гарднереллой и неспорообразующими бактериями.
- 2. Распространенность оральногенитальных и анальных половых сношений также является источником инфицирования урогенитального тракта мужчин. В первом случае инфицирование происходит преимущественно стрептококковой или стафилококковой микрофлорой, во втором случае — Гр- палочковой флорой (протей, клебсиелла, кишечная палочка и т.д.)
Представлен механизм развития бактериального воспаления в урогенитальном тракте, когда его причиной не являются инфекции передаваемые половым путем.
Лечение этих заболеваний будет только в том случае успешным и окончательным, если реализуется комплексный подход, который базируется на знании этиопатогенетических механизмов воспаления, иммунореактивности на данный воспалительный процесс и функциональных изменениях в половых органах.
Акопян Нерсес Григорьевич.
Уролог, андролог, сексопатолог, кандидат медицинских наук.
Источник