- Атеросклероз сосудов нижних конечностей лечение препараты
- Характеристика заболевания и особенности его развития
- Причины развития патологии
- Проявления заболевания
- Первая стадия
- Вторая стадия
- Третья стадия (декомпенсация)
- Четвертая стадия
- Способы диагностики
- Особенности медикаментозного лечения: рекомендуемые препараты и мази
- Подходы к хирургическому лечению при атеросклеротическом поражении ног
- Преимущества обращения в Медицинский Центр эндоваскулярной хирургии
- Атеросклероз — симптомы и лечение
- Определение болезни. Причины заболевания
- Чем опасен атеросклероз
- Факторы риска атеросклероза
- Холестерин и атеросклероз
- Симптомы атеросклероза
- Атеросклероз коронарных артерий
- Атеросклероз артерий нижних конечностей
- Атеросклероз сосудов головного мозга
- Атеросклероз почечной артерии
- Патогенез атеросклероза
- Классификация и стадии развития атеросклероза
- Осложнения атеросклероза
- Диагностика атеросклероза
- Лечение атеросклероза
- Какой врач лечит атеросклероз сосудов
- Обратим ли атеросклероз сосудов
- Медикаментозное лечение атеросклероза
- Оперативное лечение. Как подготовиться к операции
- Диета
- Народные методы лечения атеросклероза
- Прогноз. Профилактика
Атеросклероз сосудов нижних конечностей лечение препараты
Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Атеросклероз нижних конечностей – заболевание, которое поражает элементы кровеносной системы, вызывая необратимые изменения их структуры. В запущенных случаях патологии возникает гангрена – отмирание тканей, связанное с нарушением кровотока и требующее ампутации пораженной ноги. Курс лечения атеросклероза сосудов нижних конечностей требует комплексного подхода: соблюдения диеты, коррекции веса, приема лекарств и витаминов.
Характеристика заболевания и особенности его развития
Развитие атеросклероза нижних конечностей связано с наличием у человека патологий и вредных привычек, которые отрицательно сказываются на показателях крови и возможности ее продвижения по сосудам.
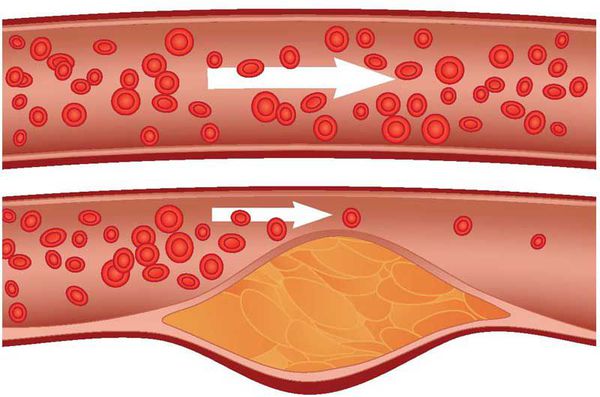
Это заболевание можно охарактеризовать как поражение крупных артерий нижних конечностей, связанное с образованием атеросклеротических бляшек на внутренних поверхностях их стенок. Такие отложения замедляют кровоток в ногах, так как частично или полностью перекрывают просвет сосудов.
Чаще всего поражаются такие артерии:
- бедренные;
- передняя большеберцовая;
- задняя большеберцовая;
- подколенные;
- общие подвздошные.
Сформировавшаяся бляшка не остается стабильной: если не исключить провоцирующие факторы, ее размеры увеличиваются вплоть до того, что образование полностью закупоривает кровеносный сосуд.
Развитие патологии происходит постепенно. Выделяют такие стадии патологического процесса:
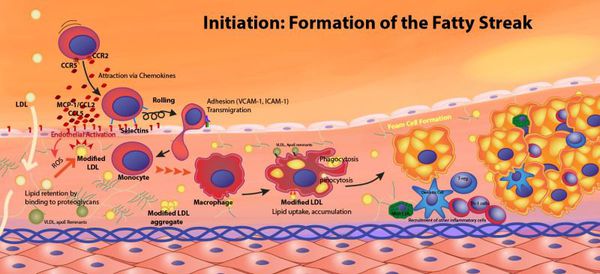
- Образование липидных пятен. Стенки артерий очагово поглощают соединения липидов. Внешне участки, которые были насыщены ими, выглядят как светло-желтые полосы. На этой стадии видимые нарушения кровотока отсутствуют, поэтому заболевание не проявляется в каких-либо симптомах.
- Формирование фиброзной бляшки (атеромы). Области липидных пятен воспаляются из-за реакции иммунной системы на происходящие изменения. В результате жиры, накопленные в стенке сосуда, распадаются, а на их месте начинает разрастаться соединительная ткань. Этот процесс называется склерозом. Формирующаяся бляшка выпячивается в просвет, препятствуя полноценному прохождению крови на этом участке.
- Образование осложненной атеромы. Это наиболее тяжелая стадия, на протяжении которой происходят патологические изменения: холестериновая бляшка постепенно распадается, а ее содержимое (жировые молекулы и клетки, окруженные соединительной тканью) проникает в кровоток. На месте разрушенной бляшки появляется эрозия. Здесь концентрируются тромбоциты и другие элементы, которые отвечают за свертывание крови. Это запускает процесс ускоренного формирования тромба. Участок поражения в структуре сосуда разрастается и утолщается, что существенно затрудняет кровообращение.
Развитие этого заболевания – длительный процесс: от появления первых изменений до возникновения начальных симптомов проходит 10-15 лет. Это затрудняет своевременное начало лечения.
Причины развития патологии
При атеросклерозе сосудов нижних конечностей провоцирующим фактором выступает нарушение липопротеинового обмена в организме, которое выражается в неспособности печени полностью переработать липопротеиды (жирные фракции). В результате эти соединения остаются в неизменном виде и попадают в кровяное русло. Жировые фракции оседают на внутренних стенках элементов кровеносной системы и провоцируют воспалительный процесс.
К причинам нарушения липопротеинового обмена, чреватого атеросклерозом, относятся:
- системные метаболические и эндокринные отклонения (сахарный диабет, нарушения функций щитовидной железы, ожирение);
- стойкое повышение артериального давления, отрицательно сказывающееся на эластичности и тонусе кровеносных сосудов;
- злоупотребление пищей, насыщенной жирами животного происхождения;
- вредные привычки (курение, алкоголизм), отрицательно влияющие на состояние артерий;
- малоподвижный образ жизни;
- повышенные физические и психоэмоциональные нагрузки;
- наследственность (особенности гормонального фона, иммунных реакций, липидного обмена в организме);
- местные факторы, вызывающие окклюзионно-стенотическое поражение кровеносных сосудов нижних конечностей (обморожения и травмы ног в анамнезе).
Мужчины страдают атеросклерозом чаще, чем женщины. Это объясняется тем, что женские половые гормоны – эстрогены – снижают активность липопротеидов низкой плотности, которые дают толчок формированию холестериновых бляшек.
Проявления заболевания
При атеросклерозе возникают специфические симптомы, причем на каждой стадии развития патологии они различаются.
Первая стадия
На начальном этапе, когда стенки артерий вбирают в себя соединения липидов, явных симптомов заболевания нет. Патология прогрессирует, так как отсутствуют предпосылки для обращения к врачу. Если выявить заболевание и заняться лечением на этом этапе, можно предотвратить опасные осложнения.
Вторая стадия
Прогрессируя, атеросклероз нижних конечностей начинает выражаться в:
- не слишком выраженных, тянущих болях в ногах, которые усиливаются при физической нагрузке или резком изменении положения тела и быстро проходят;
- ощущении тяжести, которая наблюдается в течение всего дня;
- бледности кожи на нижних конечностях, хорошей видимости сосудистых сплетений;
- замедлении роста волос.
На первой и второй стадиях развитие патологического процесса можно замедлить с помощью специальных препаратов.
Третья стадия (декомпенсация)
На этом этапе симптоматика более выражена, так как просвет артерии сужен. Больного беспокоят:
- постоянные выраженные боли в ногах, которые становятся невыносимыми в конце дня или после физической нагрузки;
- ощущение жжения кожного покрова;
- измененный цвет кожи ног: она становится сизой или фиолетовой, что связано с застоем крови в сосудах;
- кожный зуд, связанный с недостаточным питанием тканей ног;
- образование трофических язв, которые поначалу имеют небольшой размер, но постепенно становятся все шире, а затем изъявляются и разрушаются внутрь конечности;
- ослабление мышц, из-за чего больной не может нормально передвигаться. Возникает перемежающаяся хромота.
Лечение препаратами в этом случае не дает результата: требуется операция.
Четвертая стадия
Характер выраженности симптомов достигает критического уровня. Площадь трофических язв становится все больше. Через некоторое время развивается гангрена. При атеросклерозе это терминальная стадия, требующая срочного хирургического вмешательства.
Способы диагностики
Атеросклероз артерий ног диагностируют на основе таких исследований:
- биохимический анализ крови;
- липидограмма для выявления в крови липопротеидов низкой и высокой плотности;
- иммунологический анализ;
- дуплексное сканирование;
- ангиография;
- МРТ;
- ЭКГ.
Также для выявления атеросклероза нижних конечностей проводят тесты и пробы.
Один из таких способов – определение лодыжечно-плечевого индекса. У пациента измеряют давление в области лодыжек и рук в состоянии покоя, после чего просят его пройтись активным шагом на беговой дорожке 5-7 минут. Затем вновь измеряют давление. Результат получают путем соотношения наивысших показателей систолического давления в области лодыжек плеча. Значение от 0,71 до 0,4 указывает на наличие заболевания.
Особенности медикаментозного лечения: рекомендуемые препараты и мази
При атеросклерозе сосудов нижних конечностей нужно обращаться к ангиологу. Курс терапии зависит от того, на какой стадии было выявлено заболевание.
Консервативное лечение показано при атеросклерозе первой-второй стадии. Пациентам назначают такие препараты:
- Миотропные спазмолитики. Основное их действие – устранение спазма сосудов. Больным назначают лекарства Папаверин и Но-шпа.
- Ингибиторы АПФ. Назначение этих препаратов – нормализация артериального давления и снижение риска развития осложнений со стороны сердечно-сосудистой системы. В эту группу входят средства Эналаприл, Каптоприл, Рамиприл.
- Статины. Это препараты, действие которых направлено на снижение активности ферментов, ответственных за выработку холестерина. Также статины повышают эластичность стенок артерий и снижают способность тромбоцитов к агрегации. К таким препаратам относятся Симвастатин и Аторвастатин.
- Лекарства группы никотиновых кислот. Их свойства – нормализация липидного состава крови, стимуляция процесса расщепления жиров и метаболических процессов в целом, снижение нагрузки на сердечную мышцу. Представитель этой группы препаратов – Никотиновая кислота в виде раствора для инъекций.
- Дезагреганты. Такие препараты улучшают реологические свойства крови. В эту группу входят лекарства Клопидогрель, Аспирин, Тиклид.
- Тромболитики (фибринолитики). Такие лекарства воздействуют на сформировавшийся в артерии тромб, растворяя его. Благодаря этому улучшается прохождение крови. Наименования препаратов – Стрептокиназа, Проурокиназа, Ретаплаза.
При лечении атеросклероза пациенты принимают витамины в форме таблеток. При таком заболевании полезны витамины:
Полезны и БАДы. Это не лекарственные препараты, а пищевые добавки, в которых содержатся полезные вещества и микроэлементы. Больным атеросклерозом нужны антиоксиданты (лецитин) и микроэлементы (кальций, селен, магний).
Кроме таблеток, пациентам рекомендуют использовать препараты местного действия (гели и мази) с противовоспалительным и обезболивающим действием. Чаще всего используют лекарства Диклофенак (1%) и Нимид.
Подходы к хирургическому лечению при атеросклеротическом поражении ног
Если прием препаратов не дал результата, а также если поражение характеризуется как запущенное, требуется проведение хирургического лечения атеросклероза.
- Баллонная ангиопластика. Суть операции заключается во введении специального катетера с небольшим баллоном на участок сужения и последующем нагнетании давления здесь за счет расширения баллона. Это помогает восстановить проходимость. Операция проводится под контролем видеокамеры и является малотравматичной. Проходимость артерии после хирургического вмешательства сохраняется в течение 5 лет
- Шунтирование. Этот способ применяют в случае наличия противопоказаний к баллонной ангиопластике. Шунт – своеобразный имплант, благодаря которому восстанавливают кровоток, обходя пораженный участок, — вживляют в бедренную вену. Такая операция относится к разряду сложных и требует двухнедельной реабилитации после проведения. Пациент, которому выполнили шунтирование, должен регулярно принимать препараты (антикоагулянты и статины), отказаться от вредных привычек и контролировать вес.
- Эндартерэктомия. Это радикальная операция, предусматривающая прямое удаление атеросклеротической бляшки, полностью или частично закупорившей просвет артерии. Проводится под местным или эндотрахеальным наркозом.
Пациентам, перенесшим операцию по лечению атеросклеротической болезни, необходимо всегда контролировать вес, чтобы нагрузка на нижние конечности не возрастала. Для этого нужно соблюдать здоровую диету, отказаться от продуктов, насыщенных «вредными» жирами. Также требуется принимать препараты для улучшения реологических свойств крови.
Чем раньше будет выявлена патология и чем раньше начнется курс лечения, тем больше шансов на замедление ее прогрессирования.
Наиболее нежелательный исход при атеросклерозе – отмирание тканей из-за нарушения кровотока и развитие гангрены. В этом случае требуется ампутация, то есть хирургическое отделение, конечности или ее части. Все зависит от степени поражения и того, насколько своевременно был начат процесс лечения.
Преимущества обращения в Медицинский Центр эндоваскулярной хирургии
Если вы или ваши близкие столкнулись с атеросклерозом нижних конечностей, рекомендуем обратиться в Медицинский Центр профессора Капранова. В этом учреждении работают только опытные специалисты – врачи высшей категории, кандидаты и доктора наук.
Прежде, чем приступить к терапии, пациент проходит комплексное обследование: такой подход позволит точно определить степень развития патологии и подобрать наиболее подходящий способ лечения.
Обращаясь в наш Центр, вы сможете:
- проконсультироваться с ведущими специалистами;
- пройти полноценное диагностическое обследование;
- справиться с сосудистым заболеванием путем выполнения современных операций, гарантирующих результат и безопасность пациента.
Если вы планируете обратиться в Медицинский Центр эндоваскулярной хирургии и хотите получить больше информации о наших возможностях, позвоните по указанному номеру для бесплатной консультации.
Источник
Атеросклероз — симптомы и лечение
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих «болезней», хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей («перемежающаяся хромота»), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с «генетическими поломками», никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
«Генетическими поломками» вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
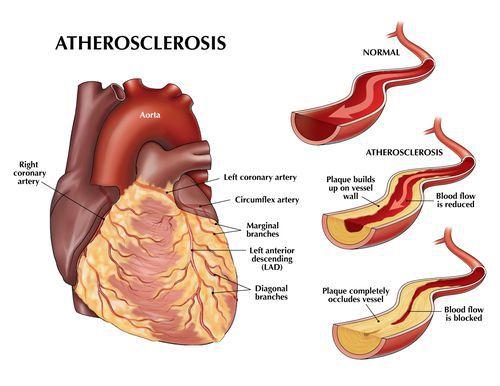
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая «стенокардия напряжения» — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название «перемежающаяся хромота», при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
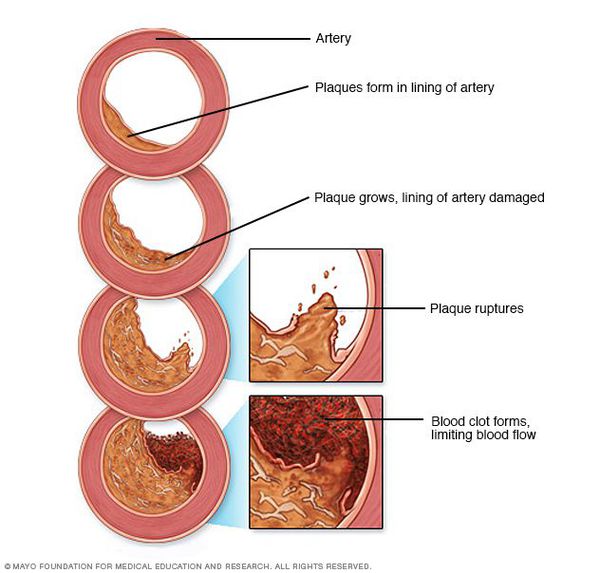
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их «покрышка») в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется «субклиническим атеросклерозом». На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию «симптомный атеросклероз» или «атеросклеротическое сердечно-сосудистое заболевание» и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный «западный» образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое «липидограмма» (входит в понятие «биохимический анализ крови»). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания «атеросклероз», но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о «стенокардии напряжения», которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
В наши дни пока еще нет возможности исправить те «поломки» на уровне генов, благодаря которым у некоторых людей ускоряется развитие атеросклероза. Поэтому с целью остановить или затормозить его развитие лечебные и профилактические воздействия при атеросклерозе направлены в основном на то, чтобы снизить негативное воздействие факторов риска атеросклероза, в том числе — добиться снижения уровня холестерина в крови, и прежде всего, того самого «плохого» холестерина липопротеинов низкой плотности. [4] Снижение уровня холестерина в крови и, самое главное, поддержание его на оптимальном уровне в течение многих лет способно остановить прогрессирование атеросклероза и даже отчасти обратить его вспять. [9] Эти мероприятия проводятся как в рамках оздоровления образа жизни, так и в виде медикаментозного лечения. Впрочем, большинство людей обычно не готово к серьезным изменениям в своем образе жизни и больше уповают на какие-то внешние воздействия, которые над ними могли бы произвести врачи, либо на мероприятия в рамках самолечения. На этот счет существует огромное количество заблуждений и мифов, неэффективных якобы «лечебных» мер, препаратов и биодобавок.
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Существуют и другие лекарственные препараты, которые улучшают биохимические показатели крови, отражающие липидный профиль, и благодаря этому снижают риск заболеваний и осложнений, связанных с атеросклерозом. Помимо статинов, это эзетимиб (эзетрол), препятствующий всасыванию пищевого холестерина в кишечнике, а также недавно появившиеся кумабы — антитела к обнаруженному в 2003 году ферменту, сокращенно называемому PCSK9 (эволокумаб и алирокумаб зарегистрированы в России). Упрощая, можно сказать, что этот фермент — PCSK9 — регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени. [10] Правда, кумабы в настоящее время весьма дороги, но это единственный их недостаток. Существуют и другие группы лекарств, способные влиять на липидный профиль в сторону его улучшения, но их значение существенно меньше.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других «лечебных» мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и «большая» операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Источник