- Лечение давления с похмелья
- Симптомы, которые вызывает гипертонический криз:
- Почему с похмелья повышается давление
- Почему Скорая не поможет
- Почему стандарт Минздрава для снижения давления может навредить
- К чему приводит этот стандарт
- Опасные последствия
- Что делать при повышенном давлении при похмелье
- Категории пациентов с повышенным давлением
- Примеры из медицинской практики
- Заключение
- Алкоголь и нарушения сердечного ритма
Лечение давления с похмелья
В интернете масса информации по снятию давления, в том числе и медицинский стандарт, которому должен следовать каждый дипломированный врач. За годы работы нашей клиники, мы сталкивались с самыми разными случаями. В статье мы поговорим только о симптоме «Повышенного давления» (гипертонический криз), который возникает после употребления алкоголя и об особенностях его лечения. Важно понимать механизм его возникновения. Также мы поговорим, почему алкогольный гипертонический криз требует другого подхода в лечении.
Симптомы, которые вызывает гипертонический криз:
- Головная боль;
- Боли в области груди, нехватка воздуха;
- Онемение в конечностях;
- Тошнота и рвота;
- Судороги;
- Учащенное сердцебиение;
- Ухудшение резкости зрения.
В злокачественной форме:
Важно! Если вы лечите это состояние, или к вам приехал врач, он обязан исключить инфаркт (Острую коронарную патологию). Это можно сделать только записав и расшифровав электрокардиограмму. Полагаясь на эту информацию, врач выберет тактику лечения. Разговор с пациентом и его жалобы учитывать нельзя, так как он находится под действием алкоголя. Это притупляет ощущения, он не может адекватно оценить своё состояние.
В 80% случаев наши пациенты ощущают боли в груди, нехватку воздуха, хотя кардиограмма не показывает острых нарушений. Поэтому вызывайте специалистов , которые приезжают с кардиографом и диагностируют это состояние, снимут угрозу жизни и начнут лечить, либо не теряйте время и сразу обращайтесь в медицинское учреждение.
Почему с похмелья повышается давление
В следствие накопления токсинов в организме в первую очередь страдает нервная система (мозг) и сердце. Эти органы наиболее чувствительны к химическому составу крови.
После того как человек прекращает употреблять алкоголь, у кого-то это происходит через несколько часов и начинается похмелье, у других спустя несколько месяцев запоя — в зависимости от стадии алкоголизма — происходит процесс возбуждения нервной системы.
Алкогольный токсин (альдегид) действует на нас именно так, в следствие чего происходит возбуждение:
- тремор конечностей;
- бессонница;
- чувство страха;
- депрессия;
- психическое перенапряжение.
Так как организм возбужден, то нашей нервной системе требуется больше кислорода и питательных веществ. Как следствие, идет сигнал, и сердцу приходится увеличивать силу выброса. Это проявляется в виде следующих симптомов:
- сердце бьется сильнее;
- стучит в ушах;
- увеличивается частота сокращений (растет пульс).
Но чем быстрее работает сердце, тем больше ему требуется питательных веществ и кислорода на такую высокую производительность — получается замкнутый круг! Организм начинает работать на пределе, именно в таких состояниях и случаются угрожающие жизни состояния: инфаркт или инсульт. Поэтому такие состояния требуют незамедлительного наркологического медицинского лечения.
ВАЖНО! Обратите внимание!
Всем пациентам, с повышенным давлением после употребления алкоголя. Лечение начинаем ВСЕГДА с седативных препаратов, которые должны привезти к медикаментозному сну. Отравление нервной системы — главная причина, вследствие которой возникают все остальные симптомы. Пока не введены определенные дозы седативных препаратов, после которых пациент обязан проспать от 2 часов —лечение симптомов не имеет смысла. Других методов лечения и тактики НЕТ! Доступ к этим препаратам имеют только определенные врачи.
Почему Скорая не поможет
Докторам Скорой с 20… года запретили вводить седативные препараты, вследствие чего их нет в укладке врача!
Почему стандарт Минздрава для снижения давления может навредить
Многие пациенты стесняются признаться о причине повышенного давления, то есть что это произошло из-за алкоголя.
Внимание! Давление может повысится в течение 7 дней, после последнего принятия алкоголя!
Поэтому стараются своими силами найти в интернете информацию по лечению повышенного давления, звонят знакомым, спрашивают совета или вызывают врачей скорой, которым не говорят, что употребляли алкоголь. Вследствие чего пациент получает Стандарт лечения гипертонического криза.
К чему приводит этот стандарт
Приводит он к приёму кардиологических препаратов скорой помощи по снижению давления (капотен, каптоприл, нифедипин). Они действуют незамедлительно и снимают давление как симптом!
Также, по Стандарту необходимо принимать мочегонные (диуретики)! После употребления алкоголя всегда нарушен водно-солевой баланс, поэтому кровяное русло обезвожено, даже если имеются отеки на ногах и лице, эта жидкость находится вне кровяного русла, а мочегонные в первую очередь выведут жидкость из сосудистого русла и спровоцируют повышение вязкости крови — резко возрастет нагрузка на сердце и повышается шанс образования тромбов.
Приём препаратов накопительного действия для лечения гипертонической болезни — например в-адреноблокаторов, блокаторов кальциевых каналов, ингибиторов АПВ — они начинают работать только после постоянного приема не менее недели — пить их бессмысленно.
При повышенном давлении практически всегда повышен пульс, поэтому применяют также препараты для урежения сердцебиения из группы B-блокаторов (метопролол, атенолол пропранолол, анаприлин)
Эти методы конечно же приведут к снижению давления и нормализации пульса, но несмотря на нормализацию показателей, пациенту становится хуже! Эти препараты действуют определенное количество часов, а главный критерий лечения алкогольной абстиненции — это снотворные, которые не применялись, поэтому нервная система продолжает находится в дефиците питательных веществ и нарастает возбуждение, которое приведет:
Опасные последствия
Через определенное время давление и пульс вырастут, как компенсаторный механизм, и если вы его вновь снизите, это будут «качели» (перепады давления за короткий период). Такие «качели» увеличивают риск инсульта или инфаркта в разы, чем если бы было постоянно давление, например, 150/90.
После снижения давления резко меняется поведение больного. Он не ориентируется во времени и пространстве, иногда сильнее немеют конечности, вследствие нарушения кровообращения в головном мозге из-за снижения давления.
Что делать при повышенном давлении при похмелье
Мы – врачи-наркологи, можем применить этот стандарт только после того как введем снотворные. Только после этого мы начинаем симптоматическое лечение если потребуется, но не раньше.
В большинстве случаев снотворные препараты снижают давление как побочный эффект, а грамотно подобранный состав капельницы, который подпитает все органы, приведет к тому, что симптомы пройдут сами собой.
Магния сульфат или горячий укол!
На данный момент одним из лучших препаратов, который служит для снятия давления, даже в абстинентном синдроме является Магния сульфат. Этот препарат применяют из-за его положительных свойств:
- Снижает давление в той пропорции насколько необходимо и не является дозозависимым препаратом;
- Снимает судороги, спазмы, эпилептическое состояние;
- Защищает нервные клетки от гибели;
- Нормализует работу сердца;
- Расширяет сосуды;
- Этот препарат наркологи применяют практически всегда, даже на незначительном высоком давлении. К сожалению, на него часто бывает аллергия.
Статья исключительно ознакомительная! Если вы хотите получить профессиональную медицинскую помощь, обращайтесь к нам . Так же, рекомендуем почитать другие статьи по этой теме на нашем сайте.
Категории пациентов с повышенным давлением
Давайте сразу разделим на две группы этих людей:
1 Люди изначально страдающие гипертонической болезнью и принимающие препараты по снижению давления на постоянной основе.
2 Изначально здоровые, без гипертонической болезни.
В первом случае в похмельном синдроме — эта категория людей обязательно должна принимать назначенные врачом препараты — независимо ни от принятия алкоголя, хотя это и противопоказано.
Во втором случае, давайте разберем несколько вариантов.
Примеры из медицинской практики
У пациента только начал развиваться похмельный синдром. Это нормальная реакция организма на интоксикацию! Организм отравлен, он возбужден, организму требуется давление, чтобы убрать гипоксию головного мозга, как конечный результат.
Пациент прошел курс капельниц по очищению организма, но у него в течение 3 дней все-равно происходят скачки давления. В течение 3- х дней, даже подобрав качественное лечение от похмелья мы считаем это нормой, если конечно цифры не повышаются до критических 180, 200 мм. рт. ст. Это будет продолжатся пока полностью не восстановится нервная система, именно она провоцирует выброс тонизирующих веществ! Если терапия подобрана неправильно человек ходит раздражительным, у него бесоница и нужно пересмотреть назначения.
Человек вышел с похмельного синдрома, но у него все равно в течение уже недели повышенное давление. В данном случае гипертоническая болезнь уже была, это можно подтвердить записав кардиограмму, где мы видим изменения на сердечной мышце в виде гипертрофии одной из стенок, а человек считает, что это у него из-за алкоголя. Нет — гипертоническая болезнь здесь была изначально но имела бессимптомное течение. Наш доктор сразу предупреждает об этом при записи ЭКГ и советует обратиться к кардиологу.
Заключение
Не стоит рисковать своим здоровьем и ждать пока проблема разрешится сама собой. Своевременно обратившись за профессиональной медицинской помощью, вы:
- Почувствуете себя значительно лучше уже на первых этапах лечения;
- Предотвратите возможные осложнения на фоне повышенного давления с похмелья;
- Получите грамотную профессиональную помощь и дальнейшие рекомендации.
Для этого не обязательно обращаться в стационар, а достаточно вызвать специалиста на дом .
Источник
Алкоголь и нарушения сердечного ритма
Опубликовано в журнале:
« Рациональная Фармакотерапия в Кардиологии » 2015;11(3) А.О. Юсупова, А.С. Лишута
Первый Московский государственный медицинский университет им. И.М. Сеченова 119991, Москва, ул. Трубецкая, 8, стр. 2
Освещены вопросы диагностики и ведения пациентов с алкоголь-индуцированными нарушениями сердечного ритма. Избыточное потребление алкоголя, а тем более продолжение потребления алкоголя при алкогольной болезни, увеличивает риск развития нарушений ритма сердца и утяжеляет уже имеющиеся аритмии. При этом из-за недостаточной оценки природы этих аритмий пациенты не всегда получают специфическое лечение.
Злоупотребление алкоголем и алкогольную зависимость, включая ее кардиальные осложнения, в том числе нарушения ритма сердца, необходимо вести с использованием, как антиаритмических средств, так и противоалкогольных препаратов и антидепрессантов.
Ключевые слова: нарушения ритма, этанол, алкогольная зависимость, антиаритмические средства, налмефен. Рациональная фармакотерапия в кардиологии 2015;11(3)
Введение
Употребление алкогольных напитков восходит к доисторическим временам. Слово алкоголь происходит от арабского «alkuhl», что означает сущность. Методы дистилляции винных напитков были разработаны арабами в средние века.
Алхимики были очарованы невидимым «духом» дистиллированного вина. Они считали, что алкоголь – это эликсир жизни, и его необходимо использовать в лечебных целях. Однако со временем оказалось, что потребление алкогольных напитков вызывает множество отрицательных последствий, а польза сомнительна. Потребление алкогольных напитков менялось как вследствие культурного разнообразия, так и изменения отношения к алкоголю от толерантности к осуждению. Активно продолжает обсуждаться вопрос преобладания кардиопротективного или кардиотоксического действия алкоголя на сердечно-сосудистую систему.
Эпидемиологические аспекты
Алкоголь, как психотропное средство, занимает одно из лидирующих позиций в мире по уровню потребления, что стало серьезной проблемой для общественного здравоохранения в большинстве стран.
Потребление алкоголя обычно измеряется дозах или единицах (drink, unit). Одна стандартная доза (по данным Всемирной организации здравоохранения (ВОЗ)) – количество алкогольного напитка, в котором содержится этиловый алкоголь в количестве, эквивалентном 10 г чистого спирта – 30 мл крепкого напитка (40% об.), или 100 мл вина (13% об.), или 250 мл пива (5% об.). Любопытно, что размер посуды для соответствующих алкогольных напитков, будь это стакан пива (350 мл), бокал вина (150 мл) или рюмка крепкого напитка (45 мл), вмещает приблизительно 14 г спирта (0,3 моль этанола) в одной сервировочной порции. Употребление любого из этих напитков человеком весом 70 кг, приведет к концентрации этанола в крови 30 мг%.
Тяжелое потребление алкоголя или один день тяжелого пьянства (HDD — heavy drinking days) (по ВОЗ) это потребление для женщин ≥40 г алкоголя в день или 4 стандартные дозы, а для мужчин: ≥60 г алкоголя в день или 6 стандартных доз), потребление с низким риском определяется как потребление женщинами не более 2 доз в день или 14 в неделю, а для мужчин не более 4 доз в день или 21 в неделю. Умеренным в США считается употребление не более одной стандартной дозы алкоголя в день для женщин и двух доз для мужчин [1].
Около 20 лет назад алкогольная зависимость охватывала от 10% до 12% населения во всем мире. В 2000-е годы, по данным ВОЗ, ежегодное употребление алкоголя составило 6,13 литра на человека (лица 15 лет и старше), а количество больных алкоголизмом достигло 140 млн. [2]. В США в 1996 г. злоупотребляли алкоголем 14 млн человек. В 2013 г. уже 24,6% американцев старше18 лет сообщили о злоупотреблении алкоголем (хотя в этой стране официально разрешено употреблять алкоголь при достижении 21 года), а 6,8% сообщили о тяжелом потреблении этанола в прошлом месяце [3].
Почти 88.000 человек (62.000 мужчин и 26.000 женщин) умирает ежегодно от причин, связанных с алкоголизмом, что сделало его третьей ведущей предотвратимой причиной смерти в США [4].
Что касается стран Западной Европы, то там эпизодически употребляют алкоголь около 2/3 мужчин и 1/2 женщин, однако лишь от 10% до 18% из них становятся алкоголь-зависимыми [5]. Если сравнивать потребление чистого алкоголя на душу населения в странах Европы то самый высокий уровень (14-25 л) был зафиксирован в Молдове, Литве, Латвии, Словакии, Венгрии, Российской Федерации (РФ), Украине и Румынии. Среди стран Западной Европы лидером была Ирландия. Доля злоупотребляющих алкоголем мужчин (более 40 г в день) была выше всего в Чехии (59,4%), так же как и в РФ (53,2%) [6].
В Европе по данным Института изучения алкоголя (The Institute of Alcohol Studies) ежегодно около 115.000 человек в возрасте до 70 лет умирают из-за злоупотребления алкоголем. Алкоголизм является одной из лидирующих причин смертности молодых мужчин (25% летальности) [7].
В странах, входивших в состав Советского Союза, было зафиксировано повышение потребления крепких спиртных напитков, прежде всего, водки после Великой Отечественной войны. В 80-е годы был период, когда производство алкоголя снизилось, что, в свою очередь, сопровождалось снижением заболеваемости [8]. На конец 2009 г. в России численность пациентов, состоящих на учете в лечебно-профилактических организациях по поводу алкоголизма составила 1.523,3 на 100 тыс. населения [9]. По данным Федеральной службы государственной статистики в 2012 г. были взяты под диспансерное наблюдение 122.800 больных с впервые установленным диагнозом «алкоголизм». Всего же на учете в лечебно-профилактических организациях на конец 2012 г. состояли 1.807.936 лиц, страдающих алкоголизмом [10], а суммарное число больных алкогольными расстройствами в 2012 г. составило 2.358.453 человек [11]. Общий показатель распространенности алкогольных расстройств остается высоким — 1.648,6 на 100 тыс. населения, или 1,6% населения страны [11]. Отечественные данные за 2013 г.: Алкогольная зависимость — 1.852.598 человек, употребление с вредными последствиями — 408.697, всего — 2.261.295, распространенности алкогольных расстройств – 1.968,77 на 100 тыс. населения. При этом отмечается недостаточный уровень ремиссий больше года (отказов от потребления алкоголя) всего 19,7% [12]. Экономическое бремя от алкоголизма огромно. Так, только в США, в 2006 г экономический ущерб, связанный со злоупотреблением алкоголем, составил $223,5 млрд [13].
Клинические эффекты этанола
Острые клинические эффекты этанола коррелируют с его концентрацией в плазме. При концентрации алкоголя в кровиоколо30 мг% отмечается эйфория, возбуждение и незначительные изменения в концентрации внимания; при 50 мг% — умеренная дискоординация движений и личностные и поведенческие изменения; при 100 мг% наблюдается заметная дискоординация движений с атаксией, снижение концентрации внимания, ухудшение чувствительных рефлексов; при 200 мг% усугубляется атаксия и могут возникнуть тошнота и рвота; 300 мг% вызывают дизартрию, амнезию, гипотермию и анестезию; при 400 мг% развивается кома и может произойти смерть в результате угнетения центра дыхания и/или системной артериальной гипотензии.
Этанол оказывает токсическое воздействие на миокард, зависящее от дозы и продолжительности потребления [14]. Сложные эфиры жирных кислот, образующиеся из этанола при ферментативной реакции со свободными жирными кислотами и ацетальдегида, возможно, играют ключевую роль в развитии диффузной миокардиальной гипокинезии. Регулярное злоупотребление алкоголем приводит к развитию алкогольной кардиомиопатии (АКМП), являющейся причиной 1/5 всех случаев внезапной сердечной смерти [15]. Электронно-микроскопические исследования при длительном воздействии этанола и его метаболитов на миокард выявляют:
- ультраструктурное повреждение миокарда, включая разволокнение стромы и потерю исчерченности кар-диомиоцитов в дополнение к повреждению Z-линий миофибрилл; снижение сократимости;
- липидные отложения (в частности, триглицеридов) в кардиомиоцитах;
- повреждение саркоплазматического ретикулума;
- фиброз и/или воспалительные инфильтраты в миокарде.
Острая алкогольная интоксикация может также повреждать миокард путем прямых эффектов этанола или ацетальдегида на тропонин-тропомиозиновые связи, что опосредуется путем ингибирования кальциевого тока [16], снижения синтеза белка [17], высвобождения токсичных свободных радикалов в миокарде [18].
Алкоголь и нарушения ритма сердца
Связь между потреблением острым или хроническим алкоголя и сердечными аритмиями широко описана в литературе. В 1978 г. Эттингер описал острые изменения в сердечной проводимости или ритма сердца, связанны с употреблением больших количеств алкоголя у лиц без других признаков сердечных заболеваний (синдром «праздничного сердца»). Основные электрокардиографические изменения при этом синдроме включали наджелудочковые аритмии, в частности фибрилляция предсердий (ФП), возникающая в связи со снижением порога фибрилляции (аритмогенного действия).
Фибрилляция предсердий является одним из самых распространенных видов аритмий в клинической практике. Заболеваемость ФП увеличивается с возрастом: от 0,5% на шестом десятилетии жизни до 10% среди лиц старше 80 лет. ФП является существенным фактором риска для развития инсульта (45% тромбоэмболических инсультов обусловлены ФП [19] и связана с повышенной смертностью [20]. Понимание механизмов, участвующих в возникновении ФП привело к разработке эффективных клинических и интервенционных методов ее лечения. Среди экстракардиальных причин, приводящих к возникновению ФП, злоупотребление алкоголем занимает одно из ведущих позиций.
Корреляция между злоупотреблением алкоголем и ФП показана в большинстве крупных эпидемиологических исследований. По результатам датского исследования, включавшего 47.949 участников [21], повышенный риск развития ФП был выявлен у мужчин, потребляющих алкоголь, по крайней мере, дважды в неделю. Однако, подобной корреляции не было отмечено у женщин, что объяснялось более низким потреблением этанола.
Практически 10 лет спустя были опубликованы данные другого датского когортного исследования (The Danish Diet, Cancer and Health study; n=57.053; 27.178 мужчин и 29.875 женщин; 50-64 лет) [22]. У 3.107 из них (1.999 мужчин, 1.108 женщин) после включения в исследование развилась ФП. Среди пациентов с нарушениями ритма 690 мужчин (35%) и 233 женщины (21%) злоупотребляли алкоголем (более 20 доз в неделю для мужчин и более 13 доз в неделю для женщин). После поправки на использование оральных антикоагулянтов и наличие факторов риска по шкале CHA2DS2-VASc мужчины, принимающие более 27 доз в неделю, имели более высокий риск развития тромбоэмболии или смерти [отношение рисков (ОР) 1,33; 95% доверительный интервал (ДИ) 1,08-1,63], чем мужчины, употреблявшие более 14 доз в неделю. Аналогичные тенденции были выявлены у женщин: риск был выше у тех, кто выпивал более 20 доз алкоголя в неделю (ОР 1,23; 95% ДИ 0,78-1,96). В течение 4,9 лет наблюдения зафиксировано 608 летальных исходов и 211 случаев тромбоэмболических осложнений, причем у мужчин был выше риск смерти (ОР 1,51; 95% ДИ 1,20-1,89), тогда как у женщин чаще возникали тромбоэмболии (ОР 1,71; 95% ДИ 0,81-3,60).
По данным Фрамингемского исследования [23], при сопоставлении частоты возникновения ФП в зависимости от дозы алкоголя (n=10.333 за более чем 50-летний период; 1.055 случаев ФП), выявлена слабая связь между умеренным потреблением алкоголя и ФП. Однако при потреблении этанола более 36 г/день, т.е. больше 3 доз в день, риск ФП значимо возрастает (относительный риск 34%; 95% ДИ 1-78%). В исследовании Copenhagen City Heart (2005) описан повышенный риск развития ФП (относительный риск 1,45; 95% ДИ 1,02- 2,04) у мужчин, потребляющих более 35 доз этанола в неделю [24]. При оценке 1.232 случаев ФП в последующие 9,1 лет те же авторы также пришли к выводу, что умеренное потребление алкоголя не связано с повышением риска ФП или риска смерти после установления диагноза ФП [25]. Guize и соавт. при изучении распространенности ФП в большой популяции (98.961 мужчин и 55.109 женщин; среднее время наблюдения 15,2 г.) во Франции показали, что потребление алкоголя связано с развитием ФП только у мужчин (ОР 1,7; 95% ДИ 1,2-4) [26].
В ретроспективном многоцентровом исследовании KORAF (KORean Atrial Fibrillation, всего 3.570 больных с ФП) у 2.133 участников были оценены факторы риска развития ФП, причем у 398 из них (18.7%) имелась изолированная ФП. Мультифакторный анализ продемонстрировал, что мужской пол (относительный риск 2,30; 95% ДИ 1,61-3,27; pВ 2014 г Larsson S.C. с соавт. были опубликованы данные проспективного исследования, выполненного в Швеции, в которое были включены 79.019 мужчин и женщин. За период наблюдения (1998–2009 гг.) у 7.245 из них были впервые зафиксированы случаи развития ФП, причем ассоциация между употреблением алкоголя и ФП не зависела от пола (p=0,74). При анализе собственных данных, а также результатов 7 проспективных исследований (включающих 12.554 случаев ФП), ученые пришли к выводу, что даже умеренное потребление алкоголя является фактором риска развития ФП [28].
Ряд исследований с ограниченным количеством больных были проведены с целью выяснить, как острый алкогольный эксцесс способствует возникновению аритмий, в частности ФП. Предположено, что связанные с приемом алкоголя аритмии могут быть спровоцированы внутримиокардиальным высвобождением катехоламинов и прямым токсическим действием ацетальдегида.
Kupari M. и соавт. в испытаниях на животных без алкогольной зависимости продемонстрировали возможный антиаритмический эффект алкоголя. В то же время длительное наблюдение животных на фоне хронической алкогольной интоксикации показало, напротив, проаритмогенные эффекты [29].
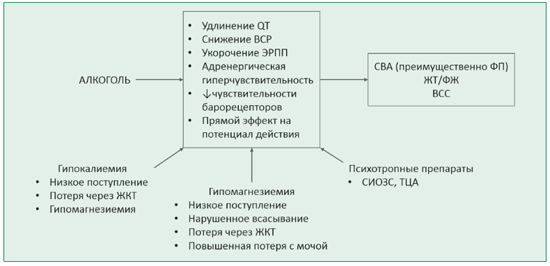
Аритмогенные эффекты алкоголя (рис. 1) все еще продолжают изучаться.
Рисунок 1. Возможные патофизиологические механизмы алкоголь-индуцированных аритмий [30].
ЭРПП – эффективный рефрактерный период предсердий, ФП – фибрилляция предсердий, ЖКТ – желудочно-кишечный тракт, ВСР – вариабельность сердечного ритма, ВСС – внезапная сердечная смерть, СИОЗС – селективные ингибиторы обратного захвата серотонина, СВА – суправентрикулярная аритмия, ТЦА – трициклические антидепрессанты, ФЖ – фибрилляция желудочков, ЖТ – желудочковая тахикардия
Среди доказанных эффектов у пациентов с алкогольной болезнью выделяют [31]:
1) гиперадренергия и усиление влияний симпатической нервной системы, связанные с повышенным выбросом норадреналина и его непрерывной циркуляцией;
2) электролитные нарушения (гипокалиемия, ги-помагниемия);
3) миокардиосклероз с развитием субстрата для аритмий по механизму re-entry.
4) электрофизиологические изменения в клетках предсердий и желудочков (замедление внутрипред-сердной проводимости, укорочение рефрактерного периода, отрицательное инотропное действие вследствие ингибирования кальциевых каналов) [32].
Развитие алкогольной дилатационной кардиомиопатии и хронической сердечной недостаточности также повышают риск ФП, что было доказано в популяционном исследовании Framingham Heart Study [33].
При этом некоторые авторы считают, что именно период отмены является особенно критическим в смысле индукции желудочковых нарушений ритма и, следовательно, нарастания риска внезапной смерти [31, 34]. Необходимо обратить внимание, что желудочковые аритмии связаны с удлинением интервала QT, которое часто встречается у пациентов в период абстиненции (40-65% случаев) [35, 36].
В различных исследованиях по оценке риска внезапной смерти у пациентов с алкогольной болезнью тяжелое злоупотребление алкоголем увеличивает как риск внезапной сердечной смерти (ВСС) вследствие фатальных нарушений сердечного ритма в любой из периодов алкогольной болезни, так и общую сердечнососудистую смертность среди больных [34, 37]. Albert C.M. с соавт. показал, что наименьший риск внезапной смерти был зафиксирован у мужчин, употребляющих алкоголь в небольших дозах: 2-6 в неделю. Всего в исследовании Physicians Health Study приняли участие 21.537 мужчин-врачей, длительность наблюдения составила 8 лет. Кривая, отражающая взаимосвязь между приемом алкоголя и ВСС, имела U-об-разную форму [38].
Аналогичная U-образная кривая, отражающая вышеописанное взаимоотношение, получилась при анализе данных проспективного когорт-ного исследования Nurses’ Health Study (85.067 здоровых женщин). Следует отметить, что самый низкий уровень ВСС наблюдался при употреблении 5-14,9 г алкоголя в день [39].
Удлинение корригированного интервала QT, выявленное у больных алкогольным циррозом печени (при этом признаки структурных изменений в сердце отсутствовали), по сравнению с группой контроля, явилось независимым фактором риска ВСС [40]. Интересным представляется тот факт, что у лиц с дефицитом альдегиддегидрогеназы-2 после приема алкоголя увеличивался корригированный интервал QT [41].
По данным Аксельрод А.С. и соавт. показано, что пациенты, полностью отказавшиеся от алкоголя, нуждаются в патогенетически обоснованной антиаритмической терапии [31]. С учетом доказанных на сегодняшний день механизмов нарушений сердечного ритма (гипер-адренергия, электролитные нарушения, миокардио-склероз) становится понятным, почему прекращение поступления в организм алкоголя не приводит к быстрому исчезновению нарушений сердечного ритма, несмотря на нормализацию уровня электролитов и отсутствие алкоголь-индуцированного кардиотоксического эффекта. Известно, что в раннем (в течение 1 месяца) и позднем постабстинентном периоде у пациентов с алкогольной зависимостью возникают «дофаминовые кризы» — периодические выбросы дофамина, приводящие к усилению влияния симпатической нервной системы. Именно поэтому пациенты, как в раннем, так и в позднем постабстинентном периоде нередко демонстрируют явления выраженной гиперсимпатикотонии (синусовую тахикардию, артериальную гипертензию). Нарушения сердечного ритма в данной ситуации также являются отражением выраженного вегетативного дисбаланса, и использование β-адреноблокаторов и других антиаритмических препаратов с выраженным отрицательным хроно- и батмотропным эффектом патогенетически наиболее оправданно [31].
Хроническое потребление алкоголя может создавать основу, которая способствует возникновению предсердных нарушений ритма, однако, окончательно механизмы, ответственные за аритмогенный эффект остаются неясными.
Большинство исследований, выполненных для оценки влияния этанола на электрофизиологические свойства миокарда, проводились in vitro на изолированных препаратах кардиомиоцитов. Следовательно, данные, полученные таким способом, не следует непосредственно экстраполировать на клиническую практику. Williams и соавт. продемонстрировали на выделенных кардиомиоцитах собак и свиней снижение (около 8%) трансмембранного потенциала действия и предположили, что оно было вторичным из-за влияния на кальциевые каналы [42]. Habuchi и соавт. показали, что при острой и хронической алкогольной интоксикации наблюдается ингибирование кальциевых каналов в кардиомиоцитах свиней. Это приводит к отрицательному инотропному эффекту посредством влияния на потенциал действия и развитию аритмии [43].
По данным Anadon и соавт., высокие дозы алкоголя (выше порога переносимости человека) способствуют индукции ФП и трепетания предсердий, однако не была проведена оценка электрофизиологических параметров предсердий [44]. Учитывая противоречивые результаты и ограничения ранее упомянутых исследований, Fenelon и соавт. провели комплексное исследование электрофизиологических эффектов острого алкогольного опьянения in vivo на 23 наркотизированных собаках. Основываясь на результатах, авторы предположили, что острая алкогольная интоксикация не оказывает прямого воздействия на миокард, приводящего к развитию аритмий [45].
Таким образом, полученные в ряде работ данные могут свидетельствовать о возможности как прямого, так и опосредованного (через метаболиты, электролитные нарушения, вегетативный дисбаланс, окислительный стресс) влияния этанола на электрофизиологические параметры предсердий (рефрактерный период, скорость проведения) с повышением риска аритмий. Кроме того, у лиц со структурными изменениями сердца эти эффекты усиливаются, особенно при длительном приеме алкогольных напитков [46,47].
Ведение пациентов с алкоголь-зависимыми нарушениями ритма
Пациенты с пароксизмальными желудочковыми нарушениями сердечного ритма часто (81,3%) нуждаются в постоянной антиаритмической терапии в течение довольно длительного времени после прекращения употребления алкоголя. Пациентам с пароксизмальными наджелудочковыми нарушениями сердечного ритма такая терапия проводилась лишь в 16,2% случаев. Наиболее эффективными антиаритмическими препаратами для коррекции пароксизмальных наджелудочковых и желудочковых нарушений сердечного ритма являются β-адреноблокаторы, а также их комбинация с амиодароном. Для достижения одновременного гипотензивного и антиаритмического эффекта наиболее эффективным является сочетание: β-адреноблокатор+дигидропиридиновый антагонист кальция+амиодарон [31].
К сожалению, на сегодняшний день алкогольная зависимость диагностируется поздно, когда уже возникают потенциально необратимые изменения и осложнения со стороны сердечно-сосудистой, нервной и других систем. Врач общей практики, как правило, редко касается этой проблемы, подробно не расспрашивает больного о наличии вредных привычек, употреблении алкоголя, а сам пациент редко упоминает о ней. Например, в Великобритании 91% пациентов, страдающих алкоголизмом, не получают никакой медицинской помощи [48].
Риск развития ССЗ и уровень смертности, безусловно, зависят от количества и длительности потребления алкоголя. Так, систематическое потребление алкоголя более 2 стандартных доз в день увеличивает риск развития ССЗ и их осложнений (в том числе нарушений ритма), а также — смертности [49,50].
Таблица 1. Шкала АУДИТ
| Вопрос | Баллы | ||||
|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | |
| 1 Как часто вы выпиваете алкогольные напитки? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 2 Сколько доз* алкоголя вы выпиваете в обычный день, когда потребляете алкогольные напитки? | 1-2 | 3-4 | 5-6 | 7-9 | >10 |
| 3 Как часто вы выпивали 6 доз алкоголя или больше (для женщин) или 8 доз алкоголя или больше (для мужчин) однократно за последний год? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 4 Как часто в течение последнего года вы обнаруживали, что не могли остановиться, когда начинали пить | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 5 Как часто в течение последнего года в связи с потреблением алкоголя вы не могли выполнить повседневные дела? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 6 Как часто в течение последнего года вам нужно было выпить утром, чтобы прийти в себя после неумеренного потребления алкоголя? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 7 Как часто в течение последнего года у вас возникало чувство вины или угрызения совести после потребления алкоголя? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 8 Как часто в течение последнего года вы не могли вспомнить, что случилось накануне вечером, потому что вы выпивали? | Никогда | Реже 1 разa в месяц | 1 раз в месяц | 1 раз в неделю | Ежедневно или почти ежедневно |
| 9 Получили ли вы или кто-то еще травмы в результате потребления вами алкоголя? | Нет | Да, но не за прошедший год | Да, за прошедший год | ||
| 10 Был ли родственник, друг, врач или другой медработник обеспокоен тем, что вы потребляете алкоголь, и предложил уменьшить его количество? | Нет | Да, но не за прошедший год | Да, за прошедший год | ||
| Общий балл: | |||||
Использование одних только кардиопротективных и антиаритмических препаратов не способно решить проблему лечения ССЗ, обусловленных злоупотреблением алкоголем. У пациентов с алкогольной зависимостью также обязательно должна проводиться терапия, направленная на снижение мотивации пациентов к употреблению алкоголя: противоалкогольные препараты (налмефен, налтрексон, дисульферам), антидепрессанты, психотерапия.
В повседневной практике для первичной и быстрой оценки уровня потребления (злоупотребления) алкоголем или алкогольной зависимости можно использовать краткую версию шкалы АУДИТ – АУДИТ-С (первые 3 вопроса шкалы АУДИТ) (Табл. 1).
В зависимости от количества набранных производят интерпретацию шкалы АУДИТ-С: так количество баллов 0 – отражает отсутствие употребления алкоголя, тест считается положительным, если: у мужчины ≥4 баллов, а у женщины ≥3 баллов, как правило, чем больше баллов, тем больше вероятность того, что паттерн потребления алкоголя оказывает негативное влияние. Если тест выявил положительный результат – необходимо пройти дальнейшее развернутое тестирование по 10-балльному опроснику теста АУДИТ (Табл. 2) [51,52]. Возможно также использование теста CAGE (Cutdown – уменьшение, Annoyance – раздражение, Guilt – вина, Eyeopener – пробуждающийся) [53,54].
Необходимо отметить, что злоупотребление алкоголем часто сопряжено с негативными стрессовыми жизненными событиями – потерей работы, дохода, проблемами в семье и т.д. Хорошо известен факт, что средние и большие дозы алкоголя могут провоцировать эпизоды сниженного настроения и приводить к депрессии и тревоге, а также провоцировать нарушения ритма.
Хронический прием больших доз алкоголя вызывает нарушение функций «стрессовой системы», схожих с таковой при депрессии, в частности повышение выделения кортикотропин рилизинг-фактора, активацию гипоталамо-гипофизарно-надпочечниковой системы и вегетативной нервной системы [55]. Эти изменения отмечаются как в период злоупотребления алкоголем, так и в течение 4 недель после отмены. Наличие депрессивного и/или тревожного расстройства увеличивает риск рецидива алкогольной зависимости [56]. Депрессия и алкогольная зависимость имеют двунаправленную взаимосвязь. Так, депрессия может про воцировать развитие алкогольной зависимости, а алкогольная зависимость, в свою очередь, может быть одним из этиологических факторов возникновения депрессивного эпизода. Алкоголизм и депрессия повышают риск развития друг друга в два раза [57].
Таблица 2. Интерпретация шкалы АУДИТ
| Сумма баллов | Уровень риска | Вид рекомендаций и помощи |
|---|---|---|
| 0-7 | Беспроблемное употребление. | 1. Информирование по проблемам и рискам, связанным с употреблением алкоголя. |
| 8-15 | Зона риска. | 1. + 2. Совет по ограничению приема алкоголя. |
| 16-19 | Зона употребления алкоголя с вредными последствиями. | 1. + 2. Совет по ограничению приема алкоголя + 3. краткая психологическая помощь (мотивирование на сокращение или прекращение потребления) + 4. решение вопроса о фармакотерапии + 5. поддерживающий мониторинг потребления алкоголя и выполнения терапевтических рекомендаций. |
| 20-40 | Зона алкогольной зависимости. | 1. + 2. Совет по ограничению приема алкоголя + 3. краткая психологическая помощь (мотивирование на сокращение или прекращение потребления) + 4. решение вопроса о фармакотерапии + 5. поддерживающий мониторинг потребления алкоголя и выполнения терапевтических рекомендаций + 6. при необходимости (сложные клинические случаи) направление к специалисту для консультации постановки диагноза и лечения. |
Распространенность алкогольной зависимости в течение 12 месяцев и в течение жизни у пациентов с большим депрессивным расстройством составляет 3% и 24%, соответственно [58]. Длительное употребление высоких доз алкоголя на 40% повышает риск развития депрессии, суицидальных попыток, а также – выраженной тревоги и диссомнии [59], наличие которых также повышает риск развития желудочковых аритмий и внезапной сердечной смерти [60, 61].
У пациентов с пагубным потреблением (злоупотреблением) алкоголем и алкогольной зависимостью необходимо своевременно выявлять наличие депрессии и тревоги. Нелеченная депрессия в сочетании с алкогольной зависимостью повышает суицидальный риск в 5 раз [62]. Для диагностики депрессии и тревоги у пациентов с алкогольной зависимостью рекомендовано использовать шкалу депрессии Бека и госпитальную шкалу тревоги и депрессии, которые валидизированы для пациентов с алкогольной зависимостью 64.
Депрессивное расстройство у пациента с алкогольной зависимостью является несомненным показанием для назначения антидепрессантов. Среди последних препаратами выбора являются селективные ингибиторы обратного захвата серотонина (СИОЗС).
Они эффективны для лечения депрессии у пациентов с алкоголизмом, а регресс депрессии увеличивает эффективность противоалкогольной терапии. СИОЗС уменьшают потребление алкоголя пациентами с алкогольной зависимостью на 10–70%.
Таким образом, если при повторном обращении через 2 нед. после отмены или снижения потребления алкоголя симптомы депрессии и/или тревоги сохраняются, то необходимо назначить антидепрессант или направить пациента к психиатру для решения вопроса о назначении специфической терапии [66].
Пациенты с пагубным потреблением (злоупотреблением)или алкогольной зависимостью должны получать длительную противоалкогольную терапию. Многообещающим направлением является концепция снижения потребления, т.к. примерно половина пациентов не могут или не хотят полностью отказаться от алкоголя. Об этом свидетельствуют результаты британского (n=742) и канадского (n=106) исследований пациентов, имеющих проблемы с употреблением алкоголя или алкогольную зависимость [67,68]. Очень важно, что при учете личных предпочтений происходит увеличение эффективности проводимой терапии, как минимум в 2 раза [69].
До последнего времени доказательная медикаментозная терапия, направленная на лечение алкоголизма, была представлена тремя препаратами. В связи с этим появление в Европе нового препарата Селинкро (налмефен), снижающего потребление алкоголя, представляет особый интерес. Препарат модулирует опиоидную систему и обладает с выраженным сродством к μ-, &delta- и κ-рецепторам. Налмефен является блокатором в отношении μ- и δ- рецепторов и частичным агонистом в отношении κ-рецепторов. Эффективность Селинкро (налмефен) была доказана в нескольких крупных плацебо контролируемых исследованиях. В исследовании ESENSE 1 был показан более значимый эффект налмефена по сравнению с плацебо в отношении количества дней тяжелого пьянства [70] и общего потребления алкоголя у тяжелых пациентов — с алкогольной зависимостью и высоким уровнем риска потребления алкоголя (потребляющих >40 г в день алкоголя для женщин и >60 г в день — для мужчин, (ВОЗ, 2000)). При лечении налмефеном число дней тяжелого пьянства и общего потребления чистого алкоголя в месяц уменьшалось статистически значимо в сравнении с плацебо уже с первого месяца (p
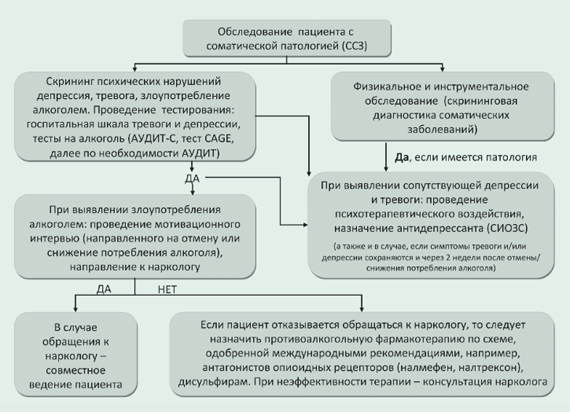
Рисунок 2. Алгоритм ведения пациента с алкогольной зависимостью и ССЗ
Похожие данные были получены и в исследовании ESENSE 2 [71]: так за 6 мес на терапии Селинкро уменьшилось на 55,9% дней тяжелого пьянства в месяц (статистически значимо в сравнении с плацебо; p=0,0253) и на 61% сократился общий средний объем потребления чистого алкоголя в день (также статистически значимо в сравнении с плацебо; p=0,0404). При этом число дней злоупотребления на плацебо уменьшилось на 44,4%, а общий средний объем потребления чистого алкоголя в день на 52,2%. В исследовании ESENSE 2 значимое преимущество (p Заключение
Таким образом, алкогольная зависимость часто сочетаются с ССЗ и в частности нарушениями ритма, но не достаточно диагностируются, и пациенты не всегда получают специфическое лечение, несмотря на значимые последствия для здоровья и высокий риск смерти. Обследование таких пациентов в обязательном порядке должно включать скрининг на пагубное потребление или алкогольную зависимость, а также желательно на тревожно-депрессивные нарушения, способствующие алкоголизации.
В повседневной практике для первичной и быстрой оценки алкогольной зависимости или пагубного потребления (злоупотребления) алкоголем рекомендуется использовать краткую версию шкалы АУДИТ – АУДИТ-С, а также тест – CAGE и далее по необходимости полную версию теста АУДИТ (10 вопросов).
При подозрении на депрессию и тревогу проводить диагностику (использовать шкалу депрессии Бека, госпитальную шкалу тревоги и депрессии).
Основные принципы ведения пациентов с пагубным потреблением (злоупотреблением) и алкогольной зависимостью, должны включать в себя следующие терапевтические инструменты:
1) Необходимо информирование пациентов об основных симптомах расстройств связанных с злоупотреблением или зависимостью, количестве потребляемого алкоголя, считающегося безопасным (дозы рискованного потребления), показаниях для обращения за медицинской помощью;
2) Совместно с пациентом определять цель терапии, в соответствии с личными предпочтениям пациента;
3) Проводить раннюю профилактику алкогольной зависимости у пациентов;
4) Обязательно использовать психотерапевтические и мотивационные методики, направленные на сокращение потребления алкоголя или полное прекращение;
5) Необходимо лечить пагубное потребление (злоупотребление) или алкогольную зависимость, включая осложнения, и коморбидные состояния (включая депрессию и тревогу). Применять помимо средств для лечения основного соматического заболевания противоалкогольные средства и антидепрессанты (у пациентов с депрессией и тревогой);
6) Проводить длительное наблюдение пациента, продолжая ставить новые цели терапии, мотивировать его на дальнейшее сокращение потребления или полный отказ, проводить профилактику рецидивов злоупотребления и алкогольной зависимости.
Алгоритм ведения пациентов злоупотребляющих алкоголем или с алкогольной зависимостью и ССЗ можно представить следующим образом (рис.2).
Сведения об авторах:
Юсупова Альфия Оскаровна – к.м.н., доцент кафедры госпитальной терапии №1 лечебного факультета Первого МГМУ им. И.М. Сеченова
Лишута Алексей Сергеевич – к.м.н., доцент той же кафедры
Источник