- Внутрикожная инъекция: техника выполнения, алгоритм
- Внутрикожная инъекция: показания и места введения
- Оснащение для проведения процедуры
- Подготовка к процедуре
- Выполнение процедуры
- Окончание процедуры
- Внутрикожная инъекция: возможные осложнения
- 1. Анатомические области и техника внутрикожной инъекции.
- Алгоритм внутрикожного введения лекарственных средств
- 2. Анатомические области и техника подкожной инъекции.
- Подкожные и внутрикожные инъекции
- Техника выполнения
- Инъекции
- Виды инъекций
- Внутримышечные инъекции
- Возможные осложнения внутримышечных инъекций
- Подкожные инъекции
- Внутривенные инъекции
- Особенности строения вен
- Осложнения при внутривенных инъекциях
Внутрикожная инъекция: техника выполнения, алгоритм
Оглавление
Внутрикожная инъекция: показания и места введения
Внутрикожная инъекция, обладая интенсивным местным воздействием препарата, назначается с диагностической целью и и для обеспечения инфильтрационной анестезии в следующих случаях:
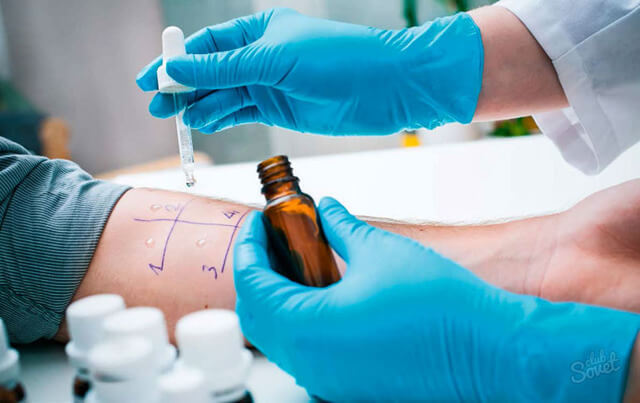
- Проведение диагностических аллергологических тестов для выявления иммунной реакции
- Проведение диагностики сенсибилизации организма с помощью введения туберкулиновых проб
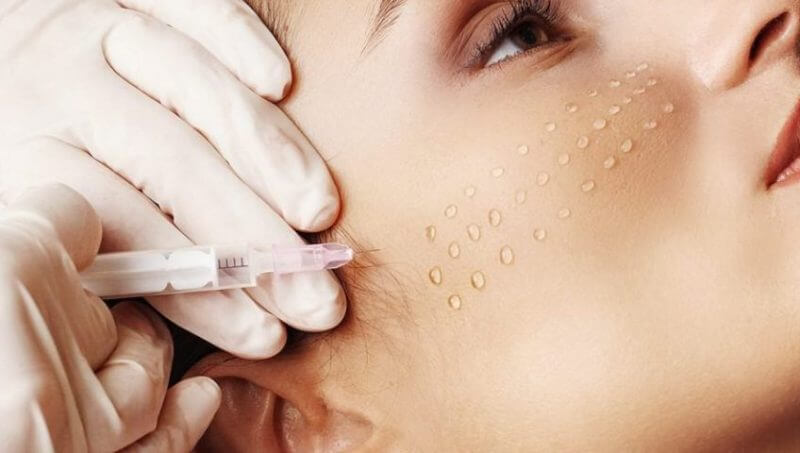
- Проведение местной анестезии на поверхностных участках кожи в пластической хирургии и косметологии
- Введение лекарственных веществ в толщу кожу с целью прямого воздействия на нее в косметологии — мезотерапия, биоревитализация
Места введения препаратов внутрикожно аналогичны областям постановки подкожной инъекции:
- верхняя и средняя трети передне-наружной поверхности плеча
- верхняя и средняя трети передне-наружной поверхности бедра
- боковая поверхность передней брюшной стенки
- передняя брюшная стенка вокруг пупка
- подлопаточная область
Дополнительно может использоваться внутренняя поверхность предплечья, область под ключицами, в косметологии — на лице.
Оснащение для проведения процедуры
- Мыло для мытья рук
- Кожный антисептик для рук
- Манипуляционный столик
- Кушетка
- Стерильный лоток для шприца с лекарственным средством
- Нестерильный лоток для израсходованных материалов
- Ножницы или пинцет (нестерильные) для открывания флаконов
- Пилка для открывания ампулы
- Шприц объемом 1 мл или 2 мл
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт этиловый 70%)
- Нестерильные перчатки
- Контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
Подготовка к процедуре
Перед тем, как будет проведена внутрикожная инъекция, медицинская сестра должна выполнить следующие действия:
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом введения препарата внутрикожно.
- Выдать пациенту необходимую информацию о препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение процедуры с отметкой о переносимости препарата.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и нестерильные перчатки.
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствии внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с подходящей длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
- Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства, встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства, ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона, перевернуть флакон вверх донышком, набрать раствор в шприц.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- Предложить пациенту занять удобное положение лежа на кушетке. Если инъекция выполняется в область предплечья, под него подкладывается удобный валик или подушка для проведения инъекций.
- Выбрать место инъекции, осмотреть и пропальпировать его на наличие признаков воспаления и инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
Выполнение процедуры
- Медицинская сестра должна находиться в удобном положении, если возможно — сидя. Для локтя правой руки должна быть опора.
- На выбранном месте инъекции дважды обработать кожу пациента с помощью салфеток со спиртсодержащим антисептиком. Обрабатывается большой участок кожи, т.к. внутрикожно препараты вводятся на достаточно большой поверхности (при диагностике — вся внутренняя поверхность предплечья). После обработки кожа должна высохнуть для исключения попадания антисептика в ранку от прокола.
- При проведении диагностических проб проводится разметка кожи, чтобы знать, в какую область какой препарат вводится.
- Шприц взять в руку как писчее перо — 2-й палец держать на канюле иглы, 1-й, 3-й, 4-й, и 5-й — на цилиндре. Срез иглы должен быть направлен вверх.
- Первым и вторым пальцами левой руки растянуть кожу в месте инъекции.
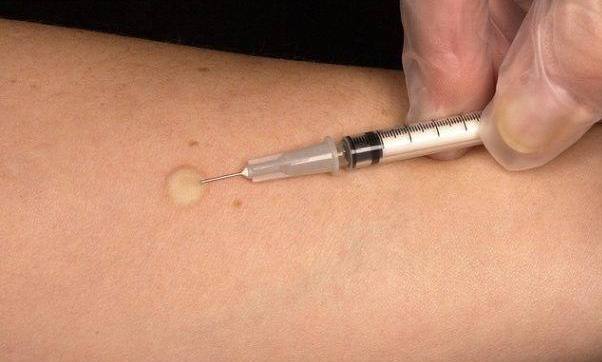
- Держа иглу срезом вверх, ввести ее почти параллельно поверхности кожи (угол наклона иглы — 10-15°) в толщу кожи на длину среза.
- Не меняя положения шприца в правой руке, переместить 1-й, 2-й и 3-й пальцы левой руки на поршень. Надавливая на поршень 1-м пальцем левой руки, ввести препарат. При этом на коже пациента должна образоваться белесоватая папула.
- Аккуратно, но быстро извлечь иглу, не прижимая к месту инъекции салфетку, не обрабатывая антисептиком!
- Убедиться в нормальном самочувствии пациента.
Окончание процедуры
- Использованные иглы поместить в контейнер для колющих отходов класса Б с помощью иглосъемника.
- Шприцы, перчатки, использованные салфетки поместить в контейнер для отходов класса Б.
- Вымыть руки гигиеническим способом, высушить одноразовым полотенцем.
- Через 10-20 минут после процедуры справиться о самочувствии пациента и его реакции на введение препарата. При наличии жалоб на самочувствие со стороны пациента сообщить лечащему врачу.
- Занести данные о процедуре «внутрикожная инъекция»в медицинскую документацию.
Внутрикожная инъекция: возможные осложнения
- Гематома
- Подкожный инфильтрат
- Холодный абсцесс
- Некроз кожи
- Лимфоаденопатия
- Аллергические реакции
Внутрикожная инъекция, как и остальные виды инъекций — очень ответственная процедура. Насколько правильно медицинская сестра проведет данную манипуляцию, зависит как правильность диагностических или анестезиологических мероприятий, так и здоровье пациента в целом.
Источник
1. Анатомические области и техника внутрикожной инъекции.
Внутрикожная инъекция – самая поверхностная из инъекций. Анатомическая область – внутренняя поверхность предплечья, средняя треть.
— проба на чувствительность к антибиотикам;
— поражения кожи в области предполагаемой инъекции;
— ранее имевшая место аллергическая реакция на препарат.
Материальные ресурсы: манипуляционный столик, кушетка, не прокалываемый контейнер, ёмкость для дезинфекции, шприцы одноразовые (по количеству назначенных препаратов), лоток, салфетки, лекарственные средства (по назначению врача), антисептик для обработки инъекционного поля, антисептик для обработки рук, перчатки, диспенсер с одноразовым полотенцем, жидкое мыло.
Алгоритм внутрикожного введения лекарственных средств
I. Подготовка к процедуре.
Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата. В случае отсутствия такового, уточнить дальнейшие действия у врача.
Вымыть и осушить руки (с использованием мыла или антисептика).
Набрать лекарственный препарат в шприц.
Предложить/помочь пациенту занять удобное положение: сидя или лежа. Выбор положения зависит от состояния пациента; вводимого препарата.
Выбрать и осмотреть/пропальпировать область предполагаемой инъекции для избежания возможных осложнений.
II. Выполнение процедуры.
Положить одну руку на предплечье пациента. Слегка натянуть кожу на передней поверхности.
Обработать антисептиком место инъекции.
Взять шприц другой рукой, придерживая канюлю иглы указательным пальцем, срезом вверх.
Ввести иглу быстрым движением под углом 10°-15°в кожу на глубину среза иглы.
Медленно ввести лекарственный препарат в кожу до появления папулы, свидетельствующего о попадании раствора в дерму.
III. Окончание процедуры.
Прижать к месту инъекции салфетку или ватный шарик.
Утилизировать шприц и использованный материал.
Снять перчатки, поместить их в емкость для дезинфекции.
Вымыть и осушить руки (с использованием мыла или антисептика).
Сделать соответствующую запись о результатах выполнения в медицинскую документацию.
После выполнения процедуры место инъекции не массировать салфеткой.
Через 15-30 минут после инъекции обязательно узнать у пациента о его самочувствии и о реакции на введённое лекарственное средство (выявление осложнений и аллергических реакций).
Внутрикожные инъекции детям выполняют в среднюю треть внутренней поверхности предплечья, верхнюю треть наружной поверхности плеча.
2. Анатомические области и техника подкожной инъекции.
В связи с тем, что подкожно-жировой слой хорошо снабжен кровеносными сосудами, для более быстрого действия лекарственного вещества применяют подкожные инъекции.
— наружная поверхность плеча (средняя треть);
— переднебоковая поверхность живота (отступ от пупка 2 см);
— передненаружная поверхность бедра.
— введение лекарственных средств;
— поражения кожи в области предполагаемой инъекции;
— ранее имевшая место аллергическая реакция на препарат.
Материальные ресурсы: манипуляционный столик, кушетка, не прокалываемый контейнер, ёмкость для дезинфекции, шприцы одноразовые (по количеству назначенных препаратов), лоток, салфетки, лекарственные средства (по назначению врача), антисептик для обработки инъекционного поля, антисептик для обработки рук, перчатки, диспенсер с одноразовым полотенцем, жидкое мыло.
Источник
Подкожные и внутрикожные инъекции
Техника выполнения
Подкожные инъекции назначают для быстрой доставки лекарства в организм. Уколы делают в те участки, где нет крупных сосудов и нервов:
- живот,
- внутреннюю поверхность бедра,
- межлопаточную, подлопаточную и плечевую области.
Место инъекции обрабатывают ватным тампоном, смоченным спиртом. Кожу захватывают в складку, после чего делают прокол на глубину 1-2 см под углом 45 градусов. Лекарственный раствор направляют в подкожную клетчатку медленно. После окончания процедуры иглу быстро извлекают и повторно обрабатывают кожу спиртом.
Внутрикожные инъекции — средство обезболивания небольшого участка или биологическая проба, например, Манту. Также выполняют с целью диагностики аллергии.
Для внутрикожных инъекций используют шприц с тонкой и короткой иглой — 2-3 см. Наиболее удобное место для укола — внутренняя поверхность предплечья. Использовать препарат можно, только если кожный покров не поврежден, а пациент не болеет респираторными заболеваниями.
Иглу вводят почти параллельно поверхности кожи срезом вверх, после чего выпускают лекарственный раствор в необходимом количестве. Если процедура проведена правильно, кровотечение отсутствует, а на месте укола остается небольшой бугорок.
Подкожные и внутрикожные инъекции выполняют опытные специалисты нашей клиники. Процедуры проводятся по предварительной записи, примерные цены указаны в прайс-листе. Подробную информацию уточняйте в регистратуре.
Источник
Инъекции
Инъекции внутрикожные, подкожнык, внутримышечные, внутривенные.
Инъекция — способ введения в организм неких растворов (например, лекарственных средств) с помощью шприца и пустотелой иглы или впрыскиванием под высоким давлением (безыгольная инъекция).
Виды инъекций
К основным видам инъекций относят следующие:
- внутрикожная (или интрадермальная) — (intracutaneous или intradermal)
- подкожная (subcutaneous)
- внутримышечная (intramuscular)
- внутривенная (intravenous)
- внутриартериальная
- внутрикостная
Внутримышечные инъекции
Внутримышечная инъекция — один из наиболее распространённых способов введения небольших объёмов лекарственных веществ. Мышцы обладают разветвлённой сетью кровеносных и лимфатических сосудов, что создаёт хорошие условия для всасывания лекарств. При внутримышечной инъекции создаётся депо, из которого препарат постепенно всасывается в кровеносное русло, что позволяет поддерживать примерно одинаковую концентрацию действующего вещества в крови в течение нескольких часов и тем самым обеспечить его длительное действие.
Для предотвращения осложнений, внутримышечные инъекции рекомендуется производить в местах тела, где имеется значительный слой мышечной ткани, и близко не располагаются крупные сосуды и нервные стволы. Длина применяемой иглы зависит от толщины слоя подкожно-жировой клетчатки, так как необходимо, чтобы при введении игла прошла подкожную клетчатку и срез её располагался непосредственно в мышце. Инъекции производят обычно в ягодичные мышцы, реже — в мышцы передней поверхности бедра или дельтовидную мышцу.
Возможные осложнения внутримышечных инъекций
При внутримышечных инъекциях возможны следующие осложнения:
- Попадание иглы в кровеносный сосуд, что может привести к эмболии, если вводятся масляные растворы или взвеси, которые не должны попадать в непосредственно в кровоток. При применении подобных препаратов после введения иглы в мышцу оттягивают поршень назад и убеждаются в отсутствии крови в шприце.
- Инфильтраты — болезненные уплотнения в толще мышечной ткани на месте укола. Могут возникнуть на второй-третий день после инъекции. Причинами их возникновения может быть как несоблюдение правил асептики (нестерильный шприц, плохо обработанное место укола), так и многократное введение препаратов в одно и то же место, или повышенная чувствительность тканей человека к вводимому препарату (характерно для масляных растворов и некоторых антибиотиков).
- Абсцесс — проявляется гиперемией и болезненностью кожи над инфильтратом, повышенной температурой тела. Требует срочной хирургической обработки и лечения антибиотиками.
- Аллергические реакции на введённый препарат. Для избежания данных осложнений перед введением препарата собирается анамнез, выясняется наличие аллергических реакций на какие-либо вещества. При любом проявлении аллергической реакции (независимо от способа предыдущего введения) целесообразна отмена препарата, поскольку повторное введение данного лекарственного средства может привести к анафилактическому шоку.
Подкожные инъекции
Применяется, например, при введении инсулина.
Подкожно-жировой слой обладает густой сосудистой сетью, поэтому введённые подкожно лекарственные вещества оказывают действие быстрее по сравнению с введением через рот — они минуют желудочно-кишечный тракт, попадая непосредственно в кровоток. Подкожные инъекции производят иглой самого малого диаметра и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке, не оказывая на неё вредного воздействия.
Наиболее удобными участками для подкожного введения являются:
- наружная поверхность плеча;
- подлопаточное пространство;
- передне-наружная поверхность бедра;
- боковая поверхность брюшной стенки;
- нижняя часть подмышечной области.
В этих местах кожа легко захватывается в складку и минимальна опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
- в места с отёчной подкожно-жировой клетчаткой;
- в уплотнения от плохо рассосавшихся предыдущих инъекций.
Кожа над местом введения собирается в складку, игла под углом 45° вводится в кожу, затем плавно в подкожно-жировую клетчатку вводится раствор лекарственного препарата.
Внутривенные инъекции
Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при этом является строжайшее соблюдение правил асептики (мытьё и обработка рук, кожи больного и т. п.).
Особенности строения вен
Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма. Также аналогом внутривенной инъекции является введение препарата через диафрагму рта в корень языка. Это связано с особенностями анатомического строения языка человека.
Подкожные вены верхней конечности — лучевая и локтевая подкожные вены. Обе эти вены, соединяясь по всей поверхности верхней конечности, образуют множество соединений, самое крупное из которых — средняя вена локтя, наиболее часто используемая для пункций. В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
- Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
- Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
- Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
- Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
- Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
- Толстостенная вена — вена толстая, плотная.
- Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
- хорошо контурированная фиксированная толстостенная вена — такая вена встречается в 35 % случаев;
- хорошо контурированная скользящая толстостенная вена — встречается в 14 % случаев;
- слабо контурированная, фиксированная толстостенная вена — встречается в 21 % случаев;
- слабо контурированная скользящая вена — встречается в 12 % случаев;
- неконтурированная фиксированная вена — встречается в 18 % случаев.
Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют довольно легко пунктировать вену.
Менее удобны вены третьего и четвёртого вариантов, для пункции которых наиболее подходит тонкая игла. Следует только помнить, что при пункции «скользящей» вены её необходимо фиксировать пальцем свободной руки.
Наиболее неблагоприятны для пункции вены пятого варианта. При работе с такой веной применяют предварительную пальпацию (прощупывание), пункция «вслепую» не рекомендуется.
Осложнения при внутривенных инъекциях
Одной из наиболее часто встречающихся анатомических особенностей вен является так называемая ломкость. Визуально и пальпаторно ломкие вены ничем не отличаются от обычных. Пункция их, как правило, также не вызывает затруднения, но в месте прокола очень быстро появляется гематома, которая нарастает, несмотря на то, что все приёмы контроля подтверждают правильное попадание иглы в вену. Считается, что, вероятно, происходит следующее: игла является ранящим агентом, и в одних случаях прокол стенки вены соответствует диаметру иглы, а в других из-за анатомических особенностей происходит разрыв по ходу вены.
Нарушения техники фиксации иглы в вене также могут привести к осложнениям. Слабо фиксированная игла наносит дополнительную травму сосуду. Данное осложнение встречается, почти исключительно, у лиц пожилого возраста. При данной патологии введение лекарственного средства в эту вену прекращают, пунктируют другую вену и проводят инфузию, обращая внимание на фиксацию иглы в сосуде. На область гематомы накладывают тугую повязку.
Довольно частым осложнением бывает поступление инфузионного раствора в подкожную клетчатку. Наиболее часто после пункции вены в локтевом сгибе недостаточно устойчиво фиксируется игла, при движении больного рукой игла выходит из вены и раствор поступает под кожу. Иглу в локтевом сгибе рекомендуется фиксировать не менее чем в двух точках, а у беспокойных больных фиксировать вену на протяжении конечности, исключая область суставов.
Другая причина поступления жидкости под кожу — сквозной прокол вены, это чаще бывает при применении одноразовых игл, более острых, чем многоразовые, в этом случае раствор поступает частично в вену, а частично под кожу.
В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна. В этом случае больного просят более энергично сжимать и разжимать пальцы и параллельно похлопывают по коже, просматривая вену в области пункции. Как правило, этот приём более или менее помогает при пункции спавшейся вены. Первичное обучение медперсонала на подобных венах недопустимо.
Источник