- Лечение гангрены
- Причины развития гангрены
- Симптоматика гангрены
- Диагностика
- Лечение гангрены
- Материалы по теме:
- Лечение гангрены и диабетической стопы народными средствами
- «вы знаете, ходил в поликлинику, но как-то вообще не помогало, а сам стал прикладывать капустный лист к язвам на стопе, и очень хорошо он меня выручал, а вот сейчас что-то не идет лечение…»
- Часто врачи, несмотря на неэффективность проводимого лечения, лечение продолжают, или, исходя из СВОЕГО опыта лечения таких пациентов, которым не проводилось восстановление артериального кровотока, предлагают высокую ампутацию конечности на начальном этапе развития некрозов.
- Использование жирорастворимых мазей при неро-ишемической форме синдрома диабетической стопы противопоказано. Жировая пленка на поверхности раны затрудняет отток раневого отделяемого и способствует прогрессированию воспалительного процесса на стопе.
- При ишемии тканей на стопе для приостановления прогрессирования инфекционного процесса на стопе необходимо использовать водные растворы йода (бетадин, йодопирон), борной кислоты, фрементов (по показаниям).
- Гангрена влажная — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы влажной гангрены
- Патогенез влажной гангрены
- Классификация и стадии развития влажной гангрены
- Осложнения влажной гангрены
- Диагностика влажной гангрены
- Лечение влажной гангрены
- Прогноз. Профилактика
Лечение гангрены
Посинение или почернение гангренозных участков связано с активным синтезом сульфида железа, продуцируемого при деструкции гемоглобина. Гангрена затрагивает любые ткани и органы – кожный покров, подкожно-жировую клетчатку, мышечные структуры, гладкую мускулатуру внутренних органов.
Гангрена конечностей является необратимым процессом, распространение которого удается купировать только посредством хирургического вмешательства (шунтирования сосудов). Подобные манипуляции позволяют избежать полной ампутации конечности, ограничившись только удалением некротических (отмерших) тканей.
Причины развития гангрены
Гангрену классифицируют как сухую и влажную. Развивается патологическое состояние на фоне разнообразных факторов. Для конечностей наиболее характерны ишемические причины – острое и устойчивое нарушение кровоснабжения на фоне окклюзионных поражений сосудов. Поспособствовать развитию гангрены может инфекционный процесс, аллергическая реакция, воздействие токсинов. Среди внешних факторов первое по распространенности место занимают обморожения и ожоги.
Гангрена всегда обусловливается расстройством тканевого питания и разрушением клеточных структур. Она развивается преимущественно в удаленных от сердца областях тела, но иногда способна затронуть даже внутренние жизнеобеспечивающие органы (при ишемии кишечника или легких).
Влажная гангрена считается наиболее опасной для жизни, поскольку быстро прогрессирует и отличается тяжелым течением.
К причинам некротического поражения тканей относят:
- Физико-химические и температурные раздражения (травмы, обморожения, ожоги – тепловые или кислотные);
- Инфекционные процессы;
- Сахарный диабет (и сопутствующие нарушения, включая диабетическую микро- и макроангиопатию);
- Декомпенсацию сердца (тяжелые формы сердечной недостаточности);
- Прогрессирующий атеросклероз и другие окклюзионные поражения сосудов;
- Эмболии;
- Облитерирующий эндартериит;
- Механические сдавливания крупных кровеносных сосудов или их травмы (например, в ходе получения ранений холодным или огнестрельным оружием).
Наиболее распространенным катализатором для гангрены служат именно сердечнососудистые патологии, провоцирующие нарушения центрального и периферического кровообращения.
Процесс развития гангрены является необратимым, поэтому при наличии специфичных симптомов важно экстренно обратиться за профессиональной медицинской помощью.
Особенности развития и быстрота распространения гангрены зависят от таких факторов:
- Регион проживания (особенно наличие в нем эпидемий);
- Общее состояние организма (быстрее всего некроз прогрессирует у лиц с истощением, гиповитаминозом, интоксикациями, хроническими патологиями, анемией и болезнями, связанными с нарушениями метаболизма и гемостаза);
- Климатические условия (и чрезмерное охлаждение, и интенсивное нагревание катализируют стремительное распространение некроза);
- Анатомические нарушения строения тканей и органов;
- Привычки и образ жизни (курение и злоупотребление алкоголем при наличии сосудистых патологий в разы повышают риск развития заболевания).
- Терапия гангрены осуществляется только в условиях стационара, нередко – с экстренной госпитализацией больного.
Симптоматика гангрены
Симптомы гангрены крайне специфичны, и их нельзя спутать с проявлениями других заболеваний и нарушений.
Сухая гангрена, которая наиболее характерна для сосудистой этиологии, не представляет опасности для жизни. Пораженные ткани не распадаются, а мумифицируются – высыхают, теряя жидкость. Токсические вещества при этом выделяются в умеренном количестве, и организм успевает их инактивировать. Очаг некротического поражения четко органичен и различим. Влажная же гангрена отличается интенсивным и агрессивным охватом тканевых структур, очень быстрым прогрессированием, инфицированием системного кровотока выделяемыми при некрозе ядами. Такое состояние чаще становится следствием инфекционного процесса и несет прямую угрозу жизни больного.
Общие симптомы гангрены рук или ног:
- Резкий и сильный приступ боли в пораженной конечности;
- Побледнение покрова и его последующее окрашивание в мраморный оттенок;
- Уменьшение (при сухой форме) или увеличение (при влажной форме) конечности в размерах;
- Полная утрата чувствительности пораженными тканями;
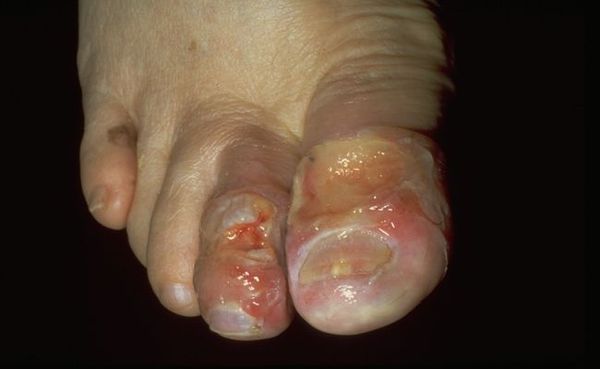
- Окрашивание тканей в грязно-серый (при влажной форме) или сине-черный (при сухой форме) цвет;
- Появление стойкого гнилостного запаха (при влажной форме) / четкое ограничение отмершей ткани (при сухой форме).
Разница заключается и в общем самочувствии пациента. При влажной форме гангрены оно стремительно ухудшается – появляются симптомы обширной интоксикации, ослабевает пульс, наблюдается озноб. При сухой гангрене подобных симптомов не бывает. Пораженная конечность нередко отсоединяется самостоятельно.
Диагностика
Диагностика гангрены не представляет собой сложности и включает в себя:
- Осмотр пораженной области (визуальный);
- Артерио- или флебографию;
- Ультразвуковое допплеровское исследование сосудов;
- Реовазографию;
- КТ и МРТ;
- Дуплексное сканирование с контрастным веществом;
- Общий анализ крови;
- Биохимический анализ крови;
- Бактериологическое исследование биоматериала, взятого с пораженного участка.
Корректный диагноз удается поставить во всех случаях.
Лечение гангрены
Гангреной поражаются преимущественно удаленные от сердца участки тела. Самым распространенным явлением в клинической практике является поражение стоп и пальцев ног. Реже – некроз тканей голени или всей ноги до бедра.
Терапией патологии занимаются сосудистые хирурги. К сожалению, процесс необратим, и ампутации отмершего участка избежать невозможно. Однако есть шанс сохранить близлежащие ткани и остановить распространение патологического процесса. Эти цели разрешимы только путем проведения оперативного вмешательства – шунтирования, предполагающего замену больного сосуда.
Важно понимать, что ни консервативное лечение, ни физиопроцедуры, ни средства народной медицины не способны остановить некроз. Лекарственная терапия бывает при гангрене лишь вспомогательной или профилактической.
Комплексное лечение гангрены включает в себя следующие методы:
- Хирургические вмешательства (шунтирование, стентирование, ангиопластика);
- Ампутация (ампутируются только безнадежно пораженные ткани; в ряде случаев сосудистым хирургам удается добиться минимальных потерь либо сохранить конечность полностью, при условии раннего обнаружения гангрены);
- Применение медикаментозных препаратов (обезболивающие, антибиотики, тромболитики, венотоники, средства, оптимизирующие реологию крови и микроциркуляцию тканевых жидкостей);
- Гемотрансфузия (плазмы или крови).
При влажной форме гангрены производится неотложная некрэктомия в границах живых тканей. В случае поражения конечности, она ампутируется гильотинным методом.
Со стороны лечащего специалиста важно обеспечить должные благоприятные условия для регенерации и восстановления культи. Ампутация производится способами, позволяющими сохранить функциональность конечности в максимально доступном объеме. В процессе проведения обнаженный участок культи закрывается тканевым (кожно-мышечным) лоскутом.
Гангрена, вне зависимости от формы и течения, является потенциально опасным для жизни и здоровья состоянием, требующим срочного вмешательства специалистов.
Материалы по теме:
При современном темпе и образе жизни наша сосудистая система становится одним из самых уязвимых участков нашего организма. Нарушается кровообращение, появляются излишние нагрузки и разнообразные застойные явления в сосудах и тканях – список заболеваний сосудов нижних конечностей велик. Как правило, они имеют схожие симптомы и профилактику.
Кровь – это жидкая соединительная ткань, которая исполняет роль связующего элемента во всем нашем организме. Она обеспечивает здоровую жизнедеятельность каждого органа и каждой клетки.Благодаря кровеносной системе ко всем тканям и органам транспортируются питательные вещества, гормоны и кислород.
Источник
Лечение гангрены и диабетической стопы народными средствами
Время от времени при осмотре пациентов с синдромом диабетической стопы, врачам специализированных учреждений приходится иметь дело с их мнением относительно местного лечения язв на стопах из серии:
«вы знаете, ходил в поликлинику, но как-то вообще не помогало, а сам стал прикладывать капустный лист к язвам на стопе, и очень хорошо он меня выручал, а вот сейчас что-то не идет лечение…»
Никто из врачей не будет отрицать то, что часто народные средства бывают эффективны при лечении различных заболеваний и расстройств, особенно функционального характера. Но бывают разные ситуации по тяжести проявлений.
Когда тканям критически не хватает питания для поддержания жизнедеятельности, независимо от того, что вы к ним будете прикладывать и какие чудо-таблетки с биодобавками вы будете принимать, принципиально ситуацию это воздействие не сможет поменять. И хорошо, когда пациент с синдромом диабетической стопы или его родственники начинают беспокоится и обращаться в специализированное учреждение, когда видят неэффективность самостоятельного или неспециализированного лечения на начальном этапе.
В зависимости от удаленности от лечебного учреждения чаще случается, что половина стопы уже поражено гагреной, а лечение так и “не помогает”, лечащий врач говорит, что попробует удалить еще один палец и может быть случится «чудо» и раны начнут заживать и т.д.
Часто врачи, несмотря на неэффективность проводимого лечения, лечение продолжают, или, исходя из СВОЕГО опыта лечения таких пациентов, которым не проводилось восстановление артериального кровотока, предлагают высокую ампутацию конечности на начальном этапе развития некрозов.
Как правило, самая частая ошибка — попытка использовать жирорастворимые мазь Вишневского или Ируксол для лечения диабетичеких язв при критической ишемии, которые в хирургии обычно используют на заживающих ранах; пациент по чьему-нибудь неквалифицированному совету самостоятельно назначает себе “хорошее средство”, надеясь, что «оно все вытянет на себя» и не понимая, к каким последствиям его использование может привести.
Использование жирорастворимых мазей при неро-ишемической форме синдрома диабетической стопы противопоказано. Жировая пленка на поверхности раны затрудняет отток раневого отделяемого и способствует прогрессированию воспалительного процесса на стопе.
Следующая ошибка, которую часто можно встретить — применение мазей на основе полиэтиленоксида (Левосин, Левомеколь и др.) в лечении ран на стопе, которые возникают на фоне нарушенного артериального кровотока. Такие мази могут назначаться пациентам даже хирургами поликлиники, кто малознаком с ведением пациентов с синдромом диабетической стопы и критической ишемией нижних конечностей.
Эти мази действительно обладают адсорбирующим эффектом и «вытягивают» жидкость и раневое отделяемое на себя.
Но главная первопричина развития ран и язв на стопе при критической ишемии — не инфекционный процесс на стопе, а недостаточное питание тканей, при этом попытка применять средства в виде мази оборачиваются «размоканием» раны, превращением сухого некроза во влажный, развитием и прогрессированием влажной гангрены.
При ишемии тканей на стопе для приостановления прогрессирования инфекционного процесса на стопе необходимо использовать водные растворы йода (бетадин, йодопирон), борной кислоты, фрементов (по показаниям).
Однако, ключевую роль в восстановлении жизнеспособности тканей для проведения эффективного местного лечения ран на стопе при критической ишемии и синдроме диабетической стопы имеет восстановление прямого магистрального кровотока к зоне поражения на стопе на период заживления.
Источник
Гангрена влажная — симптомы и лечение
Что такое гангрена влажная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Азатяна Кярама Арутюновича, флеболога со стажем в 9 лет.
Определение болезни. Причины заболевания
Влажная гангрена — это процесс омертвения ткани, органа или части тела, вызванный нарушением кровообращения из-за травм или патологий сосудов. Выражается в побледнении кожи, появлении длительно заживающих язв и др. Отличается обильным отделяемым из раны и отёком органа или конечности.
По причине возникновения патологию разделяют на две группы:
- возникшую от внутренних причин (заболеваний сосудов);
- возникшую в результате внешнего воздействия (травмы, ранения, инфекции, ожогов или обморожения).
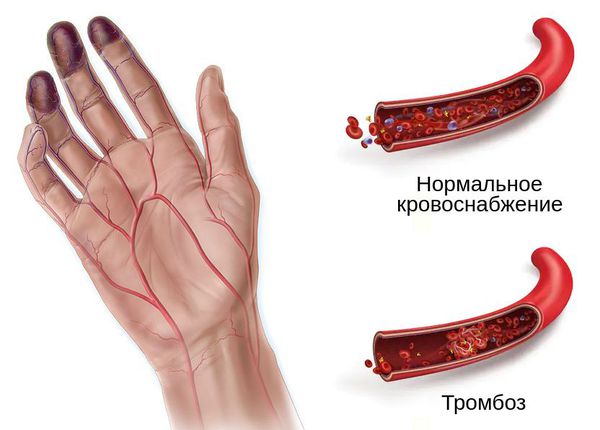
Механизм развития гангрены связан с острой ишемией — нарушением оттока крови и/или лимфы. Это может произойти при механическом сдавлении сосудов и воспалении мягких тканей, лёгких, кишечника, кожи, матки или молочной железы. Однако основной причиной влажной гангрены является флеботромбоз — закупорка венозной системы.
Тромбоз возникает при застое крови, повреждении внутреннего слоя сосуда, тромбофилии (повышенной свёртываемости крови), сепсисе или при сочетании этих причин.
Ключевую роль в формировании тромба играет активное свёртывание крови. В ходе этого процесса образуется белок фибрин, который становится «каркасом» для строительства тромба [3] .
Развитию влажной гангрены способствуют гнилостные микроорганизмы, разлагающие и разжижающие мёртвую ткань. К таким бактериям относят анаэробы, бактероиды, дизентерийную амёбу, фузиформные бактерии, палочку путрификус, палочку спорогенес и др. Такая гангрена встречается в тканях и органах с большим содержанием крови, лимфы и тканевой жидкости [11] .
К другим факторам риска, способствующим образованию влажной гангрены, относят:
- ожирение;
- атеросклероз;
- декомпенсацию сахарного диабета (повышение уровня глюкозы в крови, не поддающееся коррекции);
- эндокринные и онкозаболевания;
- облитерирующий тромбангиит;
- хронические заболевания вен (например, варикоз, сосудистые звёздочки, венозная мальформация);
- снижение иммунитета [11][13] .
Ежегодно острая ишемия нижних конечностей, как основная причина гангрены, развивается у 140 млн человек в мире [17] . Среди женщин такой диагноз встречается в 2 раза реже, чем среди мужчин. Причём чаще этот диагноз устанавливают мужчинам 60-64 лет и женщинам 80-84 лет. 25 % таких пациентов проводится ампутация ноги, 25 % умирают, а у оставшихся 50 % в процесс вовлекается вторая нога [12] .
Симптомы влажной гангрены
Симптомы причинной болезни всегда предшествуют признакам гангрены.
Проявления тромбоза, как основной причины влажной гангрены, зависят от места расположения тромба, длительности болезни, характера и распространённости поражения венозного русла. Чаще тромб образуется в глубоких венах конечностей.
На начальных этапах тромбоза нижних конечностей симптоматика бывает стёртой или вообще не проявляется. К явным признакам болезни относят:
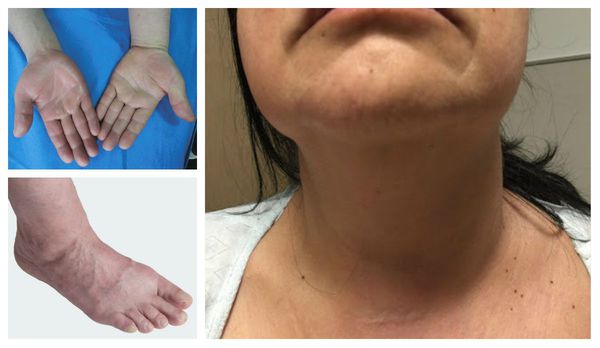
- отёк конечности или её части;
- синюшность кожи и выраженность подкожных вен;
- распирающую боль в ноге;
- боль по ходу магистральных сосудов [3] .
Отличительные признаки тромбоза глубоких вен верхних конечностей включают отёк руки, лица и шеи.
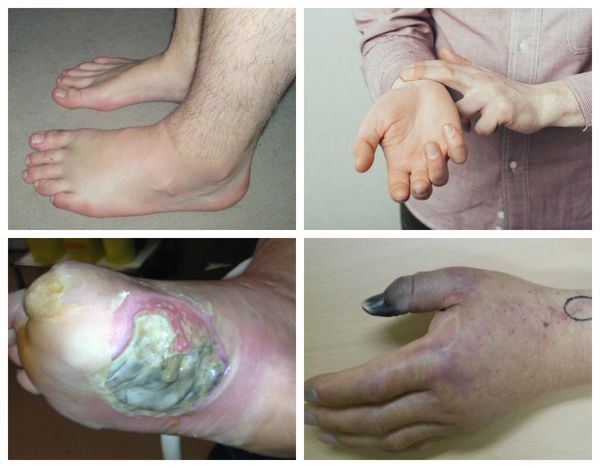
Характерные симптомы влажной гангрены:
- бледная, холодная кожа из-за нарушения кровообращения и спазма капилляров;
- слабый пульс на поражённой конечности или его отсутствие;
- изменение цвета кожи от синюшного и тёмно-фиолетового до чёрного — признак омертвения ткани;
- появление на коже дефектов, которые не заживают более 2-3 недель;
- обильное отделяемое из ран в виде светлой жидкости, сукровицы или гноя;
- неприятный запах повреждения из-за присоединения инфекции;
- отёк и припухлость тканей при нарушении оттока крови и лимфы;
- боль в поражённом участке в начале болезни — признак воспаления;
- полное отсутствие чувствительности на запущенных стадиях — признак омертвения нервных окончаний;
- системные нарушения: падение артериального давления ниже 100 мм рт. ст., высокая температура тела (38-42 °C), недомогание и общая слабость [4] .
Патогенез влажной гангрены
Жизнеспособность органа и ткани зависит от работы сердечно-сосудистой системы: её основной, транспортной функции [5] .
Сердце и кровеносные сосуды снабжают организм кровью. С её притоком к органам и тканям поступает кислород и питательные вещества, а при оттоке кровь переносит углекислый газ и продукты метаболизма в лёгкие, почки, печень и другие органы-фильтры.
Нарушение транспортной функции ведёт к нарушениям микроциркуляции. Это происходит под воздействием одного или нескольких факторов. Среди них большое значение имеют:
- коллапс — внезапная сердечно-сосудистая недостаточность из-за отёка (избыточного накопления межтканевой жидкости и набухания эндотелия), повышенного слипания эритроцитов и тромбоцитов;
- образование лейкоцитарных пробок;
- повышение вязкости крови;
- формирование тромбов (сгустков крови) и эмболов (фрагментов тканей, бактерий и продуктов их жизнедеятельности);
- различные внешние факторы, например бактериальные токсины при инфицировании трофических язв.
Все эти изменения нарушают обмен веществ в органе или части тела, что ведёт к гибели клеток, некрозу (омертвению ткани) и гангрене [9] .
При влажной гангрене в основном нарушается механизм оттока, поэтому наблюдается отёк конечности или органа и обильные выделения из ран.
Механизм развития влажной гангрены примерно такой:
- после травмы ноги (или другого фактора) возникает тромбоз и закупорка глубоких вен, по которым кровь должна отводиться из конечности;
- возникает застой крови в ноге, отёк конечности, боль, цвет кожи или органа сначала становится бледным, потом тёмно-синим, появляются дефекты, из которых сочится жидкость, иногда присоединяется инфекция;
- отёк тканей сжимает и сдавливает артерии, нарушая приток крови и питательных компонентов;
- развивается некроз клеток, тканей и органов [6] .
Классификация и стадии развития влажной гангрены
Выделяют три типа гангрены:
- сухая — некроз ткани без выраженной инфекции и воспаления;
- влажная (гнилостная) — некроз с гнилостным распадом тканей;
- газовая — серьёзное осложнение, вызванное анаэробными микробами, с признаками сепсиса и интоксикации (высокой температурой и артериальным давлением, одышкой, слабостью, спутанностью сознания и др.) [2] .
Согласно классификации российского хирурга А. В. Покровского, влажная гангрена является последней стадией нарушения кровообращения конечности или органа [1] .
Фактически речь идёт о декомпенсации кровообращения, поскольку на IV стадии в поражённые ткани поступает мало кислорода, который может обеспечить нормальное потребление питательных веществ.
Классификация WIfI (Wound — язва, Ischemia — ишемия, foot Infection — инфицирование стопы) позволяет соотнести степень трофических нарушений и гангрены с ориентировочным объёмом лечения [7] .
Осложнения влажной гангрены
Влажная гангрена — опасное состояние, угрожающее жизни пациента. Промедление лечения чревато серьёзными осложнениями: увеличением раны, распространением инфекции, бактериальным эндокардитом, лёгочной недостаточностью и сепсисом.
Распространение гангрены сопровождается разрушением глубжележащих тканей. Токсины и вредные вещества, которые высвобождаются при распаде и некрозе, отравляют организм. Если процесс не остановить, пациент может лишиться конечности или органа, став инвалидом, или вовсе умереть [9] .
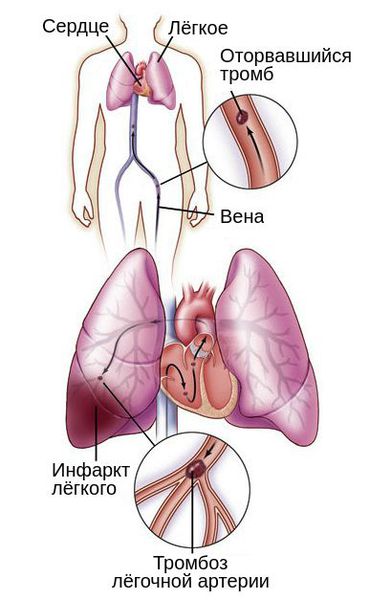
Тромбоз вен, как причина нарушения оттока крови, может стать причиной другого серьёзного осложнения — тромбоэмболии лёгочной артерии (ТЭЛА). Такое нарушение связано с миграцией тромба в систему лёгочных артерий. Из-за периодического изменения венозного оттока во время ходьбы, кашля или акта дефекации тромб может оторваться и закрыть просвет важных сосудов полностью или частично.
В зависимости от размера тромба закупориваются артерии различного диаметра: от сегментарных ветвей до лёгочного ствола. Тромбоз мелких веток обычно не приводит к расстройству кровообращения и дыхания, но может вызвать инфаркт участка лёгкого и пневмонию. Тромбоз лёгочного ствола заканчивается внезапной смертью.
Лёгочный инфаркт, который вызывает боль в груди, кашель, кровохарканье и образование жидкости в грудной клетке, развивается не всегда. Это осложнение относится к поздним проявлениям ТЭЛА и проявляется через несколько дней после дебюта болезни [3] .
Диагностика влажной гангрены
Диагноз влажной гангрены основывается на данных опроса, объективного осмотра, оценки распространённости процесса, состояния периферического кровотока и нервной передачи.
При опросе пациенты жалуются на длительно незаживающие раны стопы или голени с обильным выделением жидкости, образование волдырей с бурым или светлым содержимым и иногда неприятным запахом.
Важно уточнить, как давно возникли раны: они могут не заживать от нескольких недель до 2-6 лет. На скорость заживления влияют сопутствующие болезни: сердечная и дыхательная недостаточность, сахарный диабет, онкозаболевания и др. [10]
При осмотре врач обращает внимание на:
- состояние и цвет кожи (сухая или влажная, бледная, розовая или синюшная);
- объём конечностей (есть ли отёк);
- их температуру (холодные, тёплые или горячие);
- состояние ногтей — онихомикоз может являться дополнительным источником инфекции.
Периферическое кровоснабжение первично оценивается по пульсу: чем слабее удары, тем хуже состояние поражённой области.
Периферическая иннервация оценивается путём определения тактильной, вибрационной чувствительности и/или сухожильных рефлексов: чем слабее реакция пациента на раздражители, тем хуже прогноз для сохранения органа или конечности [10] .
О состоянии костных структур сложно судить без дополнительных методов исследования. Изначально можно определить только форму суставов, деформацию конечностей, объём движений и боль, возникающую в суставе.
Дополнительные методы исследования расположены в порядке значимости:
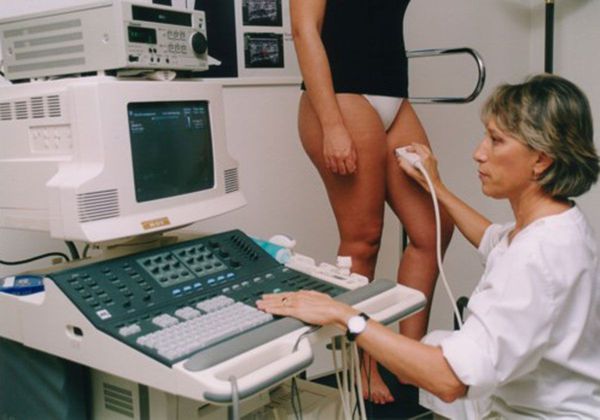
- УЗГД — ультразвуковое дуплексное сканирование артерий и вен. Безвредный метод диагностики. Позволяет выяснить, нарушено ли кровообращение в конечности или органе. Проводится в кабинете ультразвуковой диагностики. Во время процедуры пациент лежит на спине или стоит.
- Лабораторное обследование. С его помощью можно выявить системные заболевания, оценить общую тяжесть состояния и предполагаемый объём лечения. Для диагностики необходим клинический анализ крови, определение скорости оседания эритроцитов (СОЭ), развёрнутая коагулограмма (состояние свёртывающей системы крови), общий (клинический) анализ мочи и развёрнутый биохимический анализ крови. Для влажной гангрены характерны системные изменения: повышение СОЭ, лейкоцитов, D-димера и фибриногена, снижение АЧТВ, МНО, общего белка и т. д.
- Электрокардиограмма. Позволяет оценить состояние сердца. Проводится лёжа. На грудную клетку пациента накладываются специальные электроды, которые регистрируют электрическую активность сердечной мышцы — миокарда. Эта информация распечатывается на бумажной ленте в виде кардиограммы, отражающей работу сердца.
По данным этих исследований врач принимает решение о тактике лечения, его объёмах и необходимости других дополнительных методов исследования:
- МСКТ — мультиспиральная компьютерная томография. Может потребоваться для уточнения уровня и степени поражения сосудов при выявлении проблемы на УЗИ.
- Ангиография — определяет проводимость сосудов.
- Бактериологическое исследование раневой инфекции. Позволяет установить тип бактерий и их чувствительность к антибиотикам [10] .
- Рентгенография — оптимальный метод оценки состояния костей и суставов. С его помощью выявляются очаги разрушения [10] .
Дифференциальную диагностику влажной гангрены нужно проводить с другими состояниями:
- лимфатическим отёком и лимфедемой (слоновостью);
- хронической сердечной и почечной недостаточностью в стадии декомпенсации;
- острой печёночной недостаточностью и циррозом печени;
- липедемой («жировым отёком»).
Лечение влажной гангрены
Лечение влажной гангрены всегда комплексное. Оно состоит из ряда важнейших задач, которые формируются на этапах диагностики. По показаниям может потребоваться реваскуляризация — восстановление притока и оттока крови по артериям и венам. Выбор метода реваскуляризации зависит от типа сосудистой недостаточности — артериальной и/или венозной.
Одной из причин влажной гангрены является нарушение венозного оттока, а именно тромбоз глубоких вен конечности. Такая проблема чаще требует консервативной антикоагулянтной терапии — приёма таблеток, которые рассасывают тромб. Если причина в эмболизации артерий, восстановить кровоток позволяют реконструктивные операции:
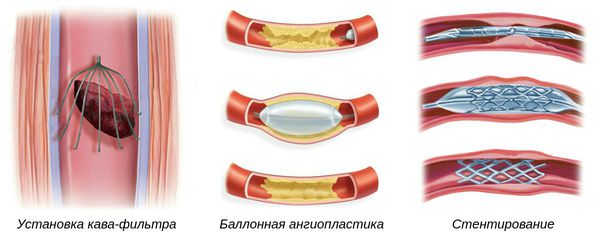
- Установка кава-фильтра — специальной системы, которая препятствует миграции тромбов из нижних конечностей к лёгким. Устанавливается в нижнюю полую вену.
- Баллонная ангиопластика — способ ликвидации суженных участков артерий, препятствующих нормальному току крови. Выполняется при помощи специальных систем.
- Стентирование — установка специальных имплантов (стентов) в область артерии, поражённой атеросклеротической бляшкой, чтобы восстановить её проходимость.
Такие операции выполняются под местной анестезией через прокол, т. е. малоинвазивным и малотравматичным способом [1] .
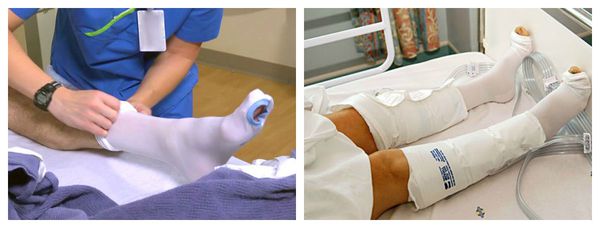
После восстановления кровообращения и купирования инфекционного процесса наступает восстановительный период. Он предполагает компрессионное лечение:
- Ношение трикотажа 2-3 класса компрессии в течение дня. Это могут быть бинты, чулки, перчатки, рукава и пр.
- Прерывистая пневмокомпрессия, или прессотерапия. Используется как противоотёчная терапия [3] . На пациента надеваются манжеты, в которые подаётся воздух. Манжеты постепенно нагнетают давление от периферии к центру, т. е. от пальцев стопы, усиливая отток лимфы.
Одновременно с перечисленными мерами проводится обработка раны. Она направлена на очищение и подготовку дефекта к заживлению.
Выбор метода обработки зависит от состояния раны и организма в целом. Возможны несколько вариантов:
- хирургический метод — иссечение омертвевших тканей;
- ферментный метод — наложение препаратов, расщепляющих омертвевшие ткани, например трипсина или химотрипсина;
- ультразвуковой метод — физический способ размельчения и удаления омертвевших тканей;
- комбинация нескольких методов очищения раны [10] .
При адекватной обработке и разгрузке поражённой конечности дефект начинает заживать в течение двух недель [10] .
Правильно выбрать повязку для раны — не менее важно. Чтобы поспособствовать заживлению, она должна отвечать четырём требованиям:
- поддерживать влажную среду в ране;
- контролировать объём воспалительного выпота;
- предотвращать повреждение краёв раны;
- хорошо фиксироваться, оставаться неподвижной.
Современные многокомпонентные повязки содержат все необходимые компоненты для заживления раны:
- гидрогели для создания оптимальной влажной среды на поверхности раны;
- альгинаты для устранения избыточной жидкости;
- гидроколлоиды для очищения раны от омертвевших тканей;
- ионы серебра для обеззараживания и т. д.
Для каждой стадии заживления раны существуют свои повязки. Они накладываются на 1-5 дней. На поверхности современных повязок имеются индикаторные метки, которые сигнализируют о том, что повязку пора сменить.
Прогноз. Профилактика
Если не лечить влажную гангрену или поздно обратиться к врачу, то в течение первого года 20 % больных умирают, 25 % пациентов проводится ампутация и лишь у 55 % больных есть шанс сохранить конечность или орган. Эти показатели отражают весь драматизм ситуации: угроза здоровью и жизни больных очень высока [8] .
Ампутация, как единственно возможный способ сохранения жизни пациента, показана при неэффективности комплексного лечения, увеличении раны, невозможности проведения операции, ухудшении состояния пациента и позднем обращении к врачу — развившейся гангрене.
Летальность после ампутации конечности достигает 18-20 % [9] . Это связано с пожилым возрастом пациента, наличием множества сопутствующих заболеваний и распространённостью поражения: в процесс вовлечены многие ткани конечности, инфекция носит септический характер. В таких случаях токсины и продукты распада омертвевших тканей отравляют весь организм. Несмотря на это, ампутация — единственная возможность сохранить жизнь пациенту.
Во избежание осложнений, связанных с ампутацией, операцию следует выполнять в два этапа:
- первичная ампутация — удаление омертвевших тканей, попытка восстановить кровоток и сохранить конечность;
- вторичная ампутация — проводится при неэффективности мероприятий по сохранению конечности и отсутствии положительной динамики: рана после первичной ампутации не заживает [9][14] .
При наличии гнойно-некротического очага и риске заражения крови его первичная санация должна быть выполнена до операции [10] .
Другие осложнения, связанные с лечением, возможны при критической ишемии конечности. Проводить хирургическую обработку раны в этом случае опасно: это может расширить зону некроза. Перед этим требуется провести реваскуляризацию конечности, например стентирование.
При реваскуляризации возможно развитие осложнения в виде нефропатии — нарушения работы почек. Особенно рискуют пациенты с генерализованным атеросклерозом, кальцификацией почечных артерий и хронической болезнью почек II стадии и выше [8] [15] [16] . Чтобы предупредить нефропатию, накануне и после операции пациентам из группы риска необходимо отменить метформин, петлевые диуретики и по каплям внутривенно ввести 1 л физраствора.
Профилактика влажной гангрены заключается в регулярном обследовании, контроле имеющихся заболеваний и раннем обращении к врачу при первых симптомах тромбоза или ишемии конечности. Даже небольшая на первый взгляд ранка может привести к утрате конечности.
При наследственной предрасположенности к варикозной болезни необходимо каждый год выполнять УЗИ вен нижних конечностей и консультироваться с флебологом. В профилактических целях врач может назначить ношение компрессионного белья: это позволит избежать образования тромбов и прогрессирования хронических заболеваний вен.
При сахарном диабете важно корректировать уровень глюкозы в крови, ежегодно выполнять УЗИ органов брюшной полости, артерий и вен нижних конечностей, а также правильно ухаживать за кожей ног:
- наносить питательные и смягчающие кремы;
- обрабатывать сухие мозоли и ногтевые пластины;
- носить ортопедическую обувь.
Источник