- Как избавиться от боли в локтевом суставе
- Немного о локтевом суставе
- Отчего болит локтевой сустав
- Болит локоть: ставим диагноз
- Как избавиться от боли
- Чем поможет врач
- Лечение локтевого сустава
- Лечение эпикондилита локтевого сустава
- Средства лечения локтевого эпикондилита
- Лечение простела из шейно-грудного отдела позвоночника в область локтя
- Лечение артроза локтевого сустава
- Лечение артрита локтевого сустава
- Бурсит локтевого сустава — как проявляется и чем его лечить?
- Что такое бурсит локтевого сустава?
- Причины бурсита
- Симптомы бурсита
- Диагностика локтевого бурсита
- К какому врачу обратиться?
- Основные методы лечения
- Осложнения, прогноз и профилактика
Как избавиться от боли в локтевом суставе
Чувство скованности и дискомфорт в локтевом суставе могут появиться в любом возрасте. Если не уделить им внимание, симптомы станут более выраженными и перерастут в артроз или другое серьезное заболевание. Какую первую помощь можно оказать себе в таких случаях?
Немного о локтевом суставе
В составе локтя – три кости: непосредственно локтевая, лучевая и плечевая. Каждая из них имеет небольшой сустав, при этом все три объединены единой капсулой. Через нее проходят нервы, повреждения которых вызывают боль при сгибании и разгибании.
- Плечелоктевой сустав, отвечающий за сгибание и разгибание руки в локте, напоминает некий блок из плечевой кости и локтевой вырезки. Он двигается в диапазоне 140°.
- Плечелучевой – относится к шаровидным суставам. На нем – движение руки вперед и назад, вращение по вертикали на 120-140°.
- Третий сустав похож на цилиндр, вращается в обоих направлениях по вертикали в рамках 120-140°, за счет чего предплечье движется вокруг вертикальной оси.
Стабильность в областях соединений обеспечивают связки – уплощенные участки капсулы. Если они повреждаются, нагрузка на остальные участки увеличивается – возникает вероятность лечения в ближайшем будущем артроза, остеоартроза или другого заболевания. Если в суставе появились болевые ощущения, это говорит о том, что в нем начинают накапливаться погибшие клетки, а значит, пришло время действовать.
Локтевой сустав – это сложный многоуровневый механизм, который может дать сбой
Отчего болит локтевой сустав
Причин боли в локте достаточно много:
- ушибы, переломы, микротравмы, воспаления и опухоли;
- растяжение и сдавливание нервных волокон, их надрывы и воспаление;
- разрушение кровеносных сосудов;
- воспалительный процесс в сухожилиях;
- разрушение хряща и как следствие – артроз.
Боль в локте часто появляется после переохлаждения
Болит локоть: ставим диагноз
Боли в локтевом суставе могут свидетельствовать о самых разных недугах:
- Артроз, остеоартроз. Пациенты жалуются на сильную боль при физических нагрузках, на хруст. В области локтя уменьшается амплитуда движений. В состоянии покоя боль постепенно проходит.
- Артрит. Его главная симптоматика – воспаление в местах соединений, резкая боль, отечность, иногда повышение температуры, а также ограничение подвижности сустава.
- Эпикондилит. Развивается зачастую среди спортсменов или людей, выполняющих длительные вращательные движения.
- Бурсит. Воспаление заднего участка локтя сопровождается появлением опухоли, ознобом, головной болью и лихорадкой.
- Хондрокальциноз. Всем известное отложение солей в хряще, которое не имеет ничего общего с лечением артроза.
Почувствовали утреннюю скованность в локтевом суставе? Поторопитесь к доктору!
Как избавиться от боли
Прежде чем самостоятельно назначать себе лечение остеоартроза плечевого сустава или локтя, стоит разобраться с причиной боли, обратившись к специалисту и пройдя необходимые исследования. Определить источник дискомфорта помогут рентгенография, МРТ, УЗИ, а также лабораторные исследования крови и мочи.
На доврачебном этапе, если возможности попасть на прием временно нет, можно воспользоваться такими способами облегчения состояния:
- зафиксировать локоть с помощью эластичного бинта, чтобы максимально снизить нагрузку на сустав;
- обеспечить руке полный покой;
- сделать холодный компресс для снятия боли и отечности в пораженной области;
- воспользоваться специальными гелями или мазями, имеющими в составе противовоспалительные компоненты.
Обезболивающие мази втирают в локоть несколько раз в сутки в течение 3-5 дней
Иногда снять боль в локте можно с помощью специальной гимнастики. Такие несложные упражнения помогают, к примеру, облегчить симптоматику при артрозе локтевого сустава и эпикондилите:
Чем поможет врач
Если боль усиливается, обязательна консультация специалиста. Врач назначит комплексное лечение, включающее прием медикаментов, физиопроцедуры, согревающие компрессы. При артрозе и остеоартрозе, без воспалительного процесса, хорошо помогают внутрисуставные инъекции заменителей синовиальной жидкости, например «Нолтрекс», гипоаллергенное средство синтетического происхождения.
С помощью физиотерапевтических процедур удается улучшить кровообращение и активную нервную проходимость. Адекватная физическая нагрузка направлена на сохранение суставом гибкости и прочности, снижение боли, сокращение усталости и увеличение амплитуды движений. Если локоть уже дал о себе знать, желательно в дальнейшем избежать травм и чрезмерных нагрузок. Артроз, в том числе деформирующий, – вовсе не приговор, если вовремя обратиться за помощью и держать ситуацию под контролем!
Источник
Лечение локтевого сустава
Автор: Evdokimenko · Опубликовано 01.12.2019 · Обновлено 20.03.2020
Лечение локтевого сустава — чаще всего не очень сложная задача. При условии, конечно, что мы точно знаем, отчего болит локоть. И какую именно болезнь локтей мы собираемся лечить.
В предыдущей статье я рассказывал о том, что чаще всего боль в локте возникает из-за эпикондилита локтевого сустава.
На втором месте — простел из шеи в локоть, возникающий при различных повреждениях шейно-грудного отдела позвоночника. Например, при межпозвонковой грыже, или смещении позвонка.
Затем идут артроз локтевого сустава и различные артриты. И локтевой бурсит.
Рассмотрим поочередно способы лечения всех этих заболеваний, начиная с эпикондилита.
Лечение эпикондилита локтевого сустава
Эпикондилит, или локоть теннисиста — это надрыв сухожилий в области локтя и их последующее воспаление. По сути, эпикондилит — это достаточно легкая травма, которая чаще всего начинается из-за неудачного движения рукой, после «рывка» рукой на себя или после резкого подъема тяжести (скажем, тяжелой сумки).
Кроме того, эпикондилит может начаться из-за хронической перегрузки рук. Поэтому им часто болеют профессиональные спортсмены.
Но еще чаще эпикондилитом болеют спортсмены-любители, которые не умеют вовремя останавливаться. И продолжают заниматься спортом, невзирая на боли в перетруженных руках. Особенно если они упражняются, не учитывая свой возраст, и пытаются в 40–50 лет давать себе те же нагрузки, что и в 18–20 лет. В результате «неистовые спортсмены» часто зарабатывают себе длительное хроническое воспаление локтевых сухожилий.
Помимо спортсменов, эпикондилитом нередко болеют люди, вынужденные ежедневно выполнять однотипные профессиональные движения рукой. Например, массажисты, маляры, швеи, каменщики, плотники.
И, конечно, эпикондилитом часто болеют «профессиональные» домохозяйки, вынужденные таскать из магазинов неподъемные сумки.
Основное лечение эпикондилита — это, безусловно, покой для руки. Вплоть до того, что руку нужно подвешивать на косынку. Покой нужно соблюдать хотя бы 1–3 месяца. Иногда этого бывает достаточно для выздоровления.
Беда в том, что неутомимые спортсмены, рабочие и домохозяйки при первых же признаках улучшения стремятся поскорее вернуться к привычной деятельности, и в результате повторно травмируют не успевшее восстановиться сухожилие.
После чего болезнь приобретает стойко хроническое течение. И тогда требуется более серьезное лечение.
Средства лечения локтевого эпикондилита
Компрессы с димексидом или медицинской желчью, эффективны в 50% случаев.
Лазерная терапия — эффективна в 50% случаев.
Инъекция кортикостероидного гормона (дипроспан) в локтевое сухожилие — эффективна в 80% случаев, но очень часто через 3–4 недели боли возвращаются. Иногда требуется провести курс из 3–4 таких уколов (не чаще, чем раз в 2 недели!).
Инъекции такого гормона желательно сочетать с последующим ношением специальных налокотников, чтобы избежать дальнейшей травматизации локтевых сухожилий. Эти налокотники продаются в ортопедических салонах или аптеках.
Самое эффективное лечение эпикондилита — постизометрическая релаксация (ПИР). Это специальная лечебная гимнастика, проводимая с участием специалиста — мануального терапевта, либо обученного этой методике массажиста.
Методика ПИР эффективна в 90% случаев. Но для полного излечения эпикондилита требуется довольно большое количество лечебных сеансов, проводимых ежедневно — от 12 до 20 сеансов подряд.
Отнюдь не у каждого пациента есть возможность так долго посещать врача для проведения сеансов постизометрической релаксации.
Поэтому я готов предложить вам видео «5 эффективных упражнений для лечения локтевого сустава», основанных как раз на принципах постизометрической релаксации.
Видео с гимнастикой для лечения локтевого сустава можно посмотреть здесь.
Вам нужно делать эти упражнения ежедневно, 1–2 раза в день, на протяжении 3–4 недель.
Если вы будете выполнять предложенные упражнения правильно, строго следуя моим указаниям, то заметите, что уже сразу, после первого занятия, больная рука немного расслабилась. А после 4–5 занятий вы почувствуете, что болезненный мышечный спазм в руке постепенно уменьшается.
В целом, по моим наблюдениям, полный 3-4-недельный курс таких упражнений позволяет устранить симптомы эпикондилита у 80% пациентов.
Лечение простела из шейно-грудного отдела позвоночника в область локтя
Здесь, как вы понимаете, главная задача — вылечить пострадавший отдел позвоночника.
Лечить сам локоть не нужно. В данном случае, если удастся вылечить позвоночник, то боль в руке постепенно пройдет сама.
О лечении повреждений шейно-грудного отдела позвоночника очень подробно рассказано в этой статье >>
Лечение артроза локтевого сустава
Лучшее лечение артроза локтевого сустава — это та же лечебная гимнастика, что при эпикондилите (см. видео).
Плюс компрессы с димексидом или медицинской желчью, лазерная терапия, магнитотерапия.
И обязательный прием хондропротекторов — препаратов для восстановления хряща.
Лечение артрита локтевого сустава
Лечение артрита локтевого сустава проводится только врачом-ревматологом, с учетом вида артрита.
Причем такое лечение желательно начинать в условиях стационара.
Источник
Бурсит локтевого сустава — как проявляется и чем его лечить?
Что такое бурсит локтевого сустава?
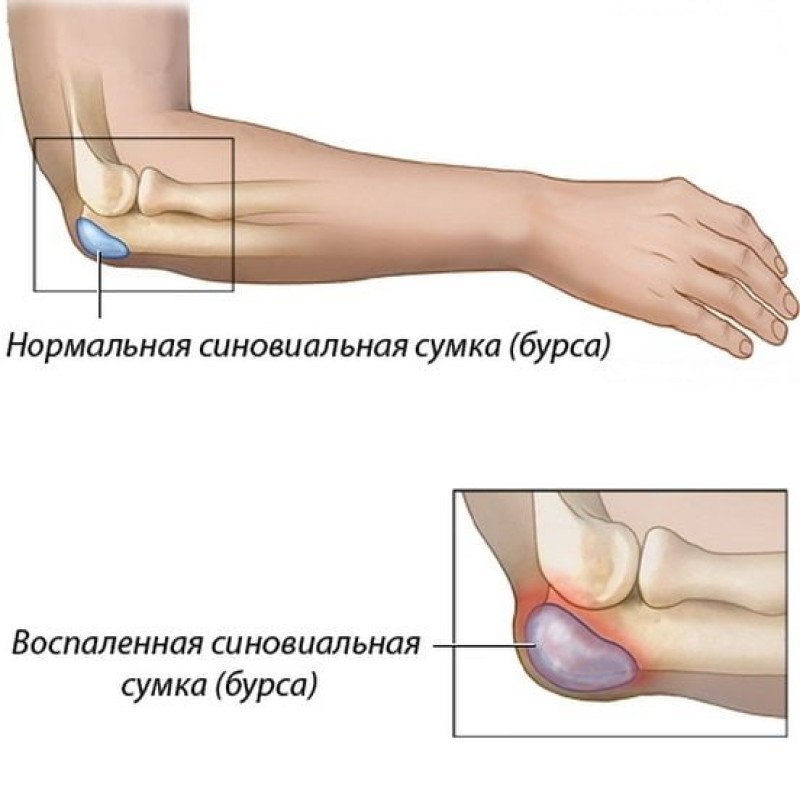
Бурсит — относительно частое заболевание — представляет собой воспаление синовиальной оболочки суставной сумки (бурсы), покрывающей отросток локтевой кости. Бурса уменьшает трение между суставными поверхностями, сухожилиями мышц и кожей во время движения. Поверхностное расположение бурсы между локтевой костью и кожей по задней поверхности локтя делает ее восприимчивой к воспалению в результате острой или повторяющейся травматизации.[6] От чего появляется бурсит локтевого сустава? Воспаление внутренней оболочки бурсы способствует росту ее проницаемость и экссудат накапливается в суставной сумке, вызывая характерную отечность суставной сумки.[1]
Бурсит может быть:[1]
- Асептическим — стерильное воспаление на фоне разных причин.
- Септическим — инфекционное воспаление в результате попадания микроорганизмов, чаще всего, бактерий. В 80-90% случаев септический бурсит вызывается золотистым стафилококком или стрептококком.
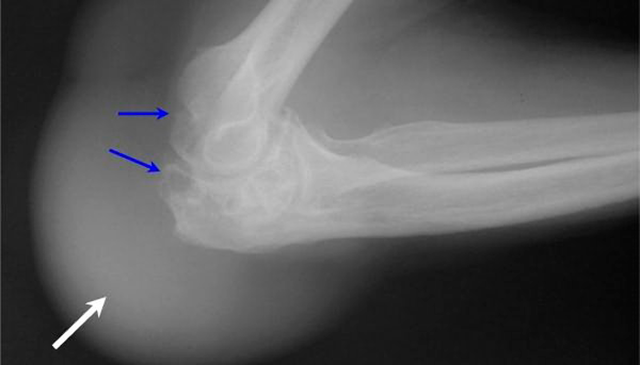
Гнойный бурсит левого локтевого сустава встречается с такой же частотой, как и правого — факторы, предрасполагающие к развитию инфицированного воспаления суставной сумки включают:[4]
- ранее перенесенную патологию сустава;
- анатомическую склонность к отеку бурсы;
- снижение иммунной защиты, например при приеме глюкокортикоидных гормонов, сахарном диабете, злоупотреблении алкоголем.
Причины бурсита
Бурсит локтевого сустава может возникнуть по ряду причин:[2]
- Прямая травма. Сильный удар по кончику локтя может привести к выделению внутрисуставной жидкости и опуханию бурсы.
- Длительное давление. Если в течение длительного времени опираться локтем на твердую поверхность, это может вызвать отечность в зоне локтевого сустава. Обычно этот вид бурсита развивается в течение нескольких месяцев.
- Инфекция. Если при травме локтя образуется повреждение кожи или колотая рана, внутрь бурсы могут попасть бактерии и вызвать септическое воспаление. При инфицировании происходит образование жидкости, покраснение, отек и боль. Если не проводится своевременное лечение инфицированного бурсита, внутрисуставная жидкость может превратиться в гной. Иногда бурса может инфицироваться без видимого повреждения кожи.
- Сопутствующие заболевания. Определенные болезни, такие как ревматоидный артрит и подагра, связаны с множественным поражением суставов и бурситом локтя.
Наиболее часто бурсит локтевого сустава формируется:[1]
— при выполнении повторяющихся монотонных механических действий, которые характерны для озеленителей, дальнобойщиков, инженеров-механиков, при сантехнических и кровельных работах, а также письме и у лиц, деятельность которых связана с делопроизводством;
— у спортсменов, чьи нагрузки включают повторяющиеся движения, такие как метание или сгибание локтя (бейсболисты, гимнасты, тяжелоатлеты), или падение (футболисты и хоккеисты);
— среди больных хронической легочной патологией, которые часто опираются локтями на твердую поверхность для облегчения вдоха;
— у пациентов на гемодиализе (положение руки при проведении процедуры может способствовать длительному давлению на сустав).
Серозный бурсит локтевого сустава, причины которого установить не удалось, называется идиопатическим — этот вариант воспаления, вместе с травматическим, являются наиболее распространенными формами.[3]
Острый бурсит может быть следствием чрезмерных физических упражнений или перенапряжения и обычно сопровождается накоплением жидкости в бурсальной сумке.[3]
Хронический бурсит развивается после предыдущих обострений или повторной травмы. Стенка бурсальной сумки утолщается, что сопровождается разрастанием синовиальной выстилки — могут развиваться спайки и отложения кальция, что усугубляет боль и ограничение подвижности в суставе.[3]
Симптомы бурсита
Клиника бурсита включает следующие проявления:
- Припухлость. Первым симптомом бурсита локтевого сустава часто является отек. “Шишка” в задней части локтя обычно очень четко отграничена от остальной части сустава — выглядит как гусиное яйцо.[6] Отек может стать достаточно большим и ограничить движение локтя.[2]
- Боль. По мере того как припухлость увеличивается бурса начинает растягиваться и болеть. Болевой синдром часто усиливается при прямом надавливании на область сустава или при сгибании локтя.[2]
- Покраснение и тепло на ощупь. Если бурса инфицирована, кожа становится красной и теплой.[2]
- Ограничение движений. Диапазон движений в локтевом суставе обычно не ограничен, но иногда максимальное сгибание локтя может ограничиваться из-за боли или, в хронических случаях, из-за утолщения бурсальной сумки; уменьшенный диапазон движений может мешать выполнению основных повседневных движений, таких как одевание, купание и косметический уход.[6]
Острый бурсит вызывает боль, особенно когда сумка сустава сжимается или растягивается во время движения. Отек, иногда с другими признаками воспаления (например, покраснение), является обычным явлением.[3]
Хронический бурсит может длиться несколько месяцев и часто рецидивировать. Приступы боли и ограничения движений длятся от нескольких дней до нескольких недель. Если имеет место длительное ограничение подвижности в суставе может развиться атрофия мышц локтевой группы.[3]
При наличии отека или признаках воспаления локтевой бурсы говорят о поверхностном бурсите. Глубокий бурсит проявляется необъяснимой болью, усиливающейся при движении.[3]
Диагностика локтевого бурсита
Методы диагностики бурсита включают:
- Клиническая оценка симптомов и осмотр — основа начальной диагностики бурсита.[3]
- Рентгенография локтевого сустава проводится, чтобы исключить перелом или присутствие инородного тела. На простых рентгеновских снимках также можно обнаружить кальцификаты — отложения солей кальция при хронических заболеваниях.[7]
- Ультразвуковое исследование (УЗИ) — позволяет визуализировать суставную сумку локтя с утолщением стенок и внутрисуставной воспалительной жидкостью.[4]
- Магнитно-резонансная томография (МРТ) проводится для подтверждения диагноза или исключения других вариантов.[3]
- Пункция суставной сумки с аспирацией содержимого в случае наличия жидкости в полости сустава.[3]
- Лабораторные тесты: общий клинический и биохимический анализ крови, общий анализ мочи, уровень С-реактивного белка и ревматологические пробы позволяют оценить степень выраженности воспалительного процесса.[1]
Рис. 2 Рентген бурсита локтевого сустава
К какому врачу обратиться?
Как правило, первый врач, к которому обращаются с бурситом локтевого сустава — это ортопед-травматолог или терапевт, который назначит первичное обследование и направит к узким специалистам.
Консультация ревматолога необходима, если клинические данные соответствуют воспалительной артропатии — при ревматоидном, подагрическом или псориатическом артрите.[6]
Лечение у хирурга-ортопеда потребуется, если вместе с бурситом имеет место суставная трещина, нужно иссечение сумки сустава или дренаж при септическом воспалении.[6]
Показания к госпитализации в стационар:[1]
- Септический бурсит с тяжелой инфекцией, что проявляется: лихорадкой, гнойным абсцессом в области сустава, который требует вскрытия и удаления воспалительной жидкости.
- Периодически повторяющиеся обострения септического бурсита.
- Асептический бурсит, консервативное лечение которого не дает положительного эффекта через 2 месяца от начала терапии.
Основные методы лечения
- Консервативное лечение бурсита локтевого сустава
Местное воздействие. При бурсите локтевого сустава рекомендуется следовать схеме “Покой-холод-компрессия-возвышенное положение”.
В остром периоде (2-5 дней) применяют холод на заднюю поверхность локтя по 15-20 минут несколько раз в день.[6]
Нестероидные противовоспалительные препараты (НПВП) уменьшают боль и воспаление при бурсите локтевого отростка, но их приема лучше избегать, если при аспирации сустава выявлен геморрагический бурсит — скопление крови.[6]
Антибиотикотерапия применяется в случае септического бурсита.[1] При подозрении на бактериальную инфекцию вначале назначают антибиотики, эффективные против золотистого стафилококка. Последующий выбор препарата определяется результатами посева. Инфицированный бурсит иногда требует дренирования или внутрисуставного введения антибактериальных препаратов.[3]
- Внутрисуставные инъекции кортикостероидов
Бурсит локтя, симптомы которого долго не устраняются общими мероприятиями и приемом НПВП, лечится аспирацией воспалительной жидкости из полости сустава и внутрисуставной инъекцией депо кортикостероидов объемом 0,5-1 мл в комбинации с анестетиком, например, лидокаином.[3,5] 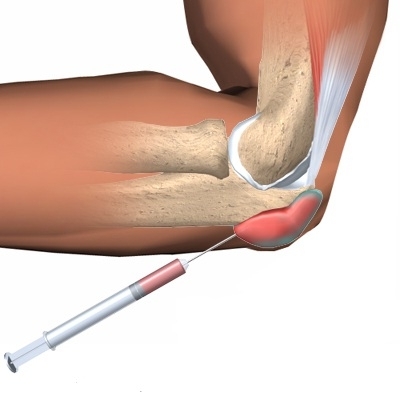
Кортикостероиды нельзя вводить при подозрении на инфицирование.[6]
- Физиотерапия
Для более быстрого восстановления функции руки могут применяться такие физиотерапевтические методы, как:[7]
- Массаж
- Ультразвук
- Атермический лазер — «холодный лазер»
- Ионофорез и фонофорез
- Электростимуляция[6]
- Хирургическое лечение
В большинстве случаев бурсит локтевого отростка не требует хирургического вмешательства.[6]
Оперативное лечение применяется при отсутствии эффекта от консервативной терапии в течение 2 месяцев или в случае образования свища.[1] Наиболее успешным считается эндоскопическое иссечение бурсальной сумки — метод является эффективной альтернативой открытому разрезу как при асептических, так и при септических воспалениях.[6]
При выполнении оперативного лечения бурсита и назначении обездвиживания локтевого сустава в течение 10-14 дней существует дополнительная рекомендация по проведению суставной механотерапии.[1]
Осложнения, прогноз и профилактика
Последствия бурсита локтевого сустава в большинстве случаев не приводят к серьезным ограничениям подвижности. При отсутствии инфекции бурсит хорошо поддается лечению за 1-2 аспирации (с инъекцией кортикостероидов или без) в сочетании с дополнительной системной противовоспалительной терапией таблетками НПВП.[6]
Однако, у некоторых пациентов может возникнуть рецидив, при котором даже относительно небольшой отек вызывает новое скопление экссудата в локтевом суставе.[6]
Профилактика повторных рецидивов бурсита включает:[6]
- Предотвращение повторной травматизации бурсы локтевого отростка — ключ к выздоровлению и профилактике рецидивов, а также переходу острого бурсита в хронический.
- Ношение компрессионного локтевого рукава (например, неопренового или эластичного) может предотвратить повторное накопление жидкости после ее аспирации из суставной сумки, однако нужно избегать чрезмерного давления на область локтя.
В случаях повторного рецидива локтевого бурсита рекомендуется использовать заднюю гипсовую шину для ограничения движений в суставе в течение 1-2 недель после аспирации.
- Использование мягких налокотников для уменьшения нагрузки на область локтя.
- В тяжелых случаях для профилактики повторных рецидивов возможна операция по иссечению бурсальной сумки.
После окончания курса консервативной терапии или проведения хирургической операции важно динамическое наблюдение не реже 1 раза каждые 3 месяца в течение 1 года.[6]
Источник