- Лимфаденопатия
- Лимфаденопатия: что это такое?
- Лимфаденопатия: классификация и причины
- Лимфаденопатия: симптомы
- Лимфаденопатия: диагностика
- Лимфаденопатия: лечение
- Лимфаденопатия
- Причины
- Клинические симптомы лимфаденопатии
- Особенности лимфаденопатии у детей
- Диагностика лимфаденопатий
- Лечение лимфаденопатии
- Диагностика лимфаденопатий
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
- Классификация
- Этиология и патогенез
- Эпидемиология
- Диагностика
- Лечение
- Медицинская реабилитация
- Профилактика
- Информация
- Источники и литература
- Информация
Лимфаденопатия
Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
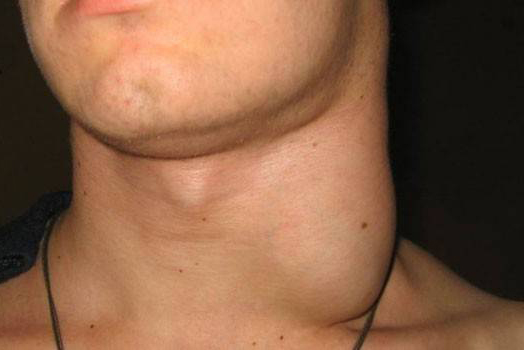
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
| Локализация поражённого узла/узлов | Этиологические факторы |
| Под нижней челюстью | Заболевания глаз, уха, горла, носа, повреждения кожного покрова в области головы или шеи, проблемы стоматологического характера. |
| Шея |
|
| Надключичная область | Злокачественные новообразования:
|
| Подмышки |
|
| Пах |
|
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
- Сыпь на коже;
- Повышение общей температуры;
- Ощущение озноба;
- Интенсивное потоотделение;
- Увеличенная селезёнка и печень;
- Снижение веса;
- Отёки.
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
- Размеры – определяют степень заболевания (первая – 5 мм-14 мм, вторая – 15 мм-24 мм, третья – 25 мм и более);
- Болевая симптоматика – чаще всего она возникает при воспалительных процессах, в частности, гнойных лимфаденитах;
- Количество – поражённым может быть один, два и несколько узлов, расположенных в одной области. Множественное поражение – признак активного патологического процесса;
- Плотность – обычно воспалённые узлы мягкие, их колебание – признак гнойного процесса, тугая пластичность – лимфомы, твёрдость – метастазов;
- Связанность – несколько узлов, объединённых в одно целое, могут быть признаком туберкулёза, болезни Бенье-Бёка-Шаумана, поражения лимфатической ткани.
Кроме осмотра, пациенту назначают диагностические исследования:
- Развёрнутый анализ крови;
- Анализ на гепатит и ВИЧ;
- УЗ-сканирование внутренних органов и поражённых узлов;
- Гистологию образцов биоптата из поражённого узла;
- Рентгенографическое исследование;
- Магнитно-резонансная или компьютерная томография.
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Источник
Лимфаденопатия
Лимфатические узлы — это орган, который выполняет дренажную функцию и является периферическим органом лимфатической системы . Она борется с инфекциями и другими патологиями. В человеческом организме находиться около 600 лимфатических узлов, расположенных по всему телу. Большинство из них не пальпируется, безболезненны и не спаяны. В лимфоузлах накапливаются лимфатические клетки и лимфа, чтобы помочь преодолеть болезнь. Таким образом, это приводит к их увеличению и развитию такого процесса как лимфаденопатия. https://www.aafp.org/afp/1998/1015/p1313.html
Лимфаденопатия — это увеличение размера лимфоузлов, что ощутимо пальпаторно. (> 1 см). В зависимости от патологии может увеличиться один или несколько узлов. Это состояние может быть как самостоятельное заболевание или как отдельный симптом. В любом случае необходима консультация врача и поиск причины, что вызвало увеличение.
- шейная лимфаденопатия;
- аксиллярная (подмышечная);
- грудная;
- паховая;
- лимфаденопатия брюшной полости;
- лимфаденопатия малого таза
- локализованная форма;
- генерализованная форма;
Причины
Причин для увеличения размера существует достаточно много, так как любой патологический процесс в организме человека приводит к реакции лимфатической системы.
- Инфекции. Одна из самых частых причин лимфаденопатий. Сюда относят все инфекции, что могут быть в организме человека: бактериальные, вирусные, паразитарные и грибковые.
- онкологические заболевания. Вторая по распространенности причина. Она может быть реакцией на первичный рак или метастазы. Лимфаденопатия может развиваться как при злокачественном процессе, так и доброкачественном.
- иммунные заболевания. Сюда относят все системные заболевания: ревматоидный артрит, дерматомиозит, системная красная волчанка и другие .
Независимо от причины развития лимфаденопатии необходима консультация и осмотр врача с тщательной диагностикой.
Клинические симптомы лимфаденопатии
Конечно основным симптомом лимфаденопатии является увеличение размера лимфатического узла больше чем 1 сантиметр.
Но кроме этого, лимфаденопатия сопровождается и другими симптомами.
- Повышение температуры тела от 37,2 до 39.0*С;
- Постоянная усталость и потеря работоспособности;
- Катаральные проявления(насморк, слезотечение);
- Обильное потоотделение;
- Боль или дискомфорт в горле;
- Потеря веса за короткий период;
- Увеличение печени и селезенки;
- Лихорадка;
В большинстве случаев это симптоматика заболеваний, которые вызвали лимфаденопатию. Она может проявиться резко и быстро нарастать в случае острой болезни, или быть малозаметной на протяжении длительного периода, если процесс хронический.
Особенности лимфаденопатии у детей
На самом деле лимфаденопатия чаще встречается в детском возрасте. В большинстве случаев они проходят на фоне простуд и инфекций, которыми дети болеют чаще взрослых: паротит(свинка), воспаления уха, ангины и прочие.
Но также она может быть признаком онкологических заболеваний: лейкемии или лимфомы.
Главной особенностью лимфаденопатий у детей является то, что увеличенные лимфоузлы хорошо видно, так как достаточно маленький подкожно-жировой слой.
Диагностика лимфаденопатий
Когда пациент обращается с проблемой увеличенных лимфатических узлов, в первую очередь врач начинает собирать анамнез: когда началось, как интенсивно, болезненные ощущения, другие симптомы.
Дальше он тщательно осматривает увеличенные узлы, которые отметил пациент. Врач пальпирует их и оценивает консистенцию, подвижность, чувствительность при надавливании. После этого врач осматривает и другие области, где можно пропальпировать лимфоузлы.
Увеличение тех, которые находятся в труднодоступных местах, можно диагностировать с помощью компьютерной или магнитно-резонансной томографии , ультразвукового исследование. Также всегда назначается общий анализ крови и мочи.
В зависимости от сопутствующих симптомов и подозрений врач может назначить определенные тесты на инфекционные заболевания или прибегнуть к биопсии увеличенного лимфоузла.
Лечение лимфаденопатии
Лечение лимфаденопатии строго зависит от причины, что вызвала ее.
В основном, первым диагностирует лимфаденопатию семейный врач , который определяет ее происхождение. Если проблема в инфекции, то продолжит лечение терапевт , в случае опухолевого происхождения необходимо обратиться к гематологам и онкологам .
При инфекционной этиологии врачи назначают антибиотики, противовирусные, противогрибковые препараты, к которым чувствительный возбудитель, вызвавший заболевание. Также рекомендована и симптоматическая терапия: жаропонижающие, витаминотерапия.
В случае онкологического происхождения лимфаденопатии лимфоузел не уменьшит свои размеры, пока рак будет в активной стадии. Поэтому пациент у с начала проводя т лечение химиотерапией или лучевой терапией и после этого лимфоузлы самостоятельно уменьшаются.
Необходимо помнить, что лечение нужно проходить строго под контролем врачей, самолечение может привести только к ухудшению состояния!
Источник
Диагностика лимфаденопатий
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
- опухолевые формы ЛАП;
- неопухолевые формы ЛАП.
- локальная ЛАП — увеличение строго одной группы лимфатических узлов или нескольких групп, расположенных в одной или двух смежных анатомических областях (наличие первичного очага не обязательно);
- генерализованная ЛАП — увеличение лимфатических узлов в двух или более несмежных зонах.
- непродолжительная ЛАП — длящаяся менее двух месяцев;
- затяжная ЛАП — длящаяся более двух месяцев.
- острая ЛАП;
- хроническая ЛАП;
- рецидивирующая ЛАП.
Этиология и патогенез
Этиология и патогенез ЛАП — зависят от причины, вызывающей лимфаденопатию.
Эпидемиология
Эпидемиология — распространенность не известна.
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
- сбор жалоб: наличие локальной или генерализованной лимфаденопатии, В-симптомов (ночные профузные поты; повышение температуры тела более 38 градусов не менее 3 дней подряд; снижение массы тела на 10% за последние 6 месяцев), болевого синдрома, локальных изменений кожных покровов;
- сбор анамнеза заболевания: время появления лимфаденопатии и предшествующие ей события (инфекционные заболевания [18], контакт с животными, поездки в эндемичные очаги, применение лекарственных препаратов и др.), динамика жалоб (изменение размеров лимфатических узлов и/или интенсивности болевого синдрома с течением времени);
- сбор анамнеза жизни: образ жизни больного, род занятий, профессия, наличие/отсутствие выездов за пределы РФ в предшествующие заболеванию 6 месяцев.
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 2. Лекарственные препараты, применение которых может вызвать увеличение лимфатических узлов (в контексте иммунной реакции — гиперчувствительности).
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

- боковые и срединные кисты шеи;
- заболевания слюнных желез;
- извитость (кинкинг-синдром) и аневризмы сонных артерий (при пальпации выявляется пульсация);
- последствия перенесенного миозита или травматического повреждения грудино-ключично-сосцевидной мышцы в виде оссификации или склерозирования и уплотнения ее части;
- меганофиз VII шейного позвонка (шейные ребра — ортопедическая аномалия, как правило, двусторонняя);
- уплотнение соединительной клетчатки в области затылочных бугров.
- добавочная долька молочной железы;
- гидраденит;
- привычный вывих плечевого сустава.
- Обязательные исследования: общий анализ крови с подсчетом лейкоцитарной формулы; общий анализ мочи; развернутый биохимический анализ крови (общий белок, альбумины, электрофорез глобулинов, билирубин общий и его фракции, активность аминотрансфераз, щелочной фосфатазы, γ –глютамилтранспептидазы, мочевина, креатинин, холестерин, триглицериды, глюкоза); анализ крови на ВИЧ, сифилис, маркеры вирусных гепатитов В и С [4, 5, 7].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
- ультразвуковое исследование лимфатических узлов; компьютерная (КТ) или магнитно-резонансная томография (МРТ) с контрастированием органов грудной клетки, брюшной полости и забрюшинного пространства, малого таза, ультразвуковое исследование (УЗИ) лимфатических узлов [7, 8, 11].
- обязательные специалисты: инфекционист; онколог; отоларинголог [9 — 11];
- дополнительные специалисты: гинеколог; дерматовенеролог; пульмонолог, ревматолог, фтизиатр [9 — 11].
Пациенты без установленного диагноза и с подозрением на заболевание кроветворной системы направляются на консультацию к гематологу/онкологу или в специализированное гематологическое/онкологическое учреждение [12 — 15].
- любая необъяснимая лимфаденопатия длительностью более 2-х месяцев;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- в случаях с отсутствием эффекта от эмпирической антибактериальной терапии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
- при высокой вероятности опухолевого поражения по результатам неинвазивного обследования;
- при отсутствии диагноза после выполнения всех неинвазивных исследований и сохраняющейся ЛАП;
- при персистирующей лимфаденопатии;
- при подозрении на опухолевый генез лимфаденопатии у пациентов с реактивными лимфатическими узлами, прилежащими к опухоли, или реактивными изменениями, предшествующими выявлению лимфатических опухолей (синусный гистиоцитоз; паракортикальная реакция с обилием плазматических клеток и макрофагов; склеротические изменения/сосудистая реакция (за исключением паховых лимфатических узлов); некроз лимфатического узла по данным морфологического исследования) [4, 16, 17].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:
- для биопсии выбирают максимально увеличенный и измененный лимфатический узел, появившийся первым. В случаях наличия конгломерата предпочтительнее частичная резекция опухолевого конгломерата, чем прилежащих отдельных лимфатических узлов (не существует однозначных критериев размеров лимфатического узла, который подлежит биопсии. Тем не менее, у взрослых размер лимфатического узла более 3 см вне связи с инфекцией должен рассматриваться как потенциальное показание к биопсии (III C). В редких случаях повторная биопсия требуется при неверном выборе лимфатического узла (например, биопсированный подмышечный лимфатический узел при наличии массивного опухолевого поражения средостения. У большинства таких пациентов биопсии подвергается один из наиболее измененных периферических лимфатических узлов, и, несмотря на его значительное увеличение и длительный анамнез, по результатам первой биопсии диагноз установить не удается);
- при наличии нескольких групп лимфатических узлов порядок выбора следующий: надключичный — шейный — подмышечный – паховый;
- перед выполнением биопсии необходимо сформулировать предварительные варианты диагноза, поскольку от этого зависит объем исследований биопсийного материала;
- биологический материал биопсированного лимфатического узла направляется в патологоанатомическую лабораторию/отделение в физиологическом растворе или 10% забуференном растворе формалина в рассеченном виде при длительности фиксации не менее 8 часов до 24 часов (III C) [4, 17, 18];

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 

Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
- антибактериальная терапия может быть назначена при наличии явного инфекционного очага в регионарной зоне. Если очага нет, показанием к эмпирической терапии антибиотиком широкого спектра является комбинация следующих признаков: увеличение боковых шейных лимфатических узлов воспалительного характера, недавно перенесенная инфекция верхних дыхательных путей, наличие признаков острофазной реакции (повышение СОЭ, С-реактивного белка, ЛДГ, бета2-микроглобулина) [8, 20, 21].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
- Физиотерапия включена в стандарты оказания медицинской помощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром. Может применяться в стадии реконвалесценции после гнойных лимфаденитов. Не рекомендуется применение физиотерапии при лимфаденопатии неясного генеза [22].
Медицинская реабилитация
Профилактика
- больные с неопухолевыми лимфаденопатиями подлежат диспансерному наблюдению каждые 3 месяца [1 — 8].
Информация
Источники и литература
- Клинические рекомендации Российского общества онкогематологов
- 1. Воробьев А.И. Руководство по гематологии. Том 2. Москва: Ньюдиамед, 2005; с. 274. 2. Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях. Справочник поликлинического врача. Том 3. Москва, 2005; с. 238. 3. Казанцев А.П. Лимфаденопатии / Дифференциальная диагностика инфекционных болезней / Под ред. Зубик Т.М. Москва: Медицина, 1991; с.115-129. 4. Меликян А.Л. Неопухолевые лимфаденопатии. Докт. дисс. Москва, 2008; с. 320. 5. Савина Т.А. Лимфаденопатии различной этиологии в клинике туберкулеза периферических лимфатических узлов. Дисс.докт.мед.наук. Москва, 1997; с. 450. 6. Тактика ведения пациентов с оппортунистическими инфекциями и общими симптомами ВИЧ/СПИДа для Европейского региона ВОЗ. Клинический протокол для Европейского региона ВОЗ 2009; http://www.euro.who.int/pubrequest. 7. Хоффман К., Рокштро Ю.. Лечение ВИЧ-инфекции. Москва: Валент, 2012; с. 440-457. 8. Румянцев А.Г., Чернов В.М., Делягин В.М./Синдром увеличенных лимфоузлов как педиатрическая проблема. Лечащий врач.1998, №3.С18-23 9. Bazemore A., Smucker D. Lymphadenopathy and malignancy // American Family Physician. – 2002. – Vol. 66, N 11. – P.2103-2110. 10. Frizzera G., Seo I.S. Histopatology of Non- Malignant Lymphadenopathies / Begin and maligmant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers, 1993. – 338p. 11. Pangalis G., Boussiotis V., Fessas P., Polliack A. Clinical approach to patient with lymphadenopathy / Benign and malignant lymphadenopathies / Eds. Pangalis G. and Polliack A. Harwood academic publishers, 1993. – 338p. 12. Ferrer R. Lymphadenopathy: Differential Diagnosis and Evaluation // American Family Physician. – 1998. – Vol.58, N 6. – P.1313-1320 13. Habermann T.M., Steensma D.P. Diagnostic Considerations for Lymphadenopathy // Mayo Clin. Proc. – 2000. – Vol.75. – P.723-732 14. Ghirardelli M., Jemos V., Gobbi P. Diagnostic approach to lymph node enlargement // Haematologica. – 1999. – Vol.84. – P.242-247. 15. Меликян А.Л. Алгоритмы диагностики неопухолевых лимфаденопатий. Клиническая онкогематология. Том 2 (№4), 2009; с. 306-315. 16. Меликян А.Л., Ковалева Л.Г. Погорельская Е.П. Алгоритмы диагностики лимфаденопатий. Учебное пособие. Москва, 2011; с.4-46. 17. Меликян А.Л. Алгоритмы диагностики лимфаденопатий. Программное лечение заболеваний системы крови/Под ред. В.Г.Савченко. Москва, 2012; с. 417-152. 18. Богомолов Б.П. Инфекционные болезни. Москва: Ньюдиамед, 2007; с. 653. 19. Strauchen J.A. Diagnostic histopathology of the lymph node. New York: Oxford University Press, 1998; р. 415. 20. Ioachim H., Ratech H. Ioachim’s lymph node pathology. Lippincott Williams Wilkons, 2006; р. 624. 21. Ковригина А.М. Морфологическая характеристика реактивных изменений лимфатических узлов. Клиническая онкогематология 2009; том 2 (№4): с. 297-306. 22. Меликян А.Л., Егорова Е.К. Клинико-морфологические особенности различных вариантов болезни Кастлемана. Терапевтический архив. №7, 2015; с.64-71. 23. Егорова Е.К., Ковригина А.М., Меликян А.Л. Морфологические и иммуногистохимические особенности различных вариантов болезни Кастлемана. ЧАСТЬ 1. Диагностические критерии смешанно-клеточного варианта болезни Кастлемана. Клиническая и экспериментальная морфология. 2017. №1: 16-23. 24. Меликян А.Л., Капланская И.Б., Корнева Е.П., Франк Г.А. Болезнь Кастлемана / А.Л. Меликян // Тер. Арх. – 2005. – №77 (7). – С. 48-53.
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Источник