- Лейкоплакия шейки матки: симптомы, диагностика, лечение
- Этиология заболевания
- Виды лейкоплакии
- Клинические проявления
- Диагностические мероприятия
- Терапия
- Бесплатная консультация
- Комплексная диагностика гинекологических заболеваний «Check-up»
- Цены на услуги
- Лицензии
- Этиология заболевания
- Виды лейкоплакии
- Клинические проявления
- Диагностические мероприятия
- Терапия
- Лейкоплакия вульвы
- Формы лейкоплакии вульвы
- Причины возникновения
- Симптомы лейкоплакии вульвы
- Диагностика заболевания
- Нужна консультация специалиста?
- Лечение лейкоплакии вульвы
- Медикаментозная терапия
- Лечение СО2 лазером
- Прогноз и профилактика
- Врачи, занимающиеся лечением лейкоплакии вульвы:
Лейкоплакия шейки матки: симптомы, диагностика, лечение
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
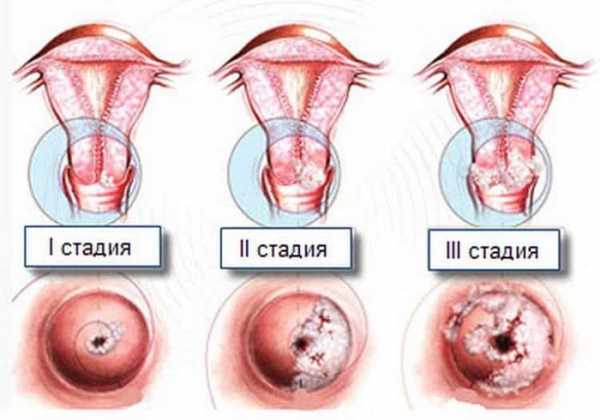
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
ПЦР тест на ВПЧ;
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Большую часть процедур проводят в амбулаторных условиях. Задача врача — удалить новообразование с минимальными последствиями. Современные методы деструкции позволяют эффективно уничтожить проявления лейкоплакии и не оставить рубцов. Это сохраняет возможность естественных родов у женщин в будущем.
Чтобы выявить патологию на ранних стадиях и получить адекватное лечение лейкоплакии матки, обращайтесь за помощью к профессионалам. В клинике Dr.AkNer вы сможете выбрать лечащего врача из команды профессионалов.
Бесплатная консультация
Комплексная диагностика гинекологических заболеваний «Check-up»
- Первичная консультация врача гинеколога
- Осмотр наружных половых органов
- Гинекологический осмотр с кольпоскопией
- УЗИ почек и органов малого таза
- Уретроцистоскопия
- 2-х стаканный анализ мочи
- Анализы на:
- Хламидия трахоматис
- Микоплазма гениталиум
- Микоплазма хоминис
- Уреаплазма уреалитикум
- Трихомонас вагиналис
- Нейссерия гонорея
- Гарднерелла вагиналис
- Кандида альбиканс
- Вирус простого герпеса 1, 2 типа
- Цитомегаловирус
- ВПЧ 16,18,31,33,35,39,45,51,52,56,58,59
- Вирус Эпштейна-Барр
- Сифилис
- Гепатит В
- Гепатит С
- ВИЧ
- Мазок на флору
- Бактериологический посев мочи
- Гормональный профиль
Цены на услуги
Лицензии
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
ПЦР тест на ВПЧ;
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Большую часть процедур проводят в амбулаторных условиях. Задача врача — удалить новообразование с минимальными последствиями. Современные методы деструкции позволяют эффективно уничтожить проявления лейкоплакии и не оставить рубцов. Это сохраняет возможность естественных родов у женщин в будущем.
Источник
Лейкоплакия вульвы
Лейкоплакия вульвы — хронический, невоспалительный процесс с признаками дистрофии, поражающий слизистую оболочку наружных половых органов, который выражается стремительным ороговением и пролиферацией многослойного плоского эпителия. Клинические симптомы данного патологического состояния многообразны. Диагностика патологии осуществляется врачом гинекологом, а комплексное лечение включает как консервативные, так и высокотехнологичные методы.
Чаще всего, данное состояние развивается у женщин в период менопаузы, но современная статистика все чаще регистрирует случаи заболеваемости у женщин молодого возраста. Опасность болезни заключается в том, что риск перерождения очагов ороговения в злокачественное новообразование, составляет по данным различных авторов от 5 до 12%. Женщины с таким заболеванием нуждаются в своевременном лечении и последующем наблюдении. В нашей клинике лечением лейкоплакии занимаются специалисты отделения лечения крауроза вульвы. Это связано с тем, что оба заболевания имеют схожий патогенез и клиническую картину. Многими учеными они даже объединяются в одну общую группу болезней «белого поражения вульвы». До сих пор ведутся споры не является ли лейкоплакия вульвы одной из стадий склероатрофического лихена или, как его принято называть в нашей стране, Крауроз.
Формы лейкоплакии вульвы
Данное патологическое состояние мы привыкли классифицировать по степени тяжести гиперкератоза. Выделяют такие формы лейкоплакии вульвы:
- Бородавчатая. При этом виде гиперкератоза появляются очаговые новообразования, которые визуально напоминают бородавки. Такой процесс может сопровождаться появлением эрозий, трещин. Бородавчатая форма расценивается как предрак и нуждается в немедленном врачебном вмешательстве.
- Гипертрофическая. Сопровождается появлением выпуклых сухих бляшек, белого цвета с серым оттенком. Такие образования невозможно удалить с поверхности слизистой оболочки. Очаги патологии нередко сливаются между собой в обширные участки.
- Простая или плоская. Этот вариант лейкоплакии сопровождается появлением белесоватых пятен с гладкой поверхностью. После механического удаления пятен с поверхности слизистой оболочки, они появляются снова. Данная форма заболевания может быть очаговой или генерализованной, распространяясь по широкой площади вульвы.
Причины возникновения
Медицина сегодня не в состоянии дать ответ, каковы же точные причины, вызывающие патологическое ороговение эпителиальной ткани вульвы. Некоторыми исследователями диагноз лейкоплакия вульвы расценивается как защитная или ответная реакция, которая проявляется в ответ на воздействие агрессивных раздражающих внешних факторов. Замечено, что риск развития лейкоплакии на вульве повышается при следующих обстоятельствах:
- папилломавирусная инфекция;
- патологии со стороны обмена веществ (ожирение, сахарный диабет);
- генитальный герпес 2 типа;
- пренебрежение правилами интимной гигиены;
- авитаминоз витамина А;
- травмы наружных половых органов;
- гормональный дисбаланс;
- функциональная недостаточность щитовидной железы (гипотериоз);
- функциональная надпочечниковая недостаточность;
- дефицит эстрогенов;
- яичниковая дисфункция.
Хроническое нарушение психоэмоционального состояния тоже относится к потенциальным причинам развития болезни. Немалый вклад в развитие лейкоплакии наружных половых органов вносят постоянные стрессы.
Симптомы лейкоплакии вульвы
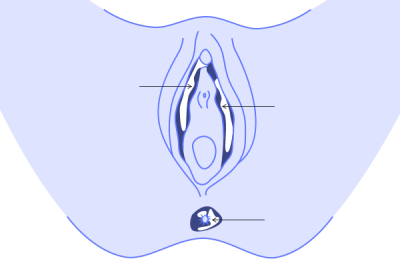
Нередко лейкоплакия вульвы протекает в латентной, незаметной форме и выявляется только во время обследования. Очаги лейкоплакии могут размещаться по всей поверхности вульвы и влагалища, часто поражается шейка матки. На вульве изначально наблюдается лейкоплакия малых половых губ, позже процесс распространяется и может поражать клитор, зону анального отверстия, большие половые губы.
Характерным признаком заболевания является появление на слизистой белых пятен, вначале небольшого размера. По мере ороговения, пятна приобретают серый или перламутровый оттенок. Со временем пятна уплотняются и выделяются на поверхности слизистой оболочки. Чаще всего, именно в этот момент у женщины появляются жалобы на:
- интенсивный постоянный зуд в области вульвы, усиливающийся в вечернее время и ночью;
- дискомфорт, жжение при опорожнении мочевого пузыря
- боль или дискомфорт при половом контакте.
При развитии воспалительного процесса, симптомы лейкоплакии вульвы дополняются покраснением и отечностью.
Диагностика заболевания
Начальный этап комплексной диагностики, включает анализ жалоб пациентки и осмотр гинекологом. Для подтверждения диагноза назначаются такие варианты обследования:
- Вульвоскопия или кольпоскопия. Эта методика помогает обнаружить характерные очаги поражения на слизистой оболочке, слабую визуализацию кровеносных сосудов. Дополнительно, вульвоскопия помогает обнаружить сопутствующие атрофические и диспластические процессы в области наружных половых органов.
- Шиллер-тест. При этой процедуре используется раствор Люголя, которым окрашивают очаги лейкоплакии. Характерные пятна не поддаются окрашиванию.
- Исследование мазка на цитологию, микрофлору и онкоцитологию.
- Прицельная биопсия и гистологическая оценка полученного биоматериала.
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Лечение лейкоплакии вульвы
Лейкоплакия наружных половых органов и влагалища требует комплексного, терпеливого и внимательного подхода. Терапия болезни включает использование лекарственных средств, диету, физиотерапевтические и лазерные методики. Дополнительно может потребоваться психотерапевтическая помощь.
При тяжелом или запущенном течении болезни, раньше, до появления СО2 лазера, прибегали к хирургии.
Оперативное лечение лейкоплакии вульвы заключается в иссечении измененных очагов хирургическим скальпелем. Сегодня такой травматичный способ лечения практически не применяется, так как оказался слабо эффективным — на месте иссечения со временем появлялись рецидивы в еще более активной форме.
Медикаментозная терапия
Мази и другие средства для наружного лечения лейкоплакии должен назначать и строго контролировать врач. Это важное правило, которое мы просим соблюдать своих пациенток. Нерациональное, чрезмерное, не контролируемое их применение со временем может усугубить течение болезни и вызвать:
- истончению тканей вульвы;
- присоединению вторичных инфекций;
- негативному влиянию на весь организм.
Врачебный контроль за состоянием позволяет своевременно выявлять атипичные клетки и предотвращать перерождение лейкоплакии в рак вульвы.
Современная доказательная медицина рекомендует лечить дистрофические заболевания вульвы СО2 лазером. Мы также придерживаемся этой тактики, так как на своем опыте видели, насколько улучшилось состояние женщин, прошедших у нас курс лазеротерапии.
Медикаментозное лечение лейкоплакии вульвы назначается на начальных стадиях заболевания, при отказе пациента или отсутствии возможности лазерного воздействия, в качестве поддерживающего курса. Так как медицина до сих пор не знает точных механизмов развития болезни, настоящего патогенетического лечения не существует. Основная тактика — это создание длительной ремиссии и избавление женщины от мучительного, нестерпимого зуда. Самыми предпочтительными средствами для медикаментозного лечения лейкоплакии вульвы являются топические кортикостероиды. Благодаря их иммуносупрессивной, гипосенсибилизирующей и противовоспалительной способности при местном нанесении удается стабилизировать эпидермальную ткань, ограничить распространение процесса, значительно уменьшить кожный зуд.
Кроме кортикостероидов для лечения лейкоплакии вульвы применяют эстрогенсодержащие препараты. Особенно их любят назначать сторонники теории эстрогендефицита как фактора развития дистрофии вульвы. Мы не отвергаем, но однозначно не подтверждаем данную тактику лечения, особенно в виде монотерапии. Применение мазей и кремов содержащих половые гормоны для лечение лейкоплакии оправдано у женщин находящихся в предклимактерическом и климактерическом периоде. Назначение должно контролироваться врачом с соблюдением протокола противопоказаний.
В качестве вспомогательных медикаментов при лейкоплакии назначаются различные эмоленты (увлажнители), антигистаминные препараты и мази, поливитаминные комплексы.
При ассоциации лейкоплакии с бактериальной или грибковой инфекцией проводится их тщательное лечение. Пациентки, являющиеся носителем ВПЧ, особенно высокогенного риска, подлежат диспансерному наблюдению и более активному лечению.
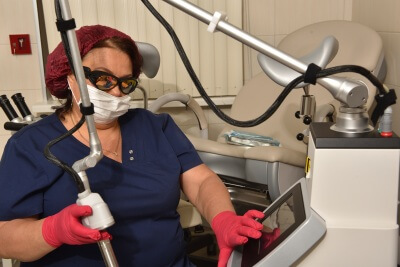
Лечение СО2 лазером
Принцип действия СО2 лазера при лейкоплакии вульвы основан на его способности прицельно выпаривать (вапоризация) очаги гиперкератоза, а лечебный эффект достигается за счет:
- разрушения и отторжения измененных тканей,
- стимуляции в зоне воздействия неоколагеногенеза,
- ускорения регенерации,
- улучшения кровоснабжения и трофики,
- повышение клеточного метаболизма.
- полного или частичного восстановления пигмента в зоне лейкоплакии.
Лазер воздействует точечно, поэтому отсутствует риск повреждения рядом расположенных здоровых тканей. Мы полюбили и активно применяем эту методику, так как увидели с помощью СО2 лазера:
- Быстро достигается ожидаемый клинический эффект. Уходит зуд в интимной области, сокращаются, а иногда и полностью исчезают очаги гиперпигментации.
- Инвазивный эффект от процедуры минимален. Она легко переносится и не влияет на трудоспособность женщины.
- Процесс восстановления и заживления проходит быстро и никак не сказывается на качестве жизни наших пациенток.
- Нами не фиксировались случаи образования рубцов или спаек после обработки наружных половых органов СО2 лазером.
- Метод показал эффективность в 97% случаев.
- При лечении лазером достигается длительная ремиссия несравнимая с медикаментозной терапией.
| Программы лечения лейкоплакии вульвы лазером | Стоимость 1 процедуры | Стоимость курса из 3 процедур при единовременной оплате |
| Одностороннее очаговое поражение | 3 900 рублей | 10 500 рублей |
| Одностороннее многоочаговое поражение | 6 400 рублей | 16 000 рублей |
| Двухстороннее поражение | 14 000 рублей | 29 000 рублей |
| Двустороннее распространённое поражение с переходом на область заднего прохода | 19 000 рублей | 46 000 рублей |
| Поддерживающая, профилактическая процедура при локализованном поражении | 5 200 рублей | |
| Поддерживающая, профилактическая процедура при распространённом поражении | 10 500 рублей |
Прогноз и профилактика

Риски перерождения лейкоплакии в рак вульвы возрастают у женщин, инфицированных вирусом папилломы человека и у пациенток пожилого возраста.
Прогноз относительно выздоровления при этом заболевании зависит от:
- наличия сопутствующих инфекций;
- состояние гормонального фона;
- тяжести патологии;
- возраста женщины.
Профилактика развития данного заболевания — не специфична. Уменьшить риск развития лейкоплакии, помогает соблюдение таких простых правил:
- При отсутствии хронических заболеваний мочеполовой системы, посещать лечащего врача гинеколога не реже 1 раз в год. При наличии хронических заболеваний мочеполовой системы, посещать лечащего врача необходимо не реже 2-х раз в год.
- Не пренебрегать правилами интимной гигиены, по возможности отказаться от ношения нижнего белья из синтетических тканей.
- Своевременно лечить инфекционные и неинфекционные заболевания мочеполовой системы.
- Проводить медикаментозную коррекцию метаболических нарушений (если они имеются).
Для профилактики лейкоплакии вульвы, важно уделять внимание питанию. По возможности необходимо ограничить до минимума употребление острых, копчёных, жареных блюд, фастфуда, черного чая, кофе, специй и соусов. Рекомендовано отказаться от табакокурения и не злоупотреблять алкоголем. В ежедневное меню необходимо включать свежие овощи, фрукты с повышенным содержанием витаминов А и С, кисломолочную продукцию, диетические сорта рыбы и мяса, крупы, злаки.
Необходимо следить за состоянием гормонального фона, а при возникновении симптомов гормонального дисбаланса, своевременно обращаться за консультацией к гинекологу-эндокринологу.
Врачи, занимающиеся лечением лейкоплакии вульвы:
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Запись на приём
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Запись на приём
Врач акушер-гинеколог,
Специалист по эндоскопической гинекологии,
Специалист по ургентной гинекологии,
Соискатель ученой степени Кандидата медицинских наук.
Запись на приём
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по интимной реабилитации,
Специалист по комплексному вульво-вагинальному лазерному ремоделированию
Запись на приём
Врач акушер-гинеколог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Главный врач
Запись на приём
Врач акушер-гинеколог,
Специалист по эндоскопической гинекологии,
Специалист по ургентной гинекологии,
Соискатель ученой степени Кандидата медицинских наук.
Запись на приём
Врач акушер-гинеколог, Врач УЗИ,
Специалист по ургентной гинекологии,
Кандидат Медицинских Наук
Источник