Агранулоцитоз
Агранулоцитоз – патологическое состояние, характеризующееся аномальным снижением уровня белых кровяных клеток (лейкоцитов) за счёт зернистых лейкоцитов и моноцитов, что делает организм более восприимчивым к воздействию инфекционных агентов в виде бактерий и грибков. В результате у больного может развиться ангина, воспаление лёгких, стоматит и другие инфекционные процессы. Содержание зернистых лейкоцитов в крови при этом заболевании составляет менее 0,75х10 9 /л, общего числа лейкоцитов – менее 1х10 9 /л. Пациентки женского пола старше сорока лет страдают от него в два раза чаще чем мужчины. Медицинская статистика говорит о том, что сегодня случаи заболеваемости участились из-за появления целого ряда новых фармакологических препаратов.
Пройти диагностику и лечение агранулоцитоза в Москве предлагает отделение гематологии ЦЭЛТ. Наша клиника является многопрофильной: мы работаем на рынке платных медицинских услуг уже третье десятилетие и располагаем мощной лечебно-диагностической базой. Благодаря ей, постановка диагноза происходит точно и в краткие сроки, а лечение соответствует международным стандартам. Ознакомиться с ценой услуг можно в нашем прайс-листе, во избежание недоразумений просим уточнять цифры у операторов нашей информационной линии: +7 (495) 788 33 88.
Агранулоцитоз: этиология
Зернистые лейкоциты или, как их ещё называют, гранулоциты являются подгруппой белых кровяных клеток, обеспечивающих защиту от микробных и грибковых инфекций. После внедрения последних в организм, они направляются к патологическому очагу и уничтожают его путём фагоцитоза. При агранулоцитозе организм не может достаточно эффективно отреагировать на появление возбудителя, из-за чего могут развиться серьёзные септические осложнения.
| Форма агранулоцитоза | Причины развития |
|---|---|
| Миелотоксическая | Воздействие на организм ионизирующего излучения и препаратов группы «Цитостатики». |
| Иммунная | Приём препаратов группы «Сульфаниламиды» или средств, которые применяют для лечения туберкулёза, сахарного диабета («Анальгин», «Бутадион»), а также ряд инфекционных заболеваний (малярия, жёлтая лихорадка, брюшной тиф, полимиелит). |
| Аутоиммунная | При таких заболеваниях, как:
|
| Идиопатическая | Причины не установлены. |
Принято выделять врождённые и приобретённые агранулоцитозы. Последние нередко бывают самостоятельным заболеванием или симптомом другого патологического состояния.
Агранулоцитоз: симптомы
Клиническая картина патологии заболевания зависит от её формы. Иммунная проявляет себя резким и внезапным развитием в то время, как миелотоксическая и аутоиммунная характеризуются постепенным появлением и развитием симптоматики. На начальной стадии больной жалуется на:
- сильную слабость;
- потливость;
- боли в суставах;
- повышение температуры до 40 ° С.
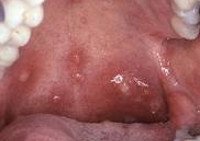
Слизистая оболочка его ротовой полости и глотки часто бывает поражена воспалительными процессами, могут наблюдаться некротические процессы нёба и язычка, что проявляется соответствующей симптоматикой:
- интенсивное слюноотделение;
- боли в области горла;
- спазматические сокращения жевательных мышц;
- нарушения функции глотания;
- поражение регионарных лимфатических узлов;
- умеренное увеличение селезёнки и печени.
Миелотоксическая форма агранулоцитоза отличается умеренной геморрагией в виде кровоточивости дёсен, примеси крови в урине, частыми кровотечениями из носа, формированием гематом. При вовлечении в патологический процесс кишечника, развиваются заболевания из группы «Энтеропатий», характеризующиеся нарушениями или отсутствием производства ферментов, участвующих в переваривании и всасывании пищи. В результате больной страдает от спазматических болей в области живота и нарушений стула.
Чаще всего у пациентов с агранулоцитозом развивается заражение крови, перфорация мягкого нёба, острое поражение печени (гепатит) и другие серьёзные осложнения.
Диагностика агранулоцитоза
Перед тем, как приступить к лечению, гематологи ЦЭЛТ проводят диагностику, позволяющую точно определить агранулоцитоз и его форму. В группу риска входят пациенты, которые перенесли тяжёлые инфекции, проходили лучевую терапию или лечение с применением цитотоксинов. При подозрениях на агранулоцитоз больному назначают следующие клинические диагностические исследования:
- анализ крови на антитела;
- общий анализ крови;
- рентгенографическое исследование лёгких;
- осмотр у стоматолога и отоларинголога;
- миелограмма.
Лечение агранулоцитоза
Тактика лечения агранулоцитоза разрабатывается индивидуально, согласно результатам диагностики и индивидуальным показаниям пациента. Гематологи направляют усилия на устранение причины болезни: для этого отменяют приём миелотоксинов и «химию». Больного госпитализируют в отделение гематологии и помещают в стерильные условия. Он находится в изоляторе, в котором созданы асептические условия: воздух облучается ультрафиолетом, персонал носит медицинские маски и шапочки. Обязательно назначают уход за ротовой полостью в виде регулярных полоскания антисептиками и их нанесения на слизистую оболочку. Такие меры необходимы для того, чтобы свести к минимуму риск развития тяжёлых осложнений.
Профилактика гнойных инфекций требует назначения курса антибиотиков и противогрибковых препаратов. Подкожное и внутримышечное введение лекарств заменяют внутривенным для того, чтобы исключить вероятность развития гнойных воспалений. Пациенту вводят иммуноглобулин, переливают лейкоцитарный концентрат и антистафилококковую плазму. Если у него наблюдаются геморрагии – проводят трансфузии обогащённой тромбоцитарной массы. При лечении иммунного и аутоиммунного агранулоцитоза показан приём глюкортикоидов в больших дозах. Если анализ крови выявил наличие циркулирующих иммунных комплексов, требуется плазмаферез – очистка плазмы центрифугой, уменьшающая их количество.
Вовлечение в патологические процессы кишечника требует отказа от потребления пищи через ЖКТ – её вводят парентеральным способом. Таким образом пациенту обеспечивают поступление всех необходимых веществ, исключая развитие осложнений. В случае, если они всё же появились – гематологи дают неблагоприятный прогноз. Профилактические мероприятия агранулоцитоза направлены на контроль крови во время лечения миелотоксинами, а также отказ от назначения препаратов, которые ранее вызвали у пациента его иммунную форму.
В отделении гематологии ЦЭЛТ ведут приём кандидаты, доктора и профессоры медицинских наук, имеющие опыт практической и научной работы от двадцати пяти лет. Вы можете записаться к ним на приём онлайн или обратившись к нашим операторам. Не менее квалифицированные специалисты проводят эмболизацию маточных артерий в гинекологическом отделении нашей клиники.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Источник
Агранулоцитоз
Агранулоцитоз – это клинико-гематологический синдром, в основе которого лежит резкое уменьшение или отсутствие нейтрофильных гранулоцитов среди клеточных элементов периферической крови. Агранулоцитоз сопровождается развитием инфекционных процессов, ангины, язвенного стоматита, пневмонии, геморрагических проявлений. Из осложнений часты сепсис, гепатит, медиастинит, перитонит. Первостепенное значение для диагностики агранулоцитоза имеет исследование гемограммы, пунктата костного мозга, обнаружение антинейтрофильных антител. Лечение направлено на устранение причин, вызвавших агранулоцитоз, предупреждение осложнений и восстановление кроветворения.
МКБ-10
Общие сведения
Агранулоцитоз – изменение картины периферической крови, развивающееся при ряде самостоятельных заболеваний и характеризующееся снижением количества или исчезновением гранулоцитов. В гематологии под агранулоцитозом подразумевается уменьшение количества гранулоцитов в крови менее 0,75х10 9 /л или общего числа лейкоцитов ниже 1х10 9 /л. Врожденный агранулоцитоз встречается крайне редко; приобретенное состояние диагностируется с частотой 1 случай на 1200 человек. Женщины страдают агранулоцитозом в 2-3 раза чаще мужчин; обычно синдром выявляется в возрасте старше 40 лет. В настоящее время в связи с широким использованием в лечебной практике цитотоксической терапии, а также появлением большого количества новых фармакологических средств частота случаев агранулоцитоза значительно увеличилась.
Причины агранулоцитоза
Миелотоксический агранулоцитоз возникает вследствие подавления продукции клеток-предшественников миелопоэза в костном мозге. Одновременно в крови отмечается снижение уровня лимфоцитов, ретикулоцитов, тромбоцитов. Данный вид агранулоцитоза может развиваться при воздействии на организм ионизирующего излучения, цитостатических препаратов и других фармакологических средств (левомицетина, стрептомицина, гентамицина, пенициллина, колхицина, аминазина) и др.
Иммунный агранулоцитоз связан с образованием в организме антител, действие которых обращено против собственных лейкоцитов. Возникновение гаптенового иммунного агранулоцитоза провоцирует прием сульфаниламидов, НПВС-производных пиразолона (амидопирина, анальгина, аспирина, бутадиона), препаратов для терапии туберкулеза, сахарного диабета, гельминтозов, которые выступают в роли гаптенов. Они способны образовывать комплексные соединения с белками крови или оболочками лейкоцитов, становясь антигенами, по отношению к которым организм начинает продуцировать антитела. Последние фиксируются на поверхности белых кровяных телец, вызывая их гибель.
В основе аутоиммунного агранулоцитоза лежит патологическая реакция иммунной системы, сопровождающаяся образованием антинейтрофильных антител. Такая разновидность агранулоцитоза встречается при аутоиммунном тиреоидите, ревматоидном артрите, системной красной волчанке и других коллагенозах.
Агранулоцитоз, развивающийся при некоторых инфекционных заболеваниях (гриппе, инфекционном мононуклеозе, малярии, желтой лихорадке, брюшном тифе, вирусном гепатите, полиомиелите и др.) также имеет иммунный характер. Выраженная нейтропения может сигнализировать о хроническом лимфолейкозе, апластической анемии, синдроме Фелти, а также протекать параллельно с тромбоцитопенией или гемолитической анемией. Врожденный агранулоцитоз является следствием генетических нарушений.
Патологические реакции, сопровождающие течение агранулоцитоза, в большинстве случаев представлены язвенно-некротическими изменениями кожи, слизистой оболочки полости рта и глотки, реже — конъюнктивальной полости, гортани, желудка. Некротические язвы могут возникать в слизистой кишечника, вызывая перфорацию кишечной стенки, развитие кишечных кровотечений; в стенке мочевого пузыря и влагалища. При микроскопии участков некроза обнаруживается отсутствие нейтрофильных гранулоцитов.
Патанатомия
Гранулоцитами называются лейкоциты, в цитоплазме которых при окрашивании определяется специфическая зернистость (гранулы). Гранулоциты вырабатываются в костном мозге, поэтому относятся к клеткам миелоидного ряда. Они составляют самую многочисленную группу лейкоцитов. В зависимости от особенностей окрашивания гранул эти клетки подразделяются на нейтрофилы, эозинофилы и базофилы – они различаются по своим функциям в организме.
На долю нейтрофильных гранулоцитов приходится до 50-75% всех белых кровяных телец. Среди них различают зрелые сегментоядерные (в норме 45-70%) и незрелые палочкоядерные нейтрофилы (в норме 1-6%). Состояние, характеризующееся повышением содержания нейтрофилов, носит название нейтрофилии; в случае понижения количества нейтрофилов говорят о нейтропении (гранулоцитопении), а в случае отсутствия – об агранулоцитозе.
В организме нейтрофильные гранулоциты выполняют роль главного защитного фактора от инфекций (главным образом, микробных и грибковых). При внедрении инфекционного агента нейтрофилы мигрируют через стенку капилляров и устремляются в ткани к очагу инфекции, фагоцитируют и разрушают бактерии своими ферментами, активно формируя местный воспалительный ответ. При агранулоцитозе реакция организма на внедрение инфекционного возбудителя оказывается неэффективной, что может сопровождаться развитием фатальных септических осложнений.
Классификация
В первую очередь, агранулоцитозы подразделяются на врожденные и приобретенные. Последние могут являться самостоятельным патологическим состоянием или одним из проявлений другого синдрома. По ведущему патогенетическому фактору различают миелотоксический, иммунный гаптеновый и аутоиммунный агранулоцитоз. Также выделяют идиопатическую (генуинную) форму с неустановленной этиологией.
По особенностям клинического течения дифференцируют острые и рецидивирующие (хронические) агранулоцитозы. Тяжесть течения агранулоцитоза зависит от количества гранулоцитов в крови и может быть легкой (при уровне гранулоцитов 1,0–0,5х10 9 /л), средней (при уровне менее 0,5х10 9 /л) или тяжелой (при полном отсутствии гранулоцитов в крови).
Симптомы агранулоцитоза
Клиника иммунного агранулоцитоза обычно развивается остро, в отличие от миелотоксического и аутоиммунного вариантов, при которых патологические симптомы возникают и прогрессируют постепенно. К ранними манифестным проявлениям агранулоцитоза относятся лихорадка (39-40°С), резкая слабость, бледность, потливость, артралгии. Характерны язвенно-некротический процессы слизистой оболочки рта и глотки (гингивиты, стоматиты, фарингиты, ангины), некротизация язычка, мягкого и твердого нёба. Данные изменения сопровождаются саливацией, болью в горле, дисфагией, спазмом жевательной мускулатуры. Отмечается регионарный лимфаденит, умеренное увеличение печени и селезенки.
Для миелотоксического агранулоцитоза типично возникновение умеренно выраженного геморрагического синдрома, проявляющегося кровоточивостью десен, носовыми кровотечениями, образованием синяков и гематом, гематурией. При поражении кишечника развивается некротическая энтеропатия, проявлениями которой служат схваткообразные боли в животе, диарея, вздутие живота. При тяжелой форме возможны осложнения в виде прободения кишечника, перитонита.
При агранулоцитозе у больных могут возникать геморрагические пневмонии, осложняющиеся абсцессами и гангреной легкого. При этом физикальные и рентгенологические данные бывают крайне скудными. Из числа наиболее частых осложнений возможны перфорация мягкого нёба, сепсис, медиастинит, острый гепатит.
Источник