Основные препараты, используемые при проведении СЛР
ГБОУ ВОЗ Ижевская государственная медицинская академия
Реферат
Медицинские изделия, используемые при
Сердечно-легочной реанимации
студентка 2 курса
Содержание
2. Медицинские изделия, используемые для интубации трахеи 4
3. Дефибрилляция 5
4. Основные препараты, используемые для проведения СЛР 7
5. Электрокардиограмма, контроль эффективности
реанимационных мероприятий 9
6. Список литературы 11
Введение
С давних пор человек пытается бороться с болезнью и смертью. Но наибольший протест в сознании человека вызывает преждевременная смерть.
Сердечно-лёгочная реанимация — это неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Успех реанимации во многом зависит от времени, прошедшего с момента остановки кровообращения до начала реанимации. Следует помнить, что время, в течение которого можно рассчитывать на успешное восстановление сердечной деятельности, ограничено. Полноценное оживление — это такое состояние, когда после клинической смерти удается восстановить не только дыхание и кровообращение, а функцию головного мозга (полное сознание, полная двигательная активность, сохраненная чувствительность).
Установлено, что человек продолжает жить некоторое время после остановки дыхания и прекращения работы сердца. В случае необходимости человека ещё можно вернуть к жизни, путем проведения реанимационных мероприятий, которые должен уметь каждый медицинский работник.
Современные достижения медицинской науки и техники значительно расширили возможности эффективного лечения пациентов, состояние которых ранее считалось безнадежным. Борьба за жизнь таких пациентов становится возможной при условии интенсивного наблюдения мед — персоналом за пациентами, проведения лечебных мероприятий, включающих применение разнообразной аппаратуры и сложных реанимационных приемов.
Медицинские изделия, используемые для интубации трахеи
Интубация трахеи — манипуляция, подразумевающая под собой введение эндотрахеальной трубки в трахею.
Начать вентиляцию необходимо при помощи мешочно-клапанной маски (мешка Амбу) с подачей 100 % кислорода.
Интубацию трахеи выполнять набором для интубации трахеи (ларингоскоп, интубационная трубка, проводник, шприц), как можно скорее (при наличии анестезиолога или другого специалиста, владеющего техникой интубации).
Интубация трахеи является абсолютным показателем при СЛР, обеспечивает проходимость дыхательных путей при любом положении больного; исключает возможность асфиксии вследствие спазма голосовых связок, западения языка и аспирации инородных тел, крови, слизи, рвотных масс; легкое проведение вспомогательного или управляемого дыхания.
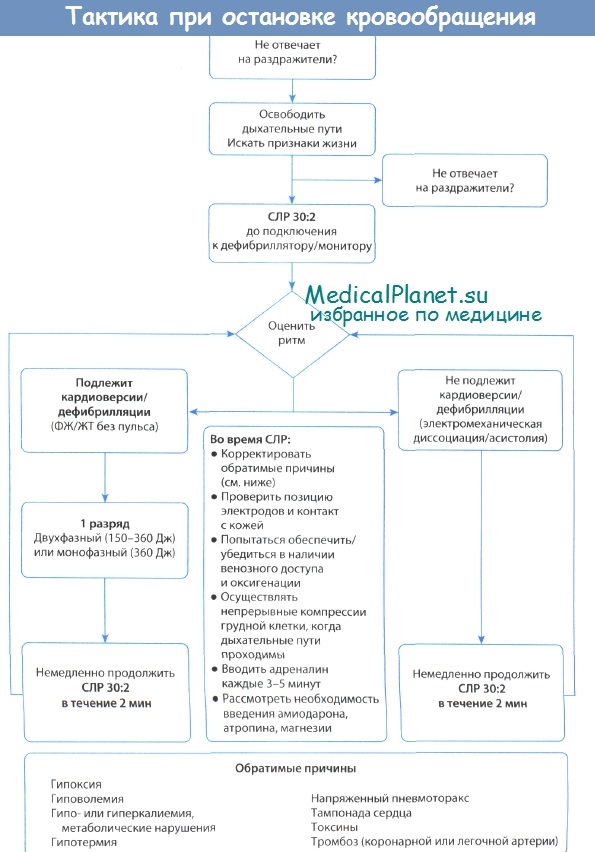
Дефибрилляция
Дефибрилляция — это устранение фибрилляции желудочков сердца или предсердий. Ключевое звено в цепочке мероприятий по спасению жизни.
Дефибрилляция представляет собой процесс, при котором через миокард проходит электрический ток с заданной величиной, для устранения фибрилляции желудочков сердца или предсердий. Данный метод широко используется вследствие его высокой эффективности. Основан на применении специального прибора, называемого дефибриллятором .
Дефибрилляцию необходимо выполнять сериями разряд (150-200 Дж в случае наличия двухфазного и 360 Дж — монофазного дефибриллятора).
При проведении дефибрилляции один из электродов располагают на передней поверхности грудной клетки ниже ключицы у правого края грудины, а другой — в области верхушки сердца . Электроды должны быть смазаны специальной пастой (гель). Электроды необходимо плотно прижимать к телу больного. Очень важно перед дефибрилляцией сильно сдавить грудную клетку электродами для уменьшения грудного сопротивления.
При ФЖ/ЖТ без пульса рекомендуется как можно раннее проведение дефибрилляции, т.к. с ее задержкой вероятность успешной дефибрилляции уменьшается на 10 % каждую минуту.
Алгоритм тактики устранения ФЖ
Сотрудник, выполняющий дефибрилляцию, должен оповестить весь персонал, что дефибриллятор заряжен, и повторить предупреждение снова перед выполнением разряда. Кроме того, перед нанесением разряда нужно быть уверенным, что никто не находится в прямом или непрямом контакте с пациентом.
Основные препараты, используемые при проведении СЛР
Адреналин, первый препарат, используемый при остановке сердца любой этиологии.
а) при электрической активности без пульса/асистолии (ЭАБП/асистолия) — 1 мг каждые 3-5 минут внутривенно;
б) при фибрилляции желудочков (ФЖ) и желудочковой тахикардии (ЖТ) без пульса адреналин вводится только после третьего неэффективного разряда электрической дефибрилляции в дозе 1 мг. В последующем данная доза вводится каждые 3-5 минут внутривенно (т.е. перед каждой второй дефибрилляцией) столь долго, сколько сохраняется ФЖ/ЖТ без пульса.
Амиодарон (кордарон) — антиаритмический препарат первой линии при ФЖ/ЖТ без пульса, рефрактерной к электроимпульсной терапии после 3-го неэффективного разряда, в начальной дозе 300 мг (разведенные в 20 мл физиологического раствора или 5% глюкозы), при необходимости повторно вводить по 150 мг. После восстановления самостоятельного кровообращения необходимо обеспечить в/в капельное введение амиодарона в дозе 900 мг в первые 24 часа постреанимационного периода с целью профилактики рефибрилляции.
Лидокаин — в случае отсутствия амиодарона (при этом он не должен использоваться в качестве дополнения к амиодарону) — начальная доза 100 мг (1- 1,5 мг/кг) в/в, при необходимости дополнительно болюсно по 50 мг (при этом общая доза не должна превышать 3 мг/кг в течение 1 часа).
Бикарбонат натрия — рутинное применение в процессе СЛР или после восстановления самостоятельного кровообращения не рекомендуется. Рекомендуется вводить в дозе 50 ммоль, в случае остановки кровообращения вызванной гиперкалиемией или передозировкой трициклических антидепрессантов.
Атропин — 3 мг в/в однократно (этого достаточно для устранения вагусного влияния на сердце) при асистолии и электрической активности без пульса, ассоциированной с брадикардией (ЧСС
Дата добавления: 2018-02-15 ; просмотров: 2928 ; Мы поможем в написании вашей работы!
Источник
Лекарственные средства применяемые при слр
Препараты, наиболее широко используемые во время реанимации, и их дозы:
1. Кислород: для борьбы с гипоксией всегда используется 100% кислород; повреждения легких не происходит, если дыхание 100% кислородом проводится на протяжении не более тридцати шести часов.
2. Бикарбонат натрия (NaHCO3): для ликвидации ацидоза (анаэробный метаболизм, обусловленный гипоксией, приводит к накоплению органических кислот [метаболический ацидоз]; дыхательная недостаточность приводит к задержке двуокиси углерода [дыхательный ацидоз]).
Начальная доза 1 мэкв/кг. Одна ампула (50 мл) содержит 50 мэкв бикарбоната натрия. Бикарбонат взаимодействует с ионами водорода, образуя двуокись углерода и воду; таким образом, для того, чтобы терапия бикарбонатом была эффективной, требуется проведение адекватной вентиляции легких.
Чрезмерное введение бикарбоната натрия может привести к гипокалиемии (при алкалозе ионы калия перемещаются в клетки) и гипернатриемии/гиперосмолярности (с каждым ионом НСО3 — вводится ион натрия).
3. Адреналин: альфа- и бета-адреиомиметик. Доза для внутривенного введения составляет 5-10 мл в разведении 1 : 10 000. Из-за короткой продолжительности действия через пять минут может потребоваться повторное введение. Адреналин инактивируется в щелочной среде, поэтому его нельзя смешивать с раствором бикарбоната натрия.
Адреналин усиливает сократительную способность сердца, но делает это за счет увеличения потребления миокардом кислорода. Необходима искусственная вентиляция легких!
4. Хлорид или глюконат кальция: лекарства с положительным иыотропиым действием. Ион кальция связывается с тропонином (тот самый специфичный регуляторный белок кардиомиоцита, определяемый в лабораторной диагностике острого инфаркта миокарда), который стимулирует образование поперечных мостиков между сократительными элементами миофибрилл, что приводит к их сокращению.
Доза: хлорида (или глюконата) кальция — 500 мг внутривенно струйно. Не смешивать с бикарбонатом, так как при смешивании образуется нерастворимый осадок.
5. Атропин: холиполитический (ваголитический) препарат, увеличивающий частоту разрядов синусового (синоатриального) узла. Атропин эффективен при лечении гемодинамических расстройств, вызванных синусовой брадикардией. Доза 0,5 мг вводится внутривенно каждые пять минут до достижения желаемой частоты ритма (как правило, не меньше 60 в минуту).
Повышение частоты сердечных сокращений сопровождается повышением потребления кислорода миокардом; атропин надо использовать только в тех случаях, когда именно брадикардия приводит к гемодинамическим нарушениям (при частоте сердечных сокращений меньше 60 в минуту).
6. Лидокаин: местный анестетик, подавляющий желудочковые аритмии (автоматические и основанные па механизме re-entry (обратного входа) волны возбуждения). После струйного введения препарата в начальной дозе 1 мг/кг продолжают внутривенную инфузию с объемной скоростью 2-4 мг/мин. Если аритмия сохраняется, то через 10 минут можно ввести повторно еще одну “начальную” дозу лидокаина внутривенно струйно.
Токсическое действие лидокаина ограничивается нервной системой и не проявляется при дозах, менее 500 мг. К серьезным побочным эффектам относятся фокальные и генерализованные судорожные припадки, для лечения которых вводят диазепам (5 мг внутривенно).
7. Бретилия тозилат: симпатолигический препарат, обладающий положительным инотропным и антиаритмическим действием и повышающий порог возникновения фибрилляции желудочков (так же, как лидокаин). Правда, поскольку бретилиум является альфа-адреноблокатором, он может резко снизить артериальное давление. Для лечения желудочковой тахикардии вводят 500 мг препарата внутривенно в течение 8-10 минут.
8. Верапамил: блокатор медленных кальциевых каналов, используется для блокирования атриовентрикулярного узла и для лечения наджелудочковых пароксизмальных тахикардий, приводящих к нарушениям гемодинамики. Доза: 0,1 мг/кг. Эту дозу разводят в 10 мл физиологического раствора и вводят со скоростью 1 мл/мин до полного купирования тахикардии или до существенного урежения ритма. При отсутствии эффекта можно повторить инфузию через тридцать минут.
Препарат уменьшает системное сосудистое сопротивление, поэтому при введении лекарства необходимо тщательно следить за артериальным давлением. Хорошо известно, что верапамил прямо угнетает сократимость миокарда, однако сердечный выброс, как правило, остается неизменным из-за рефлекторного усиления симпатической стимуляции.
9. Аденозин: естественный сосудорасширяющий гормон, вырабатываемый клетками эндотелия сосудов и резко замедляющий проводимость в атриовентрикулярном узле. Это последнее свойство делает его пригодным для лечения наджелудочковых тахиаритмий. Доза 6 мг быстро вводится в вену (это введение можно повторить несколько раз подряд). Период полувыведения внутривенно введенного аденозина составляет всего 12 секунд.
Ощутимая артериальная гипотония развивается менее чем у 2% больных, поскольку аденозин распадается прежде, чем успевает достичь системного кровообращения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Сердечно-легочная реанимация (СЛР)
Правила поведения
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Внезапная смерть (остановка дыхания и кровообращения) может быть вызвана заболеваниями (инфаркт миокарда, нарушения ритма сердца и др.) или внешним воздействием (травма, поражение электрическим током, утопление и др.). Вне зависимости от причин исчезновения признаков жизни сердечно-легочная реанимация проводится в соответствии с определенным алгоритмом, рекомендованным Российским Национальным Советом по реанимации и Европейским Советом по реанимации.
Способы проверки сознания, дыхания, кровообращения у пострадавшего
При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
— для проверки сознания участник оказания первой помощи пытается вступить с пострадавшим в словесный и тактильный контакт, проверяя его реакцию на это;
— для проверки дыхания используются осязание, слух и зрение (более подробно техника проверки сознания и дыхания описана в следующем разделе);
— отсутствие кровообращения у пострадавшего определяется путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки). В виду недостаточной точности проверки наличия или отсутствия кровообращения способом определения пульса на магистральных артериях, для принятия решения о проведении сердечно-легочной реанимации рекомендуется ориентироваться на отсутствие сознания и дыхания.
Современный алгоритм проведения сердечно-легочной реанимации (СЛР). Техника проведения давления руками на грудину пострадавшего и искусственного дыхания при проведении СЛР
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию:
• место происшествия, что произошло;
• число пострадавших и что с ними;
• какая помощь оказывается.
Телефонную трубку положить последним, после ответа диспетчера.
Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам).
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины.
Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту.
После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
Вдохи искусственного дыхания выполняются следующим образом: необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего.
При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки.
В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
Ошибки и осложнения, возникающие при выполнении реанимационных мероприятий
К основным ошибкам при выполнении реанимационных мероприятий относятся:
— нарушение последовательности мероприятий сердечно-легочной реанимации;
— неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания);
— неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха);
— неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания;
— время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий. Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).
Источник