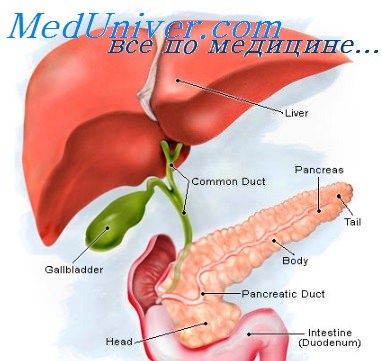
Как помочь при приступе панкреатита
Мы рекомендуем при любых проявлениях панкреатита обратиться к специалисту – гастроэнтерологу. Панкреатит сопровождается воспалением тканей поджелудочной железы, которая отвечает за переваривание и усвоение пищи. Это заболевание должен лечить только врач, самостоятельно недопустимо использование каких-либо лекарственных средств.
Разновидности
Есть несколько разновидностей панкреатита:
- Острый. Сопровождается поражением тканей поджелудочной железы. Дополнительно возникает отек, отмирают клетки, поражаются окружающие ткани и органы. Спровоцировать острую форму панкреатита может дискинезия желчевыводящих путей, травмы брюшной полости, отравление, аллергическая реакция. В большинстве случаев причиной развития болезни является систематическое употребление спиртных напитков.
- Острый рецидивирующий. По симптомам схожий с легкой формой острого. Но приступы случаются чаще, а интенсивность симптомов разная. Определить этот диагноз довольно сложно.
- Хронический. Отличается медленным прогрессированием. Периоды обострения и ремиссии чередуются. В большинстве случаев такая форма болезни вызвана злоупотреблением спиртными напитками. Также спровоцировать развитие может употребление жирных и острых продуктов. Так возникает сильная нагрузка на орган. В некоторых случаях причиной развития этой формы является язва желудка либо двенадцатиперстной кишки.
Есть две стадии развития панкреатита. Первая – продолжительная, развивается в течение длительного времени. В этот период выраженные симптомы отсутствуют. Если на этом этапе не проводится соответствующее лечение, болезнь переходит в другую стадию. Для нее характерно развитие серьезных симптомов, периодические обострения.
При любой форме болезни неизбежно развивается ферментная недостаточность – пищеварительные ферменты вырабатываются в недостаточном количестве. При таком патологическом процессе проявляется яркая симптоматика:
- вздутие;
- изжога;
- приступы тошноты;
- расстройство кишечника;
- в кале присутствуют непереваренные частички пищи и капли жира.
Такие симптомы появляются на фоне сильной нагрузки на пищеварительную систему. За счет этого частицы пищи раздражают кишечник, питательные вещества не полностью усваиваются в кишечнике. В результате спустя время организм истощается, развивается анемия и острая нехватка витаминных веществ.
Какие причины вызывают болезнь, особенности ее развития
Хронический панкреатит является коварным, в течение длительного времени симптомы могут отсутствовать. Но при появлении благоприятных условий возникает обострение заболевания. Спровоцировать обострение могут механические факторы:
- камни в желчном пузыре и его протоках;
- спазмы или воспаления в двенадцатиперстной кишке;
- доброкачественная или злокачественная опухоль в поджелудочной железе;
- сужение протоков желчного пузыря;
- глистная инвазия;
- тупые травмы живота;
- хирургическое вмешательство в брюшной полости.
К другим причинам обострения болезни относят:
- Нарушение режима питания – частые переедания, употребление большого количества острой и жирной пищи, фастфуд, копчености, консервы. Такая пища является нагрузкой на больную поджелудочную.
- Злоупотребление спиртными напитками. Даже при употреблении небольшого количества алкоголя, но регулярно, болезнь может обостряться.
- Простуда, грипп, интоксикация организма в результате приема лекарств. При хронической форме панкреатита опасно принимать препараты, не назначенные доктором. Если же врач назначает курс лечения, нужно внимательно ознакомиться с инструкцией, поскольку некоторые из них имеют побочные эффекты в виде нарушения функций пищеварения.
- Наличие аутоимунных заболеваний нередко дополняется развитием панкреатита. К таким болезням относят сахарный диабет, муковисцидоз, вирусный гепатит, цитомегаловирус, вирусный паротит.
- Гормональные дисфункции в период вынашивания ребенка или климакса у женщин.
- Постоянный стресс, эмоционально нестабильное состояние, нервное напряжение.
- Аномальное строение органа, например, его неправильное положение относительно других органов, удвоение.
Как проявляется
Первый симптом начинающегося приступа – это острая боль под ребрами, по центру, справа или слева (в зависимости от того, какой отдел поджелудочной поражен). Боль отдает в лопатки, в ребра. После еды она становится более интенсивной. Немного уменьшается при наклоне вперед либо сидя. Иногда болезненные ощущения невозможно устранить с помощью обезболивающих средств.
Неприятные ощущения появляются через несколько часов после употребления жирных или острых продуктов. Иногда они появляются и позже – через 6-8 часов. После употребления алкоголя боль наступает через два дня. Иногда боль бывает не связана с приемом пищи.
По мере развития болезни, кроме боли, появляются такие симптомы:
- горечь во рту;
- белый налет на поверхности языка;
- приступы тошноты или рвоты;
- ухудшение аппетита;
- субфебрильная температура;
- синюшные или фиолетовые пятна на поверхности кожи лица, тела;
- сильное вздутие живота;
- слабость, головокружение;
- при закупорке протоков желчного пузыря кожа становится желтушной.
Что делать при приступе
Когда начинает приступ панкреатита, нужно сразу вызвать скорую помощь. Нельзя допускать дальнейшего развития симптоматики. Чтобы облегчить свое состояние, нужно выполнить простые рекомендации:
- не принимать пищу, не пить никаких напитков, кроме чистой воды, так нагрузка с органа снимается;
- принять горизонтальное положение тела, если есть рвота, лечь на бок, прижать к груди колени;
- приложить холодную грелку к брюшной полости в области боли.
Нельзя самостоятельно использовать какие-либо лекарственные препараты. Только врач может назначать правильное лечение при приступе панкреатита. Вначале нужно поставить правильный диагноз, пациенту назначают соответствующие обследования:
- внешний осмотр, прощупывание брюшной полости;
- анализ крови – общий и биохимический;
- ультразвуковое исследование брюшной полости;
- если есть показания, назначается рентген, компьютерная или магнитно-резонансная томография.
После того, как поставлен диагноз острый панкреатит, врач назначает анальгетики, спазмолитики. Они предназначены для устранения боли и спазма, помогают восстановить нормальный отток жидкости в поджелудочной железе. Если обнаруживается инфекция, применяется антибиотикотерапия. Также антибактериальные препараты показаны при подготовке к хирургическому вмешательству. Чтобы снизить активность поджелудочной железы, используются антагонисты соматотропина. Если есть показания, проводится лечение для снятия интоксикации – клизма, сорбенты, введение физраствора, глюкозы и других препаратов для восстановления баланса жидкости в организме (это актуально при приступах рвоты).
Источник
Лекарственные средства при приступе панкреатита
Опыт показывает, что острый панкреатит — одно из самых коварных, нередко почти неуправляемых заболеваний, часто с непредсказуемым прогнозом.
Один из существенных факторов неудовлетворительных исходов и большого числа осложнений при лечении деструктивных форм панкреатита — неадекватная комплексная консервативная терапия этого заболевания с первых часов лечения.
Хотя проблеме консервативной терапии острого панкреатита посвящено очень много публикаций, подробно разработаны различные схемы лечения, на практике отмечается игнорирование многих основополагающих принципов лечения, не учитывается многоликость заболевания.
Только комплексный подход с первоначальной интенсивной консервативной терапией может дать удовлетворительные результаты при лечении осложненных деструктивных форм панкреатита.
Эти больные с момента поступления, независимо от клинических проявлений, должны рассматриваться как реанимационный контингент, и консервативная терапия должна быть начата незамедлительно. Проведение обследования этих больных не должно прерывать интенсивного лечения.
При деструктивном панкреатите в первый же день поступления необходимо установить подключичный катетер для внутривенных инфузий. Целесообразно установление назоэнтерального зонда с проведением его за связку Трейтца. Зонд необходим не сколько для парентерального питания, сколько для дезинтоксикационной терапии и вымывания химуса, так как панкреатит всегда сопровождается парезом ЖКТ или динамическим илеусом.
Для иммобилизации активной липазы при установленной или ожидаемой гиперлипаземии необходимы внутривенные вливания жировых эмульсий (интралипида, липофундина). Введение жировых эмульсий сочетают с одновременным вливанием 20% раствора глюкозы, что необходимо для исключения использования организмом жировых эмульсий в качестве основного энергетического компонента.
С противоотечной целью и для форсирования диуреза 1 —2 раза в сутки вводят 40—60 мг фуросемида (лазикса). В последующем переходят на калийсберегающие диуретики (верошпирон, триампур).
Чем раньше в острой стадии заболевания (обычно на 2—3-й день) больные начинают принимать пищу через рот, тем медленнее у них отмечается регресс деструктивных очагов. Поэтому голод и сохранение «пустого желудка» традиционно считаются одним из кардинальных условий предоставления функционального покоя ПЖ, необходимого для оптимального течения процессов реституции паренхимы.
Искусственная локальная гипотермия как компонент интенсивной терапии создает новые проблемы при ведении таких больных, так как необходимо поддерживать устойчивость зонального охлаждения, предупреждать реакции организма на холодовой фактор. Кроме того, больные этой категории уже имеют расстройства кровообращения, и часто при деструкции ПЖ отмечаются рассеянные дисковидные ателектазы в легких, что резко повышает риск присоединения пневмонии при гипотермии. Поэтому целесообразно ограничиться наружной гипотермией живота, используя резиновые емкости со льдом.
В целях борьбы с болью применяют анальгин, баралгин в сочетании со спазмолитическими препаратами (но-шпа, папаверин), а также ненаркотические анальгетики (кетонал, трамал).
Учитывая существенную роль в патогенезе острого панкреатита и, в частности, боли гистамина и гистаминоподобных веществ, проводимую терапию всегда дополняют антигистаминными препаратами (димедрол, супрастин).
Основными препаратами для выключения секретинового механизма стимуляции панкреатической секреции служат блокаторы Н2-гистаминовых рецепторов или M1-холинорецепторов. Ранитидин и его аналоги применяют в дозе 150 мг 2 раза в сутки, гастроцепин в дозе 50 мг 2 раза в сутки. Угнетение секреции желудка всегда дополняют применением антацидов.
Часто рекомендуемый в предыдущие годы раствор атропина в связи с его сложной фармакодинамикой, центральным эффектом и неселективностью действия на холинорецепторы в настоящее время практически не используют.
В качестве селективного миметика, расслабляющего сфинктер Одди, применяют одестон, дицетел.
Очень важна в лечении острого панкреатита регуляция моторики желудочно-кишечного тракта. С этой целью применяют метоклопрамид (реглан, церукал), однако последний в 3—5% наблюдений может сопровождаться центральным действием в виде гиперкинето-дистонических явлений. Поэтому преимущество следует отдавать препаратам, не оказывающим центрального действия (мотилиум).
К применению антипротеаз следует относиться очень осторожно. Помимо повышения при необоснованном применении чувствительности к ним и возможности тяжелых аллергических реакций рутинное их использование в рекомендуемых дозировках внутривенно капельно малоэффективно.
Следует учитывать, что антиферментные препараты эффективны в самом начале заболевания только на фоне так называемого «кининового взрыва» при выраженной гиперферментемии и очень быстро (в течение нескольких минут) связываются и инактивируются белками крови, поэтому при внутривенном капельном их введении не успевает создаваться необходимая для лечебного эффекта концентрация в крови. Поэтому целесообразность их использования в обычных дозах сомнительна, и в случаях их применения они должны вводиться в больших дозах медленно струйно внутривенно в первые двое суток от начала заболевания.
Учитывая избирательное накопление цитостатиков-антиметаболитов (в основном производных пиримидина) в активированных панкреоцитах и угнетение ими синтеза белков, в комплексную терапию включают 5-фторурацил в дозе 10—15 мг/кг/сутки.
Немаловажную роль в лечении панкреатита играют регуляторные полипептиды — даларгин в суточной дозе 0,002—0,005г. Даларгин вводят внутривенно капельно в максимальной дозе 0, 005 г при тяжелом панкреонекрозе либо применяют его внутримышечно в дозе по 0, 002 г 2—3 раза в сутки.
Хорошо зарекомендовал себя в последние годы пролонгированный аналог соматостатина — сандостатин (октреотид) в дозе 300—1000 мг/сут. Кроме того, сандостатин служит также блокатором желудочной секреции (преимущественно за счет гастриновых рецепторов).
При проведении заместительной ферментативной терапии следует учитывать, что в остром периоде для обеспечения более полного функционального покоя ПЖ нецелесообразно назначать препараты, в состав которых входят экстракты желчи. Заместительную ферментативную терапию проводят с началом приема пищи через рот препаратами типа креона, панкреатина, панцитрата.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Эффективные лекарства при панкреатите: схемы лечения
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одной из составляющих комплексного лечения воспаления поджелудочной железы является медикаментозная терапия, и своевременно примененные эффективные лекарства от панкреатита играют ключевую роль в прекращении патологического процесса и сохранении функций всей гастро-энтеро-панкреатической эндокринной системы.
Поскольку острый и хронический панкреатит имеют некоторые этиологические и морфологические отличия, а их клинические проявления могут видоизменяться в зависимости от степени нарушения секреторных функций железы, существуют определенные проблемы с выбором правильной лечебной тактики и применением фармакологических средств.
Лечение панкреатита лекарствами
Следует иметь в виду, что острый панкреатит относится к ургентным состояниям, и его лечение проводится только в условиях клинического стационара, куда пациенты, в большинстве случаев, срочно госпитализируются бригадой скорой помощи. При тяжелом течении, которое бывает у 20-25% больных, может наблюдаться состояние, близкое к абдоминальному болевому шоку, а при обусловленной рвотами резкой потере жидкости – и гиповолемии.
Поэтому лекарства при остром панкреатите, в первую очередь, должны снять острую боль, сопровождаемую тошнотой, рвотой, учащением пульса и падением АД, а также восстановить водно-электролитный баланс в организме. Боль купируют парентеральным введением анальгетиков (Новокаина с глюкозой, Анальгина, Кетанова) или спазмолитических средств: Но-шпы, Папаверина гидрохлорида, Платифиллина гидроартата, Метацина или Ганглефена гидрохлорида.
Одновременно проводится восстановление жидкости и стабилизация гемодинамики: неоднократно ставится капельница при панкреатите – с физраствором, глюкозой и другими компонентами, поддерживающими работу различных систем и органов. Синдром системного воспалительного ответа, сепсис и множественная органная недостаточность развиваются при тяжелом остром панкреатите у пациентов из-за того, что активированные ферменты поджелудочной железы переваривают мембраны ее собственных клеток.
Поэтому меры интенсивной терапии сочетают с профилактикой инфицирования пораженных тканей поджелудочной железы или борьбой с уже имеющейся бактериальной инфекцией, и для решения этой задачи в гастроэнтерологии используют антибиотики (чаще всего, это Амоксиклав или цефалоспорины третьего поколения). Об особенностях их использования в педиатрической гастроэнтерологии см. – Острый панкреатит у детей
Еще одна задача – подавить секреторные функции железы, чтобы не только максимально ограничить ее нагрузку, но и остановить необратимое разрушение клеток, ведущее к панкреонекрозу. Для этого имеются препараты, ингибирующие синтез панкреатических ферментов. Их основные названия:
- Апротинин (синонимы – Контрикал, Гордокс, Трасколан);
- Октреотид (Октрид, Октретекс, Сандостатин, Серакстал).
Как правило, они используются только при остром панкреатите у взрослых. Подробнее о них – далее.
Лекарства при хроническом панкреатите
Важнейший пункт, который включает схема лечения панкреатита лекарствами, состоит в том, чтобы затормозить функциональную активность поджелудочной железы, то есть снизить выработку ее ферментов. Общепризнано, что клетки паренхимы железы повреждаются синтезируемыми ею протеазами, и повреждение инициируется в ацинарных клетках после преждевременной внутриклеточной активации пищеварительных ферментов.
При хронической форме заболевания для снижения выработки протеолитических ферментов может применяться Пирензепин (Гастроцепин) или Прифиния бромид (Риабал). Также назначаются данные лекарства при обострении панкреатита: если пациента госпитализируют – Пирензепин применяют парентерально.
С хроническим воспалением и повреждением секреторных клеток поджелудочной железы связано состояние дефицита пищеварительных панкреатических ферментов. Для его покрытия гастроэнтерологи назначают ферментные препараты, содержащие протеазы (расщепляющие белки), амилазу (для гидролиза сложных углеводов) и липазу (чтобы организм мог усваивать жиры). К ним относится Панкреатин, имеющий множество торговых названий: Панцитрат, Пангрол, Панкреазим, Пензитал, Микразим, Креон, Мезим, Гастенорм форте, Вестал, Эрмиталь и др. Кроме панкреатита, показания к применению ферментов включают проблемы с работой пищеварительной системы различной этиологии, диспепсию, метеоризм, муковисцидоз, погрешности питания.
С целью подавления выработки соляной кислоты в желудке, повышенная выработка которой активизирует и синтез панкреатического сока, в схему лечения хронического панкреатита вводятся препараты еще трех фармакологических групп:
- антисекреторные Н2-антигистаминные средства: Ранитидин (Ранигаст, Ацилок, Зантак и т.д.) или Фамотидин (Пепсидин, Квамател, Гастросидин);
- ингибиторы фермента водородно-калиевой АТФазы (протонной помпы): Омепрпазол (Омез, Гастрозол, Промез), Рабепразол или Лансопрол (Ланзол, Клатинол и др.);
- антациды с гидроокисями алюминия и магния – Алмагель (Алюмаг, Гастрацид, Маалокс), нейтрализующий кислоту в желудке.
Механизм действия, форма выпуска, способ применения и дозы и другие фармакологические характеристики препаратов этих трех групп подробно описаны в материале – Таблетки от язвы желудка
О том, какие нужны лекарства при панкреатите детям, и об особенностях их применения в детском возрасте читайте в публикации – Лечение хронического панкреатита
А лекарства при панкреатите, тормозящие выработку панкреатических ферментов (Апротинин, Октреотид, Пирензепин, Прифиния бромид) и восполняющие их недостаток, возникающий впоследствии (Панкреатин), детально рассмотрены ниже.
Источник