- Лекарственные средства при лечении рассеянного склероза
- Рассеянный склероз — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы рассеянного склероза
- Офтальмологические проявления
- Мозжечковые и пирамидные расстройства
- Патогенез рассеянного склероза
- Классификация и стадии развития рассеянного склероза
- Осложнения рассеянного склероза
- Диагностика рассеянного склероза
Лекарственные средства при лечении рассеянного склероза
Актуальность темы. Рассеянный склероз (РС), на сегодняшний день, является болезнью, не поддающейся полному излечению и значительно сокращающей продолжительность жизни больных, и ее качество.[2,3].Частота встречаемости случаев РС по Ставропольскому краю составляет 20-32,8 на 100000 населения, кроме того, РС – болезнь молодого возраста (17-40 лет) [3,6]. Клинически самыми опасными и угрожающими жизни проявлениями РС являются его обострения (экзацербации), вызванные появлением очага воспаления (демиелинизации) в головном или спинном мозге. В период обострения либо ухудшаются существующие симптомы, либо появляются новые[1, 2, 6]. Вследствие этого, целями лечения обострений РС являются: уменьшение активности иммунопатологического процесса; регрессирование возникшей новой симптоматики и уменьшение выраженности имевшегося неврологического дефицита [2, 6].
Цель исследования. Проанализировать, существующие на сегодняшний день, старые и современные варианты лечения обострений РС.
Результаты. 1. При легких обострениях с изолированными чувствительными или эмоциональными расстройствами используют: общеукрепляющие средства, средства, улучшающие кровоснабжение тканей, витамины, антиоксиданты, успокоительные, антидепрессанты при необходимости. [2]
2. При беременности и лактации — только плазмаферез. [2]
3. Основным стандартным методом терапии тяжелых обострений РС признано использование схем внутривенного введения кортикостероидов в пульс-дозах, причем длительность обострений и выраженность остаточного неврологического дефицита зависят от своевременного проведенного курса именно такой терапии. Их использование целесообразно тогда, когда обострение проявляется тяжелыми симптомами и быстрое купирование отека и воспаления может способствовать более полному регрессу симптомов. Признанным считается назначение пульс-терапии метилпреднизолоном (метипредом, урбазоном, солу-медролом), который, имея метильную группу, лучше проникает через клеточную мембрану и связывается с внутриклеточными глюкокортикоидными рецепторами, что обеспечивает его большую, чем у обычного преднизолона, активность. МП вводится по 500-1000 мг в 200-400 мл физраствора в/в капельно по 25-30 кап. в минуту 1 раз в день в первой половине суток, 3-7 дней в зависимости от тяжести обострения; 1000 мг — при выраженных поражениях ствола мозга, атаксией, потерей зрения. При преобладании нарушений пирамидной и чувствительной сферы препарат показан в суточной дозе 500 мг.[4]
4. В случае нерезко выраженных признаков обострения РС, но с выявленим «активных» очагов на МРТ, накапливающих контраст (гадолиний), либо появление дополнительных очагов — пульс-терапия МП с переходом на препараты с нейропротекторным действием, либо на препараты пролонгированной модифицирующей терапии. [4,8]
5. Инфекции, вероятнее всего, провоцируют или модулируют аутоиммунный процесс при РС, поэтому найденные в крови и ликворе IgM и IgG к вирусам герпеса, особенно 6-го типа, Эпштейн — Барр вирусу, опоясывающего герпеса. наиболее целесообразным в качестве купирования обострения является назначение специфической противовирусной терапии с применением зовиракса внутривенно капельно по 250 мг 2 раза в день в течение 5 дней либо вальтрекса перорально 1000 мг в сутки. В случае признаков реактивации ЭБВ-инфекции после курса противогерпетической терапии рекомендуем введение специфического противоЭБВ иммуноглобулина (вирабина).
6. При тяжелых рецидивах PC, не поддающихся воздействию КС терапии, значительное улучшение состояния может вызвать проведение плазмафереза [5]. Его можно также комбинировать с гормональной и другой иммуносупрессорной терапией. В течение 2 недель от 3 до 5 раз обменивается 1,5 объема плазмы за каждый сеанс; после процедуры плазмафереза внутривенно капельно вводится 500-1000 мг метилпреднизолона на 400 мл 0,9% физиологического раствора хлорида натрия.
7. При частых обострениях со стремительным развитием сильно проявляющихся функциональных нарушений неврологического характера эффективно действует сочетание циклофосфамида (Эндоксан) и кортизона. Цитостатики в дозах меньших, чем при онкозаболеваниях, поэтому крайне редко наблюдаются характерные побочные действия. Обычно назначается 500 мг на 3 дня, следующих один за другим или 100мг на один день.[4]
8. Длительное лечение препаратами 1 ряда – как терапия, направленная на снижение вероятности возникновения обострений[2]
Способы: Иммуносупрессивный: Азатиоприн (Имуран, Imurek), Циклоспорин А (Сандиммун), Циклофосфамид (Эндоксан), Cladribin (Leustatin), Desoxyspergualin, Лимфоцитаферез, Тимэктомия, Антилимфоцитная сыворотка, Спленэктомия, Митоксантрон (Новантрон), Метотрексат, Лимфорентгенография
Иммуномодулирующий:Бета-интерферон (Бетоферон, Ребиф, Avonex), Иммуноглобулины, Linomid, Copolymer-1 (Кополимер-1, Копаксон-Тева).
Данный вид лечения при обострениях противопоказан и используется при ремиссиях в целях: — снижения частоты возникновения обострений;
— замедления прогрессирования болезни;
— отдаления сроков наступления инвалидности
— сокращения приема кортикостероидных препаратов
— содействия восстановительным процессам
9. Длительная терапия обострений РС подразумевает инъекционные способы введения препаратов 1 линии, что способствует возникновению целого ряда проблем, связанных с переносимостью и косплаентностью больных, к тому же названные выше препараты иммуномодуляторов не дают эффекта у 100% испытуемых. В связи с этим, наибольшее внимание в наши дни уделяется изучению ПИТРС 2 линии с пероральным приемом. Таким препаратом является финголимод.
10. Финголимод – препарат, изменяющий течение РС 2 линии, из группы иммуномодуляторов; сфинголизин-1-фосфат-(SIP)рецепторов; структурный аналог эндогенного сфинголизина, который играет ключевую роль в развитии нейровоспалительных процессов. Механизм действия: блокировка S1P1-рецепторов и соответвующего градиента, лимфоциты не выходят из лимфоузлов и не устремляются в ткань головного и спинного мозга, вызывая так очаги воспаления и демиелинизации. Причем функциональная активность лимфоцитов не снижается, что говорит об отсутствии пагубного влияния лекарственного средства на клеточный и гуморальный иммунитет больного. Препарат выпускается в форме капсул по 0,5 мкг. Назначается перорально один раз сутки, имеются противопоказания для назначения: энцефалопатии, гипотонические состояния, прием цитостатиков, сердечно-легочная недостаточность, ИДС, беременность и лактация. Перед прохождением курса необходимо полное обследование больного. Исследования показали, что прием препарата на протяжении не менее 1-1,5 года даёт весьма положительную динамику, которая включает в себя отсутвие появления новых очагов демиелинизации на МРТ, снижение случаев обострения в год и улучшение общего состояния больных. Также были проведены исследования среди пациентов, принимавших финголимод в течение 2-3- месяцев, а затем прекратившие его приём по каким-либо показаниям или просто по своему желанию. У большинства испытуемых был выявлен Ребаунд-феномен, или феномен «рикошета», что означает не только восстановление активности РС после прекращения терапии финголимодом, но и её увеличение по сравнению с уровнем до начала терапии(тяжелое нарушение функции тазовых органов, множественные очаги демиелинизации на МРТ, грубые когнитивные нарушения и т.д.). Следует добавить, что в этих случаях достаточно успешно проводилось лечение метилпреднизолоном (5000 мкг в течение 2х недель), чего нельзя сказать о повторном прекращении терапии фенголимодом, когда превентивное назначение МП не дает существенного результата. В дальнейшем было выяснено, что частые экзацербации и развитие ребаунд-феномена вызваны выходом накопленных в л\у активных лимфоцитов на 14-72 сутки в кровь. Данный опыт исследований позволяет подчеркнуть необходимость проведения длительной и непрерывной терапии этим препаратом 2 линии.[7,8,9]
11. Симптоматическое лечение рассеянного склероза. 1 Повышенный мышечный тонус (спастичность) — миорелаксанты (баклосан); 2. Дрожание, неловкость в конечностях — клоназепам, финлепсин; 3. Повышенная утомляемость – нейромидин; 4. При нарушениях мочеиспускания – детрузитол, амитриптилин, прозерин; 5.При хронических болях – противоэпилептические препараты (финлепсин, габапентин, лирика), антидепрессанты (амитриптилин, иксел); 6. Депрессия, тревожность, синдром вегетативной дистонии -успокоительными средствами, транквилизаторами (феназепам), антидепрессантами (амитриптилин, ципрамил, паксил, флуоксетин)[1]
12. Технологии экстракорпоральной гемокоррекции:
Криомодификация аутоплазмы. Позволяет достаточно эффективно вывести из организма пациента аутоагрессивные антитела и медиаторы воспаления. Для этой же цели – выведение аутоагрессивных антител, медиаторов воспаления, циркулирующих иммунных комплексов и других факторов патогенности. Инкубация клеточной массы с иммуномодуляторами. При обнаружении у больного рассеянным склерозом хронических вирусных или бактериальных инфекций – комплекс лечения дополняем технологиями экстракорпоральной антибактериальной и иммунофармакотерапии. Позволяющие провести санацию очагов инфекций и таким образом устранить пусковые механизмы, приводящие к нарушению регуляции иммунной системы и развитию процессов аутоиммунного воспаления. [5]
Выводы: Но несмотря на всё вышесказанное, ни один из методов терапии РС не дает его полного излечения и не обещает адекватной восприимчивости у 100% больных, принимающих данный препарат, а значит настоящая проблема остается открытой и требует дополнительного изучения. Но самыми эффективными являются ПИТРС 2 ряда, достаточно хорошо снижающие риск случаев обострений и нарастание дефицита неврологической симптоматики.
Источник
Рассеянный склероз — симптомы и лечение
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 40 лет.
Определение болезни. Причины заболевания
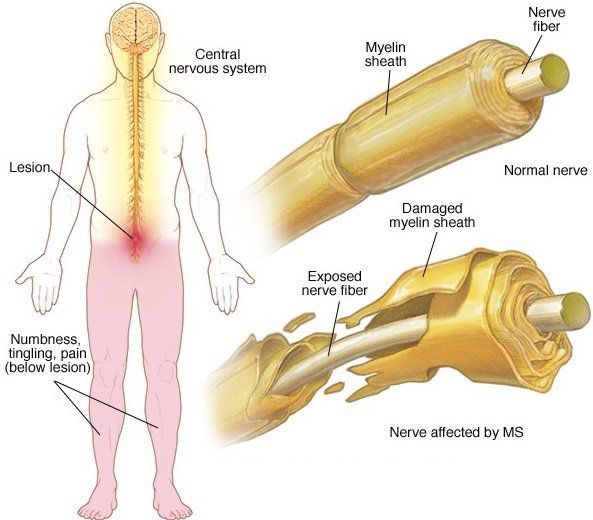
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
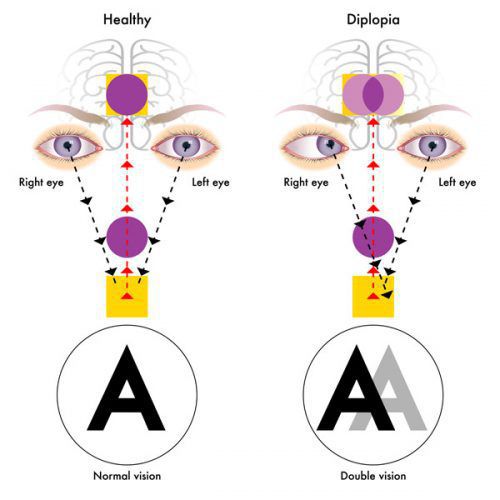
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
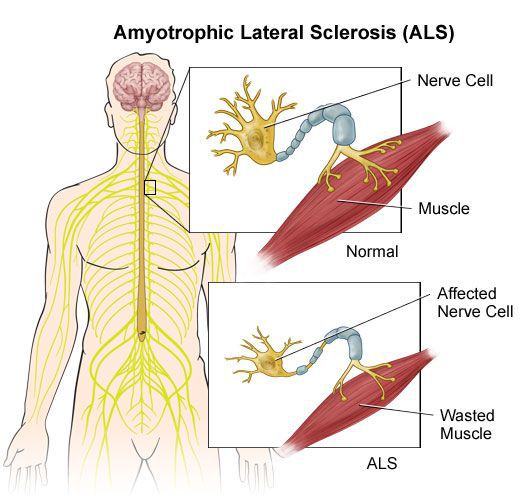
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
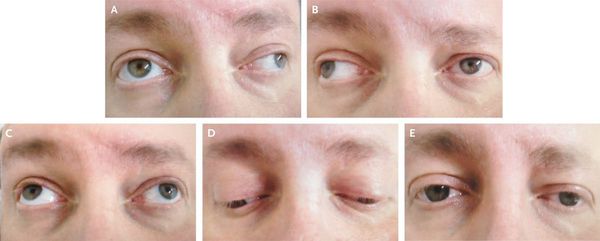
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.
Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
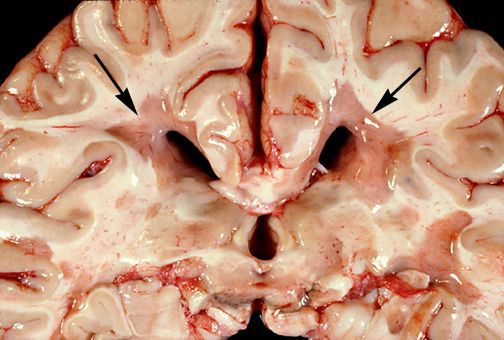
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
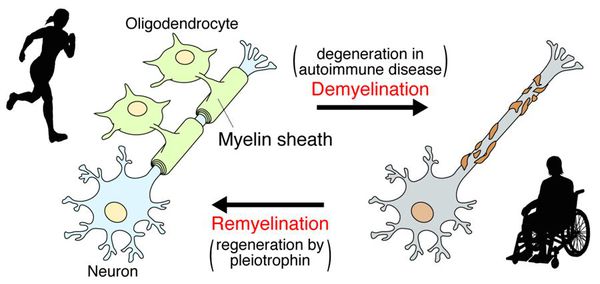
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
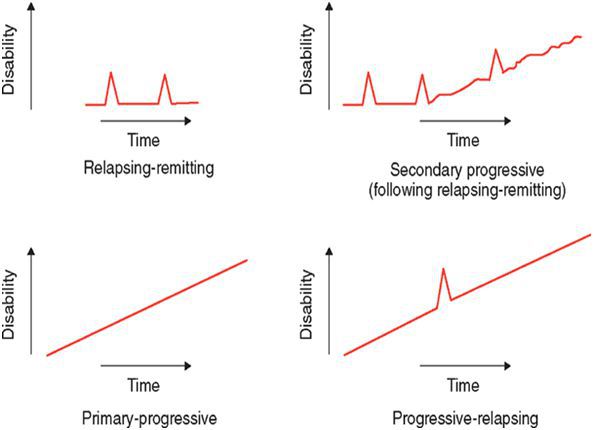
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
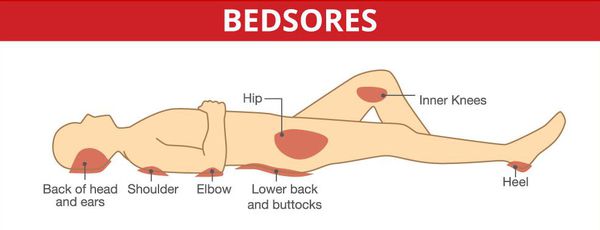
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
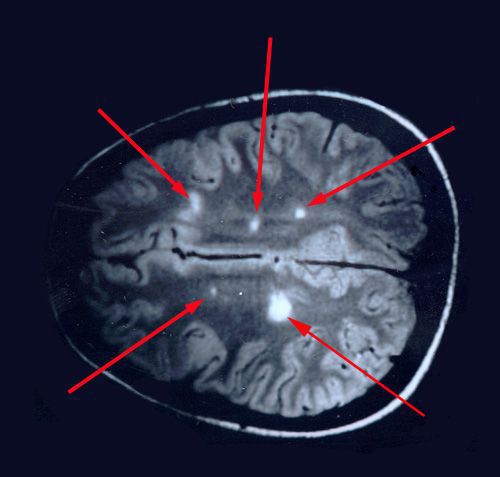
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Источник