Лечение болезни Паркинсона
Поддержание двигательных функций зависит от двух основных составляющих: успешной лекарственной терапии и адекватной физической активности. Лекарственная терапия, прежде всего, направлена на восполнение дефицита дофамина, развивающегося при болезни Паркинсона в результате поражения клеток черной субстанции. В настоящее время для лечения болезни Паркинсона применяются 6 групп лекарственных средств:
- Леводопа (L-ДОФА) – предшественник дофамина, который, в отличие от самого дофамина, способен проникать в головной мозг. В клетках мозга в результате ферментативной реакции леводопа превращается в дофамин, восполняя его дефицит и нормализуя взаимодействие клеток глубинных структур мозга.
- Агонисты дофаминовых рецепторов имеют похожую на дофамин химическую структуру и за счет этого способны компенсировать дефицит дофамина, стимулируя его рецепторы.
- Ингибиторы моноаминоксидазы В блокируют распад высвободившегося в синапсы дофамина и тем самым усиливают и продлевают его действие.
- Ингибиторы катехол-О-метилтрансферазы подавляют распад в организме принятой пациентом леводопы, удлиняя период ее действия.
- Амантадины блокируют обратный захват дофамина и норадреналина, но их основной лечебный эффект может быть связан с блокированием глутаматных рецепторов.
- Холинолитики нормализуют нарушенное в глубинных структурах мозга соотношение между ослабленным дофаминергическим и усиленным холинергическим действием.
К сожалению, на сегодняшний день нет средства, которое бы доказательно защищало клетки мозга от патологического процесса (т.е. обладало нейропротективным действием) или способствовало их восстановлению, однако такие средства, как ингибиторы моноаминоксидазы В, агонисты дофаминовых рецепторов, амантадин, обладают нейропротективным потенциалом, выявленным в исследованиях на животных и культурах клеток, но не подтвержденным пока в клинических испытаниях.
Выбор препарата для начального и последующего лечения, его дозу, число приемов в день, комбинацию лекарств определит только Ваш лечащий врач с учетом индивидуальных особенностей Вашего заболевания.
Все последующее лечение должно проводиться под наблюдением Вашего врача, который оценит его эффективность и безопасность. К сожалению, все препараты имеют побочные эффекты, некоторые из них делают тот или иной препарат нежелательным или противопоказанным именно для Вас. Весь возможный спектр побочных действий отражен во вкладыше-инструкции к препарату.
Чтение этого списка некоторых пациентов повергает в «ступор», однако надо понимать, что понастоящему опасные препараты не допускаются в клиническую практику, а большинство указанных во вкладыше побочных эффектов встречаются крайне редко. В любом случае польза, которую вы извлекаете из приема препарата, как правило, на порядок выше той опасности, которую создают побочные действия. Конечно, из этого правила есть исключения, о которых хорошо знают врачи, выписывающие Вам тот или иной препарат. И тем не менее, если при знакомстве со вкладышем у Вас появились сомнения в безопасности данного препарата для вас, посоветуйтесь со своим врачом.
В настоящее время выпускаются противопаркинсонические средства, которые можно принимать один раз в день, что делает лечение более удобным. Тем не менее, многие средства вам придется принимать несколько раз в день, а с учетом необходимости приема сразу нескольких лекарств схема лечения может быть достаточно сложной.
Чтобы не забывать принимать каждый из препаратов в отведенное для него время (а это очень важно для успеха лечения), мы рекомендуем приобрести специальную пластмассовую планшетку с несколькими отделениями (таблетницу) или просто воспользоваться пустыми пузырьками от лекарств. В зависимости от того, как часто врач назначил вам лекарство в течение дня, на каждом пузырьке вы пишете, например: «утро», «день», «вечер», или «8, 12, 16, 20 часов». Лекарства в эти пузырьки Вы или Ваши близкие кладете накануне вечером, практически исключая таким образом неправильный прием лекарств. На напоминание о необходимости приема препаратов в нужное время можно запрограммировать современные «умные» телефоны, планшеты и другие электронные приборы.
У некоторых больных противопаркинсонические лекарства вызывают тошноту, а иногда и рвоту. Как правило, тошнота и рвота вызываются не раздражением желудка, как считают многие пациенты, а стимуляцией особого участка мозга – так называемого «рвотного центра», который содержит дофаминовые рецепторы. В течение 2 нед. рецепторы рвотного центра обычно адаптируются к принимаемому вами дофаминергическому средству, и ощущение тошноты проходит. Для уменьшения тошноты в начальный период лечения или после существенного увеличения дозы лекарства следует принимать во время или сразу после еды. В последующем некоторые препараты (в первую очередь леводопу) следует принимать на пустой желудок – при таком приеме их действие усиливается, наступает быстрее и длится дольше. Если тошнота препятствует приему назначенного препарата, врач порекомендует вам принимать в течение 2–3 нед. домперидон (Мотилиум), который заблокирует рецепторы рвотного центра, но при этом не усилит симптомы паркинсонизма.
Напомним, что другое популярное противорвотное средство метоклопрамид (Церукал) противопоказано при болезни Паркинсона, так как способно усугубить ее проявления.
Других побочных эффектов лекарств, как и тошноты, также не следует бояться, поскольку все они могут быть ликвидированы при изменении дозы лекарства или замене препарата лечащим врачом.
Напомним о некоторых относительно частых побочных эффектах, встречающихся при приеме тех или иных противопаркинсонических средств.
При приеме амантадина и агонистов дофаминовых рецепторов может появляться «мраморная» окраска кожи предплечий и кистей или отеки голеней и стоп. При снижении дозы или отмене препарата данный побочный эффект проходит.
Холинолитики (такие как Циклодол) противопоказаны при закрытоугольной глаукоме и гиперплазии предстательной железы, а также лицам пожилого возраста.
При превышении индивидуально переносимой дозы холинолитики вызывают «затуманивание» зрения, сухость во рту, запоры, затруднение при моче испускании (у мужчин), нарушение внимания и памяти, беспокойство и галлюцинации.
Следует отметить, что галлюциноз обычно возникает на фоне тяжелого течения заболевания и может быть спровоцирован практически любым противопаркинсоническим средством, однако в наименьшей степени это свойство обнаруживается у препаратов леводопы, которые обычно остаются в схеме лечения пациентов, имеющих предрасположенность к психотическим расстройствам, тогда как другие препараты приходится поэтапно отменять.
Одним из универсальных приемов, к которым прибегают врачи для уменьшения риска побочных эффектов, является титрование дозы: первоначально тот или иной препарат назначается в минимально возможной дозе, а затем дозу постепенно в течение нескольких недель доводят до эффективной при условии хорошей переносимости препарата. При этом дозу препарата стараются ограничить, добиваясь не полного устранения симптомов, а достаточного функционального улучшения, позволяющего больному продолжить работу или сохранить независимость в быту.
Источник
Стандарты лечения болезни Паркинсона
Статья основана на положениях «Протокола ведения пациентов с болезнью Паркинсона», разработанного группой экспертов, в которую вошли ведущие отечественные специалисты по болезни Паркинсона (БП), и утвержденного Минздравсоцразвития РФ в 2005 г. Положения Протокола основаны на анализе в соответствии с принципами доказательной медицины контролируемых исследований, проведенных в нашей стране и за рубежом [1, 2, 4–7, 9–11, 13, 15], и в целом соответствуют недавно опубликованным рекомендациям по лечению БП Европейской федерации неврологических обществ [8] и Американской академии неврологии [12, 14, 16]. Текст Протокола опубликован в журнале «Проблемы стандартизации в здравоохранении» [3]. В Протоколе используется следующая шкала убедительности доказательств данных: А — доказательства убедительны (есть веские доказательства предлагаемому утверждению), B — относительная убедительность доказательств (есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение), C — достаточных доказательств нет (имеющиеся доказательства недостаточны для вынесения рекомендаций, но они могут быть даны с учетом иных обстоятельств).
Начальный этап лечения
Общие принципы. Поскольку на данный момент нейропротекторный потенциал ни одного средства при БП убедительно не доказан, лечение основывается главным образом на симптоматическом действии противопаркинсонических средств, которые принято назначать в том случае, когда хотя бы одно из проявлений заболевания приводит к ограничению жизнедеятельности пациента.
Лечение начинается с монотерапии. Если препарат оказался неэффективным (нет регресса симптоматики в течение месяца после достижения оптимальной дозы) или плохо переносится, его заменяют средством той же или другой фармакологической группы. При выборе препарата и его дозы следует стремиться не к полному устранению симптомов, а к существенному улучшению функций, позволяющему поддерживать бытовую и профессиональную активность. При частичном эффекте (недостаточное улучшение функций) к принимаемому препарату последовательно добавляют лекарственные средства иной фармакологической группы.
Принципы выбора противопаркинсонического препарата. Выбор препарата на начальном этапе лечения проводят с учетом возраста, выраженности двигательного дефекта, трудового статуса, состояния нейропсихологических функций, наличия сопутствующих соматических заболеваний, индивидуальной чувствительности пациента. Помимо достижения оптимального симптоматического контроля, выбор препарата определяется необходимостью отсрочить момент развития моторных флуктуаций и дискинезий (табл.).
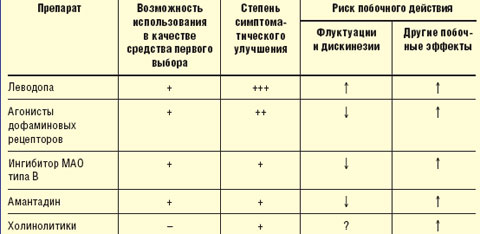 |
| Таблица Выбор препарата для начального лечения болезни Паркинсона |
У лиц моложе 50 лет при умеренной выраженности двигательных нарушений в отсутствие выраженных когнитивных нарушений назначают один из следующих препаратов: агонист дофаминовых рецепторов, ингибитор моноаминооксидазы (МАО) типа В (селегилин), амантадин, антихолинергические средства (тригексифенидил, бипериден).
Лечение предпочтительнее начинать с одного из агонистов дофаминовых рецепторов, которые хотя и не позволяют достичь того же уровня симптоматического контроля, как препараты леводопы, способны обеспечить поддержание уровня жизнедеятельности пациентов в течение длительного времени, отсрочить назначение леводопы и тем самым развитие осложнений долгосрочной терапии леводопой (уровень А). Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности, и избежать побочного действия (уровень С). Неэрголиновые агонисты (пирибедил, прамипексол) ввиду более благоприятного профиля побочных эффектов предпочтительнее, чем эрголиновые (бромокриптин).
Лечение пирибедилом начинают с дозы 50 мг 1 раз в день (днем или вечером — после основного приема пищи), в дальнейшем суточную дозу увеличивают на 50 мг 1–2 раза в неделю — до достижения необходимого эффекта, но не выше 250 мг/сут (50 мг 5 раз в день). Лечение прамипексолом начинают с дозы 0,125 мг 3 раза в день (после еды), затем еженедельно дозу последовательно увеличивают до 0,25 мг 3 раза в день, 0,5 мг 3 раза в день, при недостаточном эффекте — до 1 мг 3 раза в день и 1,5 мг 3 раза в день (максимальная доза — 4,5 мг/сут). Лечение бромокриптином начинают с дозы 2,5 мг 3 раза в день, в дальнейшем ее еженедельно последовательно увеличивают до 5 мг 3 раза в день, 7,5 мг 3 раза в день, 10 мг 3 раза в день, 10 мг 4 раза в день (максимальная доза — 40 мг/сут). При появлении тошноты в период титрования назначают домперидон. При неэффективности или плохой переносимости одного из агонистов дофаминовых рецепторов может быть испробован другой агонист дофаминовых рецепторов или препарат другой фармакологической группы (уровень С).
Антихолинергические средства показаны при наличии выраженного тремора покоя и сохранности нейропсихологических функций (уровень С). Хотя у этой категории лиц они могут применяться в качестве средств первого выбора, более целесообразно их добавление к агонисту дофаминовых рецепторов, если последний не обеспечивает достаточного подавления тремора. Лечение тригексифенидилом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут). Лечение бипериденом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут).
Лечение амантадином начинают с дозы 100 мг 2 раза в день, при недостаточном эффекте она может быть увеличена до 100 мг 3 раза в день, в дальнейшем — до 100 мг 4–5 раз в день (максимальная доза — 500 мг/сут). Лечение селегилином начинают с дозы 5 мг утром, через 1 нед ее увеличивают до 5 мг 2 раза в день.
Если указанные препараты и их комбинация в максимально переносимых дозах не обеспечивают адекватного состояния двигательных функций и социальной адаптации больных, назначают препарат, содержащий леводопу (стандартный препарат или препарат с замедленным высвобождением) в минимальной эффективной дозе (уровень А).
У лиц в возрасте 50–70 лет при умеренном двигательном дефекте и относительной сохранности нейропсихологических функций лечение начинают с одного из агонистов дофаминовых рецепторов. Если максимальные переносимые дозы одного из этих препаратов не обеспечивают достаточного функционального улучшения, к нему последовательно добавляют по указанным выше схемам один из следующих препаратов: селегилин, амантадин или холинолитик (при наличии тремора покоя). Больным после 65 лет тригексифенидил и другие антихолинергические средства не следует назначать из-за риска ухудшения познавательных функций и других побочных эффектов (уровень В). При недостаточной эффективности к комбинации из двух-трех указанных выше препаратов добавляют средство, содержащее леводопу, в минимальной эффективной дозе (200–400 мг/сут).
У лиц в возрасте 50–70 лет при выраженном двигательном дефекте, ограничивающем трудоспособность и/или возможность самообслуживания, а также при наличии выраженных когнитивных нарушений и необходимости получения быстрого эффекта, лечение начинают с препаратов, содержащих леводопу. Для лечения могут быть использованы как стандартные препараты, так и препараты с замедленным высвобождением. Если небольшие дозы леводопы (200–400 мг/сут) не обеспечивают необходимого улучшения, к ним последовательно добавляют по указанным выше схемам следующие препараты: агонист дофаминовых рецепторов, амантадин, селегилин.
У лиц старше 70 лет лечение следует начинать со средств, содержащих леводопу. Для лечения могут применяться как стандартные препараты, содержащие леводопу, так и препараты с замедленным высвобождением (уровень В).
Другие меры. Поскольку дофаминергические препараты у больных с глаукомой могут повысить внутриглазное давление, перед их назначением у всех пациентов старше 40 лет следует измерить внутриглазное давление. В дальнейшем его измерение проводят после подбора противопаркинсонической терапии (обычно на втором месяце лечения) либо при появлении жалоб на ухудшение зрения. Больным с запорами и другими проявлениями нарушения моторики желудочно-кишечного тракта показана диета с высоким содержанием пищевых волокон (уровень С); при снижении массы тела показана диета с повышенным содержанием белковых продуктов, а также продуктов, богатых витаминами и микроэлементами (уровень С); для подбора диеты назначается консультация врача-диетолога.
При ограничении подвижности и наличии скелетно-мышечных болей показано проведение лечебной физкультуры, включающей упражнение на растяжение мышц, поддержание гибкости и тренировку координации движений (уровень С), физиотерапии (уровень С), рефлексотерапии (уровень С); в связи с этим назначаются консультации врача лечебной физкультуры, физиотерапевта, рефлексотерапевта. Больному рекомендуется посильная двигательная активность с ежедневными занятиями лечебной гимнастикой, по показаниям — занятия с логопедом. В зависимости от тяжести двигательных расстройств больной может продолжать прежнюю работу, перейти на более легкую, изменить условия работы (неполный рабочий день). При стойкой утрате трудоспособности больному определяется группа инвалидности (вопросы трудоспособности определяются МСЭК).
Алгоритм лечения БП представлен на рисунке.
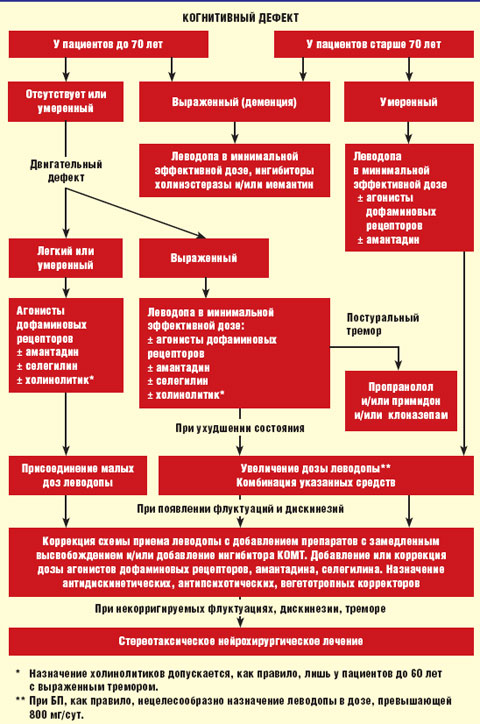 |
| Рисунок. Алгоритм лечения болезни Паркинсона |
Дальнейшая терапия при стабильной реакции на противопаркинсонические средства
Общие принципы лечения. Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности или поддержания повседневной активности, и избежать побочного действия. При необходимости для усиления эффекта противопаркинсонической терапии проводятся следующие мероприятия.
- Увеличение дозы принимаемого препарата — при необходимости до максимального рекомендуемого уровня.
- Замена препарата, не оказавшего терапевтического эффекта в максимальной дозе или вызвавшего неприемлемое побочное действие даже в минимальной терапевтической дозе, препаратом из той же или другой фармакологической группы. Замена препарата одной группы на препарат другой группы (например, холинолитика, амантадина или селегилина на агонист дофаминовых рецепторов) производится путем постепенной отмены принимавшегося ранее препарата с параллельным титрованием дозы вновь назначенного средства до получения эффекта. Во избежание рикошетного усиления симптоматики следует избегать внезапной отмены любого противопаркинсонического препарата, даже если он не оказывал видимого эффекта. Замена принимаемого препарата на иной препарат этой же группы (например, одного агониста дофаминовых рецепторов на другой либо препарата леводопы с одним ингибитором ДОФА-декарбоксилазы — например, карбидопой, на препарат леводопы с другим ингибитором ДОФА-декарбоксилазы (например, бенсеразидом — или наоборот).
- Добавление к ранее назначенному средству, оказавшему частичный эффект, препарата другой группы с переходом от монотерапии к комбинированной терапии (например, к агонисту дофаминовых рецепторов можно добавить малые дозы леводопы — или наоборот).
- Назначение дополнительных средств, воздействующих на отдельные симптомы (например, дрожание или депрессию).
Особенности лечения больных с тремором. При выраженном дрожательном гиперкинезе, нарушающем функции конечностей, особенно если он имеет постурально-кинетический компонент, к противопаркинсоническим средствам при отсутствии противопоказаний добавляют пропранолол (уровень В). Лечение пропранололом начинают с дозы 10 мг 3 раза в день. В дальнейшем дозу последовательно увеличивают не чаще чем 1 раз в неделю до 20 мг 3 раза в день, 40 мг 3 раза в день, 40 мг 4 раза в день (максимально до 320 мг/сут в 3–4 приема). При наличии противопоказаний к применению пропранолола (брадиаритмия, сахарный диабет, заболевания периферических сосудов), непереносимости или неэффективности препарата назначают примидон (уровень С). Первоначально препарат назначают в дозе 31,25 мг на ночь, затем дозу последовательно увеличивают 1 раз в 7–10 дней до 62,5 мг на ночь, 125 мг на ночь, 250 мг на ночь (максимально до 750 мг/сут в 2–4 приема или однократно на ночь).
Если пропранолол вызвал недостаточное улучшение, то к нему добавляют примидон в указанных дозах (уровень С). Клоназепам может быть добавлен к пропранололу или примидону при наличии выраженного кинетического компонента тремора (уровень С). Клоназепам первоначально назначают в дозе 0,5 мг на ночь, затем 1 раз в 7–10 дней дозу последовательно увеличивают до 0,5 мг 2 раза в день, 1 мг 2 раза в день, 2 мг 2 раза в день, пока не будет достигнуто существенное ослабление дрожания. При выраженном треморе может быть также использован клозапин в дозе 12,5–50 мг/сут (уровень В).
Особенности лечения больных с аффективными нарушениями. При наличии аффективных нарушений назначается консультация врача-психотерапевта для решения вопроса о целесообразности проведения аутогенной тренировки или других методов психотерапии. При наличии депрессии у больных без выраженных нарушений познавательных функций лечение следует начинать с одного из агонистов дофаминовых рецепторов (прамипексол, пирибедил), способных корригировать легкую депрессивную симптоматику, или их сочетания с малыми дозами леводопы (уровень В). При выраженной депрессивной симптоматике после консультации с психиатром показано назначение одного из следующих антидепрессантов: амитриптилин (25–150 мг на ночь), имипрамин (50–150 мг/сут), циталопрам (20–40 мг/сут), флуоксетин (20–40 мг/сут), сертралин (50–100 мг/сут), пароксетин (10–20 мг/сут), миртазапин (7,5–30 мг/сут), венлафаксин (75–225 мг/сут). После получения лечебного эффекта продолжительность назначения антидепрессанта в эффективной дозе должна быть не менее 6 мес (уровень С).
Продолжение читайте в следующем номере.
О. С. Левин, доктор медицинских наук, профессор
РМАПО, Центр экстрапирамидных заболеваний, Москва
Источник



