- Опыт лечения гастроэзофагеальной рефлюксной болезни
- Эзофагит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы эзофагита
- Патогенез эзофагита
- Рефлюкс-эзофагит
- Инфекционный эзофагит
- Эозинофильный эзофагит
- Классификация и стадии развития эзофагита
- Осложнения эзофагита
- Диагностика эзофагита
- Лечение эзофагита
- Прогноз. Профилактика
Опыт лечения гастроэзофагеальной рефлюксной болезни
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию
Источник
Эзофагит — симптомы и лечение
Что такое эзофагит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 12 лет.
Определение болезни. Причины заболевания
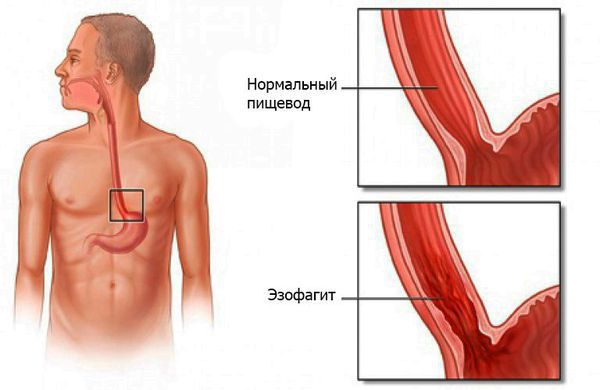
Эзофагит — воспаление слизистой оболочки пищевода, возникающее в результате воздействия инфекций, химических веществ, физических факторов и генетической предрасположенности.
Выделяют три формы эзофагита:
- Рефлюкс-эзофагит — воспаление слизистой оболочки пищевода, вызванное забросом желудочного содержимого. Распространённость среди взрослого населения составляет 18–46 % [5] ;
- Кандидозный эзофагит — поражение слизистой оболочки пищевода грибами рода Candida на фоне ослабленной иммунной системы. У больных общего профиля встречается в 1–2 % случаев, у страдающих сахарным диабетом первого типа в 5–10 %, у больных СПИДом в 15–30 % [6] ;
- Эозинофильный эзофагит — это хроническое иммунное воспалительное заболевание пищевода, обусловленное генетической предрасположенностью и спровоцированное воздействием пищевых и аэроаллергенов. Первичная заболеваемость составляет 5–10 случаев на 100 000 населения в год [7] .
Эзофагит развивается под влиянием внешних и внутренних причин.
Внешние причины воспаления слизистой оболочки пищевода:
1. Инфекционные — воздействие патогенных микробов, например грибов рода Candida и герпесвирусов. Инфекционная форма эзофагита преобладает у людей с иммунодефицитом, но необязательно вызванного ВИЧ-инфекцией. Также высокий риск развития заболевания у пациентов, длительно принимающих стероиды при бронхиальной астме и хронической обструктивной болезни лёгких.
2. Химические — влияние агрессивных веществ (кислот или щелочей) и некоторых лекарственных средств:
- Доксициклин, тетрациклин и сульфат железа имеют высокую кислотность и вызывают повреждение слизистой оболочки.
- Хлорид калия может привести к разрушению тканей и повреждению сосудов из-за своей гиперосмолярности. Осмолярность – это характеристика раствора, выражающая его способность «вытягивать» растворитель через полупроницаемую мембрану.
- Препараты группы аспирина способны снижать защитные свойства слизистых оболочек и вызывать раздражение и воспаление.
3. Физические — факторы окружающей среды, такие как температура, излучение, механическое воздействие:
- к поражению пищевода может приводить лучевая терапия соседних органов;
- действие высоких температур;
- введение зонда, травма либо пролежень при его длительном применении.
Внутренние причины воспаления слизистой оболочки пищевода:
- воздействие соляной кислоты и пепсина из желудка в результате рефлюкса — обратного заброса, при котором в пищевод попадает содержимое желудка;
- аутоиммунные процессы и заболевания — к эзофагиту приводит иммунный ответ у пациентов с генетической предрасположенностью и болезнью Бехчета;
- болезнь Крона.
Вышеперечисленные факторы приводят к воспалению слизистой оболочки пищевода. В зависимости от интенсивности и продолжительности процесса оно протекает или остро, приводя к развитию острого эзофагита, или длительно, вызывая хроническую форму болезни. При остром эзофагите наблюдаются выраженные боли за грудиной, жжение, нарушение прохождения пищи по пищеводу. Состояние длится не более трёх месяцев. При хроническом эзофагите симптомы менее выражены и продолжаются более шести месяцев. В дальнейшем при хроническом эзофагите периоды обострения чередуются с ремиссией.
Симптомы эзофагита
Симптомы заболевания различны в зависимости от вида эзофагита. Самый распространённый тип данного заболевания — рефлюкс-эзофагит.
К основным симптомам рефлюкс-эзофагита относятся:
- изжога;
- затруднённое глотание;
- чувство затруднённого прохождения пищи;
- отрыжка.
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с воспалением пищевода. В основе ГЭРБ лежит нарушение моторной функции нижнего пищеводного сфинктера и постоянные забросы кислого содержимого желудка в пищевод. Симптомы заболевания делятся на пищеводные и внепищеводные.
Пищеводные симптомы ГЭРБ:
- Изжога — жжение различной интенсивности, возникающее за грудиной или в эпигастрии (верхней области живота под мечевидным отростком грудины). Встречается у 75% пациентов [1] .
- Отрыжка кислым, особенно после еды и употребления газированных напитков.
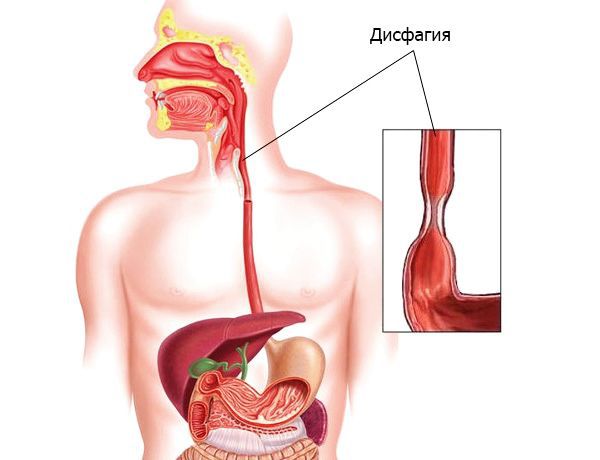
- Дисфагия (затруднение при глотании и прохождении пищи) и одинофагия (боль при глотании). Эти симптомы чаще встречаются при сужении или сдавлении пищевода, бывают временными или постоянными. Однако сложности при глотании могут быть симптомом и других заболеваний, например инсульта.
- Боли за грудиной, связанные с приёмом пищи. Характерная особенность — уменьшение дискомфорта после приёма антацидов (препаратов, снижающих кислотность).
Внепищеводные проявления ГЭРБ:
- Бронхолёгочные — кашель, приступы удушья.
- Оториноларингологические — осиплость голоса, фарингит.
- Стоматологические — кариес, эрозия эмали зубов. При рефлюксах желудочного содержимого до ротовой полости соляная кислота желудочного сока разрушает эмаль зубов [13] .
У пациентов с инфекционным эзофагитом, вызванного кандидой, цитомегаловирусом, вирусом простого герпеса или ВИЧ, заболевание в 20-50 % случаев протекает бессимптомно [2] .
Основные симптомы инфекционного эзофагита:
- первый симптом — затруднённое или болезненное глотание (дисфагия и одинофагия);
- изжога;
- боль или дискомфорт за грудиной;
- тошнота и рвота.
Вышеописанные симптомы часто сочетаются с лихорадкой, сепсисом, анорексией и потерей веса. Иногда пациентов беспокоит кашель.
При развитии осложнений добавляются новые симптомы:
- чёрный стул «мелена» или примесь крови в рвоте — при кровотечении из эрозий и язв пищевода;
- нарастание дисфагии и одинофагии — при сужении, которое препятствует прохождению пищи;
- истощение — возникает при длительном затруднённом поступлении пищи через пищевод.
Патогенез эзофагита
Различные формы эзофагита отличаются причинами, вызвавшими заболевание, и механизмами развития воспаления в слизистой оболочке пищевода.
Рефлюкс-эзофагит
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с развитием воспаления пищевода. Патогенез рефлюкс-эзофагита:
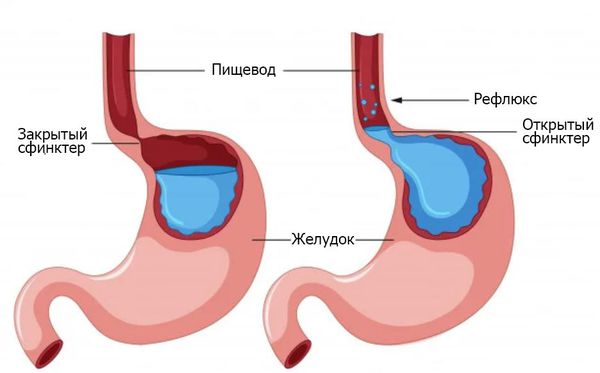
- Снижение тонуса нижнего пищеводного сфинктера и нарушение моторики нижнего отдела пищевода приводят к забросу кислого содержимого желудка в пищевод.
- Кислота и пепсин желудочного сока агрессивно воздействуют на слизистую оболочку пищевода и вызывают хроническое воспаление и появление эрозий. Ведущую роль играет частота забросов и их продолжительность.
- Ослабление перистальтики грудного отдела пищевода и снижение секреции слюны и муцина нарушает равновесие между негативными факторами воздействия и защитными свойствами пищевода [5] .
- Слизистая оболочка пищевода воспаляется, процесс становится хроническим.
Инфекционный эзофагит
В основе инфекционного эзофагита лежит воздействие патогенных агентов: вирусов, бактерий, грибов. Чаще всего к эзофагитам приводят грибы рода Candida и вирусы герпеса.
- Кандидозный эзофагит – самая распространённая форма инфекционного эзофагита. При ослаблении иммунной системы псевдомицелий грибов проникает между клетками плоского эпителия пищевода до собственной пластинки слизистой. В ответ на это в слизистой возникает защитная воспалительная реакция в виде лейкоцитарной инфильтрации, отёка и полнокровия. В результате колонии гриба разрастаются, целостность верхнего слоя слизистой нарушается. Заболевание развивается постепенно в течение нескольких месяцев. Симптомы, как правило, выражены незначительно и проявляются только при тяжёлых формах. Чаще всего кандидозный эзофагит встречается у пациентов с иммунодефицитом и иногда является первым его проявлением.
- Вторым по частоте среди инфекционных эзофагитов является герпетический эзофагит. Герпетический эзофагит, как правило, развивается в результате распространения вируса из ротоглотки в пищевод. Второй механизм — системное распространения вируса при обострении хронической герпесвирусной инфекции. Воспаление развивается в результате дегенеративных изменений в клеточных культурах, связанных с размножением вирусов, и/или при аутоиммунной реакции на собственные клетки.
Эозинофильный эзофагит
Эозинофильный эзофагит развивается следующим образом:
- Под воздействием аллергенов на слизистую оболочку пищевода у лиц с генетической предрасположенностью активируются клетки иммунной системы — Т-лимфоциты и мастоциты.
- Клетки иммунной системы вырабатывают интерлейкины (медиаторы воспаления и иммунитета), которые взаимодействуют с клетками слизистой оболочки пищевода и стимулируют выработку ими эотаксина-3.
- Гиперпродукция эотаксина-3 вызывает переход в слизистую оболочку пищевода эозинофилов — разновидности лейкоцитов. В норме эозинофилы присутствуют в слизистой оболочке ЖКТ, за исключением пищевода. При воспалении происходит скопление эозинофилов, которое вызывает повреждение ткани и дисфункцию органа.
- Происходит запуск каскада воспалительных реакций с участием эозинофилов, вырабатывающих вещества с прямым токсическим действием на клетки слизистой оболочки.
- Под воздействием медиаторов воспаления, вырабатываемых эозинофилами, в слизистой оболочке пищевода развивается фиброз и гиперплазия эпителия.
- Происходит дегрануляция эозинофилов (изменение в мембранах гранул, вытеснение их содержимого через поры в окружающую среду) с последующим выделением агрессивных биохимических веществ, которое приводит к периодически повторяющимся спазмам.
- В результате продолжительного воспалительного процесса происходит спазмирование гладкой мускулатуры, которое развивается «снизу вверх». Спазмы приводят к ухудшению кровотока и развитию структурных и функциональных нарушений многослойного плоского эпителия пищевода. В результате прогрессирует субэпителиальный фиброз (разрастание соединительной ткани под эпителием), что в итоге приводит к сужению пищевода [10] .
Классификация и стадии развития эзофагита
Из-за разнообразия форм эзофагита общепринятой классификации не существует. Наиболее обобщающей является классификация В. В. Чернина (2017 г.) для хронических эзофагитов [9] . Острая форма эзофагита отличается от хронической степенью воздействия повреждающего фактора и продолжительностью воспалительного процесса в слизистой оболочке пищевода.
По этиологии:
- экзогенный (первичный);
- эндогенный (вторичный);
- смешанной этиологии.
По характеру поражения:
По распространённости:
По локализации:
- верхняя треть пищевода (проксимальный);
- средняя треть пищевода;
- нижняя треть пищевода (дистальный);
- область пищеводно-желудочного стыка.
По течению:
- редко рецидивирующий, обострения 1–2 раза в год (лёгкого течения);
- часто рецидивирующий, обострения три и более раз в год (средней тяжести);
- медленно развивающийся с вялым течением;
- с осложнениями (тяжёлого течения).
По периодам болезни:
- фаза выраженного обострения;
- фаза затухающего обострения;
- фаза ликвидации обострения.
По клиническим проявлениям:
- типичная форма;
- атипичная форма (диспепсическая, болевая, псевдокардиальная, латентная и др.).
По осложнениям:
- язва пищевода;
- эрозивно-язвенное кровотечение;
- перфорация (прободение);
- периэзофагит (воспаление наружной оболочки пищевода);
- медиастинит (воспаление жировой клетчатки и лимфоузлов средостения);
- рубцовая деформация;
- рубцовый стеноз пищевода;
- малигнизация (плоскоклеточный рак, аденокарцинома).
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
Классификация H. Basset различает четыре степени острого эзофагита [3] :
- отёк и гиперемия слизистой оболочки пищевода;
- одиночные эрозии на фоне отёка и гиперемии;
- выраженный отёк и гиперемия слизистой оболочки пищевода, очаги эрозий и кровоточащей слизистой оболочки;
- слизистая оболочка пищевода кровоточит при малейшем прикосновении эндоскопа.
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
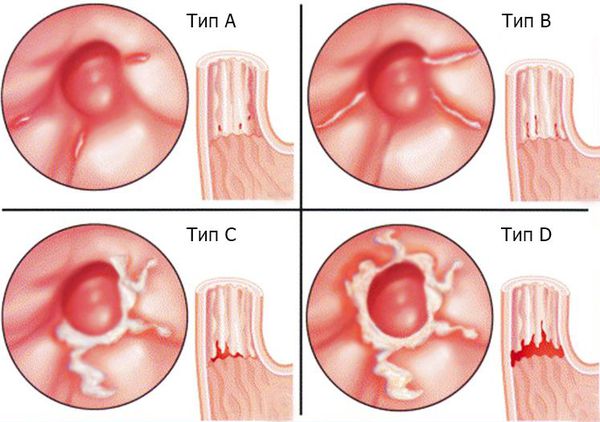
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
- Тип A: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной до 5 мм в пределах складки.
- Тип B: Одно и/или несколько изменений слизистой оболочки (эрозия) длиной более 5 мм в пределах складки.
- Тип C: Изменения слизистой оболочки, переходящие на две и более складки, занимающие менее 75 % окружности.
- Тип D: Изменения слизистой оболочки, переходящие на две и более складки, занимающие 75 % и более окружности.
Стадии эзофагита:
- Поражающий фактор приводит к повреждению слизистой оболочки.
- Развивается воспаление.
- Происходит регенерация. При хроническом эзофагите слизистая оболочка полностью не восстанавливается.
Стадии повторяются и приводят к развитию осложнений.
Осложнения эзофагита
Самые тяжёлые осложнения развиваются при остром эзофагите [11] . К ним относятся:
- Кровотечение — возникает при повреждении крупного сосуда слизистой оболочки.
- Перфорация с развитием медиастинита — гнойного расплавления жировой клетчатки и лимфоузлов средостения. Развивается при сквозном разрушении стенки пищевода и попадании внутрь грудной клетки содержимого пищевода, в котором всегда присутствуют бактерии.
- Образование стриктуры — замещение мышечного слоя стенки пищевода на рубцовую соединительную ткань, неспособную растягиваться и сокращаться.
При длительном течении хронического эзофагита (чаще при рефлюкс-эзофагите) развиваются следующие осложнения:
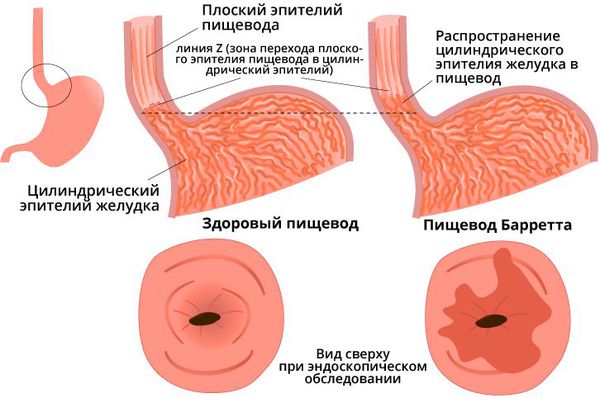
- Пищевод Барретта — заболевание, при котором многослойный плоский эпителий пищевода замещается цилиндрическим эпителием более чем на 1 см от границы перехода слизистой пищевода в желудок.
- Ларингит, аспирационная пневмония и бронхоспазм — как результат заброса агрессивного желудочного содержимого до уровня гортаноглотки с затеканием в трахею и бронхи.
- Потеря веса и истощение.
- Задержка физического развития и апноэ — развивается у детей в возрасте до трёх лет.
Одним из наиболее опасных осложнений эзофагита является развитие рака пищевода — аденокарциномы.
Диагностика эзофагита
Общий осмотр пациента не даёт результатов, так как эзофагит не имеет внешних проявлений. Лабораторные методы также неинформативны, они помогут только выявить осложнение заболевания — кровотечения из верхних отделов желудочно-кишечного тракта. При подозрении на иммуносупрессию пациенты сдают развёрнутый клинический анализ крови и тесты на ВИЧ.
Для диагностики эзофагита применяют инструментальные методы:
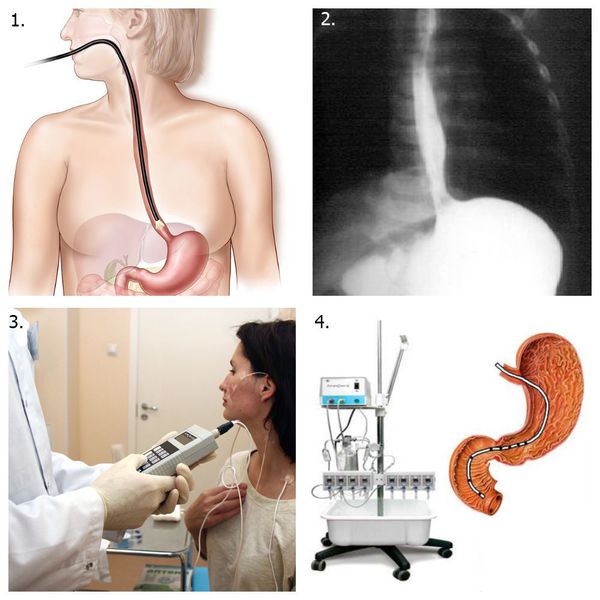
1. Эзофагогастродуоденоскопия (ЭГДС) с биопсией пищевода и гистологическим исследованием биоптатов (материала, полученного путём биопсии) для исключения пищевода Баррета и аденокарцномы пищевода, а также эозинофильного эзофагита [3] [5] [6] [7] .
2. Рентгенологическое исследование пищевода и желудка с контрастом барием [11] .
3. Внутрипищеводная суточная рН-метрия или рН-импедансометрия — применяется в основном у пациентов с ГЭРБ [3] [5] .
4. Пищеводная манометрия — измерение давления внутри просвета пищевода при помощи специального зонда с оценкой силы и частоты сокращений мышечного слоя пищеводной стенки. Применяется при ГЭРБ [5] .
Вспомогательные методы:
- комплексное ультразвуковое исследование (УЗИ) внутренних органов;
- электрокардиография.
Ведущими методами диагностики является ЭГДС и рентгенологическое исследование пищевода. При этом рентгенографическое исследование пищевода с барием и эндоскопия верхних отделов ЖКТ дополняют друг друга, а не конкурируют.
Лечение эзофагита
Лечение эз офагита зависит от типа и причины заболевания.
Лечение рефлюкс-эзофагита:
- Н2-гистаминовые блокаторы — блокируют Н2-гистаминовые рецепторы слизистой желудка, в результате чего снижается образование соляной кислоты под действием протонной помпы (фермента, который контролирует образование соляной кислоты клетками желудка).
- Ингибиторы протонной помпы (ИПП) — прямое блокирование фермента.
- Прокинетики — препараты, которые повышают тонус нижнего пищеводного сфинктера. Стимулируют перистальтическую активность нижней части пищевода, что снижает частоту и продолжительность рефлюксов.
- Изменение образа жизни — снижение веса, подъём изголовья кровати пациентами с ночными симптомами кашля, охриплостью и болями в горле, исключение из рациона жирной и острой пищи, шоколада, газированных напитков, отказ от курения и употребления алкоголя.
При лекарственном эзофагите — отмена препарата или замена на лекарства без побочных эффектов. Таблетки следует запивать не менее чем 100-150 мл воды и оставаться в вертикальном положении 30 минут после их приёма.
При лечении эозинофильного эзофагита и подозрении на пищевую аллергию последовательно исключают различные продукты питания — потенциальные аллергены.
Лечение инфекционного эзофагита направлено на подавление возбудителя и зависит от его природы (грибы, бактерии, вирусы):
- грибковый эзофагит — применяют наружные, оральные или парентеральные противогрибковые средства;
- эзофагит, вызванный вирусом простого герпеса (ВПГ), — «Ацикловир», «Фоскарнет» (для случаев, устойчивых к ацикловиру) или «Фамцикловир»;
- ВИЧ-эзофагит — пероральные кортикостероиды в сочетании с антиретровирусной терапией;
- эзофагит, вызванный вирусом Эпштейна-Барра (ВЭБ) — «Ацикловир»;
- туберкулёзный эзофагит — стандартная противотуберкулёзная терапия;
- бактериальный эзофагит — бета-лактамные антибиотики широкого спектра действия или аминогликозиды, терапию корректируют по мере необходимости.
Лечение других типов эзофагита зависит от основного заболевания, которое привело к патологии. Распространённые варианты лечения:
- болезнь Бехчета с развитием эзофагита — длительная терапия кортикостероидами в сочетании с «Хлорамбуцилом» или «Азатиоприном»;
- воспалительные заболевания кишечника, сопровождающиеся эзофагитом, — кортикостероиды, при развитии стриктур применяется дилатация (расширение просвета) и иногда хирургические методы;
- эозинофильный эзофагит — исключение причинных аллергенов из диеты, кортикостероиды;
- метастатический рак пищевода с эзофагитом — лучевая терапия в сочетании с паллиативным стентированием [1][2][5][6][7][8][11] .
Прогноз. Профилактика
При своевременной диагностике и правильном лечении прогноз положительный, но на него влияет тяжесть основного заболевания и развитие осложнений.
При появлении осложнений прогноз становится неблагоприятным. Пищевод Барретта является предраковым состоянием и приводит к аденокарциноме пищевода. При развитии стенозов и стриктур пищевода поступление пищи в желудок нарушается, что вызывает истощение и потерю веса с исходом в гипотрофию.
При тяжёлых формах эзофагита могут развиваться такие осложнения, как кровотечение и перфорация. Прогноз при этом крайне неблагоприятный, возможен летальный исход.
Профилактика эзофагита сводится к исключению или ограничению факторов, повреждающих слизистую оболочку пищевода.
Изменения образа жизни и питания — важные составляющие лечения и профилактики эзофагита [12] :
- пациенту с избыточным весом при наличии кислотного рефлюкс-эзофагита следует похудеть;
- необходимо правильно питаться — избегать употребления жирной и острой пищи, кофе, газированных напитков, шоколада, не есть перед сном;
- исключить алкоголь, табак;
- при симптомах кислотного рефлюкса (ночной кашель, боль в горле и охриплость голоса) приподнять изголовье кровати на 30-45 ° ;
- пациенту с эозинофильным эзофагитом нельзя есть продукты, на которые у него аллергия;
- не употреблять в пищу горячие напитки и блюда с температурой более 40 ° С.
Источник